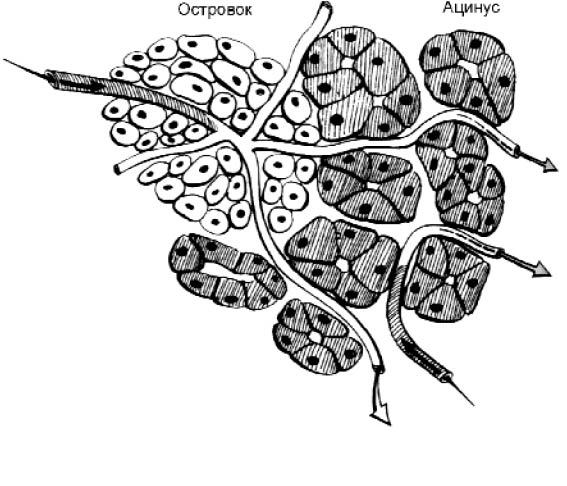
Декомпрессия протоков поджелудочной железы
Как и большинство
других инструментальных методов
диагностики, фибродуоденоскопия
практически с первых лет применения
стала включать в себя самые разнообразные
лечебные функции, круг которых продолжает
постоянно расширяться /24,68,100/. В настоящее
время лечебная фибродуоденоскопия при
язве двенадцатиперстной кишки,
кровотечениях, механической желтухе и
другой патологии заняла прочное, а во
многих случаях и главенствующее место
в лечебном комплексе. В то же время при
остром панкреатите в этом направлении
делаются лишь первые шаги /24,65,97/. Интерес
к применению фиброскопии при остром
панкреатите стал расти по мере все более
частого выявления патологии БДС и
периампулярной области при этом
заболевании. Лишь немногие работы были
посвящены систематическому изучению
этой зоны при панкреатите /33,46,86./. В
основном же состояние папиллы и
двенадцатиперстной кишки обсуждалось
при панкреатитах, осложняющих течение
желчнекаменной болезни, сопровождающиеся,
главным образом, механической желтухой.
Это представляется вполне логичным,
поскольку эндоскопические пособия при
холедохолитиазе, стенозе БДС хорошо
разработаны и являются в настоящее
время методом выбора в лечении этой
патологии. Благодаря именно этим
переменам произошел пересмотр показаний
к эндоскопической папиллосфинктеротомии
при остром панкреатите. Если раньше
наличие последнего традиционно считалось
категорически противопоказанием к
рассечению папиллы, так как панкреатит
был одним из наиболее частых и тяжелых
осложнений процедуры, то в последние
годы, основываясь на обнаруживаемых
при фибродуоденоскопии изменениях,
панкреатит желчнекаменного происхождения
стал одним из главных показаний к
эндоскопической папиллосфинктеротомии
/12,121,156/. Более того, эндоскопическое
вмешательство при наличии острого
панкреатита стало экстренной лечебной
процедурой, эффективность которой, как
и других мероприятий при остром
панкреатите, обратно пропорциональная
срокам, прошедшим от начала заболевания.
Так, по мнению Панцырева Ю.М. и Галлингера
Ю.И. (1984), эндоскопическое вмешательство,
несомненно, обосновано при остром
панкреатите, связанном с обтурацией
БДС конкрементом или при остром папиллите.
Авторы указывают на необходимость
учитывать то обстоятельство, что при
развитии выраженных деструктивных
изменений в поджелудочной железе
вмешательство уже вряд ли будет
оправданным, поэтому вопрос о показаниях
к нему необходимо обсуждать как можно
раньше, руководствуясь клиническим
течением заболевания. Своевременное
вмешательство, устраняющее препятствие
для оттока панкреатического секрета,
представляется важнейшей патогенетической
процедурой, без которой эффективность
комплексного лечения будет резко снижена
или даже сведена к нулю. Практически
все авторы, имеющие опыт ЭПСТ при
панкреатите желчнекаменного происхождения,
указывают на быструю положительную
динамику после успешно выполненной
процедуры и значительное сокращение
объема за счет этого других лечебных
мероприятий /32,45,158/.
До последнего
времени применение эндоскопических
процедур, направленных на разгрузку
протоков поджелудочной железы,
ограничивалось лишь панкреатитами
билиарного происхождения. Вместе с тем,
как уже обсуждалось выше, патология БДС
и периампулярной области весьма
разнообразна, и возможность нарушения
пассажа секрета поджелудочной железы
велика, особенно учитывая чрезвычайную
сложность сфинктерного механизма зоны
Одди и регуляции опорожнения
билиопанкреатической системы. Учитывая
обилие экспериментальных и клинических
данных о ведущей роли каналикулярной
гипертензии в развитии острого
панкреатита, очевидно, логичным было
бы предположение о необходимости
декомпрессии панкреатических протоков,
как важнейшего компонента лечения
панкреатитов, независимо от характера
изменений в зоне БДС. Особенности
патологии папиллы и периампулярной
области должны определять способ
эндоскопической декомпрессии, но сам
факт разгрузки протоков поджелудочной
железы обязательно должен иметь место
в лечебном комплексе.
Абсолютное
большинство хирургических вмешательств,
выполняемых при панкреонекрозе или
травме поджелудочной железы, имеют
своей целью максимальную декомпрессию
всех звеньев панкреатобилиарной области,
включая Вирсунго-, холецисто-, холедохо-,
гастро-, еюностомы, как самостоятельные
вмешательства, так и в различных
комбинациях /47,128/.
Новые лечебные
возможности при остром панкреатите
открывает фибродуоденоскопия, цель
которой должна состоять в оценке БДС и
периампулярной области, а также
дренирование главного панкреатического
протока с целью его декомпрессии и,
кроме того, возможного интрадуктального
введения препаратов.
Широкое внедрение
ЭРПХГ привело к совершенствованию
техники катетеризации БДС и разработке
приемов селективного введения катетера
в желчные или панкреатические протоки
/25,83,178/.
Эндоскопическая
декомпрессия протоков поджелудочной
железы, как показал первый опыт, является
малотравматичной и весьма эффективной
лечебной процедурой. Вместе с тем,
несмотря на очевидную целесообразность
эндоскопической декомпрессии протоков
поджелудочной железы при остром
панкреатите, применение этого метода
до настоящего времени весьма ограничено
и отражено лишь в нескольких сообщениях
в литературе, преимущественно в материалах
симпозиумов и конференций.
Думается, что это
объясняется не столько сомнениями в
патогенетической обоснованности и
лечебной целесообразности процедуры,
сколько в определенной технической
сложности выполнения вмешательства. С
одной стороны, требуется овладение
техникой катетеризации БДС при различных
его анатомических формах, с другой
стороны, необходимо создание катетеров
специальных конструкций, которые
позволяли бы безопасно и в то же время
беспрепятственно преодолевать участки
сужения устья главного панкреатического
протока на уровне БДС и, что особенно
важно, в периампулярной области, где
участки физиологического сужения
Вирсунгового протока усугубляются за
счет отека и воспалительной инфильтрации.
Известно большое
число публикаций о причинах
неудовлетворительных результатов такой
распространенной операции как
холецистоэктомия и холедоходуоденостомия
в различных его вариантах, где одной из
главных причин является некорригированная
патология (чаще всего стеноз) устья
главного панкреатического протока.
Авторы считают, что стенозирующий
процесс области большого дуоденального
соска редко ограничивается только
ампулой сосочка или устья только общего
желчного протока, но, как правило, этот
процесс более распространенный,
захватывающий и устье Вирсунгова
протока. Имеются сообщения, где развитие
этой патологии связывают с распространением
фиброзно-склеротического процесса
непосредственно с паренхимы поджелудочной
железы при хроническом панкреатите
/14,76,171/. По мнению Милонова О.Б. 1986,
повторные операции на желчных путях
более чем в половине случаев делаются
по поводу стеноза БДС. Частота последнего
при первичных и повторных операциях на
желчных путях составляют сейчас
соответственно 25,5-29,4% и 50-71%.
Еще в большой
степени это относится и к результатам
трансдуоденальной папиллосфинктеропластики,
когда вмешательства проводятся лишь
на устье общего желчного протока, а
дополнительных диагностических и
коррегирующих процедур на устье
Вирсунгово протока не проводится.
Принципиально
новые возможности открылись с внедрением
эндоскопических методов диагностики
и лечения желчевыводящих путей и
поджелудочной железы. Широкое внедрение
РПХГ показало, что стеноз Вирсунгово
протока не является редкой патологией
и может быть достаточно точно диагностирован
с помощью этого метода.
Оценка литературных
сведений о различных лечебно-диагностических
мероприятиях на основе фибродуоденоскопии
показывает, что последние открывают
новые широкие возможности, позволяющие
рассчитывать на значительное улучшение
результатов лечения хирургических
заболеваний поджелудочной железы.
Углубленной оценке этих методов, которые
в настоящее время только начинают
использоваться, либо еще не нашли
применения, посвящена настоящая работа.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Изобретение относится к медицине, а именно к хирургии. Сущность: разрезы париетальной брюшины производят отступя 2 см от нижнего и верхнего краев поджелудочной железы длиной 1,5 см и располагают их в шахматном порядке, что предупреждает повреждение сосудов.
Изобретение относится к медицине, а именно к хирургии.
В связи с широким распространением заболеваний поджелудочной железы и высокой частотой их осложнения проблема декомпрессии панкреатической капсулы в современной панкреатологии остается злободневной и требует от хирургов интенсивных поисков ее разрешения. В частности, такие патологии, как острый панкреатит, панкреонекроз, травмы поджелудочной железы, требуют от хирурга в целях снижения давления паренхимы поджелудочной железы на ее капсулу рассечения прилегающей к ней париетальной брюшины.
Прототипом способа декомпрессии капсулы поджелудочной железы является операция «абдоминизации поджелудочной железы» по методике В.А.Козлова. Из традиционного (верхнесрединного) разреза производят вскрытие сальниковой сумки, далее по окончании ревизии поджелудочной железы параллельно, произвольно отступя от нижнего и верхнего краев тела и хвоста поджелудочной железы, вне зависимости от локализации и протяженности патологического процесса, произвольной длины и глубины рассекают париетальную брюшину. После этого в целях отграничения патоэкссудативного процесса под поджелудочную железу подводят свободный конец лоскута большого сальника и окутывают им железу. Операцию завершают адекватным дренированием сальниковой сумки и забрюшинного пространства (Савельев B.C., Буянов В.М., Огнев Ю.В. Острый панкреатит. — М.: Медицина, 1983. С.210).
Однако вышеуказанный способ имеет ряд недостатков:
— способ травматичен вследствие произвольных длины и глубины разрезов;
— при мобилизации поджелудочной железы происходит дополнительная ее травматизация, также травмируется лоскут большого сальника, способствуя возникновению оментита;
— продольные разрезы производят без учета анатомии перипанкреатического пространства;
— разрезы способствуют массивному сообщению брюшной полости и забрюшинного пространства, что нежелательно при гнойно-деструктивных процессах в поджелудочной железе.
Авторы предлагают свой способ декомпрессии капсулы поджелудочной железы. Операцию до этапа ревизии поджелудочной железы производят традиционно, как описано выше в прототипе. Далее, после осмотра и установления локализации патологического процесса в проекции от его локального или тотального распространения производят разрезы париетальной брюшины отступя 2 см от нижнего и верхнего краев поджелудочной железы длиной 1,5 см, расположенные в шахматном порядке. При необходимости разрезы могут располагаться от 1 до 3 рядов, что способствует увеличению степени растяжения панкреатической капсулы и перипанкреатического пространства. Операцию завершают адекватным дренированием сальниковой сумки и брюшной полости.
Предлагаемый авторами способ декомпрессии капсулы поджелудочной железы имеет следующие преимущества:
1. Декомпрессия панкреатической капсулы осуществляется локально с минимальной травматизацией;
2. Расположенные в шахматном порядке разрезы обеспечивают профилактику распространения гнойно-деструктивного процесса в железе путем увеличения объема ее паренхимы за счет максимального растяжения не только капсулы поджелудочной железы, но и прилегающей к ней париетальной брюшины;
3. Предлагаемые разрезы позволяют увеличить площадь сечения, а следовательно, площадь декомпресии;
4. Указанные разрезы минимально сообщают брюшную полость и забрюшинное пространство;
5. Возможно уменьшение количества разрезов при локальных патологических процессах в поджелудочной железе;
6. Сокращение времени проведения операции за счет того, что не требуется окутывания поджелудочной железы большим сальником и поэтому нет излишней травматизации последнего;
7. Применение предлагаемого способа декомпресии способствует профилактике гнойно-деструктивных процессов в поджелудочной железе, а значит, сокращению сроков пребывания больного в стационаре.
Авторами по описанному выше способу было прооперировано 17 человек.
Клинический пример: история болезни №621. Больной Тихомиров С.И., 19 лет доставлен в хирургическое отделение спустя 1 час после автоаварии с диагнозом тупая травма живота. Вскоре был оперирован. Интраоперационно: после ревизии поджелудочной железы в теле на нижней ее поверхности обнаружен неполный разрыв, Вирсунгов проток не поврежден. Отступя по 2 см от нижнего и верхнего краев тела железы, произведено 5 разрезов с каждой стороны, длиной 1,5 см каждый, расположенные в шахматном порядке в 3 ряда. К месту разрыва подведен трубчатый дренаж. Хирургическая рана послойно ушита. На 9-е послеоперационные сутки оттока патологического отделяемого по дренажу не отмечалось — дренаж удален. Послеоперационный период гладкий. Больной на 16-е сутки в удовлетворительном состоянии выписан домой.
Исходя из клинической практики средние сроки пребывания больных в стационаре, оперированных по предлагаемому авторами способу ниже, и составляют 42,7 дней.
Способ декомпрессии капсулы поджелудочной железы, включающий вскрытие сальниковой сумки, ревизию и рассечение париетальной брюшины продольными разрезами, отличающийся тем, что разрезы париетальной брюшины производят отступя 2 см от нижнего и верхнего краев поджелудочной железы длиной 1,5 см и располагают их в шахматном порядке.
Похожие патенты:
Изобретение относится к медицине, хирургии. .

Изобретение относится к медицине, а именно к хирургии, и может быть применимо для обработки культи двенадцатиперстной кишки. .
Изобретение относится к медицине, в частности к хирургии, и может быть использовано для оперативного лечения недержания мочи у мужчин. .

Изобретение относится к медицине, а именно к устройству для профилактики, остановки и контроля за кровотечением при лапароскопических операциях. .

Изобретение относится к медицине, а именно к нейрохирургии, к разделу хирургии межпозвонковых дисков поясничного отдела позвоночника. .

Изобретение относится к медицине, а именно к хирургии, и может быть применимо для пластики пищевода. .

Изобретение относится к медицине, а именно к хирургии, и может быть использовано при лечении панкреонекроза. .

Изобретение относится к медицинской технике и предназначено для идентификации расположения конца иглы в биологических тканях, например, при осуществлении эпидуральной анестезии.
Изобретение относится к медицине, в частности к онкологии, и может быть использовано при лечении операбельных, в том числе местно-распространенных, форм рака легкого.
Изобретение относится к области медицины, а именно к травматологии, и используется для восстановления поврежденной крестообразной связки коленного сустава. .

Изобретение относится к медицине, в частности к хирургии, и может быть использовано для коррекции комбинированных деформаций наружного носа орально-преддверным оперативным доступом

Изобретение относится к медицине, в частности к урологии, и может быть использовано при коррекции ротационной деформации полового члена

Изобретение относится к медицине, в частности к ортопедии и травматологии
Изобретение относится к медицине, а именно к травматологии и ортопедии
Изобретение относится к медицине, а именно к травматологии и ортопедии, и может быть применимо для артродеза голеностопного сустава при неправильно сросшихся переломах малоберцовой кости и заднего края большеберцовой кости

Изобретение относится к медицине, а именно к травматологии и ортопедии, и может быть применимо для лечения оскольчатых переломов

Изобретение относится к медицине, ортопедии

Изобретение относится к медицине, к челюстно-лицевой хирургии, может быть использовано при лечении переломов беззубой нижней челюсти

Изобретение относится к медицине, к челюстно-лицевой хирургии, может быть использовано при лечении переломов беззубой нижней челюсти

Изобретение относится к медицине, а именно к травматологии
Изобретение относится к медицине, а именно к хирургии
Источник
Изобретение относится к медицине, а именно к хирургии. Сущность: разрезы париетальной брюшины производят отступя 2 см от нижнего и верхнего краев поджелудочной железы длиной 1,5 см и располагают их в шахматном порядке, что предупреждает повреждение сосудов.
Изобретение относится к медицине, а именно к хирургии.
В связи с широким распространением заболеваний поджелудочной железы и высокой частотой их осложнения проблема декомпрессии панкреатической капсулы в современной панкреатологии остается злободневной и требует от хирургов интенсивных поисков ее разрешения. В частности, такие патологии, как острый панкреатит, панкреонекроз, травмы поджелудочной железы, требуют от хирурга в целях снижения давления паренхимы поджелудочной железы на ее капсулу рассечения прилегающей к ней париетальной брюшины.
Прототипом способа декомпрессии капсулы поджелудочной железы является операция «абдоминизации поджелудочной железы» по методике В.А.Козлова. Из традиционного (верхнесрединного) разреза производят вскрытие сальниковой сумки, далее по окончании ревизии поджелудочной железы параллельно, произвольно отступя от нижнего и верхнего краев тела и хвоста поджелудочной железы, вне зависимости от локализации и протяженности патологического процесса, произвольной длины и глубины рассекают париетальную брюшину. После этого в целях отграничения патоэкссудативного процесса под поджелудочную железу подводят свободный конец лоскута большого сальника и окутывают им железу. Операцию завершают адекватным дренированием сальниковой сумки и забрюшинного пространства (Савельев B.C., Буянов В.М., Огнев Ю.В. Острый панкреатит. — М.: Медицина, 1983. С.210).
Однако вышеуказанный способ имеет ряд недостатков:
— способ травматичен вследствие произвольных длины и глубины разрезов;
— при мобилизации поджелудочной железы происходит дополнительная ее травматизация, также травмируется лоскут большого сальника, способствуя возникновению оментита;
— продольные разрезы производят без учета анатомии перипанкреатического пространства;
— разрезы способствуют массивному сообщению брюшной полости и забрюшинного пространства, что нежелательно при гнойно-деструктивных процессах в поджелудочной железе.
Авторы предлагают свой способ декомпрессии капсулы поджелудочной железы. Операцию до этапа ревизии поджелудочной железы производят традиционно, как описано выше в прототипе. Далее, после осмотра и установления локализации патологического процесса в проекции от его локального или тотального распространения производят разрезы париетальной брюшины отступя 2 см от нижнего и верхнего краев поджелудочной железы длиной 1,5 см, расположенные в шахматном порядке. При необходимости разрезы могут располагаться от 1 до 3 рядов, что способствует увеличению степени растяжения панкреатической капсулы и перипанкреатического пространства. Операцию завершают адекватным дренированием сальниковой сумки и брюшной полости.
Предлагаемый авторами способ декомпрессии капсулы поджелудочной железы имеет следующие преимущества:
1. Декомпрессия панкреатической капсулы осуществляется локально с минимальной травматизацией;
2. Расположенные в шахматном порядке разрезы обеспечивают профилактику распространения гнойно-деструктивного процесса в железе путем увеличения объема ее паренхимы за счет максимального растяжения не только капсулы поджелудочной железы, но и прилегающей к ней париетальной брюшины;
3. Предлагаемые разрезы позволяют увеличить площадь сечения, а следовательно, площадь декомпресии;
4. Указанные разрезы минимально сообщают брюшную полость и забрюшинное пространство;
5. Возможно уменьшение количества разрезов при локальных патологических процессах в поджелудочной железе;
6. Сокращение времени проведения операции за счет того, что не требуется окутывания поджелудочной железы большим сальником и поэтому нет излишней травматизации последнего;
7. Применение предлагаемого способа декомпресии способствует профилактике гнойно-деструктивных процессов в поджелудочной железе, а значит, сокращению сроков пребывания больного в стационаре.
Авторами по описанному выше способу было прооперировано 17 человек.
Клинический пример: история болезни №621. Больной Тихомиров С.И., 19 лет доставлен в хирургическое отделение спустя 1 час после автоаварии с диагнозом тупая травма живота. Вскоре был оперирован. Интраоперационно: после ревизии поджелудочной железы в теле на нижней ее поверхности обнаружен неполный разрыв, Вирсунгов проток не поврежден. Отступя по 2 см от нижнего и верхнего краев тела железы, произведено 5 разрезов с каждой стороны, длиной 1,5 см каждый, расположенные в шахматном порядке в 3 ряда. К месту разрыва подведен трубчатый дренаж. Хирургическая рана послойно ушита. На 9-е послеоперационные сутки оттока патологического отделяемого по дренажу не отмечалось — дренаж удален. Послеоперационный период гладкий. Больной на 16-е сутки в удовлетворительном состоянии выписан домой.
Исходя из клинической практики средние сроки пребывания больных в стационаре, оперированных по предлагаемому авторами способу ниже, и составляют 42,7 дней.
ФОРМУЛА ИЗОБРЕТЕНИЯ
Способ декомпрессии капсулы поджелудочной железы, включающий вскрытие сальниковой сумки, ревизию и рассечение париетальной брюшины продольными разрезами, отличающийся тем, что разрезы париетальной брюшины производят отступя 2 см от нижнего и верхнего краев поджелудочной железы длиной 1,5 см и располагают их в шахматном порядке.
Источник