Диета при обострении поджелудочной железы симптомы
Воспаление поджелудочной железы или панкреатит ежегодно выявляется более чем у 50000 тысяч россиян. Острый панкреатит характеризуется высоким уровнем летальности – 20-25%. Своевременное лечение и правильное питание в значительной мере снижают риски для здоровья и жизни человека.
Воспаление поджелудочной железы и основные виды лечения
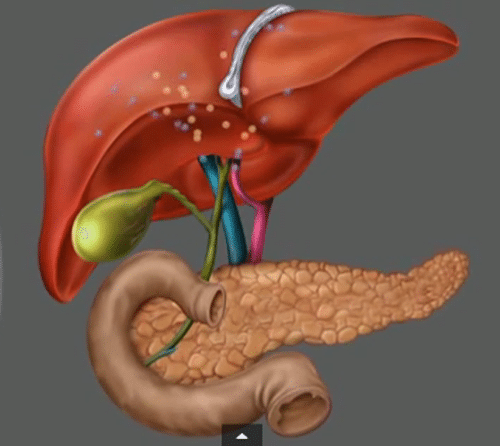
Такой небольшой орган, как поджелудочная железа играет огромную роль в общей работе всей пищеварительной системы. Выделяя особые ферменты, железа регулирует процесс метаболизма. При нарушениях в работе органа происходит сужение желчных протоков, что приводит к разрушению тканей железы под действием собственных ферментов, то есть к фактическому самоперевариванию. Причинами развития панкреатита чаще всего выступают неправильное питание, алкоголь, травмы и лекарственная терапия определенными препаратами.
В процессе лечения наряду с приемом лекарственных средств важную роль играет правильно подобранная диета с учетом индивидуальных особенностей пациента и общей клинической картины.
Специфика диеты при обострении поджелудочной железы
Главная задача диеты при панкреатите в период обострения поджелудочной железы – это уменьшение выработки ферментов, влияющих на ткани железы, поэтому к продуктам, употребляемым в этот период, предъявляются следующие требования:
- пониженное содержание жиров и сахара;
- небольшая энергетическая ценность;
- малое количество грубой клетчатки;
- отсутствие пищевых приправ и специй;
- низкое содержание углеводов;
- термическая обработка на пару, в духовке или при варке.
В период обострения болезни врачи рекомендуют полное голодание с последующим введением в рацион отваров и овощных бульонов. На 3-4 сутки разрешаются каши, сваренные на воде или разведенном молоке. Одно из главных условий питания при панкреатите – это измельчение пищи. Помимо этого порции должны быть уменьшены, а частота их приема доведена до 5-6 раз в день.
Что можно есть при обострении поджелудочной железы
Несмотря на ряд ограничений, диета, назначаемая больному панкреатитом довольно разнообразна. Рацион особенно богат белком, так как его расщепление оказывает на железу значительно меньшую нагрузку, чем утилизация углеводов.
Итак, что же можно кушать при обострении поджелудочной железы?
- Мясо и рыбу с пониженным содержанием жиров. Это может быть индейка, говядина, курица или крольчатины. Из рыбы, лучше всего отдать предпочтение, треске, сазану, щуке и минтаю. Все продукты должные пройти термическую обработку на пару или в духовке и подаваться в качестве суфле, паштета, котлет и тефтелей, то есть в протертом или перемолотом виде.
- Яйца. Диета при панкреатите предусматривает блюда из яиц за исключением жареной яичницы. Оптимальный вариант – это паровой белковый омлет. Куриные яйца лучше заменить на перепелиные, так как белок последних усваивается значительно легче.
- Молочные и кисломолочные продукты. Творог, ряженка, кефир, сметана и йогурт вводятся в рацион больного при условии пониженного содержания жиров (не более 1-1,5%). Творог допустим к употреблению, если он свежий или приготовлен на пару в виде пудинга. Цельное коровье молоко при обострении поджелудочной железы переносится организмом тяжело. Лучше всего заменить его на разбавленное или на козье молоко, которое гипоаллергенно.
- Злаковые культуры. Сваренные на воде каши рекомендуется вводить в рацион уже в первые дни после прохождения острой фазы заболевания. Греча, рис и манка наиболее благоприятно действуют на желудок не вызывая негативных реакций со стороны органа поджелудочной железы. Что касается хлеба, то пшеничные сорта лучше на время исключить из меню, в крайнем случае, заменив их сухарями или галетами.
- Напитки. Нормальная работа пищеварительного тракта невозможна без достаточного количества жидкости. При панкреатите необходимо употреблять не менее полутора литров минеральных вод в сутки. Благоприятное воздействие оказывают кисель, отвары из шиповника или отрубей, травяные чаи. Очень полезен при панкреатите цикорий, обладающий желчегонным действием.
- Орехи и семечки. После периода длительной ремиссии допускается ввод в рацион грецких орехов, каштанов или кешью. Они содержат минимум клетчатки и в небольших количествах не увеличивают нагрузку на железу.
Овощи и фрукты при воспалении поджелудочной железы
Основу меню больного панкреатитом составляют белок в виде мяса и сложные углеводы в виде овощей и злаков. В период обострения заболевания овощи вводятся в виде протертых супов без добавления специй и приправ. Во время лечебной диеты допускается употребление небольшого количества сырой тертой моркови. Но в большинстве случаев овощи запекаются, варятся или обрабатываются паром. Оптимальным выбором для меню больного панкреатитом являются:
— кабачки,
— картофель;
— свекла,
— тыква;
— сладкий перец;
— цветная капуста.
С осторожность вводятся в рацион такие виды овощей, как:
— белокочанная капуста,
— горох,
— зеленый горошек,
— молодая фасоль;
— помидоры;
— огурцы.
Овощи могут быть как гарниром, так и самостоятельным блюдом, представленным в виде пюре, пудингов или суфле. В таком виде они будут усваиваться значительно легче и безопаснее для пораженного органа.
Что касается фруктов, то большинство видов содержат грубую клетчатку, которая затрудняет пищеварительный процесс, а также кислоту и сахар, увеличивающий нагрузку на поджелудочную железу. На второй неделе после ремиссии в рацион можно ввести:
— яблоки сладких сортов;
— груши;
— абрикосы;
— папайю.
Все фрукты перед употреблением необходимо очистить от кожуры.
Ягоды врачи разрешают вводить в меню только в случае длительной ремиссии и в небольшом количестве. Свежими можно употреблять голубику, чернику, черешню. Смородину, крыжовник, сливы, малину и клубнику лучше всего ввести в рацион в виде компотов.
Запрещенные продукты при обострении поджелудочной железы
Диета при панкреатите не подразумевает однообразного и «скучного» питания. Однако существует ряд продуктов, способных нанести вред и свести на нет все усилия по восстановлению функций поджелудочной железы. В этот перечень входят:
- мясные, грибные и крепкие овощные бульоны;
- жирные сорта мяса (гусь, утка, баранина) и субпродукты;
- жирная рыба (сельдь, семга, угорь);
- рыбные консервы и икра;
- колбаса, сало;
- копченые и острые сыры, плавленые сырки;
- жареные блюда;
- копчения;
- некоторые бобовые культуры (чечевица, кукуруза, горох);
- редис, лук, чеснок, репа, щавель, листовой салат;
- яблоки кислых сортов;
- газированные напитки;
- какао и шоколад;
- сдоба;
- мороженое;
- кофе и крепкий чай;
- приправы и специи;
- алкоголь.
Многие задаются вопросом можно ли употреблять мед в период ремиссии болезни. Понятно, что в острой фазе заболевания мед категорически противопоказан, так как провоцирует выработку инсулина поврежденной железой. Но после длительной ремиссии врачи позволяют понемногу вводить мед в рацион. Однако суточная доза не должна превышать 40-50 грамм. Безопаснее всего употреблять мед, добавляя его в компоты, творог или пудинги.
Диета при обострении поджелудочной железы: временно или навсегда?
Правильное питание – это такой же по значимости фактор для излечения больного панкреатитом, как и медикаментозное лечение. Рацион и диета напрямую влияют на состояние пораженного органа. При соблюдении правильного режима питания ремиссия наступает уже через 7-10 дней. Однако это не означает, что через месяц пациент может позволить себе вернуться к обычному питанию, как до обострения. Для предотвращения рецидивов человеку придется пересмотреть и откорректировать не только свой рацион, но и образ жизни. Алкоголь, курение, фаст-фуд, обилие сладкого, жирная и острая пища – все это способствует скорому возвращению в стены лечебного учреждения.
Источник
Так что есть при обострении панкреатита, чтобы не было повторения симптомов? При уменьшении объемов еды и исключении некоторых блюд снижается нагрузка на поджелудочную железу, тем самым облегчая состояние. При щадящей диете работа поджелудочной железы замедляется и орган постепенно восстанавливается.
диета при панкреатите
Питание при острой стадии
Огромную роль в выздоровлении, помимо лекарственной терапии, играет питание в остром периоде
и при обострении панкреатита. По рекомендации докторов, если придерживаться определенной диеты, то избежите оперативного и даже медикаментозного лечения.
питание во время обострения
При обострении панкреатита поджелудочной железы дробное щадящее питание назначается не менее, чем на 12 месяцев. За такой длительный срок функции органов брюшной полости практически полностью восстанавливаются и организм человека привыкает к полезному питанию.
Такой режим позволяет избежать рецидивов заболевания в дальнейшем.
В первое время после обострения панкреатита пациенту показана диета №5, которую согласуют с лечащим врачом в связи с индивидуальностью и переносимостью некоторой еды.
Нюансы питания:
обострение при панкреатите
- дробность питания до 6 раз в сутки;
- небольшое количество порции;
- временной промежуток между трапезами 3-4 часа;
- теплая еда;
- минимальное количество соли в блюдах;
- ни в коем случае нельзя переедать.
Если у взрослого обострился панкреатит, лучшим решением станет госпитализация. В условиях стационара диета будет соблюдаться беспрекословно с наименьшими нарушениями в питании.
Питание при хронической стадии
При обострении хронического панкреатита пациент часто интересуется: «Что можно кушать?» Питание будет идентичным диете в острый период, так как симптомы похожи. В обоих случаях главной задачей того, что можно есть при панкреатите, станет уменьшение нагрузки на поджелудочную железу.
Включите продукты богатые белком животного происхождения, которые легко усваиваются. В обязательном порядке снижается количество сложных углеводов, а содержание жиров почти полностью исключаются из меню. Единственными жирами станет небольшие количества сливочного масла, добавленного в еду перед употреблением. Продукты при панкреатите всегда только свежие.
при обострении голодание
В первые два — три дня пациенту показан «голод, холод , покой». Разрешено пить сладкий некрепкий чай без сахара, отвар шиповника, минеральную воду без газа. При выходе из голодных дней постепенно подключают блюда, бережно действующие на воспалённый орган. На 3-5 день вводятся овощные бульоны и отвар овса, продолжая принимать перечисленную жидкость.
К концу первой недели питаются негустыми пюре из картофеля и моркови, употребляют жидкие каши, кроме перловой, ячневой, пшенной.
7-10 день характерен вводом нежных паштетов из отварной или паровой рыбы белых сортов.
Через неделю после обострения постепенно вводятся молочная продукция, начиная с нежирного творога и пудингов.
Что едят при панкреатите
Обострение панкреатита характеризуется определенным набором продуктов, обработанных на пару или в отварном виде.
продукты во время обострения
Список, что можно есть при панкреатите поджелудочной железы довольно невелик. Но благодаря дробным порциям человек не остается голодным. Диетическое питание совместно с правильной термальной обработкой обязательно даст свой результат в виде облегчения симптомов обостренного панкреатита.
К разрешенным относят:
- Каши жидкие и полужидкие составят основу диеты. Убрать из рациона следует перловую крупу, ячневую (ячменную), кукурузную, пшенную. Наилучшим вариантом станет каша из гречневой и рисовой крупы. На ужин вторым вариантом также можно есть негустые манную, овсяную каши.
- Овощи практически все, кроме белокочанной капусты, лука, чеснока, баклажанов, редиса и репы. Овощные супы на обед, запеченные овощи, запеканки, различные пюре, даже теплые салаты.
- Фрукты исключены кислые, также соки из них. Можно сладкие яблоки, клубнику, абрикосы. Восполнить отсутствие фруктов помогут кисели и компоты из них, возможно употребление ягод.
- Мясо нежирных сортов: курица, индейка, телятина, крольчатина. Способ приготовления: отваривать или на пару в виде котлет, биточков или фрикаделек.
- Рыба исключительно нежирная и белых сортов. Отварная, запеченная или котлеты, можно использовать бульоны.
- Подсушенный белый хлеб. Хлеб из другой муки не рекомендован. Печенье на полдник или галеты в небольшом количестве.
- Молочные продукты с небольшим процентом жирности: творог, с осторожностью кефир, он приводит к метеоризму и вздутию.
- Омлеты, разбавленные водой. Яйца в другом виде употреблять нельзя.
Подобное питание приводит к минимизации болевых ощущений и устранению желудочных спазмов.
Овощи и фрукты
В стадии обострения разрешены практически все овощи, прошедших правильную термическую обработку. Применение овощей в свежем виде диета при панкреатите не допускает.
фрукты и овощи при обострении
Огурцы, помидоры, капуста преимущественно цветная или брокколи, кабачки, тыква, болгарский перец, морковь — выбор овощей разнообразен. Стоит только применить фантазию по поводу приготовления и сочетания.
Из фруктов разрешены сладкие яблоки, клубника, ананасы, авокадо, арбуз, дыня. Отличным решением станет изготовление компотов, пудингов, фруктовых пюре и запеченных фруктов. Питаться фруктами лучше в протертом или измельченном состоянии — так сократится нагрузка на поджелудочную железу.
Мясо
Питание при панкреатите в период обострения не будет и без мяса.
мясо при диете
Таблица разновидностей мяса при диете:
- крольчатина;
- телятина;
- индейка;
- курица.
Все остальное мясо остается под запретом, равно как и бульоны из них.
Список мясных блюд достаточно разнообразен и составит основу диеты при обостренном панкреатите. Запекать мясо, делать из него различные котлеты, биточки, тефтели, фрикадели. Единственное, нельзя заправлять мясо острым соусом и жарить.
Рыба
Что можно есть при обострении панкреатита, так это рыба и рыбные бульоны. Полезен минтай, судак, щука и все виды речной рыбы, треска. Из рецептов будут актуальны суфле, паровые или запеченные котлеты и рыба без добавления масла.
рыба
Из рациона исключаются осетровые, лососевые сорта рыб, всю красную рыбу — форель, горбуша, семга, скумбрия. Запрещаются все консервированные банки с рыбой и икра.
Примеры меню при обострении панкреатита с включенным в него рыбным блюдом: суфле из минтая и отварной рис на ужин, рыбный бульон с добавлением картофеля на обед.
Молочная продукция
молочная продукция
Диета при обострении панкреатита поджелудочной железы включает молочные продукты невысокой жирности: творог, кефир, простокваша, ряженка, варенец. Не пейте цельное молоко, это приводит к диарее. Не рекомендуется кушать сладкие сырки из творога и мороженое, так как сахар действует раздражающе на слизистую желудка. Нельзя сыры любых сортов, разрешим только адыгейский сыр. Идеальным решением будет на завтрак творожный легкий пудинг с печеными яблоками.
Крупы
Диета при панкреатите поджелудочной железы при обострении основана на кашах из различных круп.
крупы при обострении
В меню присутствуют крупы по полезности:
- овсяная, обладающая обволакивающим действием;
- рисовая;
- гречневая;
- манная.
Каши приготавливаются в соотношении 1:1 на молоке с водой или на воде. Приветствуются жидкие и полужидкие каши.
Можно ли сладости
желе и панкреатит
Сладкая продукция и десерты при панкреатите противопоказаны. Исключаются торты, бисквиты, пирожные, шоколад, конфеты. Больному панкреатитом следует с осторожностью употреблять мед по одной чайной ложке в день.
Разрешено в разумных количествах:
- желе;
- мармелад без обсыпки сахаром;
- пастила;
- зефир.
Приправы
приправы
Все приправы и соусы усиливают работу поджелудочной железы и стимулируют выработку поджелудочного сока. Разрешается употребление трав: укропа, петрушки, базилика, шафрана, гвоздики, фенхеля, душицы, кориандра, тмина, кинзы, прованских трав. Не следует применять лавровый лист, различные соусы и приправы в пакетах, в которых содержится большое количество пищевых добавок и консервантов. Уменьшение количества соли приветствуется во всех блюдах.
Питье
Количество жидкости необходимо для поддержания водно-солевого баланса. Разрешенными напитками будут:
минералка
- Минеральная вода. Является основным напитком при обострении панкреатита. Воду необходимо пить за час до еды небольшими порциями по 100-200 мл. Она приглушает боли в эпигастральной области, частично снимает раздражение воспаленного органа.
- Несладкий и некрепкий чай без ароматизаторов. Такой напиток мягко воздействует на слизистую желудка. Пейте зеленый чай, каркаде и пуэр. Чаи пьют до 1 литра в сутки.
- Отвары трав: ромашка, укроп, бессмертник. Употреблять стоит в небольших количествах, чтобы не навредить организму.
- Настои трав.
- Кисель. Слизистая и вязкая концентрация благоприятно влияет на желудок и поджелудочную железу. Полезными станут молочные и овсяные кисели.
- Компот из некислых фруктов, ягод.
- Отвары из шиповника насыщает организм полезными витаминами и антиоксидантами, что необходимо в первые дни для поддержания организма.
- Соки — яблочный и тыквенный.
- Морсы из ягод.
- Соевое молоко обладающее кладезю растительных белков и полезных аминокислот. Пьют не более 100 мл с осторожностью.
монастырский сбор
Ни в коем случае нельзя пить крепкий кофе, сладкие газированные напитки, лимонад, квас и концентрированные кислые соки. Во время приема еды не пейте, это облегчает работу органа.
Запрещенные продукты и нарушение диеты
Диета при обостренном панкреатите полностью исключает употребление алкогольных напитков.
Что нельзя есть при панкреатите:
- жирные сорта мяса, бульоны из мяса, а также сало;
- свежий хлеб, включая булки, сдобы, пироги и пиццу;
- бобовые (фасоль, соя, горох и другие);
- молочная продукция с высоким процентом жирности, сыры, а также молоко;
- сладости и десерты (мороженое, шоколад, торты);
- все соусы (майонез, кетчуп, горчица);
- соки из кислых фруктов;
- кофе и крепкий чай;
- из овощей: белокочанная капуста, редька, редис, баклажан;
- из круп: ячменная, перловая, кукурузная и пшенная;
- колбасы и копчености;
- фастфуд.
панкреатит и алкоголь несовместимы
Такой список считается неполным при обострении поджелудочной железы и дополняется исключениями в зависимости от предпочтений и состояния заболевания пациента.
Помните, что правильное питание при рецидиве панкреатита — ключ к быстрому выздоровлению и быстрое исчезновение неприятных симптомов. При соблюдении рекомендаций улучшение наступает уже в конце первой недели. Не забывайте, что коррекция питания необходима в течение длительного времени.
Источник
Воспаление поджелудочной железы или панкреатит – заболевание, которое может возникнуть в любом возрасте и проявлять себя яркими симптомами при обострении. Диета при панкреатите поджелудочной железы при обострении является основным условием эффективного лечения этого сложного заболевания.
Панкреатит, процессы в организме
Поджелудочная железа – важный орган в пищеварительной системе человека. Именно она расщепляет поступающую в организм пищу. При ее работе выделяются ферменты, которые помогают расщепить пищу и усвоиться ей в организме.
Но когда возникает воспалительный процесс, то ферменты железы преобразуются во вредоносный секрет, который начинает расщеплять саму поджелудочную железу. Панкреатит возникает, когда в железе происходит переизбыток выделяемых ферментов, который может возникнуть в связи с перекрытием протока, соединяющего железу и 12-перстную кишку.
Тогда ферменты начинают перерождаться во вредоносный секрет и разрушать стенки самой поджелудочной железы, также соседние ткани и органы. Также попадают в кровь и лимфатическую систему, что приводит к общей интоксикации организма.
Так развивается панкреатит, который без должного лечения и диеты из острой формы быстро переходит в хроническую. Тогда могут начаться необратимые процессы, которые связаны с некрозом тканей, гнойными отслоениями, что приводит к абсцессу, перитониту и другим заболеваниям, опасным для жизни человека.
Нейтролизовать все негативныпе процессы поможет диета при панкреатите.
к содержанию ↑
Питание при появлении первых признаков

Диета при панкреатите поджелудочной железы при обострении является главным условием успешного лечения. Если ее не соблюдать, то все методы лечебного комплекса просто потеряют смысл, так как железа будет постоянно в раздраженном состоянии из-за тех вредных продуктов, которые будет употреблять пациент во время лечебного курса.
Поэтому при первых же признаках панкреатита необходимо начать правильно питаться. А самыми первыми признаками являются: изжога, вздутие живота, повышенное газообразование, икота, сухость и горечь во рту. Именно с этой симптоматикой и стоит обратиться к гастроэнтерологу. Ведь, как известно, любую болезнь, в том числе и панкреатит, проще вылечить на начальной стадии возникновения.
к содержанию ↑
Хроническая форма панкреатита, признаки
Панкреатит начинается с острой формы, когда у человека ярко выражены все симптомы:
- Боль в левом подреберье, которая может отдаваться в любые части тела, вплоть до лицевого нерва и челюсти;
- Тошнота и рвота;
- Диарея или запор;
- Высыпания на коже;
- Повышенная потливость;
- Повышение температуры.
Острый панкреатит быстро переходит в хроническую форму. Тогда симптоматика может быть выражена слабо, или вообще болезнь развивается без симптомов.
Это очень опасное состояние пациента, когда нет симптомов, а поджелудочная железа продолжает разрушаться. Хронический бессимптомный панкреатит чреват полной потерей поджелудочной железы – важного органа пищеварительного процесса.

Но хроническая форма также может ярко заявлять о себе периодическими обострениями. Тогда симптоматика похожа на симптомы острой формы панкреатита.
Своевременное обращение к врачу или профилактические осмотры при панкреатите у гастроэнтеролога помогут вовремя диагностировать болезнь и вылечить ее. Хроническая форма лечится намного дольше и труднее, часто показаны операции по удалению части или всей поджелудочной железы.
Тогда пациент обречен лечиться и поддерживать свой пищеварительный тракт медикаментозно всю жизнь. Диета также станет постоянным спутником пациента.
к содержанию ↑
Что можно есть при панкреатите?
При появлении дискомфорта в животе, в области желудка нужно сразу отказаться от тех продуктов, которые противопоказаны при панкреатите – это все жирные продукты, кислые, соленые, острые, газированные напитки и консервы. В диете таких продуктов просто нет.
Пища диеты при панкреатите должна быть разнообразной и содержать все полезные вещества:
- Белок – до 90 грамм ежедневно;
- Углеводы – до 75 грамм;
- Жиры – до 40 грамм, желательно растительного происхождения.
В рацион питания при панкреатите должны входить все полезные микроэлементы: калий, кальций, фосфор, магний, железо, весь впектр витаминов и пр. Диете должна помогать организму повышать иммунитет и бороться с патологиями внутри железы.
Рацион при панкреатите должен быть полноценным, но все продукты готовятся только путем варки, тушением, на пару, запеканием. Никакой жареной пищи в питании и диете быть не должно.
к содержанию ↑
Поджелудочная железа у взрослых
Причин возникновения воспаления поджелудочной железы у взрослых – огромное множество. Основными являются:
-
 Неправильное питание;
Неправильное питание; - Переедание;
- Употребление алкоголя;
- Наличие иных заболеваний желудочно-кишечного тракта;
- Инфекционные болезни;
- Малоподвижный образ жизни;
- Пониженный иммунитет;
- Сбои в работе гормональной и эндокринной систем и пр.
В соответствии с основной причиной возникновения панкреатита медики различают виды болезни:
- Алкогольный – основная причина алкоголь;
- Лекарственный – хаотичный или длительный прием лекарств;
- Билиарный – возникает как следствие желчекаменной болезни;
- Кальцинированный – избыток соли в организме и пр.
Все заболевания поджелудочной железы объединены в общую группу – панкреопатию. При любом виде панкреопатии назначают диету при помощи тестов и другим методов дифференциальной диагностики – лабораторной (анализы) и инструментальной (УЗИ, рентген, лапароскопия, эндоскопия и пр.). Особенно диета становится строгой при обострении болезни.
к содержанию ↑
Что кушать, когда обострение?
В период обострения заболевания врач назначает голод на 2-3 суток. эта диета называется стол № 0. В это время пациент может пить только щелочную негазированную воду – до 2 литров в день.
Если стадия панкреатита тяжелая, то проводится экстренная операция по удалению части или всей железы, камней из желчных путей и пр. До и после операции пациент также не должен ничего есть и придерживать диеты стола № 0. Все полезные микроэлементы, необходимые организму пациента, врач назначает путем внутривенных капельниц или инъекций.
Если даже оперативное вмешательство не показано, все равно голод – это тот период, когда доктор купирует боль и дает железе отдохнуть от пищеварительных процессов. Поэтому при хронической форме панкреатита, при обострениях, так или иначе, придется поглодать.
к содержанию ↑
Меню
Затем после купирования боли и голода при панкреатите пациенту разрешают пить отвары шиповника, ромашки и других трав, имеющий противовоспалительное, антисептической, антимикробное действие. Спустя 2-3 дня рацион диеты расширяется вегетарианскими бульонами, чуть позже в диете появляются пюре, мясные или рыбные нежирные бульоны.

При положительной динамике выздоровления рацион расширяется и пациенту назначается диета – стол № 5, которая состоит из каш, овощных пюре, нежирных бульонов, приготовленной на пару рыбе или диетическом мясе, фруктов и овощей.
Условия приема пищи при диете должны соответствовать критериям:
- Пища должна быть размельченной;
- Подаваться при температуре 37 градусов;
- За один раз пациент может употребить не более 200 грамм продуктов;
- В течение дня можно есть 5-6 раз без перекусов и запиваний.
Даже размельченную пищу при панкреатите пациент должен тщательно прожевывать. Соблюдая все правила диетического питания при панкреатите, пациент максимально поможет своей поджелудочной железе восстановиться и начать нормально функционировать.
Конечно, при самой тяжелой некрозной стадии, когда единственным эффективным методом лечения является операция по удалению железы, пациент садится на строгую диету пожизненно.
Во время лечебного процесса диета – основное условие эффективного лечения. Без соблюдения диеты никакие медикаменты не помогут восстановиться этому важному органу.
Как питаться после прохождения основного курса лечения панкреатита, вам расскажет ваш лечащий врач. Но, как правило, схема и рацион питания при диете остаются неизменными, даже когда панкреатит отступает.
Ведь спровоцировать новый приступ и обострение панкреатита легко – достаточно один раз позволить себе, к примеру, жареную или жирную пищу. Тогда диета становится неэффективной, и панкреатит возвращается новым приступом и обострением.
к содержанию ↑
Лечение панкреатита
Таблица основных методов лечения панкреатита
| Операция | Традиционное оперативное вмешательство при помощи скальпеля; лапароскопия — путем двух проколов и ввода лапороскопа. |
|---|---|
| Медикаментозное лечение | Обезболивающие: но-шпа, папаверин, бусколан, пенталгин, баралгин, триган-Д; естероидные противовоспалительные медикаменты; панкреатические ферменты высокой дозировки — для снятия боли и нормализации флоры железы; спазмолитики, снимающие спазм и уменьшающие боль; антибиотики; холинолитики; Н2-блокаторы; антациды и пр. |
| Физиолечение | Ультразвуком, лазерным излучением, электрофорез и пр. |
| Диетотерапия | стол № 5: нежирная размельченная пища маленькими порциями в пюреобразном состоянии. |
| Народная медицина | Фитотерапия: настои, отвары на равах: ромашка. зверобой, шиповник и пр. |
Параллельно с диетой в зависимости от стадии и формы панкреатита врач назначает лечение.
Для каждого пациента разрабатывается индивидуальная программа комплексного лечения, в которой учитываются:
- Форма и вид панкреатита;
- Стадия панкреатита;
- Основная причина возникновения болезни;
- Физиология пациента;
- Наличие у него иных хронических заболеваний;
- Личная непереносимость тех или иных компонентов;
- Возраст пациента и пр.
По этому же принципу разрабатывается меню и диета для больных панкреатитом.
к содержанию ↑
Еда, продукты при панкреатите
Главное правило диеты – наличие всего спектра полезных микроэлементов.

Питание должно содержать углеводы, белки, в небольшом количестве жиры. Только такой сбалансированное питание диеты при панкреатите сможет помочь восстановить функции поджелудочной железы. Поэтому в рацион обязательно должны входить:
- Любые каши – это углеводы. Они необходимы организму для качественного функционирования органов и систем, в том числе и поджелудочной железы. Рекомендуется их употребление с небольшим кусочком подсолнечного качественного масла. Добавлять в крупы можно мед, изюм, фрукты.
- Если ваш завтрак в основном состоит из углеводов, то обед должен быть белковым: мясо, рыба, яйцо и пр.
- Приготовить себе настои или отвары на травах надо после консультации с врачом. Такой напиток должен содержать все полезные микроэлементы, оказывать профилактическое воздействие на организм, поднимать иммунитет, сбалансировать обмен веществ и помогать организму бороться с любыми воспалениями и инфекциями. К самым полезным относят отвар из шиповника. Многие заваривают ромашку, зверобой, золотой корень, делают отвары прополиса и пчелиного подмора.
- Основным критерием отбора молочной продукции является показатель жирности. Все, что входит в диету при этой болезни, должно быть обезжиренным или с минимальным процентом жирности – 1%. Чтобы не повышать общую кислотность в организме, следует отказаться от кисломолочной продукции.
- Куриная печень содержатся те ферменты, которые необходимы для поддержки клеток и тканей поджелудочной железы. Готовить ее надо на пару, варкой либо тушением.
- Ягоды, фрукты, сухофрукты должны быть некислыми, чтобы не повысить кислотность в желудке и вновь активизировать ферменты железы, вызвав обострение. Голубика, черника, ежевика, арония – это те ягоды, которые насыщены витаминами и полезными микроэлементами и не будут раздражать стенки поджелудочной железы.
Абсолютно противопоказана при панкреатите столь любимая многими редиска, которая повышает выработку сока поджелудочной железой. В редиске много ферментов, которые собьют и без того нарушенный баланс микрофлоры железы. Поэтому в диете этот продукт исключается.
к содержанию ↑
Панкреатин – к диете
При восстановлении функций поджелудочной железы используется ферментный препарат – Панкреатин, который содержит все необходимые для полноценной работы железы ферменты: амилазу, липазу и протеазы и др.

Этот ферментный препарат помогает восстановить баланс и нормальную микрофлору в теле железы при панкреатите, что будет способствовать ее быстрому восстановлению и нормальной работе по перевариванию пищи. поэтому часто врачи к диете выписывают и этот препарат.
к содержанию ↑
Поляна Квасова – что это?
Минеральная вода Поляна Квасова насыщена натрием, гидрокарбонатом, что способствует насыщению организма пациента при ее употреблении бором и фтором. Это – так называемая щелочная вода, которая показана при всех видах болезней желудочно-кишечного тракта.
Но в любом случае консультация вашего врача перед ее употреблением необходима.

Когда панкреатит в обостренном состоянии вовремя голода врачи рекомендуют пить именно эту воду – для ускорения снятия основной симптоматики и восстановления баланса микрофлоры железы. при дальнейшей диете данное щелочное питание также помогает быстрому восстановлению функций железы при панкреатите.
к содержанию ↑
Подойдет ли для похудения?
Диета при панкреатите никак не подойдет для похудения. Наоборот. При определенной стадии развития болезни человек начинает ху