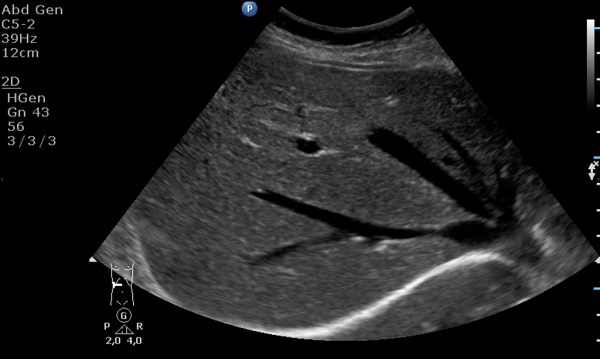
Диффузное увеличение головки поджелудочной железы
Когда в поджелудочной железе начинаются патологические процессы, её ткани претерпевают изменения. Они видны врачу во время обследования пациента и являются важным диагностическим критерием.
Что такое диффузные изменения
Диффузные изменения — это процесс взаимопроникновения разных типов клеток в одной ткани, при перемешивании здоровых и патологических участков. При этом, если в процесс вовлечена не вся паренхима, он будет называться очаговыми, а не диффузным.
Поджелудочная железа напрямую влияет на процесс пищеварения. В ней выделяют три основные части – головку, тело и хвост. Клетки, из которых она состоит, свойственны только этому органу и имеют определённую структуру. По разным причинам, в том числе с возрастными изменениями, может начаться процесс отмирания тканей, а на их месте происходит жировая инфильтрация или образование соединительного слоя.
Из-за структурных особенностей разного типа клеток при ультразвуковом исследовании получается картинка смешанной эхогенности и это притом, что общие размеры поджелудочной железы не нарушены. К таким патологическим преобразованиям приводят заболевания гепатобилиарной системы, эндокринные сбои, недостаточность кровоснабжения.
Опасность перерождения клеток состоит в том, что процесс затрагивает железистую часть, которая выполняет главные функции органа. Таким образом, диффузные изменения – не диагноз, а проявление патологии, которую можно увидеть по результатам ультразвукового обследования.
Видео: Узи поджелудочной железы
Незначительные изменения
Когда степень преобразования тканей выражена не сильно, симптомы отсутствуют, а дисфункция органа не проявляется. К такому состоянию могут привести:
- Неправильное питание.
- Недавнее воспалительное заболевание.
- Повышение или понижение секреторной функции, которые провоцируют стрессовые ситуации и депрессии.
- Некоторые лекарственные препараты.
Часто это временные изменения, которые не являются поводом для беспокойства и не влекут за собой последствий.
Умеренные диффузные изменения
При средней выраженности изменений в паренхиме симптомы могут также отсутствовать. Однако при ультразвуковом исследовании дополнительно обнаруживается отёчность, которая свидетельствует о более серьёзных причинах патологии. Подобное состояние могут вызвать:
- Воспаление.
- Острый панкреатит.
- Проблемы с жёлчным пузырём.
- Нарушения в работе двенадцатипёрстной кишки.
- Гепатомегалия.
Когда диагностируется умеренная степень преобразования паренхимы поджелудочной, необходимы дополнительные обследования, чтобы определить первопричину патологии.
Невыраженные изменения
Чаще проблема обнаруживается случайно или когда пациент проходит комплексное обследование всей пищеварительной системы. Специфические симптомы дисфункции поджелудочной железы отсутствуют, но у пациента могут быть другие жалобы. Появляются они из-за того, что причиной диффузных изменений выступают сбои в работе печени, жёлчного пузыря или других органов.
Такое состояние также может быть следствием перенесённого инфекционного заболевания или результатом генетической предрасположенности. Как правило, невыраженные изменения не влияют на работу самого органа.
Выраженные диффузные изменения
Довольно сильная степень поражения паренхимы наблюдается при воспалительном заболевании поджелудочной железы – панкреатите. При остром течении они выражены сильнее, чем при хроническом. Замена большой области другими клетками приводит к сбоям в работе органа и появлению симптомов дискомфорта у пациента. Как правило, это настолько неприятные боли, что человек вынужден обратиться к врачу.
Видео: Диффузные изменения поджелудочной железы: что это, признаки, лечение
Диагностика
Принцип диагностики структуры органа основан на измерении эхогенности клеток. Высокой точностью и простотой в применении обладает ультразвуковое исследование, которое и используется в таких случаях. Волны, которые посылает датчик прибора, проникают внутрь организма и поглощаются тканями различного типа в результате чего на экране монитора появляется картинка с участками разного цвета.
В норме поджелудочная железа должна иметь однородную структуру паренхимы, если же обнаруживается разная степень поглощения волн, можно говорить об очаговых или диффузных изменениях. Особое внимание следует обратить на размеры органа, чёткость контуров, протоковый просвет.
УЗИ является основным методом диагностики, который используется для определения эхоструктуры органа. Однако для постановки диагноза необходимы дополнительные результаты:
- Биохимический анализ крови.
- Пальпация.
- Эндоскопическое исследование.
- Компьютерная томография.
- ЭРПХГ.
Симптомы
Проявления диффузных изменений зависит от степени их выраженности и этиологии, которая к ним привела. Из специфических симптомов, свойственных всем пациентам, можно выделить:
- Ухудшение аппетита.
- Запоры.
- Понос.
- Тяжесть в желудке и чувство дискомфорта.
Кроме этого, патология может проявляться и другими признаками:
- Сильные боли, интоксикация, рвота. Это происходит из-за того, что пищеварительные ферменты проникают сквозь ткани за пределы органа. Часто такое состояние сопровождается сильной тахикардией и снижением артериального давления. Причиной выступает острый панкреатит, улучшить самочувствие пациента помогает только интенсивная терапия или хирургическое вмешательство.
- Выраженные, но не критические болевые ощущения. Такое наблюдается при затяжном характере панкреатита. При этом повреждение железы приводит к нарушению выработки пищеварительных ферментов. На органе также могут обнаруживаться участи с отёком и небольшими кровоизлияниями.
- Малозаметные и постепенные изменения в организме. При фиброзном поражении специфическая симптоматика выражена не сильно, однако, со временем учащается. Снижение функциональной способности поджелудочной приводит к гормональному и метаболическому сбою в организме, которые заметны по нарушению пищеварения, резкому похудению, диарее. Хронические дистрофические процессы провоцируют дефицит белка и активизацию аутоиммунных и аллергических реакций. Серьёзным осложнением патологии является сахарный диабет.
Если клетки поджелудочной сменились жировой тканью, восстановить структуру органа невозможно. Необратимый процесс со временем приводит к поражению новых здоровых участков. Пищеварительных желёз становится всё меньше, функции поджелудочной нарушаются, что влияет на работу целого организма. Симптоматика липоматоза зависит от площади патологии. При её бесконтрольном прогрессировании у человека появляются боли и жалобы на работу пищеварительной системы.
Лечение
Лечение диффузного изменения необходимо только при патологическом характере процесса. Постановка точного диагноза и назначение правильной схемы терапии – задача лечащего врача.
При подозрении на опасную этиологию врач смотрит результаты дополнительных обследований. Скрытая форма хронического панкреатита требует соблюдения взрослым диеты и проведения физиотерапевтических процедур.
Если диффузные изменения в поджелудочной железе вызвал сахарный диабет, пациенту также потребуется коррекция питания и лечение. Для поддержания здоровья допускается использование лекарственных трав вместо медикаментов.
Неспецифическое перерождение клеток в преклонном возрасте не требует врачебного вмешательства. Больному рекомендуется придерживаться правильного образа жизни и исключить из рациона вредную пищу.
На этом видео Елена Малышева рассказывает как ухаживать за здоровьем поджелудочной железы:
Диета
Запреты и рекомендации в питании зависят от причины, которая вызвала эхографические уплотнения. На правильный диетический стол можно посадить даже ребёнка, однако все решения должен принимать доктор, чтобы повысить благоприятность прогноза. Категорически исключаются:
- Копчёности.
- Приправы.
- Алкоголь.
Рекомендованы для увеличения в рационе:
- Каши.
- Растительная пища.
- Молочные продукты.
Если у вас обнаружили эхопризнаки неоднородной структуры поджелудочной, это не всегда означает стеатоз. Строение паренхимы может быть нарушено временно и поддаваться коррекции народными средствами. Важное значение имеют результаты дополнительных обследований, которые и определяют, нужно ли пациента лечить. Реактивные изменения и повышенные биохимические показатели других органов свидетельствуют о необходимости выяснения истинной причины патологии.
Если признаки панкреатита появились во время беременности, следует немедленно сообщать об этом вашему врачу. Из-за повышенной нагрузки на внутренние органы большое значение имеет правильное питание женщины, которое поможет скорректировать здоровье без таблеток.
Загрузка…
Источник
Любого пациента, увидевшего эту запись в карточке или заключении диагностики, интересует, что это обозначает? Под этим термином понимают замещение здоровых структур жировой или соединительной тканью. Выявляют диффузные изменения поджелудочной железы посредством инструментальной диагностики. Чаще это УЗИ. Эта патология не конкретный диагноз, а только термин, обобщающий целую группу патологий.

Понятие и причины
При выявлении диффузных изменений специалисту нужно проверить эхопризнаки других элементов брюшной полости – это покажет, произошли перемены только в железе или же патология распространилась из других органов. Нередко проблема переходит на поджелудочную железу из желчного пузыря, селезенки и печени. Изменения в этом случае называют реактивными.

Диффузные изменения возникают по многим причинам:
- Неправильное питание. Злоупотребление вредной пищей, несоблюдение баланса.
- Хронический стресс.
- Генетическая предрасположенность.
- Вредные привычки (алкоголь, наркотики, сигареты).
- Патологии в желудочно-кишечном тракте.
- Неправильный прием лекарственных средств (не по назначению, превышение дозировки, игнорирование противопоказаний).
- Нарушение кровоснабжения поджелудочной железы.
- Проблемы с обменными и эндокринными процессами.
- Пожилой возраст.
Диффузные изменения у ребенка проявляются только вместе с патологией других органов. Обычно это хронические воспалительные процессы. Причиной таких изменений может стать также:
- детская инфекция;
- врожденная патология;
- травма;
- прием сильных антибиотиков;
- отравление.
Выяснить точную причину изменений можно с помощью дополнительных исследований. Это анализы крови, эндоскопия 12-перстной кишки, томография.
Симптомы и виды
О диффузных изменениях обычно говорят определенные признаки:
- постоянная тяжесть в животе;
- чередование плотного и жидкого стула;
- отсутствие аппетита.
Эти симптомы являются общими, но для каждого заболевания есть характерные ему черты:
- При остром панкреатите нарушается целостность тканей железы, поэтому процесс вывода пищеварительных соков меняется, вызывая общую интоксикацию организма. Пациента тошнит, возникают порывы к рвоте, в левом подреберье возникает острая боль, иногда увеличивается тахикардия.
- Хронические проявления панкреатита начинаются с отечности и небольших кровоизлияний из-за повреждения тканей. Поджелудочная железа уменьшается, боли при обострении усиливаются.
- Фиброз может протекать бессимптомно. Выработка ферментов снижается, нарушая пищеварительный процесс. Проявиться такая патология может тошнотой, рвотными позывами, жидким стулом и снижением веса.
- Симптоматика при липоматозе зависит от количества очагов. Если он один, то заболевание выражается слабо либо протекает бессимптомно. При распространении патологии по всему органу происходят нарушения в его работе, проявляющиеся болезненными ощущениями.
- Если диффузные изменения затрагивают и поджелудочную железу, и печень, то такое явление называется гепатомегалия. Это не заболевание, а следствие конкретных патологических изменений. Начальная стадия гепатомегалии часто протекает бессимптомно, но после печень увеличивается, выступая над ребрами. После этого возникает болезненность, усиливающаяся при пальпации. Пациент страдает от тошноты со рвотой, изжоги и неприятного привкуса. Аппетит снижается, кожа приобретает желтоватый оттенок, возможна зудящая сыпь.
- Неоднородные диффузные изменения могут быть признаком кисты, опухоли или склерозирования.

Различают также УЗ-признаки таких нарушений, разделяющие их на виды. Характер диффузных изменений может проявляться на диагностике по-разному:
- Уменьшение эхоплотности (структура уплотняется), неоднородность эхоструктуры, размеры железы умеренные, но увеличены. Такие особенности характерны для острых воспалений, вызванных нарушением вывода пищеварительных ферментов. Диффузным изменениям подвергается паренхима (особая ткань) железы.
- Эхогенность и эхоплотность повышены, но размеры органа в норме. Жировые ткани замещают стенки железы, а в тяжелых случаях перекрывают паренхиму. В этом случае диагностируют липоматоз.
- Эхогенность и эхоплотность повышены, размеры органа в норме либо незначительно меньше нее. Ткани железа замещаются соединительными структурами. Эти характеристики свойственны фиброзу.
- Паренхима железы изменилась эхоскопически, эхоплотность отклонена от нормы, часть тканей замещена жировой структурой. Диагноз – сахарный диабет.
- Эхоплотность и эхогенность понижены, размеры железы в норме. Проход оттока соков может быть закручен. Это признаки хронического панкреатита, возникшего из-за нарушения жирового обмена.
Для постановки диагноза мало получить информацию по типу УЗ-признаков. Важно сделать дополнительные анализы, чтобы диагностировать определенное заболевание.
Важно! Диффузные изменения не являются диагнозом конкретного заболевания, поэтому не стоит пренебрегать дополнительными исследованиями для выявления первопричины патологии. Болезнь нужно выявить своевременно, чтобы повысить шансы на успешное излечение.
Лечение
После обнаружения диффузных изменений лечение назначают только после дополнительных исследований. Это необходимо для постановки точного диагноза – каждое заболевание требует особого подхода.

Лечение панкреатита
Если причиной диффузных изменений является панкреатит, то вопрос, как лечить патологию зависит от ее формы. При остром заболевании пациента нужно госпитализировать. Обязательно надо принять следующие меры:
- Снять боль. Для этого прибегают к нестероидным противовоспалительным препаратам. В некоторых случаях не обойтись без наркотических средств – морфина или промедола.
- Расслабить гладкую мускулатуру. Обычно применяют Но-Шпу. Она снимает спазм и улучшает отток панкреатического сока.
- Подавить секрецию поджелудочной железы. Выполняют прикладыванием холода к животу и назначением Атропина.
- Голодание. Его нужно придерживаться пока острая боль не пойдет на спад. Затем разрешают понемногу есть йогурт. Остальные продукты вводят постепенно и небольшими порциями.
При хроническом панкреатите возможно острое проявление либо состояние ремиссии. Обострение в таком случае лечат аналогично острому заболеванию. При ремиссии терапия отличается:
- Ферментные препараты для борьбы с диареей, тошнотой и вздутием живота. Обычно прибегают к Мезиму или Креону.
- Инъекции смеси аминокислот. Такая мера нужна при снижении функции органа, когда отсутствуют ферменты для переваривания белковой пищи. Дополнительно прибегают к анаболическим гормонам и витамину C. Детальная статья о препаратах для лечения панкреатита — здесь.
- Частое и дробное питание.
- Диета. Назначают стол №5п. Тут можно прочитать подробнее о диете при остром панкреатите.
О лечении панкреатита в домашних условиях подробнее читайте в этой статье.

Фиброз
Лечение фиброза обязательно включают диету. Назначают стол №5п, как при хроническом панкреатите. Простые углеводы ограничивают. Если организм сильно истощен, то пищу вводят парентерально.
При фиброзе назначают ферментные препараты. Прибегают обычно к Панкреатину или Липазе. Нарушенный углеводный обмен корректируют сахароснижающими препаратами, иногда требуется инсулинотерапия.
Если пациент резко теряет вес, страдает от выраженного болевого синдрома или частых обострений панкреатита, то необходимо хирургическое вмешательство. В периоды ремиссии стоит обратиться к санаторно-курортному лечению.
Липоматоз
Терапевтические меры при липоматозе направлены в основном на коррекцию питания. Пациенту необходимо нормализовать свой вес, приобщиться к здоровому образу жизни, избавиться от вредных привычек.
Произошедшие изменения при липоматозе необратимы, но предотвратить их развитие можно с помощью диеты. Основной ее принцип – дробное питание и небольшие порции. Вредную пищу из рациона надо исключить. Продукты лучше варить или готовить на пару, не используя растительное масло. Потребление калорий за сутки надо ограничить – максимальный показатель рассчитывается индивидуально.
Липоматоз может сопровождаться гепатитом, заболеваниями щитовидной железы, сахарным диабетом. В этом случае их обязательно лечат.
Гепатомегалия
Бороться с гепатомегалией надо начинать с устранения ее первопричины. В лечебный комплекс обязательно включают диету, чтобы снизить нагрузку на печень и активировать регенерацию ее тканей.
Медикаментозная терапия заключается в приеме гепатопротекторов. Эти препараты необходимы для защиты клеток печени.
Незначительные проявления гепатомегалии не нуждаются в специфическом лечении. Терапия заключается в специальной диете. Поддержать работу печени можно достаточным количеством сахара, который содержится во фруктах, например, в 0,2 кг винограда (норма в сутки).
Важно! Нельзя самостоятельно назначать лечение, даже если диагноз точно известен. У каждого заболевания есть свои особенности, от которых зависят и нюансы терапии.
Профилактика

Диффузных изменений можно избежать, соблюдая некоторые профилактические меры. Они заключаются в несложных правилах:
- отказ от курения и алкоголя;
- рациональное и регулярное питание;
- минимум жирной пищи;
- дробное питание и небольшие порции;
- травяные чаи вместо крепкого кофе;
- при патологиях желудочно-кишечного тракта нужны регулярные обследования.
И обязательно прочитайте, какие продукты вредны для поджелудочной, чтобы изменить свой рацион.
Обнаружить диффузные изменения несложно, но необходимо определить первопричину их появления. Именно от нее зависят конкретные особенности лечения. В любом случае терапия включает диету.

Врач сайта: Антон палазников
Врач-гастроэнтеролог, терапевт
Стаж работы более 7 лет.
Профессиональные навыки: диагностика и лечение заболеваний ЖКТ и билиарной системы.
Источник
Увеличение поджелудочной железы – это не диагноз, а всего лишь признак возможного протекания того или иного патологического процесса. Подобное расстройство не имеет границ относительно возрастной категории, отчего нередко диагностируется у детей.
Вызвать изменение размеров этого органа может большое количество предрасполагающих факторов. В большинстве случаев источником является какое-либо заболевание, но выделяют и другие причины.
Симптоматика увеличенной поджелудочной железы определяется тем недугом, котором было вызвано такое состояние.
На начальных этапах развития патологии обнаружить её довольно сложно, но по мере прогрессирования, при помощи инструментальных методов обследования можно диагностировать недуг.
Тактика терапии полностью зависит от состояния пациента и от этиологических факторов.
Поджелудочная железа состоит из таких частей, как головка, тело и хвост. Увеличиваться может орган полностью или один из его отделов. В каждом случае источники патологического процесса будут отличаться.
Тотально увеличенная поджелудочная железа у взрослых и детей в подавляющем большинстве случаев становится при остром протекании воспалительного процесса в этом органе. Однако вызвать такое состояние также могут:
- формирование конкрементов, которые приводят к закупорке протока;
- муковисцидоз – это наследственная болезнь, причины развития которой остаются неизвестными;
- злоупотребление алкогольными напитками;
- широкий спектр травм и ранений брюшной полости;
- протекание заболевания инфекционного характера, например, гриппа или гепатита, кишечных инфекций, эпидемического паротита или сепсиса;
- бесконтрольный приём некоторых групп лекарственных препаратов, в частности, гормональных веществ;
- чрезмерные физические нагрузки;
- повышенное содержание кальция в крови;
- аномалии развития поджелудочной железы, в частности, кольцевая или подковообразная форма, а также наличие загибов и перетяжек;
- дискинезия желчевыводящих протоков;
- наличие у человека аутоиммунных процессов, при которых организм вырабатывает антитела против собственных здоровых клеток и тканей;
- воспаление ДПК, распространяющееся на большой сосочек, в который открывается проток ПЖ;
- тяжёлое пищевое отравление;
- язвенное поражение ДПК или желудка;
- нарушение местного кровоснабжения – зачастую формируется на фоне атеросклероза сосудов, сдавливания новообразованием или случайной перевязкой во время врачебного вмешательства.

Причины увеличения поджелудочной железы
Однако не во всех случаях протекание панкреатита приводит к изменениям объёмов всего органа. Не редкостью является ситуация, при которой патологический процесс активен в головке, теле или хвосте поджелудочной. Но во время проведения диагностических мероприятий могут быть выявлены и другие заболевания, приводящие к отклонению от нормы размеров той или иной структурной части ПЖ.
Таким образом, увеличение хвоста поджелудочной железы обусловлено:
- образованием псевдокист, которые являются следствием панкреатита;
- формированием абсцессов, заполненных гнойной жидкостью;
- доброкачественной опухолью, развивающаяся из железистой ткани;
- онкологическим процессом, при котором новообразования имеют большие размеры и сдавливают хвост этого органа;
- камнем, местом локализации которого является вирсунгов проток, находящийся в области тела железы.
Увеличение головки поджелудочной железы происходит по причине:
- наличия псевдокисты или гнойника в этой структурной зоне;
- метастазирования раковой опухоли с близлежащих внутренних органов или собственное злокачественное образование;
- наличие кистозной аденомы;
- дуоденита, приводящего к воспалению малого сосочка ДПК, в который открывается дополнительный проток, находящейся в головке ПЖ;
- рубцевания или появления опухоли в малом сосочке 12-перстной кишки;
- появления конкрементов.
Все вышеуказанные этиологические факторы приводят к тому, что во время прохождения инструментальной диагностики будет выявлено состояние, при котором увеличена поджелудочная железа у ребёнка или у взрослого.
Основную группу риска составляют:
- люди, которые на протяжении многих лет употребляют алкогольные напитки или выкуривают сигареты;
- малыши в период прорезывания зубов;
- подростки переходного возраста;
- младенцы, которых с грудного вскармливания переводят на искусственное питание;
- лица, в меню которых преобладает жирная, пересоленная и острая пища. Именно по этой причине важной частью терапии является диета.
В зависимости от распространённости патологического процесса, увеличение поджелудочной железы делится на:
- диффузное – происходит изменение объёмов всего органа;
- локальное – диагностируется отклонение от нормы только одной структурной части. Увеличиться может головка или хвост этого органа.
Увеличение поджелудочной железы у ребёнка и взрослого протекает индивидуально. В некоторых случаях патология довольно долгое время может не проявляться какими-либо симптомами. В таких ситуациях расстройство диагностируется совершенно случайно во время прохождения инструментальных обследований для выявления совершенно другого заболевания или в профилактических целях.
Наиболее часто этот орган увеличивается из-за протекания в нём воспалительного процесса, отчего болезнь имеет ярко выраженную симптоматику. Самым первым клиническим проявлением является болевой синдром, который может быть острым или ноющим. Место локализации болей – верхняя часть живота. Нередко боли иррадиируют в поясницу или в левую руку.
Если увеличена головка поджелудочной железы, то основными симптомами, помимо болевых ощущений, принято считать расстройство стула, что выражается в виде диареи. Выраженность таких проявлений обуславливается соседством поражённого органа с двенадцатиперстной кишкой.

Симптомы увеличения поджелудочной железы
Поджелудочная и печень – это два взаимосвязанных органа, отчего при заболевании одного страдает второй. При таком нарушении признаками поражения печени можно считать:
- приступы тошноты, которые практически всегда заканчиваются рвотными позывами;
- горькую отрыжку;
- появление горьковатого привкуса в ротовой полости;
- обильную диарею;
- снижение аппетита;
- изменение оттенка кожных покровов и слизистых оболочек. Зачастую желтуха носит слабовыраженный характер.
Клинические признаки того, что увеличена поджелудочная железа у ребёнка будут несколько иными:
- постоянная тошнота, но рвотные позывы наблюдаются редко;
- повышенное потоотделение;
- бледность кожи;
- тяжесть и дискомфорт в желудке;
- ощущение боли за рёбрами;
- слабость и повышенная утомляемость;
- интенсивная головная боль и головокружения;
- значительное повышение температуры;
- полное отсутствие аппетита.
У малышей, которые ещё не умеют говорить, основными симптомами такой патологии будут:
- сильный плач;
- неестественная поза ребёнка – дети поджимают ножки к животу;
- жар;
- обильная рвота.
В случаях появления одного или нескольких из вышеуказанных признаков у взрослого или ребёнка, нужно как можно скорее обратиться за квалифицированной помощью, потому что существует вероятность поражения не только поджелудочной, но и таких внутренних органов, как селезёнка и печень.
Установить правильный диагноз можно только при помощи инструментальных диагностических методов. Однако перед их назначением гастроэнтерологу необходимо лично выполнить несколько манипуляций, среди которых:
- детальный опрос пациента или его родителей – для получения информации относительно первого времени и степени выраженности симптоматики;
- ознакомление с историей болезни и анамнезом жизни пациента – для выявления возможной причины увеличения поджелудочной железы;
- тщательный физикальный осмотр – подразумевает пальпацию всей поверхности живота, изучение состояния кожи и склер, а также измерение температуры.
Главным инструментальным обследованием является УЗИ – при помощи такого метода можно диагностировать тотальное изменение объёмов ПЖ, выявить то, что увеличен хвост поджелудочной железы или головка этого органа. Помимо этого, такая диагностическая мера даст возможность обнаружить псевдокисты, камни и новообразования, которые могут стать источником патологии. Альтернативой УЗИ выступает КТ и МРТ.
Для уточнения первопричины увеличения органа могут потребоваться лабораторные анализы крови, мочи и кала.

УЗИ поджелудочной железы
Тактика терапии, как правило, зависит от того обстоятельства, которое послужило источником того, что начала увеличиваться поджелудочная железа. Например:
- в случаях протекания острого воспаления или формирования гнойника, необходима срочная госпитализация пациента. Хирург примет решение о консервативном или хирургическом лечении;
- при обнаружении псевдокисты и конкрементов показана операция;
- при протекании онкологического процесса проводят химиотерапию, лучевое лечение или хирургическое иссечение опухоли;
- если причиной стал хронический панкреатит, то индивидуальную тактику терапии составит гастроэнтеролог.
Медикаментозное лечение направлено на приём:
- ферментативных средств;
- ИПП;
- гормональных веществ;
- блокаторов гистаминовых рецепторов.
Абсолютно всем пациентам, в независимости от возраста, необходимо соблюдение диеты, зачастую назначается диетический стол номер пять, который предполагает полный отказ от:
- сырых фруктов и овощей;
- жирной, острой и солёной пищи;
- копчёностей и сладостей;
- молочной продукции с высокой жирностью;
- газированных напитков.
Но в то же время диета предполагает обогащение рациона:
- диетическими сортами мяса и рыбы;
- обезжиренной кисломолочной продукцией;
- запечёнными фруктами;
- протушенными овощами;
- сушёным хлебом;
- кашами.
Питаться лучше всего небольшими порциями, не меньше чем пять раз в сутки, а блюда готовить путём варки, пропаривания, тушения и запекания.
Специально составленных профилактических мер от такого расстройства не существует. Людям нужно придерживаться общих правил:
- вести здоровый и активный образ жизни;
- соблюдать рекомендации относительно питания;
- принимать медикаменты только по предписанию клинициста;
- своевременно лечить те заболевания, которые могут привести к увеличению поджелудочной железы.
Помимо этого, взрослым и детям рекомендуется несколько раз в год проходить обследования у гастроэнтеролога.
Источник