Физиологический эффект гормонов поджелудочной железы
Поджелудочная железа относится к железам со смешанной функцией. В ней образуется не только панкреатический пищеварительный сок, но и вырабатываются гормоны: инсулин, глюкагон, липокаин и другие.
Эндокринная часть поджелудочной железы представлена группами эпителиальных клеток, образующими своеобразной формы панкреатические островки, отделенные от остальной экзокринной части железы тонкими прослойками рыхлой волокнистой соединительной ткани. Панкреатические островки имеются во всех отделах поджелудочной железы, но больше всего их в хвостовой части железы. Величина островков составляет от 0,1 до 0,3 мм, количество — 1-2 млн., а общая масса их не превышает 1% массы поджелудочной железы. Островки состоят из эндокринных клеток — инсулоцитов нескольких видов. Примерно 70% всех клеток составляют В-клетки, вырабатывающие инсулин, другая часть клеток (около 20%) — это А-клетки, которые продуцируют глюкагон. D-клетки (5-8%) секретируют соматостатин. Он задерживает выделение инсулина и глюкагона В- и А-клетками и подавляет синтез ферментов тканью поджелудочной железы. РР — клетки (0,5%) выделяют вазоактивный интестинальный полипептид, который снижает АД, стимулирует выделение сока и гормонов поджелудочной железой. РР-клетки (2-5%) вырабатывают полипептид, стимулирующий выделение желудочного и панкреатического сока. Эпителий мелких выводных протоков выделяет липокаин.
Главным гормоном поджелудочной железы является инсулин, который выполняет следующие функции:
1) способствует синтезу гликогена и накоплению его в печени и мышцах;
2) повышает проницаемость клеточных мембран для глюкозы и способствует интенсивному окислению ее в тканях;
3) вызывает гипогликемию, т.е. снижение уровня глюкозы в крови и как следствие этого недостаточное поступление глюкозы в клетки ЦНС, на проницаемость которых инсулин не действует;
4) нормализует жировой обмен и уменьшает кетонурию;
5) снижает катаболизм белков и стимулирует синтез белков из аминокислот.
Образование и секреция инсулина регулируется уровнем глюкозы в крови при участии вегетативной нервной системы и гипоталамуса. Увеличение содержания глюкозы в крови после приема ее больших количеств, при напряженной физической работе, эмоциях и т.д. повышает секрецию инсулина. Наоборот, понижение уровня глюкозы в крови тормозит секрецию инсулина. Возбуждение блуждающих нервов стимулирует образование и выделение инсулина, симпатических — тормозит этот процесс.
Концентрация инсулина в крови зависит не только от интенсивности его образования, но и от скорости его разрушения. Инсулин разрушается ферментом инсулиназой, находящейся в печени и скелетных мышцах. Наибольшей активностью обладает инсулиназа печени. При однократном протекании через печень крови может разрушиться до 50% содержащегося в ней инсулина.
При недостаточной внутрисекреторной функции поджелудочной железы наблюдается тяжелое заболевание — сахарный диабет, или сахарное мочеизнурение. Основными проявлениями этого заболевания являются: гипергликемия (до 44,4 ммоль/л, или 800 мг%), глюкозурия (до 5% сахара в моче), полиурия (обильное мочеиспускание: от 3-4 л до 8-9 л в сутки), полидипсия (повышенная жажда), полифагия (повышенный аппетит), похудание (падение веса), кетонурия. В тяжелых случаях развивается диабетическая кома (потеря сознания).
Второй гормон поджелудочной железы — глюкагон по своему действию является антагонистом инсулина и выполняет следующие функции:
1) расщепляет гликоген в печени и мышцах до глюкозы;
2) вызывает гипергликемию;
3) стимулирует расщепление жира в жировой ткани;
4) повышает сократительную функцию миокарда, не влияя на его возбудимость.
На образование глюкагона в А-клетках оказывает влияние количество глюкозы в крови. При повышении содержания глюкозы в крови секреция глюкагона уменьшается (тормозится), при понижении — увеличивается. Гормон аденогипофиза — соматотропин повышает активность А-клеток, стимулируя образование глюкагона.
Третий гормон — липокаин способствует утилизации жиров за счет образования липидов и окисления жирных кислот в печени. Он предотвращает жировое перерождение печени у животных после удаления поджелудочной железы.
Надпочечник имеет жизненно важное значение для организма. Удаление обоих надпочечников приводит к смерти вследствие потери большого количества натрия с мочой и снижения уровня натрия в крови и тканях (из-за отсутствия альдостерона).
Источник
 Поджелудочная железа относится к смешанным железам. В ней одновременно с образованием пищеварительного сока секретируются гормоны, поступающие в кровь. Эндокринная часть железы представлена группами панкреатических островков Лангерганса диаметром 100-300 мкм, которые сформированы яйцевидными клеточными скоплениями, богатыми капиллярами и разбросанными по телу поджелудочной железы. Они составляют около 2% объема железы, тогда как вся эндокринная часть — 80%, остальное приходится на протоки и кровеносные сосуды.
Поджелудочная железа относится к смешанным железам. В ней одновременно с образованием пищеварительного сока секретируются гормоны, поступающие в кровь. Эндокринная часть железы представлена группами панкреатических островков Лангерганса диаметром 100-300 мкм, которые сформированы яйцевидными клеточными скоплениями, богатыми капиллярами и разбросанными по телу поджелудочной железы. Они составляют около 2% объема железы, тогда как вся эндокринная часть — 80%, остальное приходится на протоки и кровеносные сосуды.
Общее количество островков колеблется в пределах 1-2 млн. Каждый из них имеет хорошее кровоснабжение, кровь из них поступает в воротнню вены печени. Клетки в островках разделяют на типы по их морфологическим свойствам. У человека различают четыре различных типа клеток: 1) А, 2) В, 3) D и 4) F. Эти клетки называют также 1) альфа, 2) бета, 3) дельта, 4) ПП или PP. Клетки А (альфа) секретируют глюкагон (10-30% от общего количества клеток островков), клетки В (бета) — инсулин (60-80%), клетки D (дельта) — соматостатин (около 10%) и F (ПП, PP) — панкреатический полипептид (3-5%).
Клетки типа В расположены в центре каждого островка, окружены клетками A, D и F. Островки на теле, хвосте, передней и верхней части головки поджелудочной железы человека имеют много А-клеток и лишь несколько F- клеток во внешней части, тогда как в задней — сравнительно много F-клеток и мало типа А.
Доказано также наличие в островковом аппарате эпсилон-клеток (менее 1% всего пула клеток островковков), которые секретируют «гормон голода» грелин, возбуждающий аппетит.
В островках поджелудочной железы образуются три основных гормона: инсулин, глюкагон и соматостатин. Все они являются белками.
Инсулин.
Синтезируется в В (бета) клетках; полипептид, состоящий из двух пептидных цепей, соединенных дисульфидными мостиками. Синтезированный сначала в виде проинсулина, гормон, проходя через аппарат Гольджи, накапливается в гранулах уже в виде активного инсулина. Эти процессы проходят с участием цАМФ. Основным стимулятором синтеза проинсулина является глюкоза, в меньшей степени — манноза и лейцин.
На образование инсулина влияют и гормоны — СТГ, глюкагон, адреналин. Но, например, глюкагон стимулирует синтез инсулина только при наличии глюкозы, то есть, в данном случае он является агонистом глюкозы. Образование гормона возрастает при условии потребления пищи с высоким содержанием углеводов, в случае ожирения, беременности, а также в условиях хронического избытка гормона роста. Образование гормона тормозится на фоне повышения в крови уровня адреналина, низкого содержания в пище углеводов и высокого — жиров, во время голодания.
Непосредственным катализатором секреции готового гормона инсулина служат ионы кальция. Поэтому процессы, приводящие к увеличению внутри В (бета) — клеток этих ионов, обеспечивают рост концентрации гормона в крови. Наиболее мощными стимуляторами синтеза является сама глюкоза или её метаболиты.
Поступление инсулина в кровь приводит к снижению в ней уровня глюкозы. Механизм действия инсулина определяется его взаимодействием с рецепторами клеточных мембран. Плотность рецепторов, как и их сродство с гормоном, непостоянны. Так, чувствительность к инсулину повышается при голодании, а в случае увеличения концентрации гормона в крови, наоборот, прогрессивно снижается.
Физиологические эффекты инсулина долгосрочные и сложные, их можно разделить на быстрые, промежуточные и медленные.
Главным эффектом гормона является увеличение трансмембранного транспорта глюкозы, что обеспечивает усвоение её клетками, и, соответственно, снижение концентрации глюкозы в крови. Особенно это характерно для клеток печени и скелетных мышц. В печени инсулин обеспечивает усиление синтеза гликогена из глюкозы, а в высокой концентрации может даже ингибировать ферменты, расщепляющие гликоген, и тем самым блокировать его использование.
Влияние на печень ярко проявляется после еды, благодаря чему глюкоза из крови быстро поступает в депо. В случае избытка гликогена в клетках печени под влиянием инсулина из глюкозы синтезируется жир. В скелетных мышцах поступившая глюкоза может использоваться для синтеза гликогена (если мышца не сокращается) или для образования АТФ при выполнении физической работы.
При недостаточной выработке инсулина развивается сахарный диабет. В этом случае ткани не могут в полной мере потреблять глюкозу из крови, поскольку нарушается её транспорт в клетки, что приводит к накоплению глюкозы в крови (гипергликемии) и появлению сахара в моче. Поскольку глюкоза является основным энергетическим веществом организма, в клетках происходит интенсивное окисление жиров и накопление продуктов их распада — ацетона, ацетоуксусной и p-гидроксимасляной кислот (кетоновых тел). Эти вещества, накапливаясь в крови, оказывают токсическое воздействие на ЦНС, вызывая развитие тяжелого состояния — диабетической комы.
Инсулин оказывает также и стимулирующее влияние на рост. Это митогенное влияние гормона, вероятно, обусловлен его участием в синтезе печеночного соматомедина. Возможно, это обусловлено участием инсулина в белковом обмене: под влиянием гормона активируется трансмембранный транспорт многих, хотя и не всех, аминокислот, также инсулин повышает скорость транскрипции ДНК в ядре клеток.
Инсулин влияет также на обмен жиров. Избыток глюкозы, поступившей в печень под влиянием инсулина, превращается не в гликоген, а в жир, а образующиеся жирные кислоты транспортируются кровью в жировую ткань. Аналогично влияние инсулина на образование жиров и в клетках жировой ткани.
Таким образом, хотя инсулин и является одним из основных регуляторов углеводного обмена, он участвует в регуляции обмена и других органических соединений. Поэтому в случае его недостатка (при диабете) наступают значительные патологические изменения в организме.
Глюкагон.
Пептид, как и инсулин, образуется путем протеолиза из прогормона. Кристаллы активного гормона образуют А (альфа)-клетки островков поджелудочной железы и клетки верхнего отдела пищеварительного тракта. Секреция глюкагона подавляется вследствие повышения внутри клетки концентрации свободного кальция, что происходит, например, под влиянием глюкозы.
Глюкагон является одним из основных физиологических антагонистов инсулина, что особенно проявляется на фоне дефицита последнего. Глюкагон влияет прежде всего на печень, где стимулирует расщепление гликогена (гликогенолиз), обеспечивая таким образом быстрый рост концентрации глюкозы в крови. Биологические эффекты гормона обусловлены взаимодействием с соответствующим рецептором и последующей стимуляцией образования цАМФ. Под влиянием гормона также стимулируется расщепление белков, липидов, а синтез белков и жиров подавляется.
Соматостатин.
Синтезированый в D (дельта)-клетках островков полипептид соматостатин имеет короткий период полураспада (около 5 мин). Конечно, стимуляторы секреции инсулина повышают образование и соматостатина, который преимущественно ингибирует секрецию инсулина, глюкагона, а также гормона роста.
Таким образом, между отдельными клетками островков Лангерганса проявляется тесная взаимосвязь: инсулин ингибирует секреторную активность А (альфа) клеток, глюкагон — стимулирует секрецию В (бета) клеток, а соматостатин ингибирует активность А (альфа) и В (бета) — клеток.
Источник
Поджелудочная железа. Физиологические эффекты гормонов поджелудочной железы.

Поджелудочная железа — железа смешанной секреции. Экзокринная функция – выработка пищеварительных ферментов, выделяющиеся в полость двенадцатиперстной кишки. Эндокринная функция осуществляется островками Лангерганса.

Строение поджелудочной железы. • Островковая часть составляет у человека не более 3 % общей массы поджелудочной железы. • Наибольшее количество ее находится в хвостовой части железы: в этом отделе содержится в среднем 36 островков на 1 мм 3 паренхимиы, в теле — 22, 4, в головке 19, 8 на 1 мм 3. В целом в железе насчитывается до 1800 тыс. островков.
Эмбриогенез. • Поджелудочная железа человека закладывается между 4 -й и 5 -й неделями внутриутробной жизни. • Островки Лангерганса появляются на 10 -11 неделе, а к 4 -5 месяцу они достигают размеров взрослого человека. Секреция инсулина и глюкагона начинается уже на 13 неделе эмбриогенеза.
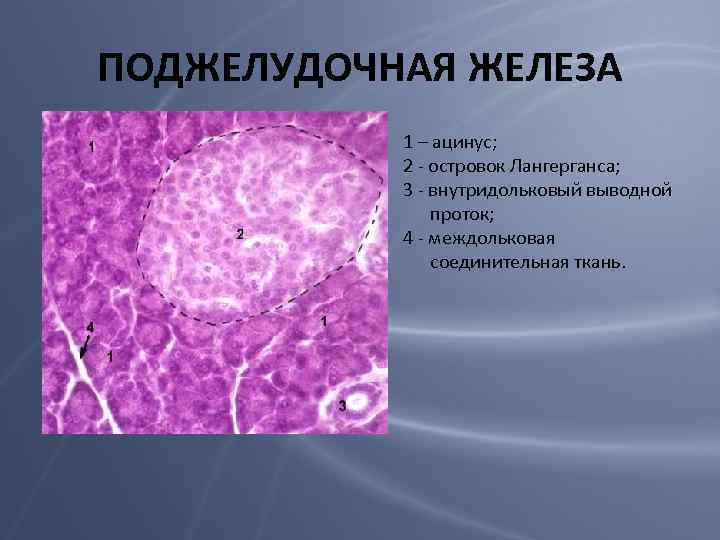
ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА 1 – ацинус; 2 — островок Лангерганса; 3 — внутридольковый выводной проток; 4 — междольковая соединительная ткань.
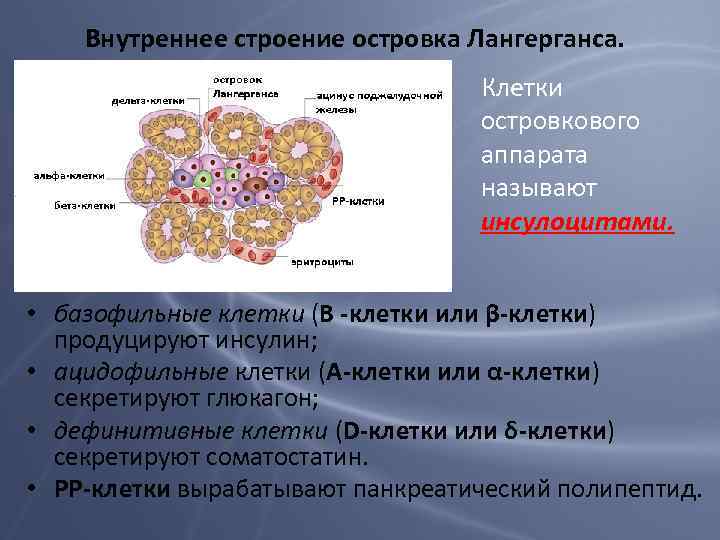
Внутреннее строение островка Лангерганса. Клетки островкового аппарата называют инсулоцитами. • базофильные клетки (В -клетки или β-клетки) продуцируют инсулин; • ацидофильные клетки (А-клетки или α-клетки) секретируют глюкагон; • дефинитивные клетки (D-клетки или δ-клетки) секретируют соматостатин. • РР-клетки вырабатывают панкреатический полипептид.
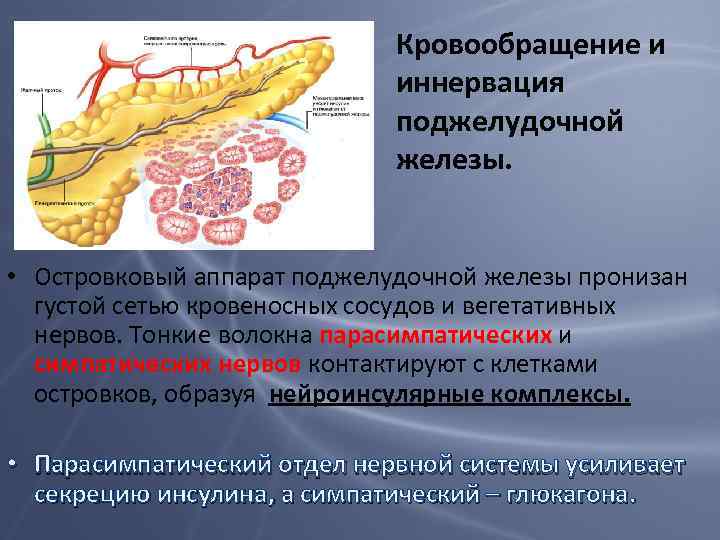
Кровообращение и иннервация поджелудочной железы. • Островковый аппарат поджелудочной железы пронизан густой сетью кровеносных сосудов и вегетативных нервов. Тонкие волокна парасимпатических и симпатических нервов контактируют с клетками островков, образуя нейроинсулярные комплексы. • Парасимпатический отдел нервной системы усиливает секрецию инсулина, а симпатический – глюкагона.
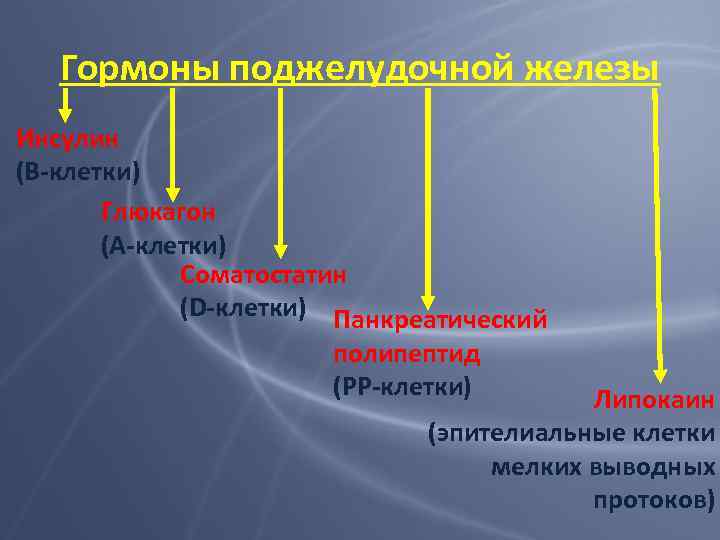
Гормоны поджелудочной железы Инсулин (В-клетки) Глюкагон (А-клетки) Соматостатин (D-клетки) Панкреатический полипептид (РР-клетки) Липокаин (эпителиальные клетки мелких выводных протоков)

В-клетки Инсулин — пептид с молекулярной массой около 6000. • Инсулин – первый белок, полученный синтетически вне организма. Молекула инсулина • Стандартизация инсулина производится в международных единицах (МЕ). • МЕ в фармакологии — это единица измерения количества вещества, основанная на биологической активности. 1 МЕ инсулина: биологический эквивалент 45, 5 мкг чистого кристаллического инсулина (точно 1/22 мг).
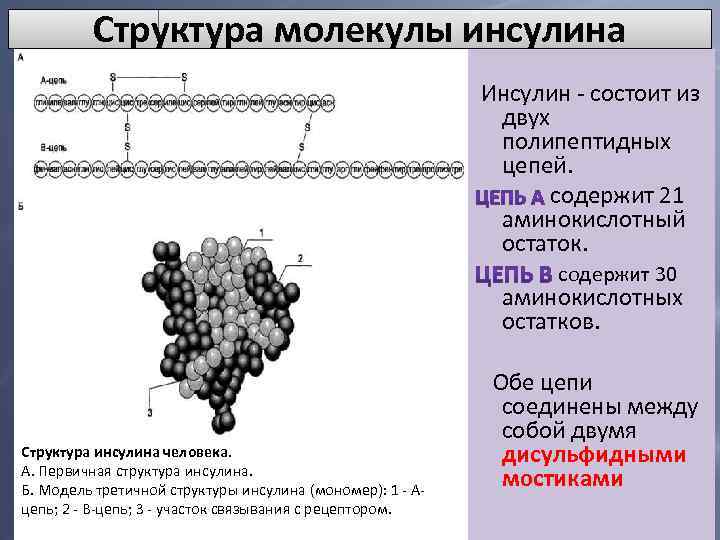
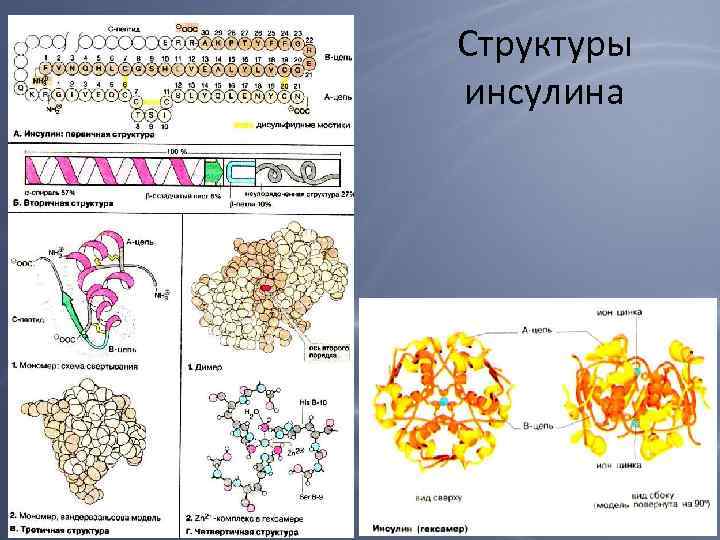
Структура молекулы инсулина Инсулин — состоит из двух полипептидных цепей. содержит 21 аминокислотный остаток. содержит 30 аминокислотных остатков. Структура инсулина человека. А. Первичная структура инсулина. Б. Модель третичной структуры инсулина (мономер): 1 — Ацепь; 2 — В-цепь; 3 — участок связывания с рецептором. Обе цепи соединены между собой двумя дисульфидными мостиками

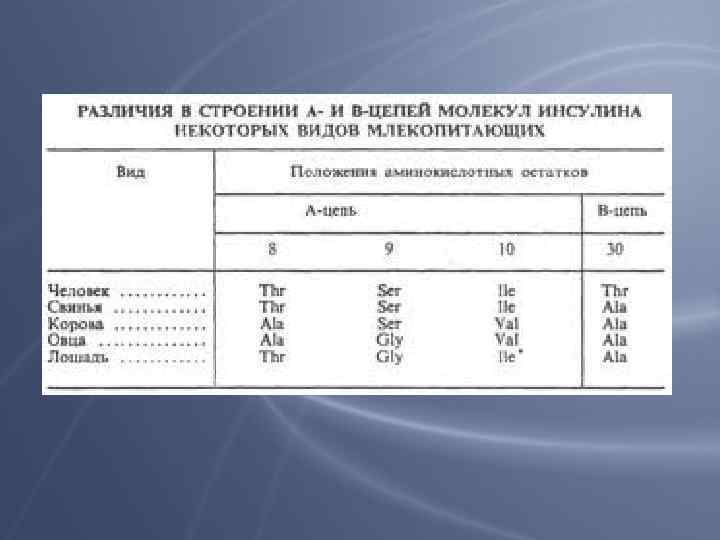
• Молекула инсулина содержит также внутримолекулярный дисульфидный мостик, соединяющий шестой и одиннадцатый остатки в А-цепи. • Инсулины некоторых животных имеют значительное сходство по первичной структуре с инсулином человека.
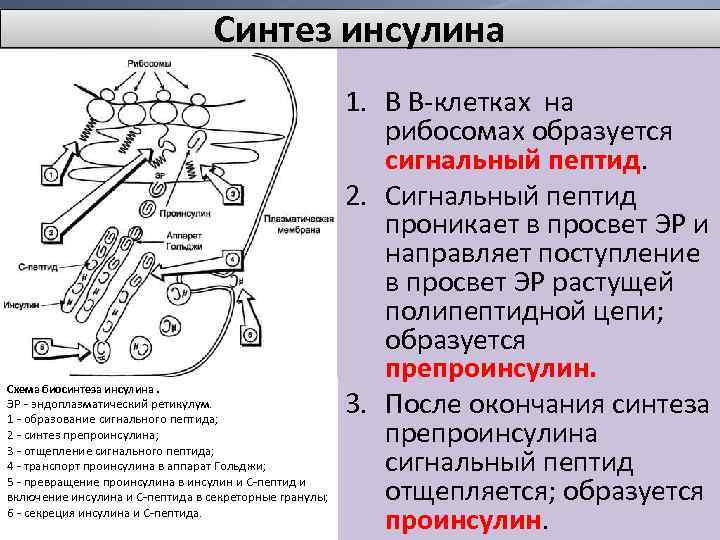
Синтез инсулина Схема биосинтеза инсулина. ЭР — эндоплазматический ретикулум. 1 — образование сигнального пептида; 2 — синтез препроинсулина; 3 — отщепление сигнального пептида; 4 — транспорт проинсулина в аппарат Гольджи; 5 — превращение проинсулина в инсулин и С-пептид и включение инсулина и С-пептида в секреторные гранулы; 6 — секреция инсулина и С-пептида. 1. В В-клетках на рибосомах образуется сигнальный пептид. 2. Сигнальный пептид проникает в просвет ЭР и направляет поступление в просвет ЭР растущей полипептидной цепи; образуется препроинсулин. 3. После окончания синтеза препроинсулина сигнальный пептид отщепляется; образуется проинсулин.
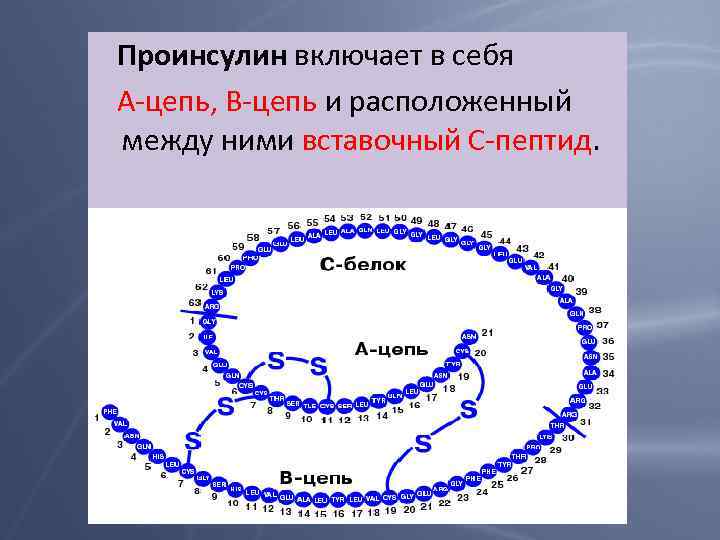
Проинсулин включает в себя А-цепь, В-цепь и расположенный между ними вставочный С-пептид.
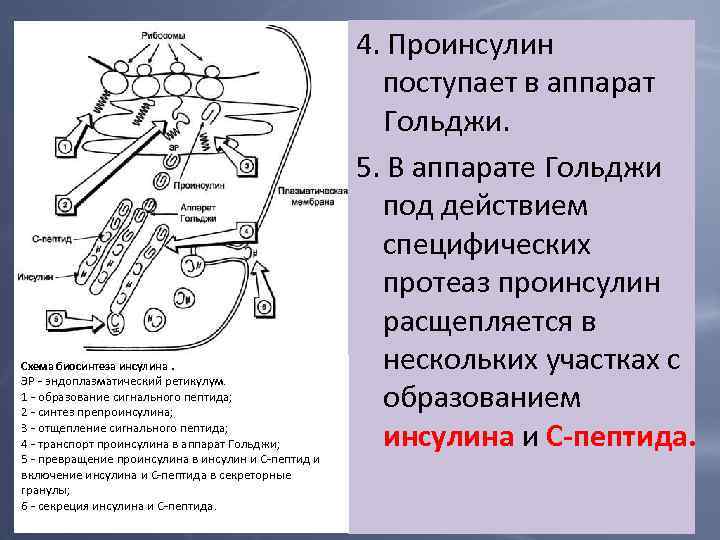
Схема биосинтеза инсулина. ЭР — эндоплазматический ретикулум. 1 — образование сигнального пептида; 2 — синтез препроинсулина; 3 — отщепление сигнального пептида; 4 — транспорт проинсулина в аппарат Гольджи; 5 — превращение проинсулина в инсулин и С-пептид и включение инсулина и С-пептида в секреторные гранулы; 6 — секреция инсулина и С-пептида. 4. Проинсулин поступает в аппарат Гольджи. 5. В аппарате Гольджи под действием специфических протеаз проинсулин расщепляется в нескольких участках с образованием инсулина и С-пептида.

6. Инсулин и С-пептид в эквимолярных количествах включаются в секреторные гранулы. В гранулах инсулин соединяется с цинком, образуя димеры и гексамеры. 7. Зрелые гранулы сливаются с плазматической мембраной, и инсулин и С-пептид секретируются во внеклеточную жидкость в результате экзоцитоза, а затем в кровь.
Структуры инсулина

связанная свободная В крови: форма = форма инсулина При повышенной потребности организма в инсулине (например, после сладкой пищи) увеличивается количество свободной фракции и уменьшается содержание связанного инсулина, а натощак преобладает связанный инсулин. Свободный инсулин действует на все инсулиночувствительные ткани (мышцы, жировую ткань, печень, мозг) Связанный инсулин действует только на жировую ткань, способную освобождать инсулин от связи с белком.

• У здорового человека содержание инсулина в плазме крови натощак составляет 1, 25 ± 0, 08 нг/мл. • Разрушает инсулин фермент в наибольшем количестве находящийся в печени и почках, а продукты распада выводятся с мочой. : предохраняет организм от избыточного поступления инсулина в общий круг кровообращения, предотвращая развитие гипогликемии. . ее активность значительно меньше, чем у взрослых людей. Физиологический смысл: «сберегает» инсулин для повышенных потребностей растущего организма. активность инсулиназы вновь понижается. Физиологический смысл: приспособительный механизм, направленный на поддержание постоянного уровня сахара крови при старении.
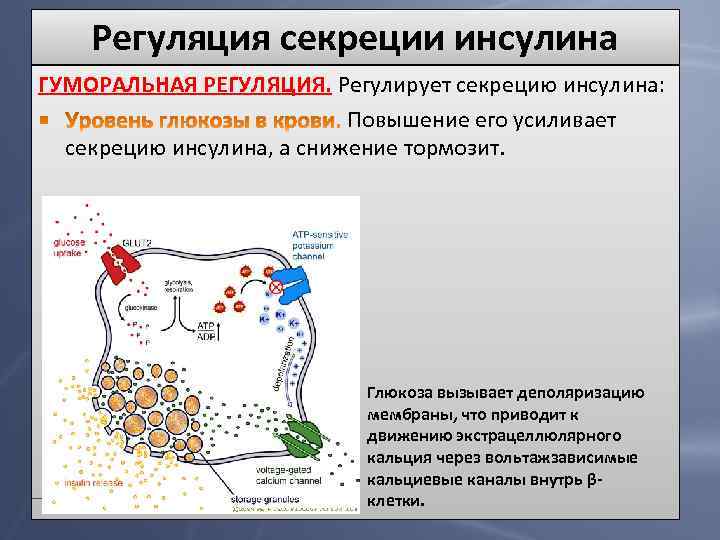
Регуляция секреции инсулина ГУМОРАЛЬНАЯ РЕГУЛЯЦИЯ. Регулирует секрецию инсулина: Повышение его усиливает секрецию инсулина, а снижение тормозит. Глюкоза вызывает деполяризацию мембраны, что приводит к движению экстрацеллюлярного кальция через вольтажзависимые кальциевые каналы внутрь βклетки.

Снижение его стимулирует секрецию инсулина. Т. е. запускается механизм ауторегуляции секреции инсулина. Стимулируют синтез инсулина: соматотропный гормон, кортикотропин, глюкортикоиды; тормозят – соматостатин, кальцитонин, норадреналин. Активируют секрецию инсулина – секретин, гастрин, холецистокинин-панкреозимин. НЕРВНАЯ РЕГУЛЯЦИЯ. Блуждающий нерв — стимулирует секрецию. Симпатические нервы — тормозят секрецию.
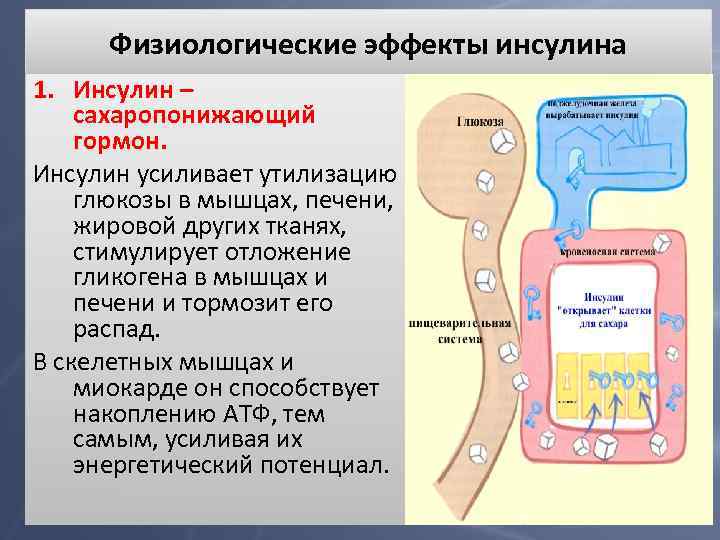
Физиологические эффекты инсулина 1. Инсулин – сахаропонижающий гормон. Инсулин усиливает утилизацию глюкозы в мышцах, печени, жировой других тканях, стимулирует отложение гликогена в мышцах и печени и тормозит его распад. В скелетных мышцах и миокарде он способствует накоплению АТФ, тем самым, усиливая их энергетический потенциал.
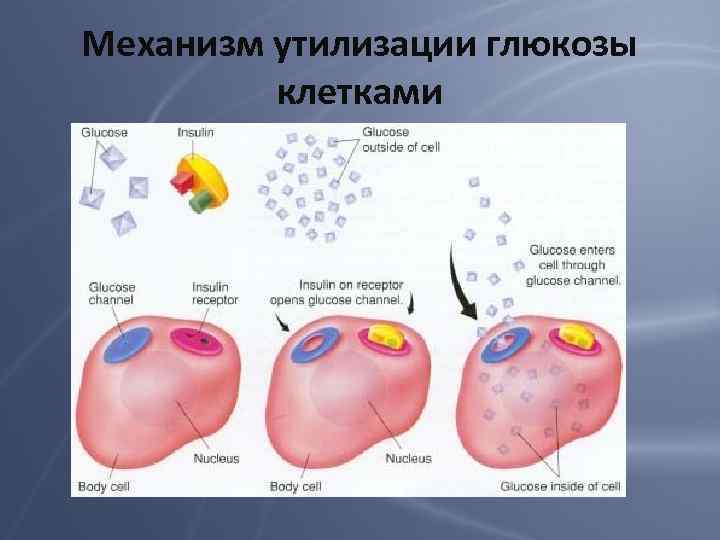
Механизм утилизации глюкозы клетками

2. Липидный обмен. Инсулин стимулирует образование триглицеридов и депонирование липидов в жировой ткани, тормозит липолиз. Считается, что в основе некоторых форм ожирения лежит повышенная секреция инсулина (гиперинсулинизм) или избыточное связывание инсулина жировыми клетками.

3. Обмен белков. • Инсулин усиливает транспорт аминокислот через мембраны клеток (особенно мышечных), стимулирует синтез белка. • Инсулин способствует реализации анаболического влияния соматотропного гормона, а также активирует его секрецию.

А-клетки Молекула глюкагона Глюкагон – пептид, состоящий из 29 аминокислотных остатков молекулярный вес 3485 Неактивный предшественник (не обладает биологической активностью) в результате частичного протеолиза превращается в несколько пептидов. В клетках поджелудочной железы главный пептид — ; в клетках кишечника образуются .

Регуляция секреции глюкагона Активируют секрецию глюкагона: • падение глюкозы в крови ниже 50 мг %; • понижение уровня свободных жирных кислот, аминокислот в крови; • холецистокинин-панкреозимин, гастрин. Тормозят секрецию глюкагона: • гастроинтестинальные гормоны – секретин, соматостатин; • повышенное содержание глюкозы в плазме крови; • повышение активности симпатического отдела вегетативной нервной системы увеличивает секрецию глюкагона и вызывает дегрануляцию А клеток.

• В плазме крови глюкагон не связан с каким-либо транспортным белком. • В периферической крови содержится 75 -150 пг/мл глюкагона. • Около 50 % глюкагона, попадающего с током крови в печень, подвергается деградации с помощью ферментов, близких к инсулиназе.

Физиологические эффекты глюкагона 1. Углеводный обмен. Под воздействием глюкагона активируется фермент , которая расщепляет гликоген печени до глюкозы. На гликоген мышц глюкагон не действует. Т. о. , глюкагон является антагонистом инсулина. Вместе с тем действие инсулина и глюкагона следует рассматривать как . Их общее физиологическое действие – : глюкагон способствует превращению гликогена печени в глюкозу крови, а инсулин обеспечивает последующий переход глюкозы в клетки и ее внутриклеточное потребление.

2. Липидный обмен. Глюкагон стимулирует распад жира в жировой ткани с освобождением свободных жирных кислот. 3. Углеводный обмен. Глюкагон стимулирует процессы глюконеогенеза – новообразования углеводов в печени из неуглеводных компонентов, благодаря чему также оказывает гипергликемическое воздействие.

D-клетки островка Лангерганса Молекула соматостатина Соматостатин – полипептид, обладающий способностью тормозить секрецию соматотропина и тиреотропина. Соматостатин подавляет секрецию инсулина, глюкагона и большинства гастроинтестинальных гормонов.

РР-клетки Панкреатический полипептид. Стимулируют выделение: белки, блуждающий нерв и гипогликемия РР-клетки островка Лангерганса (1 — гранулы, 2 — митохондрия, 3 — ядро); × 15000. Гормон уменьшает панкреатическую экзокринную секрецию.

Эпителиальные клетки мелких выводных протоков Липокаин регулирует обмен жира в печени, препятствует накоплению кетоновых тел. Липокаин способствует утилизации жира в печени путем стимуляции окисления высших жирных кислот и образования фосфолипидов (лецитина), тем самым препятствуя развитию жировой инфильтрации печени.
Источник

