Флегмона или абсцесс поджелудочной железы
Абсцесс поджелудочной железы – это полость, заполненная гноем и некротическими массами в ткани железы. В подавляющем большинстве случаев развивается после острого алкогольного панкреатита. Характеризуется появлением лихорадки, опоясывающих болей, лейкоцитоза, опухолевидного образования в брюшной полости примерно через две недели после приступа панкреатита. Диагноз устанавливается после проведения УЗИ, МРТ или КТ брюшной полости, анализа биохимических и общеклинических параметров крови. Единственный эффективный метод лечения – хирургическая санация абсцесса с последующей антибактериальной терапией.
Общие сведения
Абсцесс поджелудочной железы – тяжелейшее заболевание, которое развивается у пациентов, перенесших панкреатит (остро или повторное обострение) или панкреонекроз с формированием в железе отграниченной гнойной полости. Заболевание опасно для жизни пациента, а коварство его кроется в стёртости клиники на фоне антибиотикотерапии. Именно поэтому в современной гастроэнтерологии принято назначать антибиотики при панкреатите только при сопутствующем поражении желчных путей или доказанных бактериальных осложнениях. Все случаи повышения температуры и появления болей в животе в течение двух недель после панкреатита должны рассматриваться как вероятный панкреатический абсцесс. Единственный метод лечения, приводящий к выздоровлению – хирургическая операция по дренированию гнойника. Без операции летальность при данной патологии достигает 100%.
Абсцесс поджелудочной железы
Причины
Абсцесс поджелудочной железы развивается на фоне острого панкреатита, может образовываться при любой форме патологии, кроме отёчной; 3-4% случаев этого заболевания заканчиваются образованием абсцесса. Наиболее часто выявляется на фоне алкогольного панкреатита. Причины формирования гнойной полости в поджелудочной железе до конца не ясны. Предполагается, что инфекция может быть занесена током крови, при проколе псевдокист (если не соблюдается асептика), при формировании свища кисты с кишечником.
В подавляющем большинстве случаев при аспирации и посеве содержимого гнойника выделяется кишечная палочка либо энтеробактерии. Согласно исследованиям в области гастроэнтерологии, присоединение вторичной инфекции наблюдается практически в 60% случаев панкреонекроза, поэтому при лечении этого заболевания следует учитывать вероятность образования полости с гнойным содержимым. Развитию абсцесса способствуют тяжёлый панкреатит с более чем тремя факторами риска, послеоперационный панкреатит, ранняя лапаротомия, раннее начало энтерального питания, нерациональная антибиотикотерапия.
Патогенез
При возникновении острого панкреатита ткань железы повреждается, из-за чего ферменты попадают и на саму железу, и на окружающие ткани, разрушая их. Из-за этого может начаться панкреонекроз, образуются псевдокисты – полости, заполненные жидким содержимым и некротизированными тканями. При попадании в область патологического процесса инфекции развивается либо флегмона поджелудочной железы – тотальное гнойное расплавление, либо формируется абсцесс. Следует отметить, что флегмона является более тяжёлым и прогностически неблагоприятным состоянием, по клинике практически не отличающимся от единичного абсцесса. Кроме того, при флегмоне в тканях могут формироваться множественные абсцессы.
Симптомы абсцесса
Абсцесс поджелудочной железы формируется длительно – обычно не менее 10-15 дней. Таким образом, в течение двух-четырёх недель от начала панкреатита повышается температура до фебрильных цифр, появляются озноб, тахикардия, усиливаются боли в верхней половине живота. Боли носят опоясывающий характер, достаточно сильные. Больной обращает внимание на слабость, утомляемость, отсутствие аппетита, повышенное потоотделение. Беспокоит тошнота, рвота, после которой во рту долго ощущается горечь. Налицо все признаки интоксикации. При пальпации живота обращает на себя внимание наличие опухолевидного образования, напряжение мышц передней брюшной стенки.
Осложнения
Абсцесс поджелудочной железы часто осложняется дальнейшим распространением инфекции, образованием множественных гнойников в самой железе и окружающих органах. Гной может затекать забрюшинно, прорываться в полые органы (кишечник, желудок), поддиафрагмально и в околокишечную клетчатку, плевральную и перикардиальную полости, в связи с чем могут сформироваться абсцесс кишечника, поддиафрагмальный абсцесс, гнойный плеврит и перикардит. Также гнойник изредка может прорываться наружу через кожу с образованием свища. При разрушении ферментами стенки сосуда может возникнуть сильное кровотечение, иногда с летальным исходом.
Диагностика
Диагноз абсцесс поджелудочной железы устанавливается специалистом в сфере общей хирургии после тщательного обследования больного. В общем анализе крови отмечается высокий лейкоцитоз, сдвиг формулы лейкоцитов влево, повышение СОЭ, анемия. В биохимическом анализе крови обращает на себя внимание повышение уровня панкреатических ферментов, гипергликемия. Повышен уровень амилазы мочи, хотя при формировании абсцесса её количество может постепенно снижаться.
Рентгенологическое исследование панкреатического абсцесса имеет некоторые особенности. Так как железа расположена за желудком, то тень полости гнойника может накладываться на газовый пузырь желудка. Поэтому экспозиция должна быть дольше, а при подозрении на абсцесс в полость желудка вводят контрастное вещество и делают вертикальный снимок в боковой проекции – при этом округлая тень с границей жидкости (абсцесс) будет находиться за желудком. При попадании контраста в полость абсцесса можно говорить о наличии свища. Также на снимках можно увидеть признаки сдавления кишечника, смещения органов. Левый диафрагмальный купол высокий, подвижность его ограничена, может быть выпот в плевральную полость.
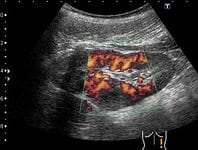
УЗИ поджелудочной железы, КТ органов брюшной полости позволит определиться с локализацией и размерами очага, количеством абсцессов. При необходимости возможно одновременное проведение чрескожной пункции с аспирацией, исследованием и посевом содержимого. Дифференциальный диагноз проводят с псевдокистой поджелудочной железы, панкреонекрозом.
Лечение абсцесса поджелудочной железы
Лечение осуществляет абдоминальный хирург. Абсцесс является абсолютным показанием к санации и дренированию. Практика показывает, что чрескожное дренирование гнойников приводит к излечению только в 40% случаев, к тому же при такой тактике можно пропустить флегмону, множественные абсцессы, распространение инфекции на окружающие панкреас ткани. Именно поэтому эндоскопическое или классическое лапаротомное иссечение и дренирование абсцесса будет наилучшим выходом.
Во время операции производится внимательный осмотр окружающих органов, забрюшинной клетчатки на предмет вторичных абсцессов. Параллельно пациенту назначается антибиотикотерапия согласно полученным посевам, обезболивающие препараты, спазмолитики, ингибиторы ферментов. Проводится инфузионная терапия с целью дезинтоксикации.
Прогноз и профилактика
Поскольку причины образования абсцессов поджелудочной железы до конца не выяснены, на сегодняшний день не существует и мер профилактики развития этой патологии после панкреатита и панкреонекроза. Таким образом, профилактикой абсцедирования является предупреждение панкреатита – ведь абсцесс может сформироваться только на его фоне.
Прогноз при формировании абсцессов серьёзный: без хирургического лечения смертность составляет 100%, после проведения операции выживаемость достигает 40-60%. Исход заболевания зависит от своевременности обращения, быстрой диагностики и оперативного лечения. Чем раньше поставлен диагноз и проведена операция, тем лучше отдалённые результаты.
Источник
Абсцесс считается чрезвычайно тяжелым заболеванием, которое может развиться у людей, перенесших или страдающих патологией поджелудочной железы. По сути, это опасный для жизни человека гнойник, редко поддающийся первоначальному лечению антибиотиками.
Специалисты утверждают, что наиболее часто абсцесс появляется у людей, страдающих алкогольным заболеванием железы в любой форме. Единственный выход спасти больного в данном случае – срочная операция.
Без нее летальный исход болезни практически гарантирован, особенно если полость с гноем находится в хвосте поджелудочной железы и плохо прощупывается. Поэтому следует знать первые признаки появления болезни и сразу обращаться за помощью к врачу.
Симптомы абсцесса поджелудочной железы
К симптомам абсцесса поджелудочной железы относятся:
- Повышение температуры;
- Резкие боли над пупком;
- Возникновение опухолевидной выпуклости на животе;
- Общая слабость, изменение цвета кожных покровов;
- Тахикардия;
- Повышенная потливость;
- Тошнота;
- Снижение аппетита.
Абсцесс не возникает сразу после приступа болезни, а формируется на протяжении одной-двух недель. Он нередко осложняется инфицированием близких к железе органов и при несвоевременной хирургии прорывается в желудок, кишечный тракт. Гной попадает в пространство под диафрагмой, в плевральную область, разрушает структуру тканей, вызывает гнойный плеврит, абсцесс кишечника, выходящий наружу свищ. Нередко развивается сильное внутреннее кровотечение, являющееся серьезной угрозой жизни человека.
Для того, чтобы точно установить диагноз, понадобиться сделать общий и биохимический анализ крови, УЗИ и томографию брюшной полости. Они позволят ясно увидеть клиническую картину заболевания и найти самые эффективные способы его лечения.
Мнение эксперта
Гусева Юлия Александрова
Специализированный врач-эндокринолог
Задай вопрос
Как правило, это операция с назначением курса антибактериальной терапии после нее.
Почему возникают абсцессы при воспалении поджелудочной железы
Причины, по которым в поджелудочной железе образуются заполненные гноем полости, пока до конца не выяснены. Специалисты считают, что основной для развития абсцесса могут стать:
- Инфекция, занесенная извне;
- Непрофессиональный прокол головки псевдокисты;
- Возникновение свища, расположенного между кистой и кишечником;
- Неправильное лечение поджелудочной железы или его слишком раннее прекращение.
 По статистике, в основной части случаев при посеве гноя при абсцессе выявляются бактерии и палочки, вызывающие кишечную инфекцию. Если у пациентов присутствует панкреонекроз, велика вероятность возникновения вторичной инфекции, провоцирующей развитие полости с гноем. Они относятся к группе риска и обследуются особенно тщательно.
По статистике, в основной части случаев при посеве гноя при абсцессе выявляются бактерии и палочки, вызывающие кишечную инфекцию. Если у пациентов присутствует панкреонекроз, велика вероятность возникновения вторичной инфекции, провоцирующей развитие полости с гноем. Они относятся к группе риска и обследуются особенно тщательно.
Что касается механизма формирования такой полости, то он довольно ясен. После острого приступа ткани поджелудочной железы подвергаются частичному распаду.
Нерасщепленные ферменты поражают поверхность железы и окружающих органов, разрушая ее. Это приводит к росту псевдокист или развитию панкреонекроза, являющихся основой для развития гнойных полостей. Если в них проникает инфекция, она либо способствует развитию масштабного гнойного расплавления, либо провоцирует возникновение абсцесса. Флегмона по системе классификации МКБ относится к более тяжелым заболеваниям с неблагоприятным прогнозом, однако клинически почти не отличается от абсцесса, выражающегося в единичной полости. Поэтому пациентов с подозрением на абсцесс врачи должны обследовать максимально тщательно, чтобы исключить присутствие у них флегмоны.
Лечение абсцесса
Если при воспалении и отеках поджелудочной железы пациента лечат гастроэнтеролог, терапевт, то пациентами с ее нагноениями занимаются уже хирурги и эндоскописты. Они проводят санацию полостей и их дренирование.
Vizox — натуральное средство на основе нативных экстрактов растений. Подробнее
В некоторых случаях делается частичное дренирование через кожу, однако оно бывает эффективными и приводит к полному излечению только в половине случаев.
 Кроме того, подобный способ очищения полости от гноя не дает возможности обнаружить флегмону или присутствие множественных абсцессов.
Кроме того, подобный способ очищения полости от гноя не дает возможности обнаружить флегмону или присутствие множественных абсцессов.
Согласно Указу №56742, каждый диабетик может получить уникальное средство по специальной цене!
Доктор медицинских наук, глава Института Диабетологии Татьяна Яковлева

Уже много лет я изучаю проблему ДИАБЕТА. Страшно, когда столько людей умирают, а еще больше становятся инвалидами из-за сахарного диабета.
Спешу сообщить хорошую новость — Эндокринологическому научному центру РАМН удалось разработать лекарство полностью вылечивающее сахарный диабет. На данный момент эффективность данного препарата приближается к 100%.
Еще одна хорошая новость: Министерство Здравоохранения добилось принятия специальной программы, по которой компенсируется вся стоимость препарата. В России и странах СНГ диабетики до 6 июля
могут получить средство — БЕСПЛАТНО!
Поэтому лучшим вариантом лечения считается хирургическое иссечение с последующим дренированием. Оно позволяет врачам внимательно исследовать железу и окружающие органы на предмет выявления флегмоны и вторичных абсцессов.
После операции пациентам назначаются антибиотики, обезболивающие средства, препараты, помогающие железе расщеплять ферменты и снижающие их активность.
Мнение эксперта
Гусева Юлия Александрова
Специализированный врач-эндокринолог
Задай вопрос
Для дезинтоксикации организма больной проходит курс инфузионной терапии.
Профилактические меры по предупреждению абсцессов поджелудочной железы
Так как пока еще полностью не выяснены точные причины возникновения абсцессов поджелудочной железы после острого приступа панкреатита или вследствие панкреонекроза, нет точного списка и их профилактики. Врачи рекомендуют проводить меры, предупреждающие развитие этих заболеваний, потому что гнойные полости формируются исключительно на их фоне. Для этого следует:
- Отказаться от вредных привычек;
- Не переедать, так как лишний вес увеличивает риск развития болезни;
- Регулярно обследоваться, если в роду есть люди, страдающие заболеваниями поджелудочной железы или желчнокаменной болезнью.

Тема:
Победила сахарный диабет
От кого:
Галина С.
(galinaserova64@ya.ru)
Кому:
Администрации
aboutdiabetes.ru

В 47 лет мне поставили диагноз — сахарный диабет 2 типа. За несколько недель я набрала почти 15 кг. Постоянная усталость, сонливость, чувство слабости, начало садиться зрение.
А вот и моя история
Когда стукнуло 55 года, я уже стабильно колола себе инсулин, все было очень плохо… Болезнь продолжала развиваться, начались периодические приступы, скорая буквально возвращала меня с того света. Все время думала, что этот раз окажется последним…
Все изменилось, когда дочка дала прочитать мне одну статью в интернете. Не представляете на сколько я ей за это благодарна. Эта статья помогла мне полностью избавиться от сахарного диабета, якобы неизлечимой болезни. Последние 2 года начала больше двигаться, весной и летом каждый день езжу на дачу, выращиваю помидоры и продаю их на рынке. Тетки удивляются, как я все успеваю, откуда столько сил и энергии, все никак не поверят, что мне 66 лет.
Кто хочет прожить долгую, энергичную жизнь и навсегда забыть про эту страшную болезнь, уделите 5 минут и прочитайте эту статью.
Если человек уже перенес такие болезни, ему следует придерживаться строгой диеты, полностью исключить алкоголь, сладкие газированные напитки, жирные и острые блюда. Ее срок зависит от тяжести и продолжительности заболевания. При этом в рацион питания должны входить блюда с повышенным содержанием белка, овощи и фрукты с большим процентом каротина, витамина С. Нельзя есть жареные, копченые продукты, мучные изделия из муки грубого помола. Нужно избегать блюд с большим количеством растительной клетчатки, потому что она стимулирует выработку гормонов, негативно влияющих на поджелудочную железу.
Что касается прогнозов такого заболевания, как абсцесс, они однозначны – без оперативного вмешательства его исход будет фатальным. Если же оно проведено своевременно и профессионально, последующая терапия осуществлялась правильно и старательно, шансы на выздоровления значительно возрастают. Оно может быть полным, если не пренебрегать рекомендациями врачей, следить за собственным здоровьем и не подвергать организм чрезмерным нагрузкам. Главное для полного излечения – обратиться за помощью как можно раньше, не дожидаясь катастрофического ухудшения состояния.
Информация о поджелудочной железе предоставлена в видео в этой статье.
Гипертониум снизит давление до возрастной нормы без химии и побочных эффектов! Подробнее
Предыдущая
ОсложненияЧем грозит повышенный холестерин в крови у мужчин и женщин?
Следующая
ОсложненияАсцит при панкреатите: симптомы и лечение при хроническом заболевании поджелудочной
Автор статьи
Специализированный врач-эндокринолог
Источник
Флегмона — это солидная масса распухшей воспаленной поджелудочной железы, в которой часто появляются участки некроза. Она может продолжаться в течение 1—2 нед. Этот длительный воспалительный процесс не следует путать с псевдокистой, дифференцировать которую помогает сонография.
Иногда во флегмоне появляются обширные участки некроза, в результате чего требуются рассечение и дренирование. Флегмона может вторично инфицироваться с последующим абсцедированием, что происходит у 5—10 % больных острым панкреатитом. Тяжелая форма панкреатита, при которой выявлено три фактора риска или более, а также послеоперационный панкреатит, рано начатое пероральное питание, ранняя лапаротомия и, вероятно, неумеренное лечение антибиотиками предрасполагают к развитию абсцесса поджелудочной железы. Он может развиться и вследствие сообщения псевдокисты с толстой кишкой, после неадекватного хирургического дренирования псевдокисты или после ее прокола. К типичным признакам абсцесса относятся лихорадочное состояние, лейкоцитоз, илеус и быстрое ухудшение состояния больного, который уже начал выздоравливать. Однако часто единственными проявлениями могут быть персистирующее лихораДочное состояние и признаки продолжающегося воспаления поджелудочной железы. Дренирование абсцессов нехирургическим методом (с помощью чрескожного катетера) под контролем КТ не сопровождалось значительными успехами (излечение наступало у 50—60 % больных), поэтому обычно требуется лапаротомия с радикальным дренированием и, возможно, резекцией некротизированных тканей, так как летальность при недренированном абсцессе приближается к 100 %. Как правило, абсцессы бывают множественными, в связи с чем нередко требуется повторная операция.
Псевдокисты — это скопление ткани, жидкости, продуктов распада, ферментов и крови. Они образуются в течение 1—4 нед после начала острого панкреатита. В отличие от истинных псевдокисты не имеют эпителиальной выстилки и их стенки состоят из некротической, грануляционной и фиброзной тканей. Часто разрушается система протоков поджелудочной железы. Однако в дальнейшем процесс разрушения широко варьирует от самопроизвольного заживления до продолжающегося истечения сока железы с развитием напряженного асцита. У 90 % больных образованию псевдокист предшествовал панкреатит, а у 10 % предшествовала травма. Примерно в 85 % всех случаев псевдокисты локализуются в теле или хвосте железы и в 15 % — в ее головке. У некоторых больных обнаруживают две псевдокисты или более. Обычно у заболевшего появляется боль в животе, иногда ирра- диирующая в спину. В среднем или левом верхнем отделе живота можно пальпировать болезненную массу. Уровень амилазы в сыворотке в течение некоторого времени повышен у 75 % больных, причем он заметно колеблется.
На рентгенограмме в 75 % случаев можно видеть, что псевдокиста смещает какой-либо участок желудочно-кишечного тракта (рис. 255-1). Данные сонографии
Рис. 255-1. Псевдокиста поджелудочной железы.
На рентгенограмме верхних отделов желудочно-кишечного тракта (а) можно видеть смещение желудка псевдокистой, которая выявляется при сонографии (б) и компьютерной томографии (в). На томограмме псевдокиста (стрелка) сдавливает левую почку.
ПК — псевдокиста, П — почка, А — аорта, Пч — печень.
наиболее надежны в отношении обнаружения псевдокисты, поэтому к ее помощи следует прибегать в начале обследования больного с подозрением на нее (см. рис. 255-1). Сонография позволяет также отдифференцировать отечную и воспаленную поджелудочную железу (флегмона), которая может пальпироваться, от действительно псевдокисты. Более того, серийное исследование выявляет, рассосалась псевдокиста или нет. Компьютерная томография дополняет данные ультразвукового инфицирования псевдокисты (рис. 255-2).
Лечение больных затрудняется из-за неполноты знаний о патогенезе псевдокист. Ранее при обследовании больных с помощью сонографии было замечено, что псевдокисты разрешались в 20—30 % случаев, однако неизвестно время их разрешения. В других случаях развиваются такие осложнения, как: 1) боль, обусловленная распространением псевдокисты и сдавлением ею внутренних органов; 2) ее разрыв; 3) кровотечение и 4) абсцесс. Разрыв псевдокисты относится к наиболее серьезным осложнениям. При этом почти всегда наступает шок, а летальность составляет 14 %, если разрыв не сопровождается кровотечением, и более 60 % при кровотечении. Разрыв и кровотечение служат основными причинами смерти больных. Триада признаков, а именно увеличение размеров опухолевой массы, локализованный шум над кистой и внезапное снижение уровней гемоглобина и гематокрита без очевидных признаков внешней потери крови, должна насторожить врача в отношении возможного кровотечения из псевдокисты. Таким образом, больным, состояние которых стабильно без развития осложнений, а серийное УЗИ указывает на уменьшение размеров псевдокисты, показано консервативное лечение, больных же, у которых псевдокиста распространяется и осложняется разрывом, кровотечением и абсцессом, следует оперировать. Пункционная аспирация содержимого псевдокист, существующих в течение более 6 мес, сопровождается стойким излечением примерно 25 % больных. Остальных больных следует оперировать,

Рис. 255-2. Карцинома поджелудочной железы.
На сонограмме (а) при раке поджелудочной железы выявляются расширенные внутрипе- ченочные желчные протоки (ВЖП) и расширенные воротная (ВВ) и нижняя полая (НПВ) вены. На КТ (б) карцинома (К) указана (стрелкой). На ЭРХП (в) виден разрыв вирсун- гова протока (стрелка), на артериограмме (г) определяется опухоль, как футляром окружающая селезеночную артерию (стрелка).
П — печень.
а именно обеспечить внутреннее и наружное дренирование кисты. Длительное наблюдение за больным с неразрешающейся псевдокистой чревато повышенным риском для него, который даже превышает риск плановой операции.
Асцит и плевральный выпот при болезни поджелудочной железы. Асцит обычно бывает обусловлен разрывом главного протока поджелудочной железы, часто в сочетании с образованиеЛ внутреннего свища между ним и брюшной полостью или псевдокистой (см. также гл. 39). Диагноз может быть поставлен на основании повышения уровня амилазы и альбумина (более 30 г/л) в сыворотке и амилазы в асцитической жидкости. Кроме того, при эндоскопической ретроградной холан- гиопанкреатографии (ЭРХП) часто выявляют попадание контрастного вещества из главного протока или псевдокисты в брюшную полость. У 15 % больных с псевдокистой выявляют асцит. При проведении дифференциальной диагностики следует исключать канцероматоз внутрибрюшных органов, туберкулезный перитонит, констриктивный перикардит и синдром Бадда — Киари.
При разрыве задней стенки протока между ним и плевральной полостью может образоваться внутренний свищ, что сопровождается плевральным выпотом, обычно левосторонним и массивным. В этом случае требуется торакоцентез или дренирование плевральной полости катетером.
Лечение обычно заключается в кормлении больного через назогастральную трубку, что прозволяет снизить секрецию сока поджелудочной железы, парацен- тезе, обеспечивающем освобождение брюшной полости от жидкости и купирование ее подтекания. Если образование асцитической жидкости продолжается через 2—3 нед медикаментозного лечения, больного после панкреатографии следует оперировать для определения анатомической локализации аномального протока.
- 3.3. Абсцессы и флегмоны
- АБСЦЕСС И ФЛЕГМОНА
- ГЛАВА 4 ПОВРЕЖДЕНИЯ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
- ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА
- Глава 14. ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА
- 14.2. Повреждения поджелудочной железы
- 28.6. Трансплантация поджелудочной железы
- РАС поджелудочной железы
- Поджелудочная железа
- Методы исследования структуры поджелудочной железы
- Опухоли поджелудочной железы
- ИНКРЕТОРНАЯ ФУНКЦИЯ ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
- Трансплантация поджелудочной железы
Источник


