Где находиться поджелудочная железа лечение
Важнейший внутренний орган системы пищеварения человека – поджелудочная железа. Дисфункции в ее деятельности – явление довольно частое. Поэтому важно своевременно обратиться за медицинской помощью. Ведь эта железа – единственный орган, в котором посредством расщепления ферментов образуется инсулин. Но для этого человек сам должен знать, где находится и как болит поджелудочная железа, какими симптомами проявляется.
Как лечить – скажет врач. Самолечение здесь может только навредить. Боли в поджелудочной железе говорят о том, что в ней началось воспаление. Такое заболевание называется панкреатит. Для его начала должны быть весомые причины, чтобы в поджелудочной образовалось воспаление.
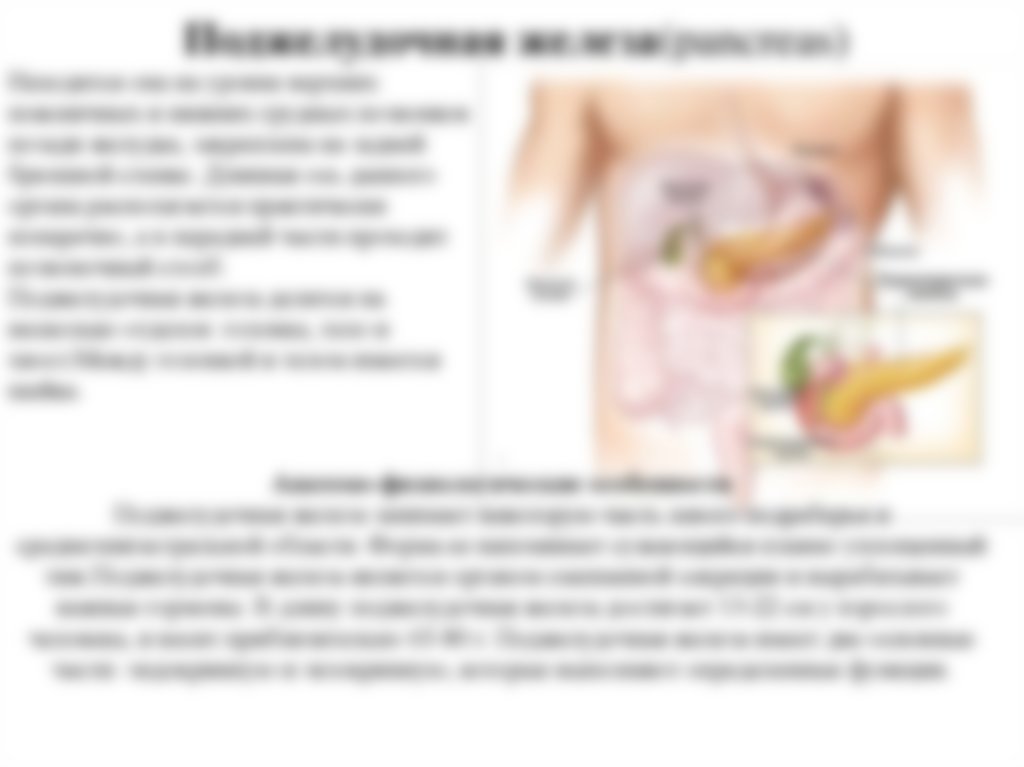
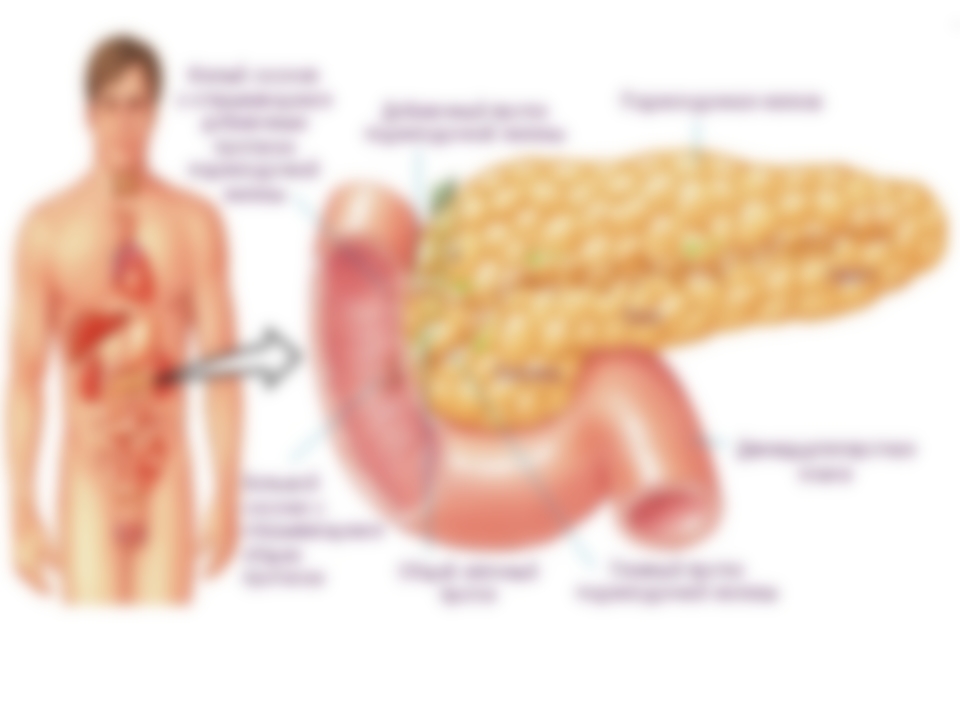
Анатомическое расположение поджелудочной железы
ПЖ располагается в брюшной полости, ближе к I–II позвонкам поясничного отдела позвоночника. Орган плотно крепится на задней стенке желудка, а 12-перстная кишка окружает ее, поддерживая в необходимом положении.
Параметры ПЖ взрослого человека в норме должны быть 20-25 см, вес – 70-80 граммов.
По анатомическому строению орган делится на 3 составных части: это головка, тело и хвост. Головкой ПЖ обращена к желчному протоку, тело находится за желудком, ближе к его нижней части. Рядом с телом в норме располагается поперечно-ободочная кишка. Хвостом ПЖ обращена к селезенке, и уходит к левому подреберью. По отношению к пупку, со стороны брюшной стенки, ПЖ расположена над ним, на 5-10 см выше.
Надо знать, где находится поджелудочная железа у человека, чтобы отличить боли от симптомов других патологий внутренних органов.
Как болит поджелудочная железа
Оттого, где находится поджелудочная железа, зависит и как она болит. Боли, возникающие при нарушении функций ПЖ, носят разный характер. Это могут быть тянущие тупые, или режущие острые. Боли кинжального типа говорят о том, что заболевание запущено и возможно начало перитонита, когда в воспаление вовлечены оболочки брюшины.
Панкреатит острой формы, сопровождающийся отеками прилегающих к ПЖ тканей, дает резкую внезапную боль опоясывающего типа. Она распространяется вверх живота, в левое подреберье, в поясницу.
Отечность добавляет распирающее ощущение на месте ПЖ, поддавливание изнутри ребер.

При таких состояниях спазмолитики и другие обезболивающие неэффективные. Боль несколько стихает, если человек садится и наклоняется вперед, вниз. При отсутствии болей или на их пике может случиться рвота, неоднократная и не приносящая болевого облегчения.
Панкреатит хронической формы дает меньше боли, чаще всего после погрешности в еде. Его опасность заключается в развитии опухоли самой ПЖ, отечности соседних тканей. В это время важно не пропустить рост злокачественных новообразований.
Симптомы при заболевании ПЖ
Когда снижается синтез ферментов ПЖ, проявляются типичные симптомы, связанные с нарушением пищеварения. Их интенсивность зависит от выраженности диспепсии.
Наиболее информативные для врача симптомы:
- боль локализуется вверху брюшной полости, отдает под левые ребра, в спину;
- тошнота с частыми рвотными позывами;
- повышается температура;
- человек начинает сильно потеть;
- пропадает аппетит;
- появляется сильная жажда;
- вздувается и урчит живот;
- расстраивается стул, чаще случается диарея;
- видны признаки общей интоксикации;
- появляется горечь во рту;
- увеличивается в размерах печень;
- сильные приступы приводят к шоковому состоянию.
Зачастую меняют оттенок кожные покровы, на них появляется желтушность, особенно на животе, над расположением ПЖ. С такими симптомами человеку следует лечь в постель и вызвать скорую помощь.
Снижение синтеза ферментов вызывает заболевания:
- острого панкреатита;
- отеков ПЖ;
- диабета;
- панкреонекроза;
- кисты;
- муковисцидоза.
При повторяющихся приступах острый панкреатит переходит в хроническую форму. Боли проявляются после еды, если же аппетита нет, и человек ничего не ест, то боли не появляются вовсе. Зачастую больной ощущает признаки токсикоза, отвращение к некоторым продуктам.
Когда воспаление начинается в одной из частей ПЖ, то это выражается особыми симптомами:
- воспаленная головка дает боли под правыми ребрами;
- воспаление в теле шлет сигнал боли в подложечную зону;
- воспаление, затрагивающее хвост органа, отдает болями под левые ребра;
- воспаление, охватывающее весь орган, дает боли опоясывающего типа, простреливает спину, основные боли локализуются под левой лопаткой.
Где находится часть железы, там и проявляются основные боли. Однако при общем воспалении боль стреляет в пах, копчик, начинают болеть бедра, промежность. Такое разнообразие болей существенно затрудняет диагностику.
Боли в животе при нарушении пищеварения возникают от разных патологий. Врачу важно провести дифференциальную диагностику, выяснить причины, чтобы начать направленное лечение болезни.
Причины воспаления ПЖ
Поджелудочная железа участвует в переваривании пищи с высоким содержанием жиров, белков, углеводов. Одна из ее функций – регулирование обмена углеводов, при котором образуются и проникают в кровь глюкагон и инсулин. Насчитывается множество факторов, негативно влияющих на состояние органа.
Причинами заболевания ПЖ являются:
- употребление алкогольных напитков;
- генетическая расположенность;
- как вторичное заболевание при образовании конкрементов в органе и его протоках;
- отравления;
- вирусные заболевания;
- грибковые поражения;
- глистная инвазия;
- осложнения после хирургического вмешательства.
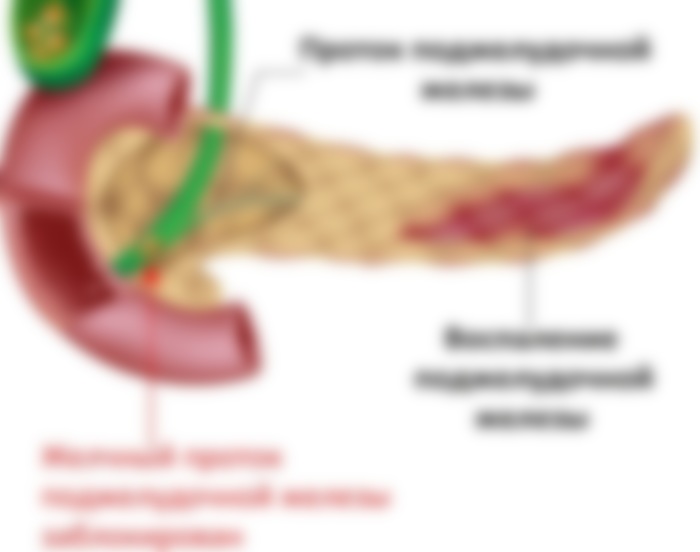
При наличии таких факторов развиваются симптомы болезни ПЖ. Однако статистика показывает, что болезнь может иметь латентное течение, когда уже развитый панкреатит долго не дает о себе знать острыми приступами, и человек относит небольшие боли и расстройства за счет погрешностей в питании.
Симптомами латентного течения являются частые нарушения стула, изменение цвета и структуры каловых масс, общая слабость, потеря веса.

Диагностические мероприятия
Лечение врач назначает после подробной диагностики. При болевых приступах в первую очередь проводится внешний осмотр пациента.
Затем назначается обследование:
- лабораторные – общие анализы крови, мочи;
- проверка содержания ферментов ПЖ в сыворотке;
- биохимия, показывающая наличие глюкозы, ферментов печени;
- анализ крови на определение показателей билирубина;
- анализ мочи на определение показателей амилазы;
- анализ кала на определение содержания остатков ферментов и жира;
- УЗИ брюшной полости, информативное обследование, дающее врачу сведения о структуре, контурах ПЖ, проходимости протоков, наличии конкрементов;
- Рентгенография проводится для получения таких же сведений;
- КТ или МРТ, они дают более точные сведения о состоянии всех органов, связанных с ПЖ.
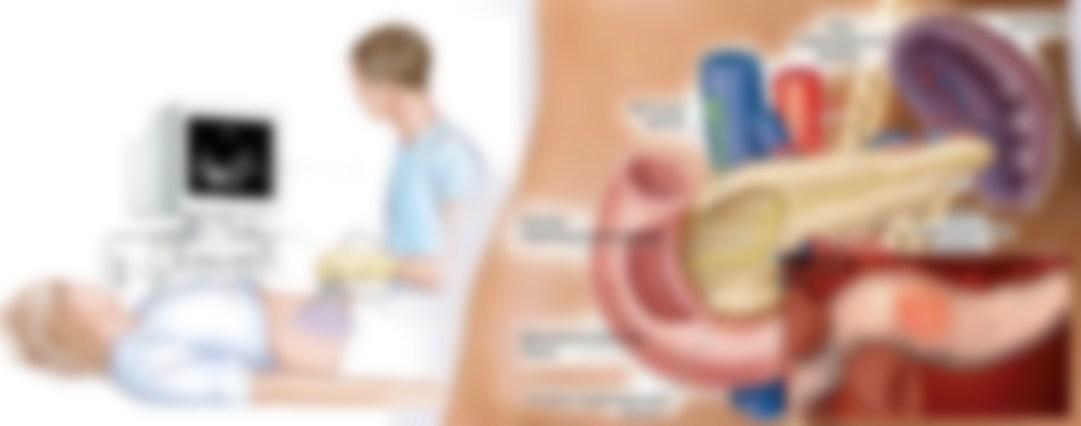
Обследование на аппаратах УЗИ, КТ, МРТ дают фото, по которому четко видно состояние всей железы и прилегающих органов и тканей.
Боли в железе, в связи с ее сложным анатомическим расположением, часто путают с симптомами других патологий пищеварения, поэтому обследование необходимо для четкой конкретизации воспаления ПЖ. Все обследование и дальнейшее лечение проводится под контролем гастроэнтеролога.

Как лечится болезнь ПЖ
Проведение всестороннего обследования для уточнения болезни обычно требует госпитализации. Все заболевания ПЖ лечатся в стационарных условиях. Иногда консилиум врачей приходит к выводу о необходимости проведения срочной операции.
Лечение острого приступа в стационаре обеспечивает пациенту двигательный покой, для этого назначается постельный режим. Тремя важными составными основного лечения являются холод, голод и покой.
Первые 2 дня рекомендуется голодание, силы организма поддерживаются внутривенными инфузиями на физрастворе, введение плазмозаменителей. Допускается выпивать до 6 стаканов в день отваров лекарственных трав.
Лечащий врач сразу же назначает:
- инъекции обезболивающих лекарств;
- инъекции спазмолитиков, обычно это Баралгин, Платифиллин, Но-Шпа, Дротаверин, Ацетаминофен, Ибупрофен;
- уколы холинолитиков, это всегда Атропин.
В течение дня несколько раз на ½ часа на эпигастральную зону прикладывают грелку со льдом. Пероральный прием лекарств назначается в случае отсутствия рвотных позывов. Здесь выбор лекарства остается за врачом.
Обязательно назначаются:
- антигистаминные препараты;
- антибиотики;
- инсулиноглюкозные средства;
- анаболики;
- витамины.
На первой стадии острого заболевания хорошо помогают антацидные препараты. Они применяются в форме гелей, суспензий, хорошо нейтрализуют кислотную среду – Альмагель, Фосфалюгель. Снижают выработку кислоты в желудке Контралок, Омез, Омепразол, Гастрозол, Просептин, Оцид.
В условиях стационара назначают H2-блокаторы: Ранитидин, Фамотидин, Ацидекс, Зоран, Гастероген, Пепсидин.

Внутривенными капельницами вводят лекарства, понижающие синтез ферментов ПЖ. Как правило, это Трасилол, Контрикал, Гордокс, Апротинин. Чтобы не было обезвоживания в период голодания, капельницами вводят солевые и электролитные растворы дозами, выбранными врачом в соответствии с состоянием пациента, с наличием сопутствующих патологий.
Когда снимаются острые симптомы, пациент начинает получать щадящее питание и принимать таблетки ферментов – Креона, Мезима, Панкреатина, Панзинорма, Фестала, Энзистала, – что назначит врач.
Ферменты восстанавливают работу пищеварительного тракта, позволяют перейти на щадящую диету. Эффективными ферментными препаратами являются Контрикал, Апротинин. Они снижают синтез ферментов, облегчают пищеварение.

Однако распространенные ферменты выпускаются на основе белка свинины, при наличии аллергии на свиное мясо их использовать нельзя, чтобы не вызвать непроходимость кишечника.
На этот случай в арсенале врачей есть растительные препараты, выпускающиеся из рисового грибка или папаина: Юниэнзим, Сомилаза, Пепфиз.
Курс лечения ферментами длительный, в качестве поддерживающих средств они принимаются больным человеком всю жизнь, даже в стадии ремиссии заболевания. Пациенты сами определяют, где болит железа, и диету придерживаются строго. Даже на фоне диетического питания требуется прием ферментов.
Для стимуляции секрета ПЖ назначаются Пилокарпин, Морфин, витамин А, сульфат магния. Для понижения секреции используются Гистамин и Атропин. Когда заболевание приводит к диабету, врач включает в курс лечения препараты инсулина.

Рецепты народных целителей
Фитотерапевты и целители предлагают лечение травами для поддержания ПЖ в период ремиссии. Такие рецепты рекомендуют и терапевты, гастроэнтерологи, когда у пациента наступает стадия ремиссии и его выписывают на домашнее долечивание.
Даже если человек после больничного лечения едет в профильный санаторий, там врач обязательно назначит пить лекарственные настои, каждому человеку по своей схеме. Но можно готовить настои, отвары дома, самостоятельно, прежде получив консультацию своего лечащего врача.

Все рецепты предполагают соединение нескольких лекарственных растений. Поэтому предварительно следует проверить, не будет ли аллергии на какой-то компонент.
- Настой смеси сушеных трав. Ингредиенты: по 2 ст. л. зверобоя, пустырника, перечной мяты. Приготовление: травы залить 0,5 л кипятка, дать настояться в тепле 40 минут. Затем настой процедить через многослойную марлю. Пить по 150 мл за ½ часа перед каждым приемом пищи. Курс лечения – 2 недели, затем заменить другим рецептом.
- Отвар смеси трав. Ингредиенты: 2 ст. л. измельченного корневища девясила; 3 ст. л. измельченного корня валерианы; 1 ст. л. семян укропа; 1 ст. л. цветов фиалки. Приготовление: смешать все растения, из общей смеси взять 1 ст. л., залить стаканом кипятка, варить ½ часа на водяной бане, после дать настояться 15 минут. Полученный отвар отцедить, пить по 3 ст. л. перед каждым приемом пищи.
Избавиться от воспаления ПЖ навсегда при соблюдении диеты, использования лечения травами, практически невозможно.
Малейшее нарушение рекомендаций врача приводит к рецидиву. Признаки болезни ПЖ преследуют человека всю жизнь. Из-за этого лечение подбирается не для избавления от единичных болей, а для восстановления функций органа.
Не хотите видеть рекламу? авторизуйтесь
Источник
Железы – это органы человеческого организма, образованные секреторными клетками, которые продуцируют специфические вещества различного химического строения, например, гормоны. Всего выделяют два вида желез: эндокринные и экзокринные. Экзокринные железы вырабатывают слизь и секрет в полость органов и в большинстве случаев состоят из бокаловидных клеток эпителия. Эндокринные железы входят в состав эндокринной системы, состоят только из железистой ткани и отвечают за образование гормонов, выполняющих регулирующую функцию. Существуют смешанные железы, выполняющие внешнесекреторную и эндокринную функцию.
Как лечить поджелудочную железу: симптомы и советы врача
Одной из них является поджелудочная железа – самая крупная железа в организме человека, являющаяся частью пищеварительной системы. Второе название органа – панкреас (от латинского слова «páncreas»). Поджелудочная железа выполняет важнейшие функции: секретирует пищеварительные ферменты (амилазу, протеазу и липазу), а также гормоны, например, инсулин, соматостатин и глюкагон. Лечением заболеваний поджелудочной железы занимается врач-эндокринолог, в некоторых случаях может потребоваться консультация профильных специалистов: гастроэнтеролога, кардиолога или проктолога. Чтобы понять, как лечить поджелудочную железу, необходимо прислушиваться к советам врачей и знать симптомы патологии.
Как понять, что болит поджелудочная?
Панкреас располагается в забрюшинном пространстве сзади желудка (проекция на заднюю стенку брюшину в области эпигастрия). При воспалении органа человек испытывает боли в левой части живота, возникающие под левой реберной дугой и иррадиирующие в зону вокруг пупочного кольца. Боль может возникать внезапно или длиться непрерывно, усиливаясь в течение часа после воздействия провоцирующего фактора. Чаще всего все неприятные симптомы при болезнях поджелудочной появляются после приема пищи. При хроническом воспалении боли в верхней части живота слева обычно возникают только после плотного обеда с повышенным содержанием жиров и легкоусваиваемых углеводов.
Расположение поджелудочной железы
Если у пациента острая форма патологии, боль, тяжесть, рези в животе могут появляться даже при употреблении небольшого количества пищи, поэтому нередко для уменьшения активности медиаторов воспаления больному назначается голодание в течение 2-3 дней с момента возникновения первых симптомов. Характер болей при этом острый, режущий. Некоторые больные описывают болевой синдром как кинжаловидную или колющую боль. В редких случаях (менее 9,1 %) пациенты жалуются на тупую боль, появляющуюся через 10-30 минут после еды.
Обратите внимание! Для болезней поджелудочной железы не характерно скачкообразное возникновение болей или их прогрессирующее усиление. Интенсивность ощущений может равномерно нарастать в течение 30-40 минут, но после этого синдром принимает постоянный характер.
Что такое панкреатит
Как отличить болезни панкреаса от других патологий?
Нередко самостоятельно определить, какой именно орган болит, невозможно. Клиническая картина панкреатита (воспаления железы) и других патологий схода с признаками заболеваний желудка, печени и кишечника, поэтому для постановки точного диагноза больной должен пройти комплексное обследование. В обязательном порядке назначаются биохимические исследования мочи и крови, УЗИ органов брюшинного пространства, эндоскопическое исследование желудка, пищевода и кишечника (гастроскопия и ректороманоскопия).
Развитие панкреатита
Это необходимо для исключения других заболеваний пищеварительного тракта и подтверждения предварительного диагноза. При острых хирургических патологиях, диагностика проводится непосредственно во время оперативного вмешательства. В таблице ниже перечислены основные признаки болезней поджелудочной железы, а также дана их подробная характеристика.
Симптомы панкреатита и других заболеваний панкреаса
| Клинический признак | Изображение | Характеристика |
|---|---|---|
| Тошнота | Может возникать в любое время суток, усиливается после приема пищи. Тошнота, связанная с патологиями поджелудочной железы, значительно уменьшается после употребления блюд и напитков с добавлением сахарозы | |
| Рвота | Возникает преимущественно после еды. Рвотные массы имеют неоднородную консистенцию, могут содержать куски непереваренной пищи. Зловонный запах обычно отсутствует. Слизи в рвоте быть не должно | |
| Боли в верхней части эпигастрального пространства с левой стороны | Локализация болевого синдрома – под левой реберной дугой с возможной иррадиацией в правую часть живота. Характер ощущений – колющий, режущий, острый (реже – тупые ноющие боли). Появляются после приема пищи | |
| Проблемы со стулом | Могут проявляться длительным отсутствием стула (хроническими запорами) или, наоборот, частой дефекацией с расстройством стула. При запорах каловые массы сухие, имеют форму плотного комка, цвет может варьироваться от темно-коричневого до черного. При диарее стул становится водянистым (реже больные жалуются на частый кашицеобразный стул), принимает желтую окраску. Дефекация безболезненная, ложные позывы к опорожнению кишечника обычно отсутствуют |
Дополнительными симптомами заболеваний поджелудочной железы являются диспепсические явления и расстройства со стороны органов желудочно-кишечного тракта. Это могут быть: изжога, ощущение инородного тела в гортани (больному постоянно хочется сглотнуть комок в горле), неприятный запах изо рта. Из общих симптомов можно отметить нарушение аппетита, изменения со стороны кожных покровов (повышенная сухость и бледность), слабость, сонливость и быструю утомляемость.
Симптомы проблем с поджелудочной
Важно! При псевдотуморозном панкреатите происходит сдавливание расположенных рядом органов (левой доли печени, двенадцатиперстной кишки и желудка), а также проходящих рядом вен и артерий. В этом случае боль принимает опоясывающий или разлитой характер и может иррадиировать в зону проекции поврежденных органов. При сдавливании артерий у больного сильно бледнеет кожа, появляются частые головокружения, одышка. Такие симптомы на фоне болей в животе могут быть проявлением инфекционного или паразитарного воспаления поджелудочной железы.
Видео: Признаки заболеваний поджелудочной железы
Как снять приступ в домашних условиях: советы врачей
Большинство больных даже при появлении выраженных симптомов острого панкреатита остаются дома и не обращаются за медицинской помощью. Если по каким-то причинам человек не может сразу поехать в больницу, важно знать, как правильно оказать помощь при остром воспалении в домашних условиях.
Воспаленная поджелудочная железа
Алгоритм действий при возникновении патологических признаков и выраженном болевом синдроме приведен ниже.
- Обеспечить больному полный покой на 1-3 дня. При обострении рекомендуется строгий постельный режим, поэтому важно позаботиться, чтобы кто-то мог осуществлять необходимый уход за больным, если он не хочет ложиться в больницу.
- Для уменьшения болей на больное место необходимо наложить холодный компресс (грелка со льдом, завернутая в плотное полотенце). Длительность компресса – не дольше 3-5 минут. Повторять процедуру можно каждые 1,5-2 часа.
- Для снижения активности клеток панкреаса назначается голодание (только при диагностированной острой форме заболевания). Его длительность должна составлять от 1 до 3 дней. Начиная с четвертого дня, в рацион можно вводить овощное пюре, нежирные бульоны и жидкую кашу на воде или разведенном молоке.
Для уменьшения болей при панкреатите на больное место необходимо наложить холодный компресс
Если боль очень сильная, допускается применение лекарственных средств из группы спазмолитиков на основе дротаверина («Но-шпа», «Спазмол», «Спазмонет»). Принимать эти препараты можно до 3 раз в день. Разовая дозировка – 40-80 мг (1-2 таблетки). Спазмолитики снимают спазм гладкомышечных волокон, расслабляют стенки органов и сосудов, уменьшают интенсивность болей. Без консультации специалиста принимать средства данной группы можно не дольше двух дней.
Препарат Спазмонет
Важно! При выраженном рвотном рефлексе «Но-шпа» может использоваться в инъекционной форме для внутривенного и внутримышечного введения. Если больной не страдает диареей, можно использовать спазмолитики в форме ректальных суппозиториев, например, «Папаверин» (по 1 свече 2 раза в день в прямую кишку).
Препарат Папаверин в форме свечей
Можно ли пить во время обострения?
Некоторые советуют в период обострения панкреатита отказываться от потребления жидкостей, так как вода и другие напитки повышают давление на гладкую мышцу, располагающуюся на внутренней поверхности двенадцатиперстной кишки (сфинктер Одди), что приводит к усилению болей. Такая мера считается оправданной только в том случае, если у больного отсутствуют признаки обезвоживания: сухость губ, бледность кожи, посинение участков кожи под глазами. Обезвоживание развивается на фоне многократной и обильной рвоты, поэтому при подобной симптоматике отказываться от потребления жидкостей ни в коем случае нельзя.
Врачи советуют в период обострения употреблять столовую гидрокарбонатно-натриевую воду, например, «Нарзан» или «Ессентуки» (№ 4 и № 17). Делать это нужно за 1-1,5 часа до приема пищи. Лечебная доза на один прием составляет от 100 до 300 мл. Перед употреблением воду необходимо подогреть до температуры 36°-38°: употребление холодных блюд и напитков при острых воспалительных процессах в тканях поджелудочной железы может спровоцировать усиление имеющихся симптомов.
Вода Ессентуки №4
Видео: Как снять приступ панкреатита
Советы врачей по питанию
Для снижения нагрузки на воспаленную железу и восстановления поврежденных тканей больным назначается диета № 5 по Певзнеру. Все блюда при острой форме болезни должны подаваться в протертом, пюреобразном или кашицеобразном виде. После купирования воспаления такого питания придется придерживаться еще в течение нескольких месяцев, чтобы не спровоцировать рецидив заболевания. Температура подаваемых блюд и напитков должна быть около 36°. Ниже перечислены продукты, которые можно употреблять во время лечения панкреатита и других патологий панкреаса.
Стол №5 по Певзнеру
Фрукты и овощи
При остром воспалении фрукты и овощи можно есть только в запеченном или отварном виде. Полезны краснокочанная капуста, томаты, болгарский перец, свекла. Овощи с большим содержанием крахмала (картофель и морковь) можно включать в меню не чаще 2-3 раз в неделю. Репчатый лук необходимо пассировать без добавления масла, тушить или отваривать. После купирования острого воспаления в рацион можно добавить огурцы, но перед употреблением с них необходимо снимать кожуру. Выбирать лучше гладкие сорта, так как в пупырчатых огурцах больше семян, раздражающих стенки желудочно-кишечного тракта.
Разрешенные фрукты и ягоды при панкреатите
Из фруктов основными продуктами должны стать яблоки и груши. Допускается употребление бананов в виде суфле, небольшого количества мандаринов и апельсинов. Дыни, хурма, виноград при панкреатите запрещены, так как они содержат много сахара и вызывают процессы брожения.
Запрещенные овощи при панкреатите
Разрешенные овощи при панкреатите
Мясо и рыба
Мясо можно употреблять в мелко нарезанном виде, в виде запеканок, мясного суфле или пюре. Для готовки следует использовать нежирные сорта: говяжью вырезку, крольчатину, филе курицы и индейки. 1 раз в 10 дней можно включать в меню свинину и баранину, но злоупотреблять этими видами мяса не следует, так как количество жира в них почти в 2 раза больше, чем в телятине и говядине. Перед приготовлением мясо необходимо вымочить в холодной воде и удалить с него жир, пленки и шкуру.
Рыбу и морепродукты исключать из рациона также не следует, но предпочтение следует отдавать нежирным сортам, к которым относятся:
- треска;
- хек;
- тунец;
- минтай;
- палтус;
- навага.
Рыба при панкреатите
Форель, скумбрию, семгу и другие виды с большим содержанием жирных кислот можно употреблять не чаще 1 раза в 1-2 недели.
Важно! В период обострения мясные и рыбные бульоны должны быть исключены из рациона больного на 10 дней.
Молочная продукция и яйца
Больному разрешается употреблять нежирные молочные продукты: пастеризованное молоко с жирностью от 1,5 до 2,5 %, простоквашу, кефир, творог. Сметана разрешается только в качестве заправки в первые блюда (не более 1 чайной ложки в день). Цельное молоко, сливочное масло, ряженка и другие жирные продукты из молока из меню полностью исключаются.
Диета при хроническом и остром панкреатите
Яйца можно употреблять любые, но количество желтка не должно превышать 1 штуку в день. Если для приготовления порции омлета требуется 2 яйца и больше, необходимо использовать только белок.
Кондитерские изделия
В небольших количествах допускается потребление мармелада, пастилы, зефира, суфле, приготовленных из натурального агар-агара и пектина. Отлично, если в состав будут добавлены экстракты морских водорослей – они положительно влияют на ферментативную активность поджелудочной железы и помогают наладить синтез важнейших гормонов. В качестве десерта к чаю можно использовать затяжное печенье, галеты, ржаные сухари.
Хлебобулочная продукция
Свежий хлеб при любой форме панкреатита запрещен. Больному разрешается хлеб из пшеничной муки, сухой бисквит, выпечка без добавления дрожжей, черный хлеб. Изделия с отрубями, а также приготовленные с добавлением обдирной муки, могут спровоцировать брожение в кишечнике, вздутие, тяжесть, поэтому их в рацион лучше не вводить.
Диета при обострении хронического панкреатита
Лечение препаратами
Медикаментозная коррекция показана после купирования острого воспалительного процесса и может включать в себя различные группы препаратов, главными из которых являются пищеварительные ферменты. Это основа заместительной терапии, так как недостаточная выработка ферментов – одно из главных проявлений заболеваний панкреаса. Препараты данной группы обладают низкой системной абсорбцией и действуют только в просвете кишечника. Пищеварительные ферменты, используемые для лечения хронического панкреатита, а также схема их использования, приведены в таблице.
Важно! Применять средства из группы пищеварительных ферментов нельзя в период острого течения заболевания.
Видео — Советы врача по лечению панкреатита
Дополнительная терапия
Для симптоматического лечения в состав лечебной схемы могут включаться следующие группы лекарств:
- противорвотные средства («Мотилиум», «Церукал»);
- препараты, снижающие секрецию желудочного и панкреатического сока («Омепразол», «Омез»);
- ветрогонные лекарства на основе симетикона при вздутии и метеоризме («Эспумизан»);
- слабительные средства при запорах («Лактулоза», «Дюфалак»);
- препараты для нормализации стула при диарее («Диара», «Лоперамид»).
Для восстановления работы кишечника и профилактики дисбактериоза могут использоваться эубиотики, например, «Хилак Форте».
Заболевания поджелудочной железы – патологии, требующие своевременной диагностики и лечения. В домашних условиях поставить точный диагноз и определить причину эпигастральных болей невозможно, поэтому самолечение при симптомах панкреатита недопустимо.
Источник