Геморрагический некроз поджелудочной железы что это такое
Болезни, развивающиеся в поджелудочной железе, отличаются чрезвычайно быстрым прогрессирующим течением, и своей способностью провоцировать крайне серьезные осложнения. Среди таких патологий можно назвать и геморрагический панкреонекроз, который является трудноизлечимым и опасным для жизни человека заболеванием.
Что это за недуг, какие факторы провоцируют его развитие, и почему его трудно вылечить, будет рассказано в данной статье.
Что такое геморрагический панкреонекроз
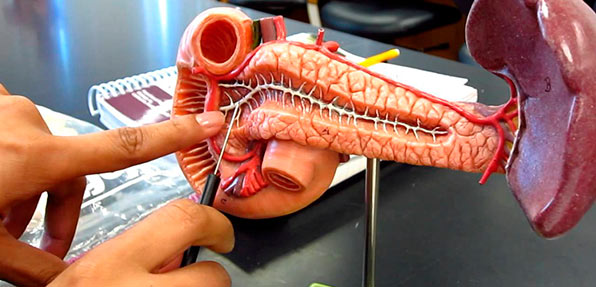
Геморрагический некроз поджелудочной железы (ПЖ) — одна из тяжелейших патологий с особым течением. При развитии этой болезни происходят необратимые и очень стремительные процессы омертвления клеток органа.
Это заболевание может быть:
- Острым.
- Хроническим.
Как правило, тяжелая форма в основном проявляется при остром панкреатите, но также может наблюдаться и в момент обострения хронического панкреатита.
Геморрагический некроз бывает:
- Локальный (частичная гибель клеток).
- Тотальный (отмирание всех клеток).
Однако при обоих вариантах болезнь в неизбежном порядке патологически задевает секреторный участок ПЖ, так называемый ацинус, отвечающий за производство ферментов, специальных веществ, которые являются составляющими панкреатической жидкости.
Также эта патология разделяется по классификации, и имеет несколько видов.
От области поражения:
- Некроз органического характера, который может быть маленьким, средним или большим.
- Субтотальный и тотальный, так называемый распространенный некроз, при котором затрагивается некоторая доля либо полностью ПЖ.
По присутствию либо отсутствию бактериальных организмов:
- Инфицированный.
- Стерильный.
В зависимости от своего поведения, болезнь может быть:
- Абортивной.
- Прогрессирующей.
Все формы заболевания проявляются в тот момент, когда наблюдается сильная энергичность ферментов, что является не совсем позитивным признаком. Так, при чрезмерном оживлении ферментов отмечается процесс гидролизирования белков.
Помимо этого, один из этих ферментов (так называемая эластаза), способен травмировать оболочки кровеносных сосудов, тем самым провоцируя появление кровотечения. В медицине такое отклонение именуется «аутоагрессия панкреатических ферментов».
Итак, геморрагический некроз поджелудочной железы является следствием враждебного поведения следующих ферментов: эластазы, химотрипсина, трипсина.
Стадии прогрессирования болезни
Для болезни характерно поэтапное развитие.
Первая стадия: в ПЖ наблюдается активное развитие патогенных организмов, которые провоцируют аномальные явление, как аутоагрессию и токсинемию панкреатических ферментов, что проявляется такими симптомами: нестабильный стул, рвота и лихорадка.
Вторая стадия: начинает развиваться реакция гнойного разложения клеточек железы, с дальнейшим образованием провала (дыры) в ПЖ.
Третья стадия: воспаление распространяется на соседние здоровые ткани, создавая стрессовую ситуацию для организма.
Как видим, это заболевание достаточно опасное для жизни человека и требует серьезного терапевтического, а при необходимости и хирургического лечения.
Причины развития патологии в организме человека
На сегодняшний день медицине известно несколько факторов, способствующих развитию данного патологического процесса. Самыми частыми среди них являются:
- Воспаление ПЖ, при котором отмечается ее частичный атиреоз, а также неправильный отток панкреатической жидкости (сока).
- Отравление (интоксикация) организма эталоном, что является частым явлением, если пациент страдает хроническим алкоголизмом.
- Систематическое попадание панкреатического сока в протоки ПЖ, что характерно при наличии камней в желчном пузыре.
- Присутствие инфекционного очага в желчевыводящих путях и желчных протоках, что является частым явлением при холецистите и холангите.
- Диссеминированное внутрисосудистое свертывание крови и тромбогеморрагический синдром, которые часто сопровождают разнообразные инфекции вирусного и бактериального генезиса, либо они возникают после проведения химиотерапии и после облучения высокими дозами ионизирующего излучения.
- Геморрагический васкулит (аутоиммунная патология).
- Механическая травма паренхимы ПЖ, имеющие случайный характер либо после хирургического вмешательства.
Эта болезнь опасна еще и тем, что способна затрагивать другие внутренние органы ЖКТ, пагубно влияя на их функционирование.
Симптоматика характерная для данной болезни

Для данного заболевания характерны следующие признаки:
- Острая, чрезвычайно сильной интенсивности боль в левом подреберье, которая отдает в левую грудную клетку, плечо и область поясницы.
- Сухость в ротовой полости.
- Ощущение обложения языка.
- Многократная рвота.
- Тошнота.
- Безудержная рвота.
- Вздутие живота.
- Диарея.
- Повышенное газообразование.
Помимо этого, пациент жалуется и на другие симптомы:
- Высокую температуру.
- Наличие пятен синего или фиолетового оттенка по бокам живота либо в его центральной части, которые указывают на присутствие внутреннего кровотечения.
- Нестабильное артериальное давление.
- Ускоренный пульс.
- Одышку.
- Малое количество мочи при мочеиспускании.
- Психическое расстройство.
По медицинской статистике острый геморрагический панкреонекроз у 1/5 части больных провоцирует кризис, а у 1/3 наблюдается кома либо нарушение психики острого характера.
В случае формирования поджелудочно-забрюшинного свища состояние пациента может усугубиться из-за попадания в брюшную полость субстанций ПЖ, а также частичек ее омертвевших клеток, вследствие этого начинает формироваться абсцесс брюшных тканей и развитие перитонита с гнойными признаками.
Особенности лечебной терапии
Врачи неоднократно подчеркивают, самолечение данной патологии с применением каких-либо народных методов абсолютно противопоказано. Их допустимо использовать только после окончания использования передовых лечебных методов в восстановительный период организма, и только под строжайшим наблюдением врача.
Основные этапы лечебного вмешательства:
- Устранение болевого синдрома. Для этого назначаются анальгетики, спазмолитики (Папаверин, Но-шпа, Новокаин и так далее).
- Приостановление агрессии ферментов ПЖ. Назначается внутривенные уколы и капельницы с использованием Трасилола либо Инфузии тротикала.
- Ликвидация спазмов, что позволяет расширить проходимость протоков железы, а также принимаются меры по уменьшению количества выделяемого желудочного сока. На этом этапе должна соблюдаться строгая диета с эпизодами абсолютного голодания. Из медикаментозных препаратов применяются Эфедрин, Атропин.
- Недопущение распространения токсических веществ и инфекций на соседние органы. Для этого назначаются антибиотики, например, Цепорин, Гентамицин или Канамицин. Для выведения токсинов из организма применяется глюкоза с инсулином и другие растворы.
При запущенной стадии патологии с обширным поражением органа, назначается экстренное оперативное вмешательство.
Кроме этого, тотальный геморрагический панкреонекроз, сопровождающийся признаками инфекции нуждается в резекции ПЖ, либо назначается более кардинальная мера – устранение поджелудочной железы (эта операция называется панкреатэктомия). Однако данная операция выполняется в редких случаях, так как имеет высокий показатель травматичности и смертельных исходов.
Другим радикальным решением является иссечение омертвевших участков (секвестрэктомия).
При проведении этих операций велика вероятность случайного травмирования сопредельных органов, что повышает вероятность развития различных осложнений и летальных случаев.
Терапия этого недуга – очень длительный процесс, который может занять времени от нескольких недель до полугода, а то и больше.
Дальнейший прогноз и смертность

Многие пациенты с этим заболеванием интересуются, умирают ли от геморрагического панкреонекроза? Также они хотели бы знать, насколько велики шансы на выздоровление, и какой может быть прогноз при геморрагическом панкреонекрозе?
К сожалению, медицинская статистика располагает не совсем утешительными цифрами: из всех случаев заболевания 50% припадает на летальный исход. Причина смерти – полное отравление организма, спровоцированное гнойным перитонитом.
При этом также называются более точные цифры, так, геморрагический панкреонекроз как причина смерти:
- 7-15% — общая смертность.
- 40-70% — при чрезвычайно агрессивных формах патологии.
Людям, у которых наблюдается предрасположенность, или уже присутствуют какие-либо проблемы с поджелудочной железой, необходимо стараться придерживаться всех необходимых медицинских мероприятий по лечению и недопущению дальнейшего усугубления болезни.
В частности, для недопущения панкреонекроза нужно соблюдать все меры для предупреждения формирования панкреатита:
- Кардинальным образом пересмотреть рацион питания.
- Абсолютный отказ от спиртных напитков.
- При наличии каких-либо болезней ЖКТ своевременно их лечить.
Только внимательное отношение к своему здоровью может помочь избежать плачевных последствий.
Заключение
Как видим, пациентам с данным заболеванием необходимо строжайше соблюдать все предписания гастроэнтеролога, а при предрасположенности к любым желудочным аномалиям, во избежание развития различных осложнений принимать все соответствующие меры для их профилактики.
Это означает, что нужно своевременно обращаться за врачебной помощью при малейших нарушениях в ЖКТ, и в частности поджелудочной железе. Отсутствие правильной терапии повышает риск летального исхода.
Загрузка…
Источник
Геморрагический панкреонекроз (код по МКБ 10 — К85) — крайне тяжелое заболевание поджелудочной железы, при котором происходит полное или частичное необратимое отмирание клеток органа. В большинстве случаев острая форма патологии развивается на фоне панкреатита, считается опасным для жизни и здоровья состоянием, поэтому требует экстренной госпитализации пациента.

Геморрагический панкреонекроз — это крайне тяжелое заболевание поджелудочной железы, при котором происходит полное или частичное необратимое отмирание клеток органа.
Виды
Классификация панкреонекроза производится на основании причин возникновения, характера течения и распространенности патологического процесса.
Острый
Острый панкреонекроз — патологическое состояние, характеризующееся стремительным развитием. Возникает у пациентов любого пола и возраста.
Риск развития опасных осложнений, приводящих к летальному исходу, в таком случае крайне высок.
Клиническая картина отличается наличием выраженных симптомов.
Алкогольный
Чаще всего заболевание диагностируется у лиц, страдающих алкоголизмом.

Чаще всего алкогольный панкреатит диагностируется у лиц, страдающих от чрезмерного употребления спиртных напитков.
Токсины, образующиеся в результате распада этилового спирта, накапливаются в тканях поджелудочной железы, провоцируя их разрушение. Первые признаки острой формы появляются на фоне алкогольного опьянения, сочетающегося с употреблением жирной пищи.
Тотальный
Тотальный панкреонекроз геморрагического характера считается крайне тяжелым заболеванием, при котором поражается более 90% тканей поджелудочной железы. Состояние пациента ухудшается в течение 1-3 суток даже при интенсивной терапии, к уже имеющемуся синдрому добавляются признаки полиорганной недостаточности.
Субтотальный
При этой форме заболевания наблюдается некроз 50-70% тканей поджелудочной железы. Этому способствует тромбообразование, протекающее на фоне нарушения кровообращения.
Прекращение питания тканей органа приводит к частичной гибели его клеток.
Пациентам с субтотальным панкреонекрозом показано хирургическое вмешательство с последующей заместительной терапией.

Если не удается лечить панкреатит консервативными методами или если железа нагноилась, в условиях стационара под общим наркозом проводят операцию.
Почему возникает геморрагический панкреонекроз
Развитию панкреонекроза способствуют следующие факторы:
- воспаление поджелудочной железы с нарушением ее функций и прекращением оттока панкреатического сока;
- интоксикация организма при систематическом употреблении спиртных напитков;
- частый заброс панкреатического сока в протоки поджелудочной железы, возникающий при желчнокаменной болезни;
- инфекционные заболевания желчного пузыря и желчевыводящих протоков;
- тромбогеморрагический синдром, сопровождающийся свертыванием крови внутри сосудов;
- острые бактериальные и вирусные инфекции;
- длительный прием цитостатиков;
- радиационное облучение;
- аутоиммунные патологии (геморрагический васкулит);
- ишемическая болезнь сердца, вызывающая нарушение кровообращения во всех органах и тканях;
- травмы поджелудочной железы, в т. ч. осложнения хирургических вмешательств.
Независимо от причины возникновения панкреонекроза механизм его развития основывается:
- на поражении ацинус-секреторного центра, ответственного за выработку панкреатических ферментов;
- на повышении уровня содержания ферментов до критических значений. В таком случае вещества начинают разрушать ткани поджелудочной — гидролизировать белки;
- на повреждении стенок кровеносных сосудов. Накопление фермента эластазы в тканях приводит к кровоизлияниям. Гастроэнтерологи называют такое явление панкреатической аутоагрессией;
- на агрессивном воздействии трипсина и панкреатопептидазы — протеолитических ферментов, необходимых для расщепления белковой пищи;
- на сбое в гуморальном процессе контроля синтеза пищеварительных ферментов.
Симптомы
Клиническая картина панкреонекроза включает:
- острые, нестерпимые боли, локализованные в левой части эпигастральной области, отдающие в лопатку и плечо;
- чувство сухости во рту;
- появление густого светлого налета на языке;
- тошноту и рвоту, не приносящую облегчения;
- метеоризм, вздутие живота;
- жидкий стул;
- гиперемию или бледность кожи лица;
- раздажение брюшины, сопровождающееся появлением фиолетовых пятен на коже живота;
- резкие изменения артериального давления;
- тахикардию, одышку;
- нарушение диуреза;
- психические расстройства (двигательное возбуждение или заторможенность реакций).

Клиническая картина панкреонекроза включает резкие изменения артериального давления.
Диагностика
Диагноз панкреонекроз устанавливается на основании имеющихся симптомов, результатов аппаратных и лабораторных методов исследования. Это помогает точно определить форму патологии и отличить ее от других заболеваний пищеварительной системы, имеющих острое течение. Для уточнения диагноза назначается лапароскопическая операция, с помощью которой определяют степень поражения и оценивают состояние других органов брюшной полости.
УЗИ
Эта диагностическая процедура позволяет определить распространенность панкреонекроза и характер изменений в тканях поджелудочной железы. Обязательным при диагностике заболевания является проведение УЗИ других органов брюшной полости.
Анализы
Для выявления панкреонекроза применяют:
- анализ крови на уровень трипсина, альфа-амилазы, эластазы, холестеролэстеразы;
- анализ мочи на трипсиноген;
- определение кислотности желудочного содержимого;
- анализ панкреатического секрета на ферменты и бикарбонаты;
- анализ кала на наличие остаточных жиров.

Для выявления панкреонекроза применяют анализ крови на уровень трипсина, альфа-амилазы, эластазы, холестеролэстеразы.
Лечение геморрагического панкреонекроза
При панкреонекрозе показана экстренная госпитализация в реанимационное отделение. Лечение направлено:
- на снятие болевого синдрома;
- на прекращение синтеза пищеварительных ферментов;
- на устранение спазмов;
- на восстановление проходимости панкреатических протоков;
- на снижение секреции желудочного сока и его кислотности;
- на предотвращение развития дегидратации и интоксикации организма;
- на профилактику осложнений, связанных с инфицированием брюшной полости.
В этих целях применяют хирургические вмешательства, лекарственные препараты, специальную диету, соблюдение постельного режима.

Лечение при панкреонекрозе направлено на снятие болевого синдрома.
Консервативная терапия
Схема медикаментозного лечения панкреонекроза включает применение следующих препаратов:
- Анальгетики и спазмолитики. Избавляют пациента от выраженного болевого синдрома. Наиболее эффективными считаются такие средства, как Папаверин, Платифиллин, Кетанов. Быстро устраняет боль введение раствора новокаина в сочетании с глюкозой в брюшинно-поясничные области. Реже применяется Промедол с Димедролом.
- Ингибиторы протеолитических ферментов (Гордокс, Рибонуклеаза, Контрикал). Внутривенное введение препаратов нейтрализует разрушительное действие панкреатического сока.
- Антацидные средства (Атропин, Квамател, Эфедрин). Снижают кислотность желудочного сока, применяются совместно с лечебным голоданием.
- Антибиотики (Цефалексин, Канамицин). Повышенные дозы препаратов препятствуют развитию перитонита и абсцесса.
Хирургическое
Решение о необходимости операции консилиум врачей принимает исходя из результатов консервативной терапии и общего состояния пациента. Если панкреонекроз не сопровождается развитием осложнений, достаточно лапароскопического дренирования брюшной полости. При накоплении геморрагического экссудата показан перитонеальный диализ — внутрибрюшное очищение крови. Тотальный панкреонекроз является показанием к панкреатэктомии (полному удалению поджелудочного органа).

Решение о необходимости операции консилиум врачей принимает исходя из результатов консервативной терапии и общего состояния пациента.
Диета
В первые дни болезни рекомендуется воздерживаться от приемов пищи, выходить из голодания необходимо постепенно.
Специальную диету придется соблюдать не только в период лечения, но и в течение всей жизни.
Питаются небольшими порциями, 5-6 раз в день. Пищу готовят на пару без добавления масла и специй, употребляют ее в теплом виде. Из рациона исключают алкоголь, жирные, жареные и острые блюда, кислые фрукты, газированные напитки.
Осложнения
В 20% случаев острый панкреонекроз сопровождается состоянием коллапса или комы, тяжелые психические расстройства возникают у каждого 4 пациента. Формирование поджелудочно-забрюшинного свища способствует проникновению панкреатического сока, отмерших тканей и геморрагического экссудата в брюшную полость. Это становится причиной нагноения брюшины и развития перитонита.

В 20% случаев острый панкреонекроз сопровождается психическими расстройствами.
Инвалидность
Первая группа инвалидности присваивается пациентам, перенесшим удаление поджелудочной железы, страдающим внутренними кровотечениями и тяжелыми нарушениями пищеварения. При отсутствии осложнений есть вероятность получения третьей группы. Образование наружных свищей, расстройства пищеварения средней степени — показания к присвоению второй группы инвалидности.
Прогноз жизни
Панкреонекроз геморрагического характера имеет крайне неблагоприятный прогноз. Даже при своевременном начале лечения в половине случаев наблюдается гибель пациента. При отказе от терапии этот показатель приближается к 100%.
Причины смерти
Главные причины внезапной, скоропостижной смерти при панкреонекрозе:
- септические осложнения, нарушающие функции всех органов;
- инфекционно-токсический шок, из-за которого инфекцию считают негативным фактором в течении патологии;
- необратимое изменение структуры поджелудочной железы;
- тотальный некроз тканей;
- реактивные изменения в пораженных тканях.
Панкреонекроз: причины, симптомы, лечение, диеты
Панкреонекроз излечим? | Доктор Мясников «О самом главном»
В вышеописанных ситуациях смерть наступает мгновенно либо через несколько суток. Крайне редко пациент проживает больше 2 недель.
Профилактика
Предотвратить развитие панкреонекроза помогает правильное питание, отказ от курения и употребления алкоголя, ведение активного образа жизни. Необходимо своевременное лечение заболеваний пищеварительной системы, удаление камней из желчного пузыря, восстановление функций поджелудочной железы.
Источник


