Гипосекреция поджелудочной железы это
Средства, применяемые при гипосекреции поджелудочной железы
Раздел: Средства, влияющие на систему пищеварения.
Средства, влияющие на аппетит. Средства заместительной терапии при гипосекреции пищеварительных желез. Ингибиторы протеолитических ферментов
Средства, регулирующие аппетит
Аппетит регулируется центром пищеварения, расположенным в гипоталамусе. В центре пищеварения находятся 2 отдела:
— центр голода
— центр насыщения.
Средства, применяемые для повышения аппетита и секреции желез желудка (при гипосекреции)
Слизистая желудка секретирует несколько ферментов, главный из них – пепсиноген. В резко кислой среде он превращается в пепсин и оказывает протеолитическое действие. Для создания кислой среды обкладочные клетки желез желудка вырабатывают соляную кислоту. Стимуляция желез желудка осуществляется условнорефлекторным путем, а также со вкусовых и обонятельных рецепторов. Воздействие на эти рецепторы используется для повышения аппетита. Для стимуляции аппетита и секреции желез желудка необходимо:
— регулярное питание
— бульоны, соки и отвары, минеральные воды, сухие вина, пиво. Минеральные воды применяют за 5 – 10 минут перед едой или во время еды.
— вкусовые и экстрактивные вещества (перец, гвоздика, лавровый лист, чеснок, уксус, горчица и т.д.)
— горькая настойка
— горечи – препараты растений с интенсивно горьким вкусом (золототысячник, полынь, трилистник водяной, аир, одуванчик). Эти препараты применяют за 15 – 20 минут до еды. Они действуют рефлекторно: раздражают вкусовые рецепторы полости рта, что приводит к рефлекторному возбуждению функции желез желудка, усилению выделения желудочного сока и стимуляции аппетита.
При запущенных анацидных состояниях с присоединившимися атрофическими процессами (гипоацидные и анацидные гастриты) стимуляция секреции неэффективна. В этом случае для стимуляции секреции используют заместительную терапию. Назначают:
— Пепсин – получают из слизистых оболочек желудков свиней. Применяют в растворе соляной кислоты перед едой или во время еды.
— Раствор соляной кислоты – в стандартном разведении по 10 – 15 капель в ½ ст. воды во время еды. При длительном применении страдает эмаль зубов – принимают через трубочку, после приема полоскать рот. Также изменяет рН крови.
— Натуральный желудочный сок, который получают от животных (собак, лошадей)
— Абомин – сумма протеолитических ферментов, главный пепсин
— Ацидин – пепсин (пепсин + бетаин НСl).
Средства, ограничивающие аппетит (анорексигены)
Используют при избыточной массе тела и патологических состояниях, сопровождающихся повышенным аппетитом. Эти средства возбуждают центр насыщения и подавляют чувство голода. В крови снижается концентрация ЛПНП, ТГ, ХС.
К ним относятся:
— Амфепрамон (Фепранон)
— Сибутрамин (Меридия, Линдакса, Редуксин).
Фармакологическое действие:
Анорексигенное средство, оказывает психостимулирующее действие. Возбуждает центр насыщения и угнетает центр голода; стимулирует кору больших полушарий головного мозга, практически не обладает периферическим адреностимулирующим эффектом. Повышает обмен веществ (в незначительной степени), у больных с ожирением способствует снижению массы тела.
Противопоказания:атеросклероз, артериальная гипертензия, инфаркт миокарда, сахарный диабет, психоз, эпилепсия, тиреотоксикоз, глаукома, детский возраст (до 12 лет).
Побочные действия: Тахикардия, слабость, головная боль, бессонница, повышение АД; эйфория, раздражительность, ухудшение настроения, сухость во рту, тошнота, рвота, запоры или диарея, сыпь, кожный зуд, отек век, ринит, конъюнктивит, миалгия, дизурия, полиурия. При длительном применении — алопеция, снижение потенции, лекарственная зависимость.
Способ применения: Внутрь, в сочетании с малокалорийной диетой; при недостаточном эффекте. Курс лечения — 6-10 нед; повторный курс — через 3 мес.
Они применяются строго дозировано, под контролем врача, при здоровой печени и поджелудочной железе.
Средства, применяемые при гипосекреции поджелудочной железы
Заместительная терапия предполагает компенсацию недостаточной функции желез приемом ферментных препаратов, получаемых из соответствующих органов убойного скота; стимуляторы аппетита побуждают к секреции собственные железы.
Гипофункция пищеварительных желез (желудочных, печени, поджелудочной железы, кишечника) на любом этапе пищеварения пищи в разных отделах ЖКТ ведет к нарушению питания в целом, страдает и моторная функция ЖКТ. Так как работа пищеварительных желез функционально связана, нарушения функций одного органа ведет к нарушению секреции и другими органами. Происходит белковое голодание, которое проявляется задержкой регенерации, падением иммунитета, гипотрофией. Повреждается переваривание углеводов и жиров, витаминов.
Поджелудочная железа выполняет 2 функции:
— внутренняя секреция (островки Лангерганса — инсулин, глюкагон)
— внешняя секреция (ткань железы, которая вырабатывает специфические ферменты).
Сок выделяется в 12 – перстную кишку (1,5 – 2 л в сутки). В нем содержится более 10 ферментов. Имеет щелочную реакцию среды (7,8 – 8,4). Нейтрализует поступившую из желудка НСl. Щелочная среда необходима для работы ферментов железы. К ним относятся:
1. Ферменты, которые завершают расщепление белков до аминокислот (протеолитическое действие):
— трипсин (основной протеолитический фермент)
— карбоксипептидазы А и В
— химотрипсин
— эластаза
2. Ферменты, которые расщепляют полисахариды:
— амилаза
3. Ферменты, которые гидролизуют жиры:
— липаза
— фосфолипаза А.
Причины недостаточности поджелудочной железы:
— перенесенные острые и хронические панкреатиты;
— хронические гастриты и ЯБЖ;
— гепатиты и холангиты.
Следствия нарушения образования ферментов:
— нарушение питания больного;
— дефицит белков;
— гиповитаминозы;
— расстройства моторики кишечника (поносы с остатками непереваренной пищи).
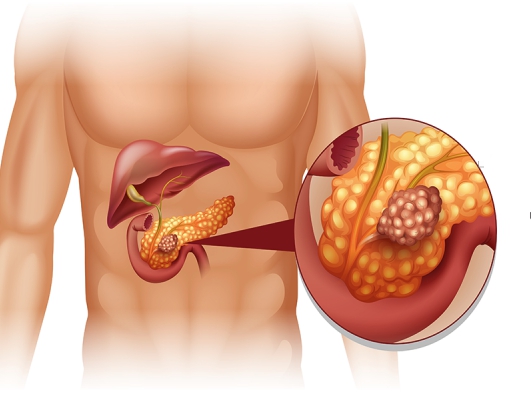
Ферментативная недостаточность называется хронический панкреатит. Характеризуется болями в левом подреберье опоясывающего характера, повышением температуры. Интенсивные боли вызывают панкреатический шок.
Лечение проводят методом заместительной терапии комбинированными препаратами, состоящими из разных ферментов.
Препараты:
— Панкреатин (Мезим – форте, Пантрол, Трифермент, Креон, Панцитрат, Ораза)
— Панкреофлэт
— Панкурмен
— Панзинорм – форте
— Фестал
— Энзистал
— Котазим – форте
— Дигестал
— Солизим
— Нигедаза
— Сомилаза
(Табл. 77 стр. 607 – состав и особенности препаратов)
Ферменты получают из желез убойного скота, некоторые (липазы) – из микрогрибков и растений. Активность тестируют по трипсину, амилазе и липазе. Активность липазы выражают в ЕД или липолитических единицах – ЛЕ.
Ферменты действуют в щелочной среде и инактивируются в кислой. Поэтому их выпускают в лекарственных формах, защищенных от действия НСl – драже, капсулы. Принимают курсами 4 – 6 недель.
Применение:
— хронический панкреатит;
— ахилия;
— хронический гипо – и анацидный гастрит (препараты с пепсином – панзинорм – форте);
— заболевания печени – хронический гепатит (препараты с желчью – фестал, энзистал).
Побочные эффекты:
Хорошо переносятся. Из – за высокого содержания пуринов могут вызывать подагру, образование камней в почках).
Противопоказания:острый панкреатит, травмы поджелудочной железы, операции на ней.
Читайте также:
Рекомендуемые страницы:
0.015 с.
Источник

Поджелудочной железе отводится одна из важнейших ролей в человеческом организме, поскольку она отвечает за нормализацию всех происходящих в нем обменных процессов.
Усиление работоспособности этого важного органа чревато серьезными проблемами со здоровьем.
Своевременная диагностика гиперфункции поджелудочной железы является гарантией успешного выздоровления.
Причины гиперфункции поджелудочной железы
Поджелудочная железа обладает внешне- и внутреннесекреторной функциями – вырабатывает гормоны инсулин и глюкагон, а также выделяет сок с содержанием особых ферментов, которые способствуют нормализации процесса пищеварения.
В результате недостаточной выработки инсулина начинается развитие сахарного диабета.
 Если же данный гормон вырабатывается в чрезмерном объеме, у человека развивается гипогликемия – патология, при которой объем инсулина начинает подавлять выработку глюкагона, принимающего участие в процессе выработки глюкозы в печени.
Если же данный гормон вырабатывается в чрезмерном объеме, у человека развивается гипогликемия – патология, при которой объем инсулина начинает подавлять выработку глюкагона, принимающего участие в процессе выработки глюкозы в печени.
Недостаток глюкозы, в свою очередь, негативно отражается на состоянии нервной системы и головного мозга, а также многих других органов, для которых она является важным источником питания.
Главными причинами данной патологии являются:
- неграмотное лечение сахарного диабета, подразумевающее некорректный расчет оптимальной дозировки инсулина;
- наличие новообразований, имеющих различную локализацию – в особенности, опухоли головного мозга;
- развитие инсулиномы – особой опухоли доброкачественного характера, которая секретирует инсулин в избыточном количестве (локализоваться данное новообразование может непосредственно в самой поджелудочной железе, а также в печени, воротах селезенки и стенках двенадцатиперстной кишки);
- наличие глюкагономы – новообразования, которое возникает в скоплениях гормон-продуцирующих эндокринных клеток, именуемых островками Лангерганса (данная опухоль опасна своей склонностью к переходу в злокачественную форму).
Независимо от первопричины развития гиперфункции поджелудочной железы, требуется квалифицированная медицинская помощь, благодаря которой удастся избежать серьезных осложнений.
Опасность гиперфункции поджелудочной железы заключается в том, что она значительно снижает уровень глюкозы в крови.
Основные предвестники
Существует несколько факторов и состояний, которые могут сигнализировать о развитии гиперфункции поджелудочной железы.
 Главными предвестниками данной патологии принято считать:
Главными предвестниками данной патологии принято считать:
- быструю утомляемость и сонливость;
- слабость и апатию;
- потерю сознания;
- возникновение судорожных подергиваний в различных участках тела;
- резкий и стремительный набор массы тела без очевидных причин.
Все эти проявления нельзя оставлять без внимания. При их возникновении следует обратиться в медицинское учреждения для обследования.
Симптомы
Симптомы гиперфункции поджелудочной железы напрямую связаны с гипогликемией. Основными признаками данного состояния в период обострения являются:

- значительные затруднения с концентрацией и ориентацией в утреннее время – человеку сложно отвечать на вопросы, также он может совершать повторяющиеся движения;
- ярко выраженное перевозбуждение психомоторики;
- приступы, напоминающие эпилептические, но являющиеся более продолжительными;
- расстройства нейровегетативного характера, которые включают в себя нарушения сердечного ритма, покраснение кожных покровов лица, увеличение потоотделения, а также резкие колебания артериального давления;
- нарушения сознания, имеющие различную степень тяжести, в особо сложных случаях пациент может перейти в состояние комы;
- ретроградная амнезия – состояние, напоминающее сон, при котором человек может бессознательно двигаться в неопределенном направлении и абсолютно не помнить, каким образом он оказался в том или ином месте.
В промежутках между периодами обострения заболевания возникают следующие симптомы:
- возникновение патологических рефлексов сухожилий;
- повреждения центральных ядер лицевого, а также языкоглоточного нервов, следствием этого становятся нарушения вкусовой чувствительности и глотательной функции, паралич мышц лица, а также анестезия верхних отделов глотки;
- постепенное снижение мыслительных способностей и памяти, а также утрата профессиональных способностей.
Помимо этого, существует ряд симптомов, которые проявляются при гиперфункции поджелудочной железы, спровоцированной развитием опухолей.
 К ним относятся:
К ним относятся:
- выраженные болезненные ощущения в области живота;
- диарея;
- ожирение;
- парезы.
Поскольку перечисленные симптомы характерны и для других заболеваний, необходимо при их возникновении обратиться в профессиональную клинику для максимально точной диагностики.
Диагностика
Следует отметить, что такая патология, как гиперфункция поджелудочной железы, встречается не очень часто. В большей степени диагностируется оно у женщин в возрасте от тридцати до пятидесяти лет, ввиду особенностей анатомии и гормонального фона.
С целью определения данного заболевания в медицинских учреждениях выполняется такой спектр диагностических мероприятий:
- Радиоиммунологический анализ крови, позволяющий определить точный уровень содержания в ней С-пептида, инсулина и проинсулина.
- Исследования состава крови на уровень глюкозы, проводящиеся в лабораторных условиях. Если результат показывает ниже 2-3 ммоль/литр, это свидетельствует о наличии гиперфункции ПЖ.
- Компьютерная томография.
- Ангиография – особое рентгенологическое исследование, подразумевающее применение контрастного вещества. Данный диагностический метод позволяет определить наличие новообразований, а также стадию, в которой они находятся.
- Функциональная проба с голоданием. Через 12-16 часов после его проведения должно начаться существенное снижение уровня глюкозы в составе крови, которое спровоцирует приступ гипогликемии, для блокировки данного приступа потребуется введение глюкозы внутривенным способом.
Перечисленные диагностические процедуры призваны определить не только наличие гиперфункции поджелудочной железы, но и факторы, которые спровоцировали развитие данной патологии. После проведения диагностики доктор назначает оптимальные методы лечения.
 Панкреатит – воспалительное заболевание поджелудочной железы. Диета при панкреатите поджелудочной железы предполагает отказ от жирной и жареной пищи. В статье вы найдете примерное меню.
Панкреатит – воспалительное заболевание поджелудочной железы. Диета при панкреатите поджелудочной железы предполагает отказ от жирной и жареной пищи. В статье вы найдете примерное меню.
Основные виды диагностики рака поджелудочной железы описаны тут.
Рак поджелудочной железы – очень агрессивная патология. Наиболее подвержены ему пожилые люди. О ранних симптомах болезни вы можете почитать в этой публикации.
Лечение
Терапия гиперфункции поджелудочной железы, главным образом, направлена на поддержание стабильного уровня глюкозы в крови.
 Если в результате диагностики была обнаружена опухоль, требуется хирургическое лечение.
Если в результате диагностики была обнаружена опухоль, требуется хирургическое лечение.
Когда данное заболевание находится в острой стадии, осуществляют внутривенное введение раствора глюкозы.
При этом необходим постоянный медицинский контроль, а также проведение анализов на уровень глюкозы каждый час.
При ухудшении самочувствия рекомендуется употребление любых содержащих сахар продуктов или напитков.
Терапия гиперфункции поджелудочной железы осуществляется с применением следующих лекарственных препаратов:
- Октреотид, Диазоксид – для подавления секреции инсулина;
- Глюкагон – для повышения уровня сахара в крови.
В связи с тем, что медикаменты, подавляющие секрецию инсулина, приводят к тому, что внешняя секреция поджелудочной железы ухудшается, необходимо на данном этапе принимать эффективные ферментные препараты – например, Фестал или Панкреатин.
Лечебная диета при гиперфункции поджелудочной железы обязательно должна включать в себя продукты, богатые углеводами, а также фрукты, овощи и отвар шиповника. От жареной и жирной еды при этом следует полностью отказаться.
Видео на тему
Источник
Сок поджелудочной железы:
ü богат бикарбонатами и имеет щелочную реакцию (рН 7,8—8,4). Это необходимо для нейтрализации поступающей из желудка НСl и работы панкреатических ферментов;
ü трипсин (основной протеолитический фермент), химотрипсин завершают начатый пепсином протеолиз белков до аминокислот;
ü амилаза (с ее участием происходит расщепление полисахаридов до фрагментов);
ü липаза и фосфолипаза А (гидролизуют жирные кислоты с длинной цепочкой и фосфолипиды).
Секреция поджелудочной железы стимулируется ПСНС и соляной кислотой желудка.
Все панкреатические ферменты действуют в щелочной среде и инактивируются в кислой при рН 4,0 и ниже (обычная кислотность желудочного сока в межпищеварительном периоде). Поэтому их препараты выпускают в лекарственных формах, защищенных от воздействия НСl, — драже, дражированных таблетках, специальных капсулах.
Прием панкреатических ферментов производят курсами от 2 до 6 недель. При успехе лечения отмечают исчезновение «желудочного дискомфорта», вздутия живота, поносов, стеареи, улучшение общего состояния больного.
Показания к назначению панкреатических ферментов: хронический панкреатит, хронический гипо- и анацидный гастрит (препараты, включающие пепсин), заболевания печени — хронический гепатит, гепатохолецистит и др. (препараты с экстрактом желчи). Ферментные препараты хорошо переносятся. Следует лишь иметь в виду, что они содержат значительные количества пуринов и могут обострить нарушения пуринового обмена (подагра, образование утратных камней в почках). Все они противопоказаны больным острым панкреатитом, при травмах поджелудочной железы, операциях на ней.
| полиферментные препараты , применяемые при гипосекреции поджелудогной железы | ||
| Препараты и формы выпуска | Ферментный состав | Примечания |
| Панкреатин (мезим-форте, креон, фестал Н)— табл., капсулы, драже | Протеазы (в основном трипсин), амилаза, липазы. | Активность липаз недостаточна при стеарее, рекомендуется сочетание с солизимом или нигедазой. |
| Панкреофлат— табл. с кислотоустойчивой оболочкой | Тот же, добавка—полисиликоновый адсорбент и «пеногаситель» | Сорбирует газы, снижает пенообразование в кишечнике; показан при метеоризме и при под- готовке к рентгеновскому исследованию ЖКТ |
| Панкурмен — драже | Тот же с добавкой корня куркумы | Корень куркумы стимулирует желчеобразование и выброс желчи, повышающей активность липаз |
| Панзинорм-форте — двуслойные таблетки или драже | Тот же, добавки — желчные кислоты,пепсин, HCI, соли аминокислот | Ядро с панкреатическими ферментами и желчными кислотами защищено внутренней кислотоустойчивой оболочкой, внешний слой содержит пепсин, аминокислоты, HCI и распадается в желудке |
| Фестал. Энзистал.Дигестал — все в фор- мо драже с кислотоустойчивым покрытием | Протеазы, амилаза,липазы, экстракт желчи, гемицеллюлоза | Гемицеллюлаза способствует расщеплению растительной клетчатки, нормализует стул |
| Солизим. Нигедаза. Сомилаза | Содержат только липазы | Показаны при стеарее и для сбалансирования ферментной активности первых четырех препаратов на основе панкреатина. |
Источник