Глюкоза нужна поджелудочной железе
Концентрация глюкозы в периферической крови регулируется гормонами поджелудочной железы – инсулином и глюкагоном. При воспалении, повреждении или некрозе органа этот показатель сильно изменяется в сторону увеличения или уменьшения. В статье рассмотрено, каким образом сахар в крови и поджелудочная железа связаны между собой.

Влияние гормонов железы на уровень глюкозы
Инсулин – достаточно простой по своему строению гормон, образующийся специализированными бета-клетками. Они входят в состав островков Лангерганса и представляют собой эндокринный аппарат поджелудочной.
Часть секрета продуцируется постоянно, часть – в ответ на воздействие определенных стимуляторов:
- высокая концентрация свободной глюкозы в сыворотке крови человека;
- употребление пищи, которая содержит в своем составе не только углеводы, но и белки, жиры;
- поступление в организм аминокислот (валин, аргинин);
- воздействие некоторых гормонально активных веществ (холецистокинина, эстрогена, соматостатина и т.д.).
При повышенном сахаре в крови поджелудочная железа начинает активно вырабатывать свой самый главный гормон – инсулин. Он расщепляет глюкозу, после чего связывается с рецепторами, которые расположены на клетках мышц, печени, жировой ткани. Это приводит к тому, что они открывают свои каналы для молекул глюкозы. Следовательно, из периферической крови она постепенно поступает в клетки, где продолжает накапливаться.

Механизм работы инсулина
Антагонистом инсулина выступает глюкагон – еще один гормон железы, который вырабатывается альфа-клетками островков Лангерганса. Под его воздействием ранее депонированный в клетки сахар начинает обратно поступать в системный кровоток. Таким образом, под влиянием глюкагона предотвращается выраженное снижение уровня сахаров в крови, которое может развиться вследствие усиленной секреции инсулина.
Концентрация сахара в сыворотке крови при панкреатите
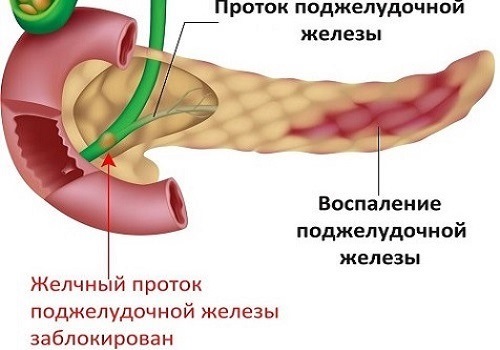
При любой форме хронического либо острого панкреатита в той или иной степени нарушается функция поджелудочной железы. Это связано с тем, что в структуре органа происходят патологические изменения:
- отек паренхимы, повышение давления в Вирсунговом протоке;
- выраженное кровоизлияние в толщу железы при геморрагическом панкреатите;
- часть панкреатических клеток погибает без возможности восстановления.
Следовательно, поджелудочная железа не в полной мере синтезирует свои пищеварительные ферменты и гормоны. Проявляется это развитием белково-энергетической и панкреатической недостаточности, синдромом мальабсорбции (нарушенное всасывание питательных веществ).
Во время острого течения панкреатита, при обострении хронической формы болезни глюкоза в крови не редко повышается. Это связано с тем, что при воспалении железы снижается ее функциональная активность, а часть эндокринных клеток погибает.

Гормоны ПЖ, влияющие на глюкозу
В большинстве случаев повышенный уровень сахара при панкреатите является транзиторным состоянием и после купирования острого периода болезни самостоятельно восстанавливается.
Если же вследствие массивного панкреонекроза погибло более 90 % ткани железы, то развивается вторичный сахарный диабет.
Узнайте, какие необходимы анализы для выявления патологий поджелудочной железы, в этом материале…
Сахарный диабет и поджелудочная железа
Сахарный диабет – это тяжелое эндокринологическое заболевание, характеризующееся абсолютным или относительным дефицитом инсулина в организме. Как итог – стойкая гипергликемия, постепенное поражение сосудов, почек, нервной системы.
В ряде случаев острая нехватка гормона является следствием массивной гибели бета-клеток в результате аутоиммунного или инфекционного воспаления железы, травмы. Первичный (инсулинозависимый) диабет относится к генетически детерминированным патологиям и чаще всего манифестирует в детском возрасте.
Характер питания, избыточный вес, гиподинамия – пагубно влияют на работу поджелудочной. Приведенные факторы, особенно при их совокупности, часто приводят к нарушению толерантности к глюкозе. Вследствие этого инсулину, который в норме снижает уровень сахара в крови, становится трудно утилизировать глюкозу из-за уменьшения количества рецепторов к нему. Жировые клетки, клетки печени, мышц, просто не реагируют на гормон. Данное состояние часто называют — «предиабет».

Нарушенная толерантность к глюкозе в основе СД второго типа
Подробнее в статье: Гиперфункция и гипофункция ПЖ.
И всё же, можно ли сахар при панкреатите?
При остром панкреатите в первые дни болезни часто применяют лечебный голод, после чего больного переводят на специальную диету – стол № 5. На время болезни врачи настоятельно рекомендуют не употреблять в пищу «простые» углеводы, которые быстро изменяют уровень глюкозы в крови (шоколад, сдоба, фрукты, сахар).
Это связано с тем, что при остром панкреатите значительно страдает функция поджелудочной железы, и такой гормон как инсулин может вырабатываться в недостаточном количестве. Сахар состоит из сахарозы и глюкозы, следовательно, организму понадобится инсулин для перевода этих веществ из крови в клетки. При его временном дефиците уровень глюкозы в крови может резко возрасти, что ухудшит состояние больного.
В период ремиссии хронического панкреатита не стоит полностью отказываться от сахара, но количество углеводов следует ограничить. В день рекомендуется употреблять не более 40 г сахара, чтобы не перегружать поджелудочную железу.
Как избежать гипергликемии
Полностью обезопасить себя от стойкого повышения цифр глюкозы в крови невозможно. В острый период панкреатита больному назначается строгая диета (в первые 2-3-е суток – лечебное голодание, а затем пациента переводят на стол №5п). Это позволяет улучшить состояние и снизить риски.
Диетическое питание при воспалении поджелудочной железы полностью исключает из себя быстроусвояемые углеводы, которые могут резко повысить концентрацию сахаров. После 3-х суток голодания больного постепенно переводят на диетический стол № 5, в котором из углеводов разрешены только каши на воде (овсяная, гречневая, рисовая).
Советуем почитать:
- Картофельный сок при панкреатите;
- Ферменты для лечения поджелудочной железы;
- Рецепты салатов при панкреатите.
Людям с нарушенной толерантностью к глюкозе рекомендуется постоянно придерживаться диеты, избавиться от вредных привычек и дополнить распорядок дня дозированными физическими нагрузками.
Понравился материал: оцени и поделись с друзьями
Источник
 Как улучшить работу поджелудочной железы (ПЖ), должен знать каждый пациент, у которого диагностирована патология этого органа. Заболевания ПЖ отличаются длительным течением и тяжелыми осложнениями, которые развиваются быстро, нередко заканчиваются летально. Поэтому для поддержки поджелудочной железы важна не только лекарственная терапия, назначаемая гастроэнтерологом или эндокринологом на продолжительный срок, но и образ жизни самого больного, его усилия по минимизации воздействующих на организм вредных внешних и внутренних факторов.
Как улучшить работу поджелудочной железы (ПЖ), должен знать каждый пациент, у которого диагностирована патология этого органа. Заболевания ПЖ отличаются длительным течением и тяжелыми осложнениями, которые развиваются быстро, нередко заканчиваются летально. Поэтому для поддержки поджелудочной железы важна не только лекарственная терапия, назначаемая гастроэнтерологом или эндокринологом на продолжительный срок, но и образ жизни самого больного, его усилия по минимизации воздействующих на организм вредных внешних и внутренних факторов.
Зачем необходима поддержка поджелудочной железы?
Поджелудочная железа − один из самых чувствительных органов в организме человека. Это связано с ее строением и функциями. Паренхима ПЖ состоит из разных по строению и выполняемой роли клеточных образований, любое неблагоприятное воздействие на нее вызывает повреждение железистой ткани и необратимые изменения. Клетки, которые погибли, не восстанавливаются: они замещаются соединительной тканью и липоцитами (жировыми клетками). Постепенно ПЖ теряет свои функции, а состояние человека прогрессивно ухудшается. В связи с тем, что железа принимает участие не только в процессах пищеварения, но и является важным эндокринным органом, вырабатывающим гормоны и контролирующим метаболизм, любая патология ПЖ отражается на общем самочувствии, играет роль в продолжительности жизни, существенно отражается на ее качестве.
Если не поддерживать ПЖ правильным образом жизни, питанием, отказом от вредных привычек, физической активностью, медикаментозное лечение не сможет на протяжении всей жизни восстановить нормальное состояние органа и общее самочувствие.
Препараты для улучшения работы поджелудочной железы
При появлении определенных жалоб для улучшения работы поджелудочной железы врач назначает лечение, направленное на устранение проблемы, восстановление хорошего самочувствия. Для нормализации здоровья необходимо предварительно уточнить причину, которая привела к плохому самочувствию.
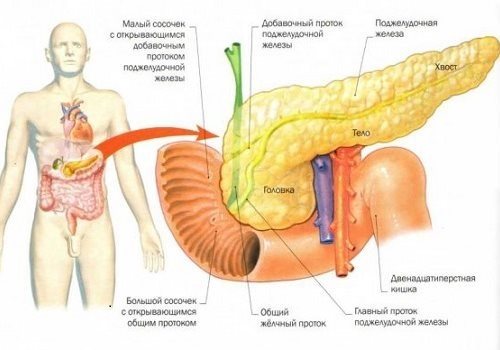
Поскольку ПЖ — орган с двойной функцией, работает на внутреннюю и внешнюю секрецию, сразу нужно проверить, какой из видов деятельности органа нарушен. Выясняются жалобы, анамнез, проводится объективный осмотр, учитываются все симптомы. Поскольку железа расположена забрюшинно, пропальпировать ее невозможно, поэтому главные методы диагностики — лабораторные и функциональные. Взрослый пациент и ребёнок сдают анализ крови на сахар и диастазу. Это основные показатели, дающие представление о нарушениях в ПЖ. В дальнейшем проводятся дополнительные методы исследования, назначаются препараты для улучшения функционирования ПЖ.
Лечение сахарного диабета
Повышенный сахар в крови свидетельствует о сахарном диабете — пациент должен принимать сахароснижающие таблетки или инъекции инсулина в зависимости от типа болезни (первый или второй). Лечение подбирается индивидуально и вместе с диетой (стол № 9 по Певзнеру) назначается на длительный срок, часто — на всю жизнь.
Инсулин применяется при повреждении основной массы островков Лангерганса и гибели бета-клеток, которые отвечают за гормональную выработку железой сахароснижающего компонента. Это должно улучшить состояние, и если пациент выполняет все рекомендации, его самочувствие позволяет продолжить трудовую деятельность, повысить жизненный тонус.
Лечение препаратами острого панкреатита
Появление болей в животе различной локализации, зловонный понос жирного вида с сероватым оттенком, тошнота, многократная рвота, которая не приносит облегчения, — признаки острого панкреатита или обострения хронического воспаления в ПЖ. В период ремиссии болезнь может протекать малосимптомно, но значительно ухудшать качество жизни. Человека беспокоят:
- не мотивируемая слабость, утомляемость,
- отсутствие аппетита, похудение,
- плохой сон,
- резкое снижение трудоспособности.
Поскольку ПЖ — один из центральных органов, принимающих участие в переваривании пищи благодаря образованию панкреатического сока, она тесно связана с соседними — желудком, желчным пузырем, печенью, кишечником. Панкреатит вызывает в них функциональные нарушения, которые плохо отражаются на самочувствии: метеоризм проявляется сильным урчанием, чувством переполненности, неприятными ощущениями, болью в области кишечника, беспокоят постоянные отрыжки воздухом, горечь во рту.
Это состояние связано с недостатком ферментов, вырабатываемых ПЖ. Происходит их снижение из-за гибели ацинусов — особых образований (островков) из железистых клеток, синтезирующих энзимы панкреатического сока. Частой причиной являются:
- алкоголь,
- курение,
- стрессы,
- вредное питание,
- экологическая обстановка,
- беременность.

Исходя из механизма развития панкреатита, симптоматики, тяжести состояния, назначается комплексное лечение заболевания, включающее несколько групп препаратов. Их дозировка, длительность приема, как и конкретные лекарства, прописываются строго индивидуально.
При остром панкреатите лечение проводится в отделении интенсивной терапии. Первые три дня назначается полное голодание. Для этого человек не должен даже видеть еду или чувствовать запахи пищи — происходит рефлекторный выброс энзимов ПЖ, что вызывает новый приступ боли и значительное ухудшение. Питание проводится парентерально специальными смесями. Назначаются они врачом-нутрициологом, который рассчитывает необходимое количество белков, углеводов, жиров, в зависимости от тяжести состояния пациента.
Помимо этого, применяется терапия:
- противоболевая,
- спазмолитическая (для улучшения проходимости протоков),
- дезинтоксикационная (снижающая симптомы интоксикации),
- детоксикацинная (с целью выведения токсинов, образующихся в процессе распада клеток),
- антиферментная (временно блокируется выработка ферментов ПЖ для сохранения ее функционального покоя и купирования процессов самопереваривания),
- снижающая секрецию желудка и желчного пузыря,
- предупреждающая развитие инфекций.
Препараты этих групп назначаются в обязательном порядке — это терапия спасения, которая должна восстановить и помочь активизировать работу ПЖ. Эти средства предназначены для того, чтобы нормализовать функции органа, сделать возможным его самостоятельное функционирование.
В очень тяжелых случаях, когда стремительно развивается панкреонекроз (массовая гибель клеток), применяются радикальные методы лечения — удаление ПЖ или ее части. Хирургическое вмешательство необходимо для сохранения жизни пациента, поскольку некроз тканей часто приводит к летальному исходу. Аналогичное лечение в комплексе с химиотерапией проводится при злокачественных образованиях в ПЖ или метастазах в ее ткани из соседних органов. Эти процессы чаще затрагивают головку и тело железы.
Препараты для хронического панкреатита
При хроническом панкреатите назначаются энзимные препараты, которые должны стимулировать аппетит, повышать и облегчать переваривание, всасывание пищи. Во многих случаях ферментозамещающая терапия назначается при часто рецидивирующем панкреатите пожизненно. В основном это применяется при выраженной недостаточности железы для поддержания процессов пищеварения. Выбор лекарственного препарата, коррекция дозировки — это прерогатива специалиста.
Помимо энзимов, также назначаются другие медикаменты: препараты для симптоматического лечения, предназначенные помогать снять боль, улучшать аппетит и общее самочувствие, увеличить вес. Все лекарства при хроническом течении панкреатита назначаются в таблетированной форме, поскольку рассчитаны на длительный прием. Объем терапии зависит от состояния человека. В период обострения применяются:
- спазмолитики,
- средства для снижения желудочной секреции, которая в больших количествах способствует стимулированию выработки ферментов, а, значит, повышает функциональную нагрузку на ПЖ,
- обезболивающие (при выраженном болевом симптоме),
- витаминные комплексы, включающие минералы и микроэлементы.
Эта помощь ПЖ снижает нагрузку, которую испытывает орган при переваривании значительных объемов пищи либо жирных, жареных продуктов, больших кусков еды.
В ходе лечения необходимо проверять функции железы, контролируя диастазу крови и мочи. По их уровню делается вывод об эффективности проводимой терапии. Проверка позволяет определить динамику заболевания и откорректировать лечение.
Как поддержать поджелудочную железу народными средствами?
Часто пациенты, чтобы укрепить здоровье, применяют нетрадиционную терапию, используют домашние средства, травки и БАДы. При патологии ПЖ такое лечение возможно лишь после согласования с врачом. Гастроэнтеролог или терапевт объяснит, почему в некоторых случаях следует воздержаться от употребления различных пищевых добавок, травяной смеси или самостоятельного «очищения» поджелудочной железы. Учитывая высокий риск тяжелых осложнений при панкреатитах, неблагоприятный прогноз при их развитии, любой метод, не имеющий подтверждения доказательной медициной, может стать последней точкой в лечении болезни ПЖ.
Фитотерапия в поддержании работы ПЖ
Использование фитотерапии для поддержания работы ПЖ возможно только в период стойкой и длительной ремиссии панкреатита по назначению врача либо при сахарном диабете, когда эндокринолог считает необходимым дополнительное применение лекарственных растений, обладающих сахароснижающим эффектом.

Существуют готовые лекарственные сборы и чаи, которые продаются в аптеках, длительное употребление которых приводит к снижению сахара в крови при условии продолжения основного лечения, назначенного врачом. Например, чай, в состав которого входит 6 растений, — Арфазетин. Он снижает глюкозу в крови и повышает гликогенобразующую функцию печени. При сахарном диабете, когда снижено количество образующегося инсулина, а количество глюкозы, соответственно, увеличено — общая толерантность организма к углеводам снижена. Арфазетин способствует повышению толерантности к углеводам. Его применение дает возможность снизить суточную дозу перорального лекарственного препарата, влияющего на уровень сахара, при втором типе заболевания. При первом типе диабета гипогликемического эффекта не наблюдается.
Самостоятельно, без рекомендации врача, принимать нельзя, поскольку есть серьезные противопоказания:
- гиперчувствительность к компонентам,
- артериальная гипертензия,
- язвенная болезнь,
- бессонница,
- беременность,
- кормление грудью,
- нефрит,
- эпилепсия,
- повышенная возбудимость,
- возраст до 12 лет.
Обладает побочными действиями, при несоблюдении дозировки они значительно выражены:
- повышение АД,
- плохой сон,
- изжога,
- аллергия.
Аптечные чаи для поддержания ПЖ в период ремиссии при панкреатите нужно применять с особой осторожностью из-за возможных аллергических реакций, приводящих к обострению процесса. Как правило, в их состав входит несколько растений: ромашка, календула, бессмертник, фенхель, кориандр. Принимаются такие сборы по инструкции, курс составляет месяц, согласовываются с врачом.
Мумиё, или каменное масло

Мумиё издавна считается лекарством ото всех болезней. Каменное масло — белое мумиё, «слёзы гор» — ценное, очень редкое вещество, которое добывается в самых труднодоступных пещерах Алтая, применяется для восстановления всех систем организма. Состоит из незаменимых макро- и микроэлементов. Считается полезным при диабете второго типа и панкреатите. Принимать можно только после консультации с врачом, чтобы не обострить воспалительный процесс в ПЖ.
Длительное употребление масла снижает сахар при легкой форме сахарного диабета второго типа. По инструкции его разводят кипяченой водой, настаивают несколько дней, затем жидкость сливают, а осадок выбрасывают. Принимают до еды по схеме нарастающими дозами. Поскольку настой сразу приводит к повышению сахара в крови, а также могут появиться боли в суставах, зуд кожи, частое мочеиспускание, головная боль, необратимо снизить дозу, принимать только под наблюдением врача и контролем гликемии.
При хроническом панкреатите мумие способствует нормализации секреции ПЖ и желудка, улучшает моторику пищеварительных органов, нормализует микрофлору. Перед приемом необходима консультация врача.
Прополис и другие продукты пчеловодства

Прополис — продукт жизнедеятельности пчел, «пчелиный клей». Считается полезным при лечении сахарного диабета второго типа и панкреатита в ремиссии. Самостоятельно применять нельзя, поскольку дает тяжелые аллергические реакции. Врач должен оценить соотношение полезного воздействия и вероятность вредных последствий. Спиртовые настойки при заболеваниях ПЖ категорически противопоказаны. Мед и поджелудочная железа, особенно при наличии сахарного диабета, — понятия несовместимые.
Очищение поджелудочной железы
Многие целители говорят о необходимости очищения ПЖ. Для этого рекомендуют выпивать до 3 л негазированной воды, применять компоты и натуральные соки, снижать потребление рафинированного сахара, исключать запрещенные продукты.
При сахарном диабете фруктовые соки запрещены, компоты готовятся с заменителями сахара. Необходимо учитывать наличие сопутствующих заболеваний: при патологии сердечно-сосудистой системы с декомпенсацией в виде отеков, а при высоком артериальном давлении количество жидкости должно быть ограничено. Соблюдение диеты назначается врачами на длительный период: после перенесенного острого панкреатита довольно жестких ограничений в питании необходимо придерживаться год. В дальнейшем диета может быть пожизненной, при сахарном диабете ее назначают навсегда.
Как не допустить воспаления ПЖ?
Чтобы не допустить воспаления ПЖ при имеющемся панкреатите в стадии ремиссии, нужно придерживаться рекомендаций по здоровому образу жизни и назначенной диете. Любая незначительная погрешность в питании может вызвать тяжелое обострение. Аналогично действуют на ткани ПЖ алкоголь и курение. Несколько глотков спиртосодержащих, даже слабоалкогольных напитков, могут привести к необратимому процессу гибели клеток, к развитию панкреонекроза.
Опасны для здоровья ПЖ различные инфекции. Даже банальное респираторное вирусное заболевание ухудшает состояние железы и вызывает обострение.
Профилактика и правильный образ жизни
Профилактика заболеваний ПЖ заключается в модификации образа жизни. Это широкое понятие, включающее:
- отказ от вредных привычек,
- правильное питание,
- достаточную физическую активностью, регулярное выполнение упражнений и зарядки,
- исключение острых, постоянных хронических стрессов,
- полноценный отдых, упорядоченный режим жизни.
Рацион человека: что можно есть, а от чего лучше отказаться?
Правильное питание занимает главное место в профилактике и лечении патологии ПЖ. Это одно из условий ее здоровья. При имеющихся заболеваниях пациент вынужден соблюдать назначенную диету (стол № 9 по Певзнеру − при сахарном диабете и стол № 5 − при панкреатите или других выявленных процессах в ПЖ). Небольшое отклонение от нее или значительное нарушение может активировать болезнь и вызвать стимуляцию патологических изменений, которые приведут к выраженной декомпенсации.
Каждый больной должен знать и уметь пользоваться списком запрещенных и разрешенных продуктов при составлении рецептов для недельного рациона.
Диета при сахарном диабете предполагает отказ от углеводов, но существуют некоторые особенности в питании при первом и втором типе заболевания:

При панкреатите категорически исключается алкоголь — главный фактор риска при этой патологии. Даже несколько глотков у некоторых людей могут привести к тяжелому панкреонекрозу с развитием неблагоприятного прогноза. К списку продуктов, о которых нужно забыть при этом заболевании, поскольку они приводят к активизации процесса, относятся жирное, жареное, острое, копченое, соленое. Сюда же включены консервы, колбасы, сосиски, майонез, соусы, приправы с сокогонным действием. Необходимо отказаться от кофе, какао, шоколада, крепко заваренного чая, газированных напитков, наваристых концентрированных бульонов.
Питание должно быть калорийным, его основой являются:
- каши,
- нежирное мясо, рыба, яйца,
- пюреобразные супы на воде,
- кисели и компоты,
- нежирные кисломолочные продукты.
Только при соблюдении строгой диеты можно надеяться на улучшение общего состояния и качества жизни. Своевременное обращение к специалисту при появлении первых жалоб и ухудшении самочувствия, выполнение назначенных рекомендаций поможет избежать тяжелых осложнений.
Тест: на определение риска сахарного диабета 2 типа

Источник