Головка и перешеек поджелудочной железы
Хирургическая анатомия поджелудачной железы. Оперативная анатомия панкреаз.
Поджелудочная железа — орган экзокринной и эндокринной секреции с множественными функциями, не все из которых полностью изучены. Этот орган расположен глубоко в брюшной полости, прилегая к верхней части задней стенки живота. Железа простирается от внутреннего края нисходящей части двенадцатиперстной кишки до ворот селезенки, идет несколько вверх и влево. Средняя масса поджелудочной железы составляет 80 г, а длина варьирует между 14 и 22 см. Ее средняя высота на уровне головки равна 7 см, а толщина на этом уровне составляет 20—25 мм.
Эндокринная секреция обусловлена островками Langerhans. число которых приближается к одному миллиону. Общая масса островков около 1 г.
Поджелудочная железа — это неподвижный орган, только ее хвост может совершать незначительные движения в краниокаудальном направлении.
Поджелудочную железу обычно условно разделяют на четыре части: 1 — головку, 2 — перешеек, 3 — тело, 4 — хвост. Некоторые анатомы разделяют поджелудочную железу на пять сегментов, добавляя крючковидный отросток, являющийся, на самом деле, частью головки поджелудочной железы, несмотря на наличие некоторых особенностей, которые будут описаны ниже.
С точки зрения хирургической анатомии (по концепции, предложенной Couinaud), поджелудочная железа — это продолговатый орган, расположенный поперечно, в котором различают две половины: правую и левую (right pancreas и left pancreas), при мобилизации которых используют разные хирургические доступы. Правая и левая половины поджелудочной железы соединяются между собой отделом, соответствующим воротам поджелудочной железы, через который в железу входят крупные артерии, расходящиеся затем вправо и влево. То же самое происходит и с нервными элементами, которые входят в поджелудочную железу, формируя нервные сплетения.
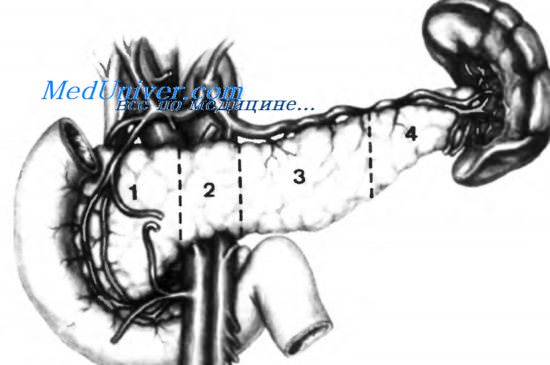
Головка поджелудочной железы
Этот сегмент простирается от внутренней границы двенадцатиперстной кишки до правого края верхней брыжеечной вены. Некоторые авторы рассматривают левую границу на уровне борозды, в которой залегает желудочно-двенадцатиперстная артерия по переднему и верхнему краю поджелудочной железы. Крючковидный отросток, который, как уже было сказано, является частью головки поджелудочной железы, образует крючок, направленный вниз и влево, проходящий позади верхних брыжеечных сосудов, в то время как оставшаяся часть поджелудочной железы проходит впереди этих сосудов.
Перешеек поджелудочной железы
Это сегмент, соединяющий головку поджелудочной железы с телом. Его диаметр обычно меньше диаметра головки. Очень часто перешеек поджелудочной железы описывают как линию, отделяющую головку от тела. Это не совсем верно, и мы должны считать, что перешеек — это сегмент поджелудочной железы, покрывающий верхние брыжеечные сосуды.
Его ширина равна 2—6 см, в среднем 4 см. Задняя поверхность перешейка поджелудочной железы не имеет эфферентных вен, впадающих в переднюю стенку воротной или верхней брыжеечной вены. Эти вены впадают в латеральные стенки воротной или верхней брыжеечной вены. Однако могут быть некоторые исключения.
Тело поджелудочной железы
Этот сегмент простирается от перешейка поджелудочной железы (левый край верхней брыжеечной артерии) до хвоста. Граница между телом и хвостом, вероятно, наиболее условная среди сегментов поджелудочной железы. Тело поджелудочной железы выступает вперед в малую сальниковую сумку из-за выпячивания кпереди тел первого и второго поясничных позвонков.
Хвост поджелудочной железы
Это самый узкий и наиболее подаижный сегмент поджелудочной железы. Его конец достигает ворот селезенки, хотя и не всегда.
— Также рекомендуем «Крючковидный отросток поджелудочной железы. Аномалии печеночной артерии. Вены поджелудочной железы.»
Оглавление темы «Операции при портальной гипертензии. Хирургическая анатомия панкреаз.»:
1. Портокавальный анастомоз бок в бок. Техника портокавального анастомоза бок в бок.
2. Анастомоз верхней брыжеечной вены с нижней полой веной при портальной гипертензии.
3. Перитонеовенозный шунт LeVeen. Описание особенностей перитонеовенозного шунта.
4. Техника установки перитонеовенозного шунта LeVeen. Особенности операции перитонеовенозного шунтирования.
5. Этапы имплантации перитонеовенозного шунта LeVeen. Завершение операции перитонеовенозного шунтирования.
6. Осложнения перитонеовенозного шунта. Послеоперационное ведение больных с перитонеовенозным шунтом.
7. Трансъюгулярные внутрипеченочные портосистемные шунты. Особенности внутрипеченочных шунтов.
8. Хирургическая анатомия поджелудачной железы. Оперативная анатомия панкреаз.
9. Крючковидный отросток поджелудочной железы. Аномалии печеночной артерии. Вены поджелудочной железы.
10. Псевдокисты поджелудочной железы. Хирургическое лечение псевдокист поджелудочной железы.
Источник
Поджелудочная железа имеет длину примерно 15 см и анатомически состоит из трех частей: головки, тела и хвоста. Головка находится в правой верхней части живота, на уровне первых двух поясничных позвонков. Ее охватывает двенадцатиперстная кишка.
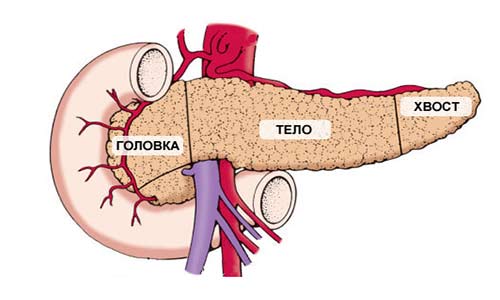
Основная функция поджелудочной железы — выработка пищеварительных ферментов. Проток железы выходит из ее головки, затем соединяется с холедохом — главным желчным протоком — и вместе они впадают в двенадцатиперстную кишку.
Кроме того, в поджелудочной железе есть эндокринные клетки, которые вырабатывают гормоны. Самый известный из них — инсулин.
Какие виды рака могут возникать в головке поджелудочной железы?
В 60–70% случаев рак поджелудочной железы возникает в ее головке. Более 80% опухолей представляют собой аденокарциномы. Они развиваются из клеток, которые выстилают протоки железы.
Реже встречаются кистозные опухоли. В большинстве случаев кисты поджелудочной железы носят доброкачественный характер, но в некоторых случаях в них обнаруживаются раковые клетки. Установить точный диагноз помогает биопсия.
Если опухоль происходит из клеток, продуцирующих фермент, ее называют ацинарно-клеточным раком. Обычно он диагностируется в более молодом возрасте, медленно растет и имеет более благоприятный прогноз.
Редко встречаются опухоли из эндокринных клеток: инсулиномы, глюкагономы, гастриномы, соматостатиномы.
Стадии рака головки поджелудочной железы
На стадии I опухоль имеет размеры не более 4 см и находится в пределах органа, не распространяется в соседние структуры и лимфоузлы. Выделяют подстадии IA (опухоль менее 2 см) и IB (опухоль 2–4 см).
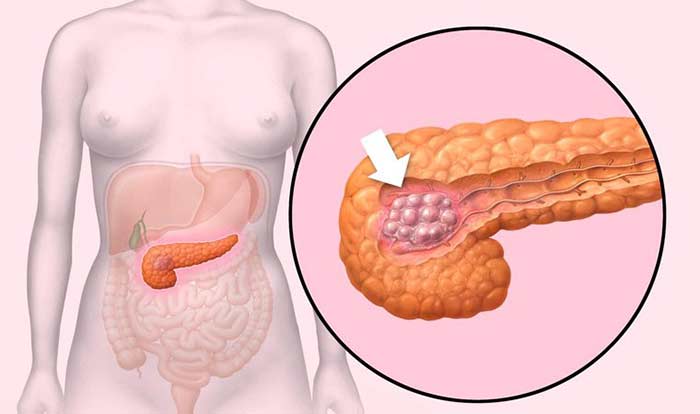
На стадии II опухоль более 4 см в диаметре (подстадия IIA), либо она имеет любой размер, но при этом распространяется в соседние органы (желчный проток, двенадцатиперстную кишку), лимфоузлы (подстадия IIB). При этом процесс не затрагивает крупные кровеносные сосуды.
Если опухоль поражает большее количество лимфатических узлов, прорастает в соседние органы и крупные кровеносные сосуды, но при этом отсутствуют отдаленные метастазы, диагностируют III стадию рака головки поджелудочной железы.
При IV стадии имеются отдаленные метастазы.
Факторы риска
Нормальная клетка становится раковой, когда в ней происходят определенные мутации. Зачастую невозможно точно сказать, что именно привело к изменениям в ДНК, таким образом, причины рака головки поджелудочной железы неизвестны. Ученые знают лишь о факторах риска — различных внешних воздействиях и состояниях организма, при которых повышается вероятность заболевания:
- Вредные привычки: курение (повышает риск примерно на 20%), алкоголь.
- Низкая физическая активность и избыточная масса тела.
- Рацион питания с преобладанием красного и обработанного мяса, с низким содержанием фруктов и овощей.
- Семейная история (близкие родственники, у которых был диагностирован рак головки поджелудочной железы), некоторые генетические дефекты и наследственные синдромы.
- Хронический панкреатит.
- Заболевания желудка: инфекция Helicobacter pylori, язвенная болезнь.
- Вирусный гепатит.
- Есть данные в пользу того, что риски повышают заболевания зубов и десен.
Симптомы рака головки поджелудочной железы
На ранних стадиях опухоль, как правило, не проявляет себя. Затем возникают некоторые симптомы, но они неспецифичны, чаще всего они указывают на какое-либо иное заболевание.
Наиболее характерным проявлением рака головки поджелудочной железы является желтуха. Именно она зачастую становится первым симптомом, с которым пациент обращается к врачу. Рядом с головкой железы находится желчный проток. По мере роста опухоль сдавливает его, нарушая отток желчи. В итоге токсичный продукт распада гемоглобина — билирубин — не выводится в кишечник, а поступает в кровь. Это приводит к тому, что кожа и белки глаз приобретают желтоватый цвет, беспокоит зуд.
Так как билирубин в составе желчи не выводится в кишечник, стул становится светлым. Моча, напротив, темнеет.
Другие возможные симптомы: боль в животе, тошнота и рвота, снижение веса, нарушение пищеварения, тромбоз глубоких вен ноги, повышение температуры тела. В редких случаях из-за опухоли разрушаются эндокринные клетки, которые производят инсулин. Повышается уровень сахара в крови, развивается сахарный диабет.
Методы диагностики. Скрининг
Обычно, если появились симптомы, это говорит о том, что опухоль уже проросла за пределы поджелудочной железы. Зачастую именно на этом этапе пациенту устанавливают диагноз. В настоящее время нет рекомендованных скрининговых исследований, которые помогали бы диагностировать заболевание на ранних бессимптомных стадиях.
Обычно в первую очередь врач назначает пациенту УЗИ органов брюшной полости, как самый быстрый, доступный, безопасный и неинвазивный метод диагностики. Более информативные исследования — КТ и МРТ, они помогают выявить опухоль поджелудочной железы, узнать, распространился ли рак в соседние органы и регионарные лимфоузлы.
Для оценки состояния желчных протоков применяют холангиопанкреатографию. Для этого в протоки вводят рентгеноконтрастное вещество эндоскопически, через двенадцатиперстную кишку, либо с помощью иглы через кожу, после чего выполняют рентгенограммы.
Обнаружить метастазы помогает ПЭТ-сканирование. Во время процедуры в организм вводят безопасное радиоактивное вещество, которое накапливается в раковых клетках и делает их видимыми на специальных снимках.
Наиболее точный метод диагностики рака головки поджелудочной железы — биопсия. Опухолевую ткань для цитологического и гистологического исследования можно получить разными способами:
- С помощью иглы через кожу, под контролем КТ или ультразвука.
- Во время лапароскопии.
- Во время эндоскопического УЗИ: исследования, при котором ультразвуковой датчик находится на конце эндоскопа, введенного в двенадцатиперстную кишку.
- Во время холангиопанкреатографии.
Лечение рака головки поджелудочной железы
Основной метод лечения рака головки поджелудочной железы — хирургический. В некоторых случаях хирург может удалить только головку поджелудочной железы вместе с частью тонкой кишки и/или желудка, желчным пузырем и общим желчным протоком. Затем тело и хвост железы подшивают к тонкой кишке, после чего они могут и дальше выполнять свои функции.
В некоторых случаях приходится удалять всю железу. После такой операции придется всю жизнь принимать ферменты и вводить инсулин.
Рак поджелудочной железы отвечает на химиотерапию и лучевую терапию. Их назначают в качестве адъювантного (для предотвращения рецидива после операции) или неоадъювантного (для сокращения размеров опухоли перед хирургическим вмешательством, перевода неоперабельного рака в операбельный) лечения. Если опухоль неоперабельна, лучевая терапия и химиотерапия становятся основными видами лечения.
У некоторых пациентов возможно применение таргетного препарата эрлотиниба (Тарцева). Он блокирует EGFR — белок-рецептор, который заставляет раковые клетки размножаться.
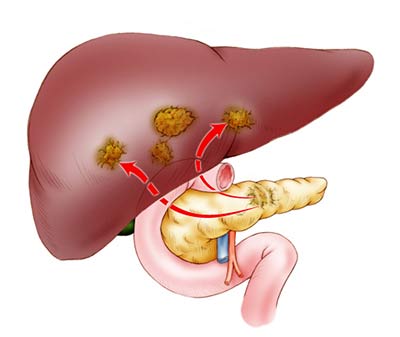
При неоперабельном раке головки поджелудочной железы облегчить симптомы и улучшить состояние пациента помогает паллиативная хирургия:
- При нарушении оттока желчи проводят стентирование желчного протока или отсекают его выше места блока и соединяют с двенадцатиперстной кишкой (такая операция называется холедохоеюностомией).
- При нарушении проходимости двенадцатиперстной кишки также можно установить стент. Если это невозможно, выполняют еюностомию — тощую кишку подшивают к коже и выводят наружу отверстие (еюностому). Через него пациент получает питание с помощью катетера.
Прогноз и выживаемость
Если рассматривать все стадии рака поджелудочной железы, то показатели выживаемости, согласно европейской статистике, будут выглядеть следующим образом:
- В течение года после того, как был установлен диагноз, в живых остаются 20% пациентов.
- В течение пяти лет — 5%.
- В течение десяти лет — 1%.
Прогноз наиболее благоприятен, если рак не успел распространиться за пределы органа. В таких случаях пятилетняя выживаемость составляет 7–25%.
Основная причина низкой выживаемости — поздняя диагностика опухолей поджелудочной железы.
Запись
на консультацию
круглосуточно
Источник
Поджелудочная железа развивается из эндодермальных выпячиваний верхнего отдела средней части первичной кишечной трубки, из которой позже образуется двенадцатиперстная кишка.
Различают три выпячивания, являющиеся зачатками будущей поджелудочной железы — дорсальная и две вентральные закладки. Сперва появляется дорсальное выпячивание, которое вначале считалось единственным зачатком поджелудочной железы, но в дальнейшем было установлено, что из этой части образуется тело, хвост и только небольшая часть головки поджелудочной железы, тогда как из вентральных закладок образуется большая часть ее.
Поджелудочная железа представляет собой продолговатый призматический по форме орган, располагающийся забрюшинно сзади желудка, обычно на высоте I—II поясничного позвонка и идущий от двенадцатиперстной кишки до ворот селезенки. Вес поджелудочной железы составляет в среднем 70—80 г. Форма железы зависит от окружающих органов (печень, желудок, селезенка, большие сосуды).
В поджелудочной железе различают 3 части: головку, тело и хвост.
Головка поджелудочной железы
Головка поджелудочной железы (caput pancreatis) имеет обычно форму молотка и располагается в дуге двенадцатиперстной кишки, куда в papilla Vateri впадает главный панкреатический проток в большинстве случаев после соединения с общим желчным протоком.
Позади головки поджелудочной железы располагаются крупные кровеносные сосуды: v. cava inferior, v. renalis dextra, а также начальная часть v. porta, образующаяся из слияния v. lienalis и v. mesenterica superior et inferior. Справа от v. porta в желобе, образуемом головкой поджелудочной железы и задней поверхностью двенадцатиперстной кишки, лежит d. choledochus. Примерно в 75% общий желчный проток бывает полностью охвачен паренхимой головки поджелудочной железы, в остальных же случаях только прилегает к ней.
Тело поджелудочной железы
Тело поджелудочной железы (corpus pancreaticus) имеет призматическую форму, поэтому в ней различают три поверхности: переднюю, заднюю и нижнюю. Передняя поверхность тела поджелудочной железы обращена к задней поверхности желудка. Обе эти поверхности отделяются друг от друга узкой щелью — полостью bursa omentaiis брюшины, дорсальная стенка которой покрывает переднюю поверхность железы.
Задняя поверхность тела поджелудочной железы соприкасается с забрюшинной клетчаткой, с верхним полюсом левой почки и надпочечником и огибает позвоночник на уровне I—II поясничного позвонка.
Между позвоночником и задней поверхностью поджелудочной железы лежат брюшная аорта и солнечное сплетение.
Нижняя поверхность поджелудочной железы узка, соприкасается с тонкими кишками и подходит к концевой части двенадцатиперстной кишки.
К переднему краю поджелудочной железы прикреплен корень брыжейки поперечноободочной кишки. Такое близкое топографическое соотношение объясняет частоту возникновения пареза поперечноободочной кишки, особенно при воспалительных процессах в поджелудочной железе, когда последний переходит с железы на брыжейку кишки.
На границе между головкой и телом поджелудочной железы находится перешеек — isthmus pancreaticus, который отделяет головку от ее тела.
Хвост поджелудочной железы
Хвост поджелудочной железы (cauda pancreatis) обычно узкий, закругленный на конце, поднимается несколько кверху и достигает ворот селезенки. Хвост поджелудочной железы располагается ретроперитонеально и имеет на себе углубление от соприкосновения с дном желудка, покрывая собой полностью или отчасти почечные артерии и вены, а также переднюю поверхность левой почки настолько, что бывает видна только нижняя половина почки, а иногда только нижний полюс ее.
Кроме основной поджелудочной железы, может встречаться так называемая добавочная поджелудочная железа (pancreas accesorium). Размеры ее могут быть различными — от просяного зерна до лесного ореха, а иногда и куриного яйца. Чаще бывает одна, а иногда 2—3 добавочных железы. Располагаются они чаще всего в верхних отделах jejuni, реже в стенке желудка и ileum, но могут встречаться в желчном пузыре, слепой кишке и брыжейке.
Протоки поджелудочной железы
Главный панкреатический проток (d. Wirsungi) проходит через всю длину поджелудочной железы от хвоста до головки ее, ближе к задней поверхности железы.
Вирсунгов проток образуется из слияния мелких протоков долек железы. Длина его в среднем равняется 20 см. Диаметр его в хвостовой части поджелудочной железы составляет в среднем 1,1 мм, в теле железы он становится несколько шире и равняется в среднем 2,2 мм и, наконец, в головке железы около 3,5 мм.
В головке поджелудочной железы вирсунгов проток в большинстве случаев соединяется с добавочным протоком, затем, сделав небольшой изгиб, соединяется с d. choledochus и проникает в заднюю стенку нисходящей части двенадцатиперстной кишки, открываясь в papilla Vateri.
Соотношения конечных отделов общего желчного и вирсунгова протоков могут быть различными. Они имеют 4 типа.
1-й тип — оба протока впадают в кишку совместно, образуя общую ампулу. При этом сфинктер Одди охватывает оба протока и при сокращении их полностью закрывает. Этот тип встречается примерно в 55% случаев.
2-й тип — оба протока соединяются вблизи двенадцатиперстной кишки. Общая ампула при этом отсутствует. Этот тип наблюдается в 33,6%.
3-й тип — общий желчный проток и панкреатический впадают в двенадцатиперстную кишку отдельно друг от друга. Этот тип встречается значительно реже — около 4%.
4-й тип — оба протока сливаются друг с другом на большом расстоянии от фатерова соска. Общий желчный и вирсунгов протоки в большинстве случаев открываются в стенку двенадцатиперстной кишки, рядом соприкасаясь своими стенками и только в 8,5% случаев они впадают раздельно.
Взаимоотношение общего желчного протока с головкой поджелудочной железы и взаимоотношение его с главным панкреатическим протоком и, наконец, их связь с двенадцатиперстной кишкой имеют большое значение в понимании и развитии ряда симптомов при раке поджелудочной железы.
Кровоснабжение поджелудочной железы
Поджелудочная железа богато васкуляризирована и получает кровоснабжение из трех источников:
1) a. hepatica, через которую идет кровоснабжение большей части головки поджелудочной железы,
2) a. mesenterica superior, через которую идет кровоснабжение меньшей части головки поджелудочной железы,
3) a. lienalis, через которую идет кровоснабжение тела и хвоста поджелудочной железы. По пути следования сосудов отмечается резко выраженное анастомозирование между ними. Вены идут совместно с артериями железы. Лимфатическая система поджелудочной железы тесно связана с лимфатической системой двенадцатиперстной кишки, желчного пузыря. В сосудах, протоках различного калибра, в дольках и отдельных клетках имеется богато развитый рецепторный аппарат желчных ходов, что, конечно, имеет большое значение в развитии патологических процессов в этих органах.
Иннервация
Поджелудочная железа получает иннервацию от чревного, печеночного, селезеночного и верхнего брыжеечного сплетений.
Между дольками в соединительной ткани имеются осумкованные чувствительные тельца типа Фатера — Пачини. Иннервация островков Лангерганса происходит обособленно от иннервации железистых клеток поджелудочной железы и в них имеются особые ганглиозные клетки, принадлежащие к вегетативной иннервации.
Источник


