Головка поджелудочной железы прилежит к
Поджелудочная железа
I. АНАТОМО-ФИЗИОЛОГИЧЕСКИЙ ОЧЕРК
Поджелудочная железа (рис. 16-1) расположена в забрюшинном пространстве на уровне L1- L2. В ней различают головку, тело и хвост. Головка поджелудочной железы прилежит к двенадцатиперстной кишке, хвост достигает селезёнки. Передняя и нижняя поверхности тела покрыты брюшиной. Железа имеет тонкую соединительнотканную капсулу и плохо выраженные соединительнотканные перегородки. Длина поджелудочной железы 15—25 см, ширина головки — 3-7,5 см, тела — 2-5 см, хвоста — 2-3,4 см. Масса органа — 60-115 г.
1. Головка поджелудочной железы с крючковидным отростком лежит в подковообразном изгибе двенадцатиперстной кишки. На границе с телом образуется вырезка, в которой проходят верхние брыжеечные артерия и вена. Позади головки расположены нижняя полая и воротная вены, правые почечные артерия и вена, общий жёлчный проток.
1. К задней поверхности тела прилежат аорта и селезёночная вена, а позади хвоста находятся левая почка с артерией и веной, левый надпочечник.
2. Шейка поджелудочной железы расположена на уровне слияния селезёночной и нижней брыжеечной вен.
3. К передней поверхности поджелудочной железы прилежит задняя стенка желудка. От переднего края тела железы берёт начало дупликатура корня брыжейки поперечной ободочной кишки.
4. Проток поджелудочной железы сливается с общим жёлчным протоком, образуя ампулу фатерова сосочка двенадцатиперстной кишки. В 20% случаев протоки в двенадцатиперстную кишку впадают раздельно.
5. Добавочный проток поджелудочной железы открывается на малом сосочке на 2 см выше большого дуоденального сосочка.
Б. Кровоснабжение
1. Кровоснабжение головки поджелудочной железы обеспечивают верхние и нижние панкреатодуоденальные артерии и вены. Верхняя панкреатодуоденальная артерия — ветвь желудочно-дуоденальной артерии, нижняя — ветвь верхней брыжеечной артерии.
2. Тело и хвост железы получают кровь из селезёночной артерии.
В. Функции поджелудочной железы
1. Поджелудочная железа — орган внешней и внутренней секреции.
2. Панкреатический сок — прозрачный секрет с щелочной реакцией (pH 7,5-9,0) и плотностью 1,007-1,015.
а. Суточное количество панкреатического сока — 1,5-2,0 л.
б. Компоненты панкреатического сока: вода (98-99%), белки, натрий, калий, кальций, бикарбонаты и ферменты (трипсин, химотрипсин, амилаза, липаза, мальтаза, лактаза, рибонуклеаза, эластаза, калликреин и др.).
в. Трипсин и химотрипсин расщепляют белки до аминокислот, липаза гидролизует нейтральный жир до жирных кислот и глицерина, амилаза — углеводы до декстрозы. Калликреин вызывает вазодилатацию, увеличивает скорость кровообращения, снижает АД. Бикарбонаты предохраняют слизистую оболочку двенадцатиперстной кишки от действия кислого желудочного сока, создают щелочную среду и оптимальные условия для пищеварения и всасывания.
3. Поджелудочная железа секретирует гормоны.
а. Инсулин в крови практически полностью деградирует в течение 5 мин. Его главные мишени — печень, скелетные мышцы, адипоциты. Функции инсулина разнообразны (регуляция обмена углеводов, липидов и белков). Инсулин — главный регулятор гомеостаза глюкозы.
б. Глюкагон. Время полужизни глюкагона в крови — около 5 мин. Секрецию глюка- гона подавляет глюкоза. Основные мишени глюкагона — гепатоциты и адипоциты. Глюкагон расценивают как антагонист инсулина.
4. Поджелудочная железа секретирует ингибиторы протеаз.
Дата добавления: 2014-02-24; просмотров: 2873; Опубликованный материал нарушает авторские права? | Защита персональных данных | ЗАКАЗАТЬ РАБОТУ
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: При сдаче лабораторной работы, студент делает вид, что все знает; преподаватель делает вид, что верит ему. 9364 — | 7302 — или читать все…
Читайте также:
Источник

Если, согласно протоколу УЗИ, головка поджелудочной железы увеличена, это является признаком патологии органа. Чаще всего воспаление головки характеризуется размерами, превышающими нормально установленные. Это бывает при остром панкреатите или обострении хронического воспалительного процесса в железе. Существует еще ряд заболеваний, приводящих к такому изменению величины этой части органа. Необходимо как можно раньше выявлять причину нарушений, чтобы начать своевременное адекватное лечение и избежать тяжелых осложнений.
Что такое головка поджелудочной железы?
Поджелудочная железа (ПЖ) располагается забрюшинно, горизонтально, на уровне эпигастрия, имеет вытянутый вид. Орган условно разделяется на 3 части:
- головка;
- тело;
- хвост.

Головка имеет особую форму, своеобразное строение, отделена от тела тонкой бороздкой — шейкой. Является самой широкой частью железы, она охвачена подковообразным изгибом двенадцатиперстной кишки и тесно прилегает к ее стенкам. Сверху к ней прилегает желудок — головка отделена от него сальником. Справа граничит с печенью, сзади с ней тесно контактирует правая почечная вена. Ее проекция на переднюю брюшную стенку — на 5−10 см выше пупка. А также к ней сзади прилегают сосуды левой почки (артерия и аорта), нижняя полая вена.
Только в положении лежа на спине поджелудочная железа оказывается под желудком.
Нормальные размеры по УЗИ
Для точной диагностики патологии ПЖ и ее головки необходимо знать установленные нормы ее размеров. Вследствие забрюшинного расположения ПЖ пропальпировать ее при объективном осмотре, чтобы определить объем, консистенцию, плотность, невозможно. С этой целью проводится ультразвуковое исследование — УЗИ. Метод визуализирует орган и его составляющие части в трехмерном изображении и определяет размеры, патологические изменения паренхимы, включения и образования. Также выявляется контур и четкость границ, эхогенность тканей, их структура, имеющееся расширение общего протока.
Сонография определяет малейшие отклонения от нормы размеров ПЖ и головки, в частности. Это необходимо для верификации диагноза и во многих случаях является решающим фактором для окончательного уточнения неясной патологии.
Все части ПЖ могут увеличиваться до 18 лет — железа растет вместе с человеком. К этому возрасту должна окончательно сформироваться головка с сосудами и протоками, тело, хвост. Постепенное изменение величины до этого возраста относится к физиологическому. Нормой считается и превышение установленных цифр у женщин при беременности.
Размеры головки у взрослых
Изменение нормальных размеров головки ПЖ в любую сторону являются патологией. Норма составляет 11−30 мм в толщине у взрослого человека. Отклонения в размере могут быть значительными: описаны псевдокисты диаметром до 40 см.
Размеры головки у детей
Размеры головки ПЖ у новорождённого составляет около 10 мм, ребёнок в возрасте 1 месяца имеет уже размер 14 мм. В дальнейшем величина данной части органа увеличивается постепенно и зависит от роста, веса, возраста ребенка. К десятилетнему возрасту размер головки становится 16 мм, к 18 годам все составляющие органа достигают максимальных размеров.
Патологии, возникающие в головке железы
Увеличение головки опасно из-за топографического расположения поджелудочной железы: крупные сосуды, которые к ней прилегают, близкое расположение других важных органов пищеварения (желудка, двенадцатиперстной кишки, селезенки, левой почки) могут патологически изменяться из-за болезней ПЖ и наоборот. Хвост и тело редко приводят к компрессии тканей окружающих органов. Головка, имеющая наибольшие размеры, может сдавливать двенадцатиперстную кишку, вызывая кишечную непроходимость, или прилегающую стенку желудка с образованием пенетрации.

Патология, которая приводит к увеличению головной части поджелудочной, иногда в течение длительного времени может никак не проявлять себя — протекать бессимптомно. В других случаях превышение величины быстро дает знать о себе клиническими симптомами.
При проведении УЗИ органов брюшной полости, а также забрюшинного пространства может обнаружиться значительное объемное увеличение головки. Это происходит при развитии доброкачественного или злокачественного новообразования. В первом случае опухоль поддается лечению, во втором — требует немедленного оперативного вмешательства с целью удаления. Увеличение железы при опухоли зависит от локализации, вида, агрессии роста образования. В 60% диагностируется рак головки ПЖ, она значительно превосходит норму по своим размерам — более чем на 35 мм. Поверхность ее становится мелкобугристой.
Локально увеличивать головной отдел железы может липоматоз. Это патологическое замещение функционирующих клеток ткани ПЖ липоцитами — жировыми клетками. Сонография показывает повышенную неоднородную эхогенность тканей. А также в наружной части головки может образовываться липома, которая неправильно и несимметрично изменяет размеры и форму органа. Она может находиться как внутри паренхимы головки, так и развиваться на ее поверхности.
При остром панкреатите на начальных этапах развивается локальный отек головки ПЖ. Также может отекать хвост или часть тела. В дальнейшем, по мере развития воспаления, происходит увеличение всего органа.
Такие изменения могут быть последствием не только панкреатита, но и воспаления соседних органов: желудка, ДПК, желчного пузыря, печени. Различные по размерам увеличения головной части ПЖ чаще всего связаны с патологией ДПК. К таким заболеваниям относятся изменения малого сосочка ДПК:
- его опухоль, при которой нарушается проходимость панкреатического секрета;
- рубец, затрудняющий отток поджелудочного сока.

Это приводит к расширению той части вирсунгова протока, которая располагается в головной части ПЖ из-за скопления его содержимого, а затем к отеку. Соответственно, головка значительно меняет свои размеры, что определяется при проведении УЗИ.
Причины локального роста головки ПЖ
Локальное увеличение ПЖ происходит при формировании уплотнения одной из частей органа: чаще всего — за счет увеличения головки или хвоста. К самым частым причинам увеличения головной части ПЖ относятся:
- абсцесс;
- киста с жидкостью (УЗИ определяет ее как анэхогенное образование);
- псевдокиста — скопление сока ПЖ и обрывков ткани, окруженное фиброзной тканью, дающее гипоэхогенную тень на сонографии;
- злокачественная опухоль;
- доброкачественное образование;
- обтурация вирсунгова протока кальцификатом.
Диагностика и лечение патологий
Определенную роль в диагностике играет выяснение жалоб, анамнеза заболевания, объективный осмотр пациента. Решающими становятся лабораторные и функциональные исследования, которые дают возможность верифицировать диагноз.
Это особенно важно в тех случаях, когда патология развивается длительное время бессимптомно, и у пациента может ничего не болеть.
Лабораторные исследования во многих случаях также могут быть неинформативными. Это касается кисты и псевдокисты, липоматоза или липомы, доброкачественного новообразования. Все эти патологические изменения могут не вызывать отклонений от нормы в анализах. Но делать лабораторные исследования необходимо для исключения воспалительного процесса. При остром панкреатите или обострении хронического обнаруживаются:
- в клиническом анализе крови — признаки воспаления в виде повышенного СОЭ, лейкоцитоза;
- в биохимических анализах — повышение диастазы крови и мочи, активности щелочной фосфатазы, увеличение билирубина (общего, прямого, непрямого), изменения общего белка, диспротеинемия.

Функциональные исследования являются средством верификации диагноза. При их использовании можно точно определить патологию: наличие конкремента, кисты, псевдокисты, отека, новообразования, метастазов.
В первую очередь используется УЗИ ОБП (органов брюшной полости) и ЗП (забрюшинного пространства) — самый простой доступный метод, позволяющий выяснить причину изменения величины всех частей поджелудочной железы, визуализировать имеющееся образование, оценить его локализацию, размеры, в некоторой степени – связь с протоковой системой, а также наличие или отсутствие осложнений (нагноения, кровоизлияния в полость). В случае сдавления холедоха выявляется расширение желчных протоков, при портальной гипертензии – селезеночной и воротной вен. При малигнизации псевдокисты визуализируются неровные контуры ее стенки.
В сомнительных случаях применяются:
- рентгенография ОБП;
- МРТ;
- КТ;
- ЭФГДС;
- ЭРХПГ — ретроградная холангиопанкреатография.
Лечение зависит от выявленной патологии, а также состояния пациента. В случае значительного увеличения головки и яркой клинической картины пациента госпитализируют. Затем, при необходимости, проводят срочную операцию. В дальнейшем назначается комплексная терапия для восстановления функций железы. Она включает несколько групп препаратов. Основные из них:
- спазмолитики;
- обезболивающие;
- ИПП — ингибиторы протонной помпы для уменьшения секреции желудочного сока и соляной кислоты, стимулирующие секрецию ПЖ;
- заместительная ферментная терапия.

Помимо этого, назначается симптоматическое лечение индивидуально (противорвотные, антигистаминные, жаропонижающие).
В каждом случае лечение индивидуально: дозировки препаратов, длительность их приема назначает и контролирует врач.
Диета и профилактика
Лечение ПЖ невозможно без соблюдения диеты. При тяжелой патологии, когда функции ПЖ резко снижаются, назначается диетический стол № 5 по Певзнеру. Специальное питание должно снизить нагрузку на поджелудочную, поэтому исключается жирная, острая, жареная, маринованная, соленая пища. Исключается алкоголь. Основой рациона необходимо делать крупы и нежирное мясо. Питание должно быть частым и дробным.
Профилактикой является здоровый образ жизни, правильное питание, отказ от алкоголя, курения, своевременное обращение к врачу, выполнение всех рекомендаций. При соблюдении этих условий можно сохранить здоровье и высокое качество жизни на долгие годы.
Список литературы
- Парсонс Т. Анатомия и физиология. Справочник под редакцией К.С. Артюхиной. М. АСТ: Астрель 2003 г.
- Свиридов А.И. Анатомия человека. Учебник. К. Высшая школа 2001 г.
- Федюкович Н.И. Анатомия и физиология человека: учебное пособие. 2-е издание. Ростов-на-Дону Феникс 2002 г.
- Максименков А.Н. Хирургическая анатомия живота. Л. Медицина 1972 г.
- Лойт А.А., Звонарев Е.Г. Поджелудочная железа: связь анатомии, физиологии и патологии. Клиническая анатомия. №3 2013 г.
Источник
Современный образ жизни влияет на здоровье человека не всегда благоприятным образом. Неправильное питание, стрессы, экология, недостаточная физическая нагрузка провоцируют развитие различных заболеваний и патологий. Особенно это касается органов пищеварения, отклонения в работе которых негативно влияют на функционирование всего организма в целом. В данной статье рассмотрим строение пищеварительной железы, патологии ее головки и варианты лечения.
Строение
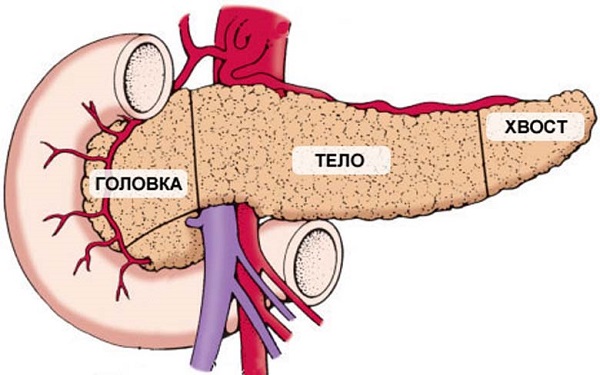
Поджелудочная железа является одним из самых крупных органов человека. Она участвует во многих важных процессах, протекающих в организме. Наиболее важными из них являются следующие:
- Выработка панкреатического сока, который участвует в пищеварении.
- Нейтрализация кислой среды в желудке.
- Выработка гормонов, участвующих в обменных, жировых, белковых и углеводных процессах.
- Но основной функцией поджелудочной железы является выработка инсулина.
Нарушения в работе данного органа приводят к развитию опасных состояний.
Поджелудочная железа имеет продолговатый вид и расположена позади желудка. Условно орган принято разделять на три части:
- Головка.
- Тело.
- Хвост.
Поджелудочная железа в норме имеет размеры от 16 до 23 сантиметров в длину. Размеры уменьшаются от головки к хвосту.
Головка
Головка поджелудочной железы тесно прилегает к двенадцатиперстной кишке. Справа граничит с печенью, а сверху к ней прилегает желудок. У взрослых головка расположена на уровне двух первых позвонков. У новорожденных детей она располагается несколько выше и имеет незначительные размеры. Данная часть органа отделена от его тела тонкой шейкой.
Нормальные значения
Размер головки поджелудочной железы у взрослых в норме составляет до 30 мм. Иногда допустимы значения до 35 мм. Отклонение от этого значения может говорить о развитии патологического процесса.
Норма головки поджелудочной железы у новорожденных детей составляет около 10 мм, в месячном возрасте нормальные значения достигают 14 мм. Далее головка растет постепенно, в зависимости от веса и возраста ребенка. Так, в десятилетнем возрасте вариантом нормы считается размер 16 мм.
Причины отклонений от нормы
У здорового человека головка поджелудочной железы, как и весь орган, не прощупывается. Но патологическое увеличение опытный врач сможет диагностировать уже на первичном приеме. Причинами увеличения головки поджелудочной железы в подавляющем большинстве случаев являются различные заболевания, которые крайне важно диагностировать на ранних стадиях. Рассмотрим наиболее распространенные из них:
- Воспаление острого или хронического характера.
- Киста, которая может быть как обычной, так и ложной.
- Изменение головки поджелудочной железы может быть связано с наличием доброкачественной опухоли.
- Аномалии развития.
- Абсцесс.
- Закупорка выводных протоков или их спазм (например, закупорка камнем или паразитами).
- Злокачественное образование.
- Травмирование брюшной полости.
- Аутоиммунные процессы, происходящие в организме.
Кроме вышеперечисленного, заболевания головки поджелудочной железы могут вызвать следующие факторы:
- Осложнения хронических болезней.
- Употребление спиртных напитков.
- Неправильное питание.
- Никотиновая зависимость.
- Люди старше 60 лет.
- Паразиты.
- Ожирение.
Симптоматика

К сожалению, патологические процессы, протекающие в поджелудочной железе, не всегда на ранних этапах сопровождаются ярко выраженными проявлениями. В некоторых случаях могут наблюдаться следующие признаки:
- Боль разной степени интенсивности, которая может отдавать в поясницу и в левую руку.
- Повышение температуры тела, которая сложно поддается сбиванию.
- Нарушения стула. Запоры чередуются с жидким стулом.
- Жжение в области ребер.
- Частые приступы тошноты и рвоты с примесью желчи.
- Иногда может наблюдаться пожелтение кожных покровов, потемнение мочи.
Следует скорее обратиться в медицинское учреждение при появлении неприятных патологических симптомов в поджелудочной железе. Как болит у женщины и у мужчины? Существуют ли различия? Этим вопросом многие задаются на приеме у врача. Разницы в проявлениях патологических состояний, происходящих в головке поджелудочной железы, по половому признаку не выявляется.
Диагностические мероприятия
При подозрении на изменения головки поджелудочной железы необходимо как можно скорее обратиться к врачу. Для определения диагноза применяется ряд диагностических мероприятий, к которым относятся лабораторные и инструментальные исследования. Рассмотрим подробнее.
- В первую очередь при появлении подозрительных симптомов врач осматривает пациента и собирает анамнез, во время которого уточняется наличие хронических заболеваний, наследственный фактор, период появления болей или других неприятных симптомов и их интенсивность.
- Осмотр головки поджелудочной железы проводится методом пальпации. Для этого пациент ложится на спину и расслабляется. Затем при выдохе врач погружает пальцы как можно дальше к задней части брюшины в районе расхождения грудных ребер. С помощью данного метода возможно определить увеличенные органы.
- Общий анализ крови, который может указать на наличие воспалительного процесса в организме.
- Общий анализ мочи.
- Биохимический анализ крови.
Инструментальные методы диагностики патологий головки поджелудочной железы являются наиболее информативными. К ним относятся:
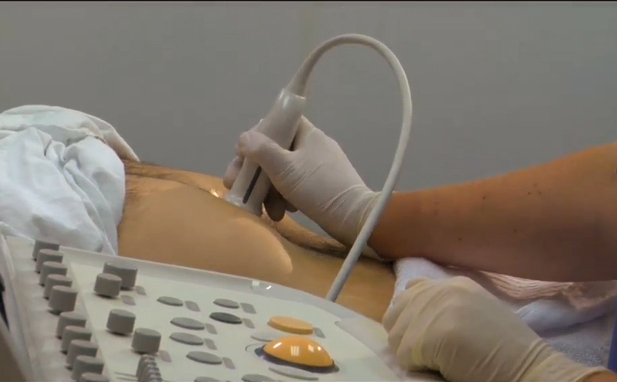
- Ультразвуковое исследование. С помощью данного метода возможно определить размеры органа и его головки, а также выявить патологии. С помощью УЗИ можно обнаружить кисты, опухоли, а также нагноения и кровоизлияния в брюшную полость.
- МРТ или компьютерная томография.
- Рентгенография.
- ЭФГДС. Во время процедуры в пищевод вводится специальная трубка, с помощью которой возможно исследовать орган, вплоть до состояния его слизистой.
- ЭРХПГ — ретроградная холангиопанкреатография. Данная процедура проводится с помощью эндоскопа, вводимого в двенадцатиперстную кишку. С помощью него через специальный зонд вводится контрастное вещество, а затем проводится рентгенологическое исследование, позволяющее выявить причину изменения головки поджелудочной железы.
Как лечить недуг

Лечение головки поджелудочной железы назначается врачом по итогам результатов анализов. Не допускается самостоятельное лечение, так как можно усугубить ситуацию, спровоцировав еще более опасные заболевания. В большинстве случаев терапия проводится в условиях стационара. Рассмотрим наиболее распространенные варианты лечения, в зависимости от выявленной патологии.
- Головчатый панкреатит (хронический и острый). Это разновидность обычного панкреатита, при котором наблюдается увеличение головки органа по причине заболевания. При снижении воспалительного процесса размеры органа входят в норму. При хронической форме болезни размеры головки снижаются за счет замещения нормальных тканей фиброзными участками. Лечение в этом случае будет направлено на купирование воспалительного процесса. Для этого назначаются противовоспалительные препараты и лекарственные средства, снижающие секреторную функцию железы. Также могут быть назначены антибиотики. Большое значение в лечении панкреатита играет устранение провоцирующего фактора.
- Кисты головки поджелудочной железы. Бывают истинные (врожденные) и приобретенные, которые возникают вследствие травмы или воспалительного процесса. Кисты на головке поджелудочной опасны тем, что могут пережимать двенадцатиперстную кишку. Тактику лечения подбирает лечащий врач, учитывая размер кисты и вероятность осложнений (например, разрыв). При маленьком размере образования назначается особая диета, исключающая жирное, мучное, копченое. Также рекомендован постельный режим. Для минимизации развития воспаления рекомендуется прием антибиотиков. А для облегчения работы железы назначаются ферменты (например, «Креон»). Если в течение месяца не наступает улучшений, врач может принять решение о хирургическом методе удаления или иссечения кисты. Как правило, в настоящее время применяется лапароскопический метод операции, который является наименее травматичным. При небольшом объеме образования могут применяться методы дренирования или склерозирования кисты. В наиболее тяжелых случаях проводится полостная операция.
- Опухоли. В настоящее время диагностирование опухолевых процессов на головке поджелудочной железы очень распространены. На ранних стадиях выявить такое образование можно только с помощью ультразвуковой диагностики, в последующем же присоединяются другие симптомы, возникающие вследствие опухоли (например, печеночные колики). Доброкачественные образования растут медленно. Лечение в данном случае будет хирургическим. В зависимости от размеров опухоли и развития осложнений проводится операция вылущивания опухоли или эмболизация артерий (при этом блокируется кровоснабжение образования). В осложненных случаях может быть показана резекция головки поджелудочной железы, иногда вместе с частью двенадцатиперстной кишки. При злокачественной опухоли проводится удаление головки железы вместе с двенадцатиперстной кишкой. В некоторых случаях удаляется часть желудка и регионарные лимфоузлы. После этого проводится реконструкция желчных протоков. Примерно через 2 недели назначается лучевая терапия или химиотерапия.
Диета
Важным условием при лечении заболеваний головки поджелудочной железы является соблюдение диеты. Рекомендован стол № 5, исключающий жареное, соленое, пряное, жирное. Питание должно быть дробным и маленькими порциями.
Профилактические меры

Выполняя профилактические меры, можно значительно снизить риск развития заболеваний головки поджелудочной железы и всего органа в целом. Для этого необходимо выполнять ряд правил:
- Здоровый образ жизни.
- Правильное питание, исключающее жареное, жирное, копченое, фастфуд.
- Исключить переедание и принятие пищи перед сном.
- Отказ от курения и алкоголя.
- Умеренные физические нагрузки.
- Своевременное лечение заболеваний.
- Не злоупотреблять лекарственными средствами и не заниматься самолечением.
- Как можно скорее обращаться к врачу.
Осложнения

Патологические состояния, происходящие в головке поджелудочной железы, без своевременного лечения или его полного отсутствия могут приводить к серьезным осложнениям. Наиболее распространенными из них являются:
- Возникновение патологий органов пищеварительной системы.
- Реактивный гепатит.
- Холестаз.
- Холецистит.
- Плеврит.
- Пневмония.
- Патологии желудочно-кишечного тракта.
- Сахарный диабет.
- Злокачественные образования.
- Летальный исход.
Заключение
Головка поджелудочной железы является очень важной частью органа. При ее поражении могут возникать серьезные заболевания, которые без должного лечения способны приводить к непоправимым последствиям. Не стоит пренебрегать плановыми осмотрами и заниматься самолечением. Следует прислушиваться к своему организму и обращаться к врачу при первых подозрительных симптомах в поджелудочной железе. Как болит у женщин и у мужчин — различий не существует.
Источник

