Головка поджелудочной железы располагается на уровне
Где находится поджелудочная железа?
Анатомическое расположение поджелудочной железы – в брюшной полости, на уровне I – II позвонков поясничного отдела. Орган плотно прилегает к задней стенке желудка. Двенадцатиперстная кишка огибает поджелудочную железу в виде «подковы». У взрослого размер поджелудочной железы составляет 20 – 25 см, вес – 70 – 80 граммов. Орган имеет 3 отдела: головку, тело и хвост. Головка находится возле желчного протока, тело – за желудком и немного ниже его, возле поперечно-ободочной кишки, хвост – около селезенки. При проекции на переднюю поверхность брюшной стенки железа располагается над пупком в 5 – 10 см. Головка – с правой стороны от срединной линии, хвост – уходит под левое подреберье. Две важнейшие функции поджелудочной железы – экзокринная и эндокринная. Экзокринная функция состоит в выработке (секреции) панкреатического сока, необходимого для переваривания пищи в двенадцатиперстной кишке. Пищеварительные ферменты панкреатического сока, выделяемого поджелудочной железой:
- трипсин и химотрипсин, участвующие в процессах переваривания белков;
- лактаза и амилазы, необходимые для расщепления углеводов;
- липазы, расщепляющие уже подвергшиеся действию желчи жиры.
Кроме ферментов, панкреатический сок содержит вещества, нейтрализующие кислую среду желудочного сока для предохранения слизистой кишечника от воздействия кислоты. Эндокринная функция железы состоит в выработке инсулина и глюкагона – гормонов, которые участвуют в углеводном обмене. Под влиянием инсулина глюкоза в крови понижается, под влиянием глюкагона – повышается. При норме инсулина и глюкагона углеводный обмен протекает адекватно, при сдвигах – может возникнуть сахарный диабет. Боли в животе и симптомы нарушения пищеварительных процессов возникают при различных заболеваниях. Важно понять, когда болезненные проявления связаны с патологией поджелудочной железы, и вовремя принять необходимые меры. 
Основные симптомы при болезни поджелудочной железы
Любые проблемы, связанные со сниженной выработкой поджелудочной железой ферментов, сопровождаются типичными симптомами. Наиболее частые признаки – боль и нарушение пищеварения. У женщин и у мужчин симптомы одинаковы. В зависимости от остроты процесса интенсивность болей, так же, как и выраженность диспепсических явлений, может быть разной. Наиболее показательные расстройства при нарушении работы поджелудочной железы:
- наличие болевого синдрома; локализация боли – верхняя часть брюшной полости, левое подреберье; боли могут быть связанными либо не связанными с приемом пищи;
- частая тошнота, возможна рвота;
- нарушение аппетита в сторону снижения вплоть до полного отсутствия;
- вздутие и урчание в животе (возникновение метеоризма);
- расстройства стула, чаще – диарея; в кале могут быть примеси непереваренных волокон, жира;
- признаки интоксикации (учащенное сердцебиение, повышенная утомляемость, общая слабость, потливость, головные боли);
- увеличение размеров печени;
- изменение цвета кожных покровов (желтушность), часто – в области проекции поджелудочной железы.
Заболевания, связанные со снижением выработки ферментов:
- острый панкреатит (воспаление поджелудочной железы, часто сопровождается отеком);
- хронический панкреатит;
- опухолевые процессы в поджелудочной железе;
- развитие сахарного диабета;
- панкреонекроз.
Как болит поджелудочная железа у человека?
Боль, возникшая из-за изменений в поджелудочной железе, может быть различного характера – тянущей тупой или режущей острой, вплоть до кинжальной (при перитоните). Это зависит от характера и объема поражения железы, а также от вовлечения в воспалительный процесс листков брюшины (перитонит). Острый панкреатит с отеком характеризуется резкой внезапной болью, часто опоясывающей, распространяющейся на верхний отдел живота, левый бок и поясничную область. Из-за отека появляется чувство распирания в месте нахождения поджелудочной железы, давление на внутреннюю поверхность ребер. В таких случаях прием спазмолитиков оказывается неэффективным. Боль может немного уменьшиться только в положении сидя с наклоном корпуса вперед и к низу. На высоте боли (а иногда и до ее возникновения) может начаться рвота, которая повторяется несколько раз и не всегда приносит облегчение. Содержимое рвотных масс может быть съеденной пищей или желчью (в случае пустого желудка), вкус – кислый или горький. Схожие симптомы (резкая боль, рвота) могут наблюдаться и при обострениях остеохондроза в поясничном отделе позвоночника, при заболеваниях почек и опоясывающем лишае. Определить подозрение на панкреатит поможет дополнительное исследование. При поясничном остеохондрозе наблюдается болезненность позвонков при их пальпации, при проблемах с почками – нарастание боли при поколачивании по пояснице, при опоясывающем лишае на коже имеется характерная сыпь. Для панкреатита характерно отсутствие всех перечисленных симптомов. Хронический панкреатит характеризуется болями несколько меньшей интенсивности, и возникают они чаще всего из-за нарушений диетического режима. Опасность обострений хронического панкреатита состоит в возникновении опухолей поджелудочной железы, в том числе злокачественных (рак).
Диагностика
Лечение должен назначить врач-специалист после тщательной диагностики. При болевом приступе обязательно обращение в медицинское учреждение за квалифицированной помощью. Необходимо провести: 1. Лабораторные исследования:
- общий и развернутый анализ крови;
- уровень ферментов поджелудочной железы в сыворотке крови;
- биохимические анализы крови на содержание глюкозы, активность печеночных ферментов и билирубина;
- анализ мочи на уровень амилазы;
- анализ кала на уровень содержания ферментов и жиров.
 2. Ультразвуковое исследование брюшной полости для выявления состояния структуры, определения контуров поджелудочной железы, проходимости желчных ходов, наличия или отсутствия камней в желчном пузыре или протоках. 3. Рентгенография – при отсутствии возможности провести УЗИ с той же целью. 4. Компьютерная послойная томография либо МРТ для получения более точных данных по состоянию органов брюшной полости.
2. Ультразвуковое исследование брюшной полости для выявления состояния структуры, определения контуров поджелудочной железы, проходимости желчных ходов, наличия или отсутствия камней в желчном пузыре или протоках. 3. Рентгенография – при отсутствии возможности провести УЗИ с той же целью. 4. Компьютерная послойная томография либо МРТ для получения более точных данных по состоянию органов брюшной полости.
Как лечить заболевания поджелудочной железы?
После тщательного обследования, даже если не требуется срочной операции, необходима госпитализация. Острый приступ панкреатита лечится в условиях стационара созданием покоя с соблюдением постельного режима. Назначается полное голодание на 1 – 2 суток. Вводятся инъекционные растворы обезболивающих и спазмолитических препаратов (Баралгина, Платифиллина), холинолитиков (Атропина). На область эпигастрии несколько раз по 0,5 часа прикладывается пузырь со льдом. Какие лекарства принимать – решает лечащий врач. Внутривенно капельно вводятся препараты, снижающие ферментативную активность поджелудочной железы (Трасилол, Контрикал, Гордокс, Апротинин). Для профилактики обезвоживания капельно вводятся и специальные солевые растворы в назначенной врачом дозировке. Уже после снятия острых симптомов назначается щадящая специальная диета и заместительная ферментная терапия – препараты для приема внутрь, улучшающие пищеварение (Креон, Мезим-форте, Панкреатин, Панзинорм, Фестал, Энзистал).
Как питаться?
В острый период заболевания разрешаются слабые бульоны и отвары, каши на воде, пища либо отварная, либо приготовленная на пару:
- протертая;
- в виде пюре;
- в виде суфле.
В дальнейшем для приготовления блюд следует использовать мясо, рыбу, птицу с низким содержанием жира. В рацион постепенно вводятся кисломолочные продукты, яйца, компоты, кисели. Строгая диета назначается на 3 месяца. В периоды ремиссий хронического панкреатита диета также должна соблюдаться. Индивидуальные рекомендации лучше узнать у лечащего врача. Рекомендуются мясные блюда из нежирных сортов мяса, птицы, особенно – мясо кролика, телятина. Молочные продукты должны быть со сниженным содержанием жира. Супы лучше готовить на овощных бульонах. Из напитков полезны травяные отвары, компоты, чаи, кисели. При хроническом панкреатите, а также после перенесенного острого заболевания необходимо дробное питание: от 6 до 8 раз в день небольшими порциями.
Что исключить из рациона?
С проблемами поджелудочной железы категорически противопоказаны следующие продукты и напитки:
- алкоголь;
- газированные напитки;
- кофе и какао;
- сладкие соки;
- субпродукты;
- копчености;
- острые, соленые, маринованные, жареные продукты;
- шоколад и кондитерские изделия, особенно с высоким содержанием жира (пирожные и торты с кремом).
Источник
Поджелудочная железа — крупный орган пищеварительной системы человека. Находится позади желудка, что соответствует уровню нижних грудных позвонков (11 и 12) и верхних поясничных (1 и 2). Поджелудочная железа располагается на задней брюшной стенке, ее длинная ось лежит почти поперечно, впереди проходит позвоночный столб.
Длина этого органа у человека от 16 до 22 см.
Прощупать ее у здорового человека невозможно, в норме она не пальпируется. По передней брюшной стенке она проецируется в области на 5-10 см выше пупка (см. фото).
Далее описана анатомия железы и ее расположение относительно других органов.
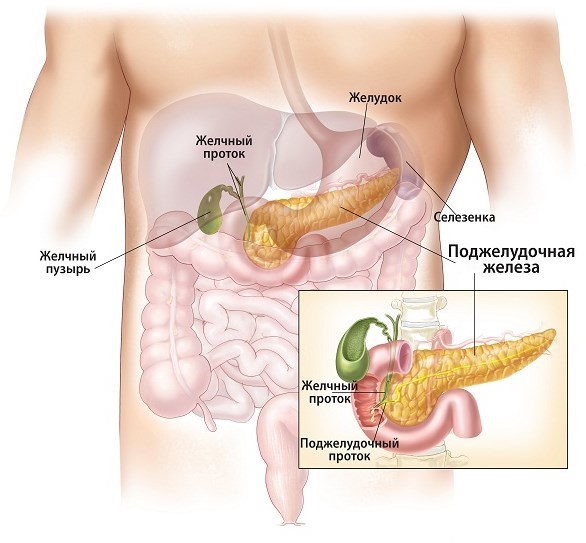
Поджелудочную человека условно делят на 3 отдела, они расположены последовательно: головка, тело, хвост железы. Между телом и головкой есть небольшой суженный промежуток — шейка.
Расположение головки органа
Первый отдел — головка железы, находится по правую сторону от первых двух поясничных позвонков. Эта часть наиболее широкая. Она изгибается вниз, образуя крючковидный отросток.
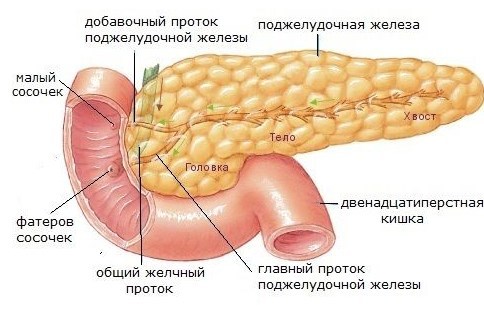
Нижний край шейки имеет вырезку поджелудочной железы. Вырезка направляется по задней поверхности шейки вверх и вправо, напоминая формой косой желоб. В этом образовании проходит верхняя брыжеечная вена и артерия. Выше верхняя брыжеечная вена соединяется с селезеночной и уже носит название воротной вены.
Двенадцатиперстная кишка прилегает к головке поджелудочной, образуя изгиб в виде подковы.
Между нисходящим отделом двенадцатиперстной кишки и головкой органа расположена щель, в верхней части которой находится общий желчный проток.
К головке сзади примыкает правая почечная вена, почечная артерия, а также нижняя полая вена. Правая ножка диафрагмы и брюшная аорта примыкают к органу в области шейки.
Листок брюшины покрывает головку по передней поверхности. Корень или основание брыжейки поперечной ободочной кишки пересекает головку посередине. Это обуславливает выступ этой части железы в полость сальниковой сумки.
Нижняя часть головки покрыта брюшиной и находится ниже корня брыжейки поперечной ободочной кишки. В правом синусе этажа брюшной полости возле нее расположены петли тонкой кишки.
К шейке поджелудочной железы прилежит двенадцатиперстно- тощий изгиб, а из-под ее нижнего края выходят верхние брыжеечные кровеносные сосуды.
Расположение тела органа
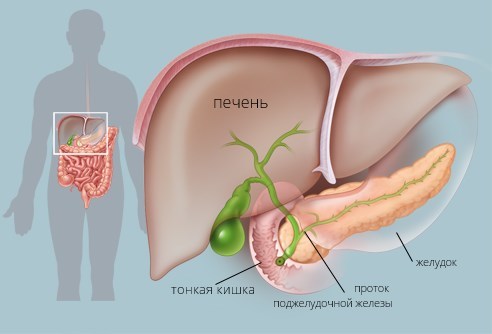
Этот отдел находится на уровне 1 поясничного позвонка. Форма его напоминает призму.
Передний край тела соединен с брыжейкой поперечной ободочной кишки и листками большого сальника. Верхний листок большого сальника вверху переходит в пристеночную брюшину. Она, в свою очередь, выстилает переднюю поверхность поджелудочной и сальниковую сумку по задней ее стенке.
Правая часть тела поджелудочной находится впереди от 2 поясничного позвонка, немного выступая вперед и вверх. Это образование называется сальниковым бугром. Он расположен у малой кривизны желудка, соприкасается с сальниковым углом левой печеночной доли.
Сзади тела органа находится брюшная часть аорты, чревное сплетение, левая почечная вена. Чуть левее к телу прилежат левая надпочечная железа и левая почка.
На задней поверхности поджелудочной железы есть особые желобки, в них расположены селезеночная артерия и селезеночная вена.
Нижняя поверхность органа соприкасается с петлями тонкой кишки и участком поперечной ободочной кишки.
Расположение хвоста
Хвост как бы отходит от задней стенки брюшной полости и направляется верх и влево. Затем он проходит между листками желудочно-селезеночной связки. Эта часть достигает медиальной поверхности селезенки, примыкает ниже и позади ее ворот. Внизу хвоста находится селезеночный изгиб ободочной кишки.
Расположение протока
Проток проходит от хвоста до головки. Он погружен в толщу паренхимы поджелудочной железы, ближе к передней ее поверхности.
На всем протяжении протока в него впадают мелкие вторичные протоки. Проток доходит до правого края головки и на этом уровне открывается в полость двенадцатиперстной кишки, при этом он предварительно соединяется с общим желчным протоком. Вместе они открываются на верхушке ампулы двенадцатиперстной кишки, в большом сосочке.
Иногда на верхней части головки находится добавочный проток, он выходит отдельным устьем на малом сосочке двенадцатиперстной кишки, который находится выше, чем основной сосочек.
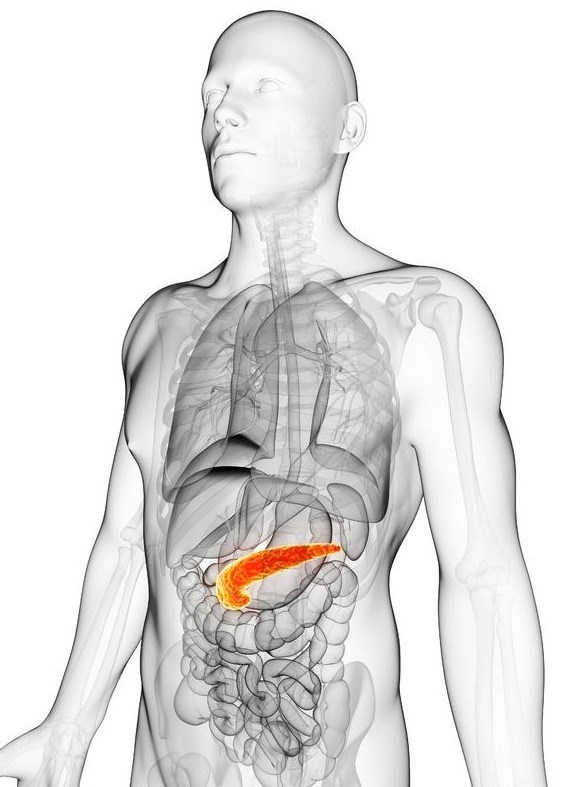
Расположение и анатомия железы у человека обуславливает специфику некоторых симптомов. Например, боль при заболеваниях поджелудочной железы будет проецироваться в левое подреберье и левой части живота, иногда иррадиировать в кардиальную область (см. фото).
При воспалении в головке поджелудочной железы будут выявлены положительные симптомы Захарьина (боль в правой надчревной области),боль в точке Дежердена ( точка,находящаяся посередине линии между правой реберной дугой и пупком).
При воспалении хвоста будут положительными симптомы Губергрица-Скульского (точка на середине линии между пупком и левой реберной дугой).
Немалое значение имеют симптомы Бальзера (жировой некроз клетчатки при некрозе железы), вынужденная поза больного (колено-локтевая), для снижения давления на солнечное сплетение. Другие диагностически значимые симптомы при заболеваниях поджелудочной: Фитца (острая, приступообразная боль в эпигастрии, иррадиирующая в спину, метеоризм в верхних отделах живота, тошнота, рвота, лихорадка), Гротта (атрофированная жировая клетчатка на уровне поджелудочной), Бартельхеймера (появление пигментации в месте проекции органа).
Источник
Поджелудочная железа участвует в большом количестве необходимых для жизнедеятельности человека процессов: она вырабатывает специальные пищеварительные ферменты, гормон инсулин, участвует в обменных процессах. Орган состоит из 3 частей: головки, тела и хвоста. Повреждение каждой из составных частей может стать причиной опасных заболеваний.
Где находится?
Поджелудочная железа располагается за брюшиной на уровне эпигастрия. Расположение органа горизонтальное.

Поджелудочная железа состоит из 3 частей: головки, тела и хвоста.
Головка – самая широкая часть. Она отделена от тела более тонкой шейкой. Сверху к этому сегменту прилегает желудок, Данный отдел тесно прилегает к двенадцатиперстной кишке, охватывающей его подковообразным изгибом. Справа головка граничит с печенью. Сзади к ней прилегают сосуды левой почки и нижняя полая вена.
Головка локализуется на уровне 2 первых поясничных позвонков у взрослого человека. У детей она расположена выше, имеет меньшие размеры относительно других внутренних органов. Эта часть железы имеет наибольшую толщину в сравнении с другими сегментами.
Структура
Поджелудочная железа состоит из 3 сегментов. Головку от тела отделяет тонкая борозда, называемая также шейкой.
Форма
Данный сегмент имеет своеобразную форму. Он окружен подковообразной двенадцатиперстной кишкой. В передней части расположен крючковидный отросток.
Размеры
Длина головки у взрослого человека составляет в норме 32-35 мм. Для детей нормы отличаются. При достижении 1 месяца малыш имеет сегмент размером в 14 мм, к 10 годам величина равняется 16-18 мм, к 18 годам это значение увеличивается до максимальных размеров.

Длина головки у взрослого человека составляет в норме 32-35 мм.
Контуры
Если контуры сегмента неровные, нечеткие, можно предположить наличие патологии. В норме контуры должны хорошо просматриваться. Доктор должен отмечать и переходы из одного сегмента в другой.
Нормы при исследовании взрослых
У взрослого человека во время обследования должны отмечаться нормальные размеры органа. Железа состоит из 3 частей: головки, тела и хвоста. Длина всего органа составляет от 78 до 87 см. Размеры диаметра протока варьируются от 1,5 до 2 мм. Контуры границ должны быть четко очерченными и ровными.
В норме железа имеет S-образную форму. Другие варианты свидетельствуют о наличии патологического процесса, какой-либо дисфункции.
У женщин
Разница в величине органа у мужчин и женщин незначительна.
Особенности у детей
У детей различного возраста нормы размера поджелудочной железы и ее сегментов различаются. У малышей орган расположен выше, чем у взрослых людей. Железа делится на те же сегменты: головку, тело и хвост. Отличается только величина. Норма зависит от возраста.
Головка поджелудочной железы у малышей до месяца может быть от 10 до 14 мм длиной. К годовалому возрасту размеры сегмента составляют от 15 до 19 мм. К 5 годам норма варьируется между 17 и 20 мм. По достижении возраста 10 лет головка должна быть от 16 до 20 мм. К 18 годам нормы равняются взрослым.

К 5 годам норма размера органа варьируется между 17 и 20 мм.
Выявляемые патологии
Если какие-либо показатели не совпадают с нормой, у человека наблюдается патология. Для уточнения диагноза доктор может назначить дополнительные исследования. Кроме того, гастроэнтеролог опросит пациента.
Что говорит о липоматозе?
Липоматоз – это необратимый процесс в тканях железы, при котором железистая ткань постепенно заменяется жировой. Заболевание прогрессирует медленно.
Патология выявляется с помощью ультразвукового исследования. УЗИ позволяет определить не только наличие болезни, но и ее форму и степень. При эхографии выявляются нетипичные новообразования в виде жировых “островков”. Отмечается повышенная эхогенность. Контуры органа при этом становятся неровными, нечеткими.

Если доктор сомневается в природе отмеченных отклонений, он выписывает больному направление на биопсию. Этот метод позволит установить наличие заболевания с вероятностью 100%.
Кроме изменений, выявляемых с помощью обследований, о жировой дистрофии железы говорит ряд симптомов. Возникают боли средней интенсивности в области левого подреберья, по центру живота. Возможно усиление неприятных ощущений в ночное время. После еды появляется тошнота, отрыжка с неприятным запахом. Кроме того, возникает метеоризм: пище переваривается неполноценно и в кишечнике начинается процесс брожения.
Когда болезнь прогрессирует, возникают признаки диабета: поврежденная железа не вырабатывает в достаточном количестве инулин. Больному постоянно хочется пить, после еды часто появляется рвота, кожа становится сухой и менее эластичной. Боли в животе усиливаются, становятся постоянными. Отмечаются и расстройства стула: каловые массы становятся жидкими, в них можно заметить капли жира.

Когда болезнь прогрессирует отмечаются и расстройства стула.
Признаки панкреатита
При воспалении поджелудочной железы используют УЗИ для уточнения диагноза. Если исследование показало, что размеры органа увеличились, контуры стали неровными, отмечаются различные деформации канальцев, наблюдается наличие кальцификатов, проток поджелудочной железы расширен более чем на 3 мм, больному ставят диагноз панкреатит. Болезнь часто сопровождается холециститом, воспалением желчного протока.
Пациенту придется сдать также общий анализ крови. Доктора обращают внимание на незначительное увеличение содержания лейкоцитов в биологической жидкости и ускорения оседания эритроцитов.
Отмечается и ряд симптомов. Во время приступа человек испытывает интенсивные боли в области живота. Локализация болевых ощущений может различаться в зависимости от того, в какой части железы начался воспалительный процесс. При хронической форме заболевания у пациента наблюдается сухая кожа, сухой язык с белым налетом, вздутие живота. При пальпации врач заметит увеличение размеров органа, его твердую консистенцию.

При пальпации врач заметит увеличение размеров органа, его твердую консистенцию.
При остром панкреатите наблюдаются сильные опоясывающие боли, тошнота, рвота, повышение температуры тела, отвращение к еде, потеря аппетита, общее астеническое состояние. В этом случае больному необходимо немедленно оказать помощь, промедление может стать причиной летального исхода.
Эхопризнаки рака
Злокачественная опухоль в поджелудочной железе можно заметить на ранних стадиях, если регулярно проходить профилактические осмотры. Существует ряд факторов риска, увеличивающих вероятность возникновения заболевания: наличие вредных привычек, работа на химических предприятиях, наследственная предрасположенность. Болезнь чаще появляется у людей, имеющих в анамнезе рак других органов пищеварительной системы.

Злокачественная опухоль в поджелудочной железе можно заметить на ранних стадиях, если регулярно проходить профилактические осмотры.
Для диагностики используются различные методы. Доктор проводит устный опрос пациента. Больному придется сдать анализ крови, может потребоваться и биопсия. Кроме того, назначены будут обследования, проводящиеся с помощью специальной медицинской техники: УЗИ, компьютерная томография.
Во время ультразвукового исследования могут быть обнаружены гиподенсные образования. Их плотность меньше, чем должна быть в норме. Такие “островки” могут свидетельствовать о наличии кисты, первичных раковых опухолей, различных доброкачественных новообразований
Компьютерная томография позволяет определить, в какой части органа локализуется опухоль. Заметить можно и размеры образования, его распространение на расположенные поблизости структуры. Заметить можно и поражения сосудов поджелудочной железы и расположенных рядом органов.
[morkovin_vg video=”OInayiKoOpc;BT9iu5Qc8JM,Диета панкреатит;kCSaPtGRIxE,Причины панкреатита;LIf1Aus14ZM,Поджелудочная железа”]
Важно своевременно начать лечение. Если не лечить рак на ранних стадиях, болезнь будет прогрессировать. Возможно появление осложнений. Частым состоянием является асцит: из-за поражения воротной вены возникает скопление жидкости в брюшной полости. Опасно распространение метастазов в печень. На 4 стадии рак часто неизлечим, болезнь заканчивается летальным исходом.
Источник


