Головки поджелудочной железы с прорастанием дпк
Рак головки поджелудочной железы – это тяжелое онкологическое заболевание, которое сложно обнаружить на ранних этапах развития. Тревожные симптомы проявляются на 3-4 стадии, когда врачи даже с помощью высокоэффективных современных методов лечения уже не могут повлиять на ситуацию и обеспечивают пациенту паллиативную (поддерживающую) медицинскую помощь для облегчения тяжелой симптоматики. После постановки диагноза рака на последних стадиях проводится комплексное лечение, которое существенно улучшает качество жизни больного.
Описание патологии
Поджелудочная железа выполняет экзокринную и эндокринную функции, вырабатывая пищеварительные ферменты для полноценной переработки пищи в жизненно необходимые вещества (амилазу, липазу, трипсин, химотрипсин) и гормоны (инсулин, глюкагон), регулирующие обмен углеводов. Производимый ею панкреатический сок поступает в двенадцатиперстную кишку, в которой продолжается процесс усвоения веществ, являющихся «энергетическим топливом» для организма. Если поджелудочная поражена раком, в этой слаженной системе происходят серьезные сбои.
Локализация опухоли может быть различной:
- эпителиальная ткань желчного протока;
- фатерова ампула;
- слизистая ДПК (двенадцатиперстной кишки).
Симптомы при этих вариантах развития событий идентичны, поэтому диагноз во всех трех случаях определяется, как рак головки поджелудочной. Из различных форм злокачественных опухолей у 80% пациентов диагностируется аденокарцинома. Образование на железе выглядит как бугристый узел с неровными очертаниями границ. Внутри – содержимое белого или желтого цвета.
Болезнь на 1 и 2 стадии протекает бессимптомно и чаще обнаруживается во время плановых обследований при УЗИ и КТ (компьютерной томографии) близлежащих органов. Но и в этом случае только менее 20% больных преодолевает рубеж в 5 лет.
На начальном этапе развития опухоль развивается «на территории» поджелудочной, но с течением времени начинает прорастать в печень, селезенку, желудок, кишечник. Метастазы распространяются по организму, передавливая протоки, нервные окончания, лимфатические узлы и сосуды. Злокачественное образование, перекрывающее холедох (общий проток, объединяющий каналы поджелудочной и печени), вызывает остановку поступления желчи в двенадцатиперстную кишку и ее скопление в области желчного пузыря. Это провоцирует механическую желтуху.
В 70% случаев рака поджелудочной железы болезнь поражает именно головку. Само новообразование может быть диффузным, узловым или экзофитным. Метастазирует опухоль через лимфу, кровь или прорастая в соседние органы.
Если опухоль поджелудочной сдавливает селезеночную вену, то селезенка растет в размерах. Развивается спленомегалия, при которой в брюшной полости происходит скопление жидкости (асцит). Прорастание метастазов из поджелудочной в толстую или двенадцатиперстную кишку может блокировать просветы в органах, что вызывает кишечную непроходимость.
Причины развития
Рак – опасная болезнь, появления которой страшатся люди любого возраста. Развитие опухолей могут спровоцировать:
- обилие жирного, «тяжелого» мяса в рационе – свинины, баранины;
- большое количество жареной пищи – источник огромного количества канцерогенов;
- малоподвижный образ жизни – замедление обмена веществ, нарушение клеточного метаболизма;
- вредные привычки – ядовитые вещества с кровотоком попадают в железу и могут вызвать мутацию клеток.
Предрасполагающими факторами являются:
- возраст старше 60 лет (жизненные процессы в организме замедляются);
- принадлежность к мужскому полу;
- наличие сопутствующих заболеваний. К таковым относятся: панкреатит, сахарный диабет, рефлюкс-эзофагит, язвы желудка и 12-перстной кишки, почечные и печеночные патологии.
Рак головки поджелудочной железы: симптомы
В зависимости от локализации опухоли при онкологических заболеваниях развиваются признаки, указывающие на нарушения в работе пораженного органа. На начальных стадиях (1, 2) больной чувствует вялость, слабость, дискомфорт и тяжесть в области желудка. Когда рак достигает 3 и 4 стадии, усиливающиеся боли заставляют обратиться за врачебной помощью.
Опухоль, передавившая холедох, вызывает симптомы, схожие с желтухой. Температура не повышается, но желтеют склеры глаз и кожа. Помимо этого, отмечаются другие признаки:
- обесцвечивается кал;
- темнеет моча;
- в вечернее и ночное время появляется сильный кожный зуд.
По магистральному (Вирсунгову) протоку железы, пережатому злокачественным образованием, панкреатический сок поступает в двенадцатиперстную кишку в недостаточном количестве либо его поступление прекращается. Основным симптомом является боль в правой части живота. Пищевые компоненты не расщепляются полностью, возникает дефицит ценных веществ в организме. Отмечаются:
- кишечные расстройства;
- быстрая потеря веса;
- тошнота и рвота.
Каловые массы приобретают серый оттенок, из-за недостаточного расщепления жиров желчными кислотами они покрыты жировой пленкой, от них исходит зловонный запах. Быстрая утомляемость, нарушение концентрации внимания, головокружение – это вторичные признаки. Боли справа в подреберье сначала усиливаются после приема пищи, но потом появляются уже независимо от него – в любое время суток. Ферменты, скапливающиеся в поджелудочной из-за закупоренного протока, начинают переваривать ткани самого органа.
Если раком поражена головка поджелудочной железы в области, где происходит выработка гормонов, то появляется риск сахарного диабета. Болезнь сопровождается симптомами:
- жажда и сухость во рту;
- учащенное мочеиспускание;
- тошнота;
- рвота;
- понос.
При раке поджелудочной на поздних стадиях, сопровождающихся тяжелым нарушением углеводного обмена, больной может погибнуть за несколько недель, если ему не будет оказана грамотная медицинская помощь.
Методы диагностики
При первичном осмотре врач прощупывает брюшную полость, отмечая увеличенные размеры желчного пузыря, селезенки, печени. Но эти признаки могут указывать и на другие заболевания, поэтому важно их дифференцировать. Дополнительно назначаются методы исследования:
- биохимический анализ крови – отмечается повышенный уровень билирубина, а также ферментов, поступающих из протоков головки поджелудочной, сниженное количество белка;
- холангиография – в протоки печени вводится контрастное вещество, а потом делаются снимки;
- клинический анализ крови – обнаруживается большое количество тромбоцитов и лейкоцитов;
- УЗИ – с помощью этого исследования определяется местонахождение опухоли в железе, ее размеры и метастазы в соседних органах;
- КТ и МРТ – по результатам компьютерной и магнитно-резонансной томографии можно судить о том, где находится злокачественное образование, какую имеет структуру и какова степень его «прорастания» в организме;
- биопсия – наиболее точный метод диагностики, позволяющий подтвердить наличие опухоли в железе или его отсутствие.
При прорастании опухоли из поджелудочной в кишечные петли исследование сока ДПК (двенадцатиперстной кишки) проводится с помощью зондирования. В дуоденальном содержимом обнаруживаются раковые клетки.
Тактика лечения
Методы терапии предполагают консервативное и радикальное вмешательство:
- лечение рака головки поджелудочной железы с помощью химио- и радиотерапии, если опухоль не является операбельной либо после операции остались метастазы;
- резекция пораженных тканей, если рак еще не распространился по всему организму – это возможно на 1 и 2 стадии болезни.
Паллиативная помощь на последних стадиях болезни включает как хирургические операции, так и применение лекарств. Усилия врачей направлены на обеспечение нормальной жизнедеятельности пациента. Проведение радикального лечения – удаление пораженных тканей, восстановление проходимости желчных протоков – позволяет продлить жизнь больному до 6-12 месяцев при неоперабельном раке.
Химиотерапия
Лечение поджелудочной железы происходит при помощи лекарств-цитостатиков. Действие препаратов направлено на угнетение роста, развития и деления раковых клеток. Причем под «обстрел» попадают не только злокачественные новообразования, но и здоровый «строительный материал».
Химтотерапия является одним из видов лекарственной противоопухолевой терапии.
Поэтому у этой группы лекарств немало побочных эффектов: выпадение волос, разрушение костного мозга, тошнота, онемение конечностей, анемия. Химиотерапия требуется в тех случаях, когда:
- после резекции опухоли есть хоть малейший риск, что в организме остались микрометастазы;
- злокачественное образование имеет нечеткие контуры и не является операбельным (например, инфильтративная форма рака, когда он рассеян по тканям железы);
- опухоль находится в близости от крупных сосудов и ее нельзя удалять хирургическим путем.
Для уменьшения побочных эффектов проводится после химиотерапии профилактика тошноты, включающая введение внутривенно витаминных комплексов, использование противорвотных средств. Назначается специальная диета, включающая калорийные продукты.
Радиотерапия
Эта процедура проводится чаще в комплексе с химиотерапией. Она уменьшает побочные эффекты последней, хотя тоже тяжело переносится организмом больного. Современные методы радиотерапии:
- стереотаксическая – высокоточное ионизирующее излучение;
- методика кибер-нож – благодаря целенаправленному мощному облучению количество сеансов сокращается.
Процедура проводится онкологом-радиологом. Лучи, воздействуя на опухоль в железе, могут ее уменьшать или останавливать рост образования. Кабинет врача больные посещают ежедневно в течение 5-6 недель.
Оперативное лечение
На начальных стадиях заболевания (размеры опухоли 1-2 см) проводится панкреатодуоденальная резекция поджелудочной. Удаляют пораженную часть ее тканей и вовлеченных в патологический процесс органов: желчного пузыря, желудка, двенадцатиперстной кишки. Врачи проводят реконструкцию желчных протоков, восстанавливают проходимость кишечника.
Питание и восстановление после операции
Меню для каждого пациента разрабатывается исходя из тяжести заболевания, наличия метастаз, терапевтической нагрузки на организм. В рационе отсутствуют:
- жареные, жирные продукты;
- газированная вода;
- алкогольные напитки;
- соусы и майонезы;
- кондитерские изделия;
- пища с искусственными добавками;
- острые приправы и пряности.
Меню должно быть щадящим. В нем преобладает растительная пища, которую желательно готовить на пару, запекать в фольге и протирать в блендере. Можно употреблять:
- чай некрепкий без добавления сахара;
- отвары из фруктов и овощей;
- натуральные фруктовые соки;
- черствый хлеб;
- галеты;
- молочнокислые продукты с маленьким процентом жирности;
- каши;
- котлеты и тефтели на пару из нежирного мяса.
Чтобы нормализовать выработку панкреатических энзимов, следует отдавать предпочтение малокалорийным продуктам, содержащим большое количество клетчатки и минимальный объем жиров.
Прогноз и профилактика
К сожалению, больных, у которых диагностирована запущенная форма онкологии, обрадовать нечем. Прогноз при раке головки поджелудочной железы неутешителен. Грамотная терапия дает больному жизненный запас в 6-12 месяцев. При 1 и 2 стадии рака он сможет прожить еще 5 и немногим более лет. Рак головки поджелудочной железы носит агрессивный характер, и когда боли становятся выраженными, опухоль к тому времени распространяет метастазы по всему организму.
Первое и главное правило профилактики – придерживаться основ здорового питания. Если человек ведет здоровый образ жизни, у него отсутствуют вредные привычки – шансы никогда не столкнуться с раком поджелудочной значительно возрастают.
Источник
Поджелудочная железа имеет длину примерно 15 см и анатомически состоит из трех частей: головки, тела и хвоста. Головка находится в правой верхней части живота, на уровне первых двух поясничных позвонков. Ее охватывает двенадцатиперстная кишка.
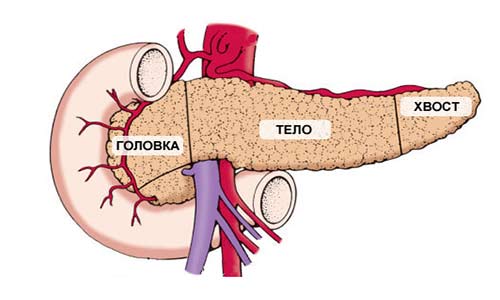
Основная функция поджелудочной железы — выработка пищеварительных ферментов. Проток железы выходит из ее головки, затем соединяется с холедохом — главным желчным протоком — и вместе они впадают в двенадцатиперстную кишку.
Кроме того, в поджелудочной железе есть эндокринные клетки, которые вырабатывают гормоны. Самый известный из них — инсулин.
Какие виды рака могут возникать в головке поджелудочной железы?
В 60–70% случаев рак поджелудочной железы возникает в ее головке. Более 80% опухолей представляют собой аденокарциномы. Они развиваются из клеток, которые выстилают протоки железы.
Реже встречаются кистозные опухоли. В большинстве случаев кисты поджелудочной железы носят доброкачественный характер, но в некоторых случаях в них обнаруживаются раковые клетки. Установить точный диагноз помогает биопсия.
Если опухоль происходит из клеток, продуцирующих фермент, ее называют ацинарно-клеточным раком. Обычно он диагностируется в более молодом возрасте, медленно растет и имеет более благоприятный прогноз.
Редко встречаются опухоли из эндокринных клеток: инсулиномы, глюкагономы, гастриномы, соматостатиномы.
Стадии рака головки поджелудочной железы
На стадии I опухоль имеет размеры не более 4 см и находится в пределах органа, не распространяется в соседние структуры и лимфоузлы. Выделяют подстадии IA (опухоль менее 2 см) и IB (опухоль 2–4 см).
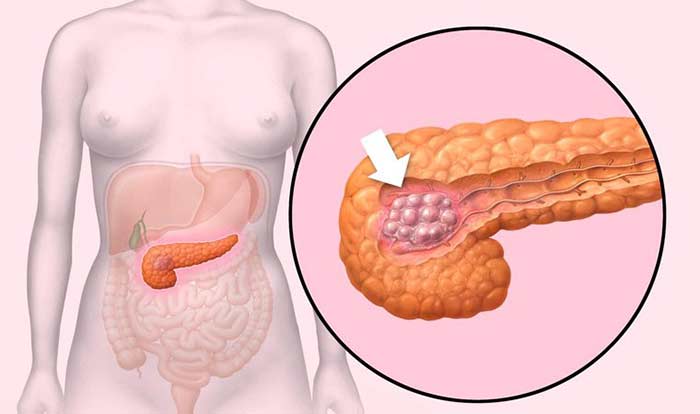
На стадии II опухоль более 4 см в диаметре (подстадия IIA), либо она имеет любой размер, но при этом распространяется в соседние органы (желчный проток, двенадцатиперстную кишку), лимфоузлы (подстадия IIB). При этом процесс не затрагивает крупные кровеносные сосуды.
Если опухоль поражает большее количество лимфатических узлов, прорастает в соседние органы и крупные кровеносные сосуды, но при этом отсутствуют отдаленные метастазы, диагностируют III стадию рака головки поджелудочной железы.
При IV стадии имеются отдаленные метастазы.
Факторы риска
Нормальная клетка становится раковой, когда в ней происходят определенные мутации. Зачастую невозможно точно сказать, что именно привело к изменениям в ДНК, таким образом, причины рака головки поджелудочной железы неизвестны. Ученые знают лишь о факторах риска — различных внешних воздействиях и состояниях организма, при которых повышается вероятность заболевания:
- Вредные привычки: курение (повышает риск примерно на 20%), алкоголь.
- Низкая физическая активность и избыточная масса тела.
- Рацион питания с преобладанием красного и обработанного мяса, с низким содержанием фруктов и овощей.
- Семейная история (близкие родственники, у которых был диагностирован рак головки поджелудочной железы), некоторые генетические дефекты и наследственные синдромы.
- Хронический панкреатит.
- Заболевания желудка: инфекция Helicobacter pylori, язвенная болезнь.
- Вирусный гепатит.
- Есть данные в пользу того, что риски повышают заболевания зубов и десен.
Симптомы рака головки поджелудочной железы
На ранних стадиях опухоль, как правило, не проявляет себя. Затем возникают некоторые симптомы, но они неспецифичны, чаще всего они указывают на какое-либо иное заболевание.
Наиболее характерным проявлением рака головки поджелудочной железы является желтуха. Именно она зачастую становится первым симптомом, с которым пациент обращается к врачу. Рядом с головкой железы находится желчный проток. По мере роста опухоль сдавливает его, нарушая отток желчи. В итоге токсичный продукт распада гемоглобина — билирубин — не выводится в кишечник, а поступает в кровь. Это приводит к тому, что кожа и белки глаз приобретают желтоватый цвет, беспокоит зуд.
Так как билирубин в составе желчи не выводится в кишечник, стул становится светлым. Моча, напротив, темнеет.
Другие возможные симптомы: боль в животе, тошнота и рвота, снижение веса, нарушение пищеварения, тромбоз глубоких вен ноги, повышение температуры тела. В редких случаях из-за опухоли разрушаются эндокринные клетки, которые производят инсулин. Повышается уровень сахара в крови, развивается сахарный диабет.
Методы диагностики. Скрининг
Обычно, если появились симптомы, это говорит о том, что опухоль уже проросла за пределы поджелудочной железы. Зачастую именно на этом этапе пациенту устанавливают диагноз. В настоящее время нет рекомендованных скрининговых исследований, которые помогали бы диагностировать заболевание на ранних бессимптомных стадиях.
Обычно в первую очередь врач назначает пациенту УЗИ органов брюшной полости, как самый быстрый, доступный, безопасный и неинвазивный метод диагностики. Более информативные исследования — КТ и МРТ, они помогают выявить опухоль поджелудочной железы, узнать, распространился ли рак в соседние органы и регионарные лимфоузлы.
Для оценки состояния желчных протоков применяют холангиопанкреатографию. Для этого в протоки вводят рентгеноконтрастное вещество эндоскопически, через двенадцатиперстную кишку, либо с помощью иглы через кожу, после чего выполняют рентгенограммы.
Обнаружить метастазы помогает ПЭТ-сканирование. Во время процедуры в организм вводят безопасное радиоактивное вещество, которое накапливается в раковых клетках и делает их видимыми на специальных снимках.
Наиболее точный метод диагностики рака головки поджелудочной железы — биопсия. Опухолевую ткань для цитологического и гистологического исследования можно получить разными способами:
- С помощью иглы через кожу, под контролем КТ или ультразвука.
- Во время лапароскопии.
- Во время эндоскопического УЗИ: исследования, при котором ультразвуковой датчик находится на конце эндоскопа, введенного в двенадцатиперстную кишку.
- Во время холангиопанкреатографии.
Лечение рака головки поджелудочной железы
Основной метод лечения рака головки поджелудочной железы — хирургический. В некоторых случаях хирург может удалить только головку поджелудочной железы вместе с частью тонкой кишки и/или желудка, желчным пузырем и общим желчным протоком. Затем тело и хвост железы подшивают к тонкой кишке, после чего они могут и дальше выполнять свои функции.
В некоторых случаях приходится удалять всю железу. После такой операции придется всю жизнь принимать ферменты и вводить инсулин.
Рак поджелудочной железы отвечает на химиотерапию и лучевую терапию. Их назначают в качестве адъювантного (для предотвращения рецидива после операции) или неоадъювантного (для сокращения размеров опухоли перед хирургическим вмешательством, перевода неоперабельного рака в операбельный) лечения. Если опухоль неоперабельна, лучевая терапия и химиотерапия становятся основными видами лечения.
У некоторых пациентов возможно применение таргетного препарата эрлотиниба (Тарцева). Он блокирует EGFR — белок-рецептор, который заставляет раковые клетки размножаться.
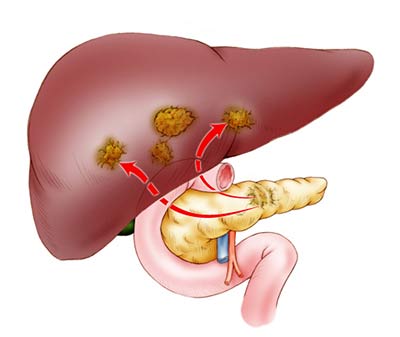
При неоперабельном раке головки поджелудочной железы облегчить симптомы и улучшить состояние пациента помогает паллиативная хирургия:
- При нарушении оттока желчи проводят стентирование желчного протока или отсекают его выше места блока и соединяют с двенадцатиперстной кишкой (такая операция называется холедохоеюностомией).
- При нарушении проходимости двенадцатиперстной кишки также можно установить стент. Если это невозможно, выполняют еюностомию — тощую кишку подшивают к коже и выводят наружу отверстие (еюностому). Через него пациент получает питание с помощью катетера.
Прогноз и выживаемость
Если рассматривать все стадии рака поджелудочной железы, то показатели выживаемости, согласно европейской статистике, будут выглядеть следующим образом:
- В течение года после того, как был установлен диагноз, в живых остаются 20% пациентов.
- В течение пяти лет — 5%.
- В течение десяти лет — 1%.
Прогноз наиболее благоприятен, если рак не успел распространиться за пределы органа. В таких случаях пятилетняя выживаемость составляет 7–25%.
Основная причина низкой выживаемости — поздняя диагностика опухолей поджелудочной железы.
Запись
на консультацию
круглосуточно
Источник


