Гормон поджелудочной железы недостаток
Недостаточность поджелудочной железы — это болезнь эндокринного характера, обусловленная сбоем в выработке гормонов, необходимых для нормальной жизнедеятельности организма. Поджелудочная железа (ПЖ) является главным органом, стимулирующим пищеварение, и без ее правильного функционирования страдает весь организм.

Сущность проблемы
Поджелудочная выполняет 2 основные функции:
- Экзокринную.
- Эндокринную.
Первая заключается в выработке железой веществ, участвующих в процессе переваривания пищи (поджелудочного сока и более 20 видов ферментов). Эта часть поджелудочной железы состоит из ацинусов (клеток железы), синтезирующих энзимы (трипсин, липазу, химотрипсин, амилазу и др.), которые расщепляют белки, жиры и углеводы, поступающие в организм с едой в двенадцатиперстной кишке.
Липаза обеспечивает расщепление жиров в жирные кислоты в желчной среде кишечника.
Эндокринная часть железы — это островки Лангерганса, которые расположены между ацинусами и состоят из инсулиноцитов, производящих инсулин, глюкагон, сомостатин и различные полипептиды, участвующие в обмене глюкозы и регулирующие уровень сахара в крови. Островки состоят из А, В и D-клеток. Глюкагон вырабатывается в клетках типа А (25% всех клеток); выработкой инсулина заняты В-клетки (60% всех клеток), а клетки вида D (15%) синтезируют другие полипептиды.
Недостаточность ПЖ обусловлена разрушением нормальных тканей и клеток в органе и их постепенной заменой соединительной тканью (фиброз), которая в дальнейшем приводит к снижению функциональной активности железы в выработке необходимых ферментов и гормонов. Таким образом, патология может привести к сбоям в работе всех систем организма.
Виды недостаточности ПЖ и их признаки
Заболевания ПЖ классифицируются по 4 основным видам:
- Внешнесекреторная недостаточность поджелудочной железы, обусловленная снижением активности особых секреторных веществ, расщепляющих пищу на вещества, свободно усваиваемые организмом, или нарушением секреторного оттока панкреатического сока в кишечник из-за сужения проточных каналов за счет опухолей или фиброза. При нарушении активности ферментов секрет становится густым и вязким и плохо расщепляет пищу. При сужении проточных каналов в кишечник поступает недостаточное количество ферментирующих веществ, которые не справляются со своей задачей в полном объеме. Основные ее симптомы: непереносимость острой и жирной пищи, тяжесть в желудке, диарея, вздутие живота и колики; второстепенные: одышка, тахикардия, болевые ощущения во всем теле, судороги. Жиры, поступающие в кишечник, не перерабатываются и выводятся в нерастворенном виде вместе с калом (панкреатическая стеаторея). Дефицит жирных кислот приводит к ломкости костей, снижению свертываемости крови, судорогам, нарушениям ночного зрения, импотенции. Снижение ферментации белков вызывает одышку, тахикардию, анемию, общую слабость, утомляемость.
- Экзокринная недостаточность поджелудочной железы является следствием уменьшения выработки поджелудочного (панкреатического) сока, который отвечает за нормальную работу ЖКТ. Проявляется несварением пищи, тошнотой и тяжестью в желудке, избытком газов в кишечнике и нарушением его деятельности; является причиной развития сахарного диабета. Экзокринная недостаточность ПЖ может быть относительной и абсолютной. Первая носит обратимый характер, целостность органа в данном случае не нарушена, недомогание вызвано незрелостью ПЖ или нарушением секреции, чаще встречается у детей. Абсолютная недостаточность сопровождается атрофией ацинусов и фиброзом тканей ПЖ, снижением выработки ферментов. Она является следствием таких заболеваний, как хроническая или острая форма панкреатита, муковисцидоз, синдром Швахмана-Даймонда.
- Недостаток ферментов в желудочном соке, участвующих в пищеварительном процессе, — это ферментативная недостаточность поджелудочной железы. Симптомы, указывающие на недостаточность ферментов для переваривания пищи: метеоризм, тошнота и рвота, зловонная диарея, обезвоживание организма, общая слабость и пр. Наиболее значимый и характерный признак недостаточности ферментов — изменение стула: увеличение частоты испражнений, каловые массы с излишками жиров, которые плохо смываются с унитаза, приобретают серый цвет и гнилостное зловоние.
- При эндокринной недостаточности ПЖ снижается выработка гормонов инсулина, глюкагона, липокаина. Эта форма недостаточности опасна тем, что вызывает сбой в работе всех органов человека и имеет необратимые последствия. Симптомы схожи с характерными признаками при недостатке ферментов поджелудочной железы. Инсулин отвечает за поставку глюкозы из крови в клетки организма и понижает содержание сахара, глюкагон — повышает. Норма глюкозы в крови — 3,5-5,5 ммоль/л. Изменения нормы приводит к развитию заболеваний — гипергликемии (повышение содержания глюкозы) и гипогликемии (соответственно снижение). Нарушение выработки инсулина приводит к повышенному содержанию глюкозы в крови и развитию такого заболевания, как сахарный диабет. Основные признаки, указывающие на нехватку гормонов инсулина: повышенное содержание сахара в крови после приема пищи, жажда, частое мочеиспускание; у женщин — зуд в половых органах. При снижении выработки глюкогана характерен следующий набор признаков: слабость, головокружение, тремор конечностей, изменение психики (тревожность, депрессивное состояние, беспричинное беспокойство), судороги, потеря сознания. Если при инсулиновой недостаточности лечение назначает эндокринолог, то при дефиците глюкогана необходима также помощь психотерапевта.
Причины возникновения недостаточности ПЖ
Факторы, способствующие сбоям в работе ПЖ, могут быть следующими:
- дегенеративные изменения железы;
- авитаминоз (недостаток витаминов В, С, Е, РР, никотиновой кислоты), провоцирующий заболевания печени и развитие желчнокаменной болезни;
- снижение содержания белка и анемия;
- погрешности в еде — много жирной, острой пищи в рационе, злоупотребление алкоголем;
- инфекционные заболевания желудка, ПЖ, 12-перстной кишки;
- обострение панкреатита или хронический панкреатит — воспаление ПЖ;
- гельминтоз;
- длительное употребление лекарственных средств;
- неправильное голодание;
- нарушение обмена веществ;
- расстройства деятельности тонкого кишечника и 12-перстной кишки, дегенеративные изменения кишечной микрофлоры;
- врожденные пороки развития ПЖ.
При этом происходит омертвение тканей ПЖ и замена их рубцовыми наростами и, как следствие, утрата ими своих функциональных способностей.
Диагностика патологических изменений ПЖ
В первую очередь лечащий врач проводит опрос пациента, выясняет отличающие ферментную недостаточность поджелудочной железы симптомы. Для диагностирования заболевания проводятся лабораторные анализы крови (на содержание гемоглобина и биохимических веществ, на уровень сахара), исследования наличия ферментов в моче, анализ кала и копрограмма на предмет содержания жиров (в норме не более 7%), эластазы-1 и состояния усвоения и переработки пищи организмом.
Для выявления дегенеративных изменений органов назначают УЗИ брюшной полости, КТ и МРТ. Важным методом диагностики является эндоскопическая ретроградная панкреатохолангиография (исследование протоков ПЖ и желчных протоков на предмет их проходимости и наличия келоидных образований). Для уточнения диагноза применяют метод прямого изучения секрета, полученного из ПЖ путем аспирации ПЖ, позволяющий определить содержание и объем поджелудочного сока.
Эндокринную недостаточность исследуют путем тестирования толерантности к глюкозе — проводят анализ крови, собранной натощак, и крови, собранной через 2 часа после приема пищи или 75 г глюкозы. Этот анализ показывает способность организма к выработке инсулина и переработке глюкозы.
О нарушении обмена глюкозы свидетельствуют следующие показатели: уровень глюкозы в крови не менее 6,7 ммоль/л; через 2 ч после приема 75 г глюкозы — 7,8-11,1 ммоль/л. В норме содержание глюкозы в крови не должно превышать 6,4 ммоль/л. Если уровень глюкозы в крови, взятой на голодный желудок, равен 7,8 ммоль/л или больше этого значения, то имеет место диабет.
Лечение заболеваний ПЖ
Для нормализации деятельности и устранения нарушений поджелудочной железы лечение назначается в зависимости от вида недостаточности: При выявлении признаков болезни, указывающих на недостаточность ферментов, назначают прием полиферментных лекарственных препаратов, заменяющих недостающие ферментивные вещества.
Экзокринная недостаточность поджелудочной железы, вызванная дефицитом внутрисекреторных панкреатитов, лечится приемом препаратов, содержащих энзимы (Мезим-форте, Панкреатин, Креон, Панзинорм-форте); рекомендуется употребление витаминных комплексов, содержащих жирорастворимые витамины А, D, E, K. Наиболее эффективным является препарат Мезим-форте, содержащий протеазу, амилазу и липазу, он может применяться пациентами юного возраста.
Лечение также предусматривает соблюдение диеты, направленной на контроль уровня сахара в крови, и прием препаратов, которые назначаются конкретно каждому пациенту. Питание должно быть дробным и частым (5-6 раз в день), употреблять следует больше овощей и злаковых, богатых углеводами (пшеничные и овсяные отруби), и белковую пищу.
При снижении активности ферментов для увеличения пищеварительной способности назначают препараты, стабилизирующие щелочную среду в ЖКТ (Омепразол, Пантопразол, Ланзопразол и др.). Обязательна терапия, направленная на излечение причин возникновения болезни: заболеваний желудка, ПЖ и 12-перстной кишки.
Лечение эндокринной недостаточности зависит от заболевания, возникшего в результате недостатка того или иного вида гормона. Наиболее распространенным недугом является сахарный диабет, провоцируемый недостаточной выработкой инсулина, что приводит к повышению концентрации глюкозы в крови. В основу лечебной терапии диабета заложены 3 принципа: восполнение инсулина; восстановление нарушений обменного процесса и гормонального фона; предотвращение возможных осложнений.
Большое значение имеет диета, увеличение физической активности больного, употребление лекарственных средств, снижающих уровень сахара, инсулинотерапия (для инсулинозависимых больных). В рационе должно содержаться до 60% углеводов медленного усвоения (черный хлеб, пшеничные отруби с пектином), 24% легких жиров и 16% белковой пищи. Диета предусматривает полный отказ от продуктов, содержащих сахарозу и фруктозу, легкоусвояемые углеводы (сладости, мучное и печеное, сладкие фрукты, газированные напитки), ограничение соленых и острых продуктов, некоторых видов бобовых.
За счет увеличения физических нагрузок происходит сгорание глюкозы без участия инсулина. Для пожилых людей и страдающих другими заболеваниями пациентов рекомендованы ежедневные пешие прогулки в течение 1-2 часов или быстрым шагом не менее 40 минут.
Назначение и дозировку препаратов, понижающих уровень сахара в крови, делает лечащий эндокринолог на основе полученных анализов. Как правило, назначают Глюкофаж, Сиофор, Метаморфин, Глютазон, Актос, Пиоглар и др.
Инсулинозамещающие средства назначаются при запущенных стадиях диабета, когда ПЖ практически перестает вырабатывать инсулин. Различают 2 вида производных субстанций и препаратов инсулина:
- Средства, вырабатываемые из компонентов инсулина человека (ДНК-рекомбинантная технология или полусинтетические);
- Средства, вырабатываемые из компонентов инсулина животного происхождения (в основном от свиней).
Наиболее эффективными являются инсулиновые препараты, выработанные из гормонов человека.
Прогнозы при недостаточности поджелудочной железы оставляют желать лучшего. Все зависит от степени поражения паренхимы. Учитывая тот факт, что патология развивается на фоне гибели значительной части органа, прием лекарств здесь потребуется на протяжении всей оставшейся жизни. Предупредить развитие данного состояния можно путем своевременной диагностики и лечения заболеваний ПЖ, отказа от приема алкоголя, курения.
Источник
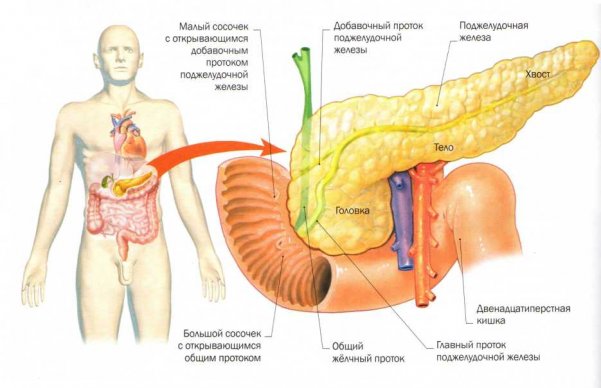
Поджелудочная или, как ее еще называют, панкреатическая железа является важным органом системы пищеварения, который несет ответственность за инкреторные и экскреторные функции. Благодаря всем биологически активным веществам, синтезируемым поджелудочной железой (ПЖ), в организме поддерживается биохимическое равновесие. Какие существуют гормоны поджелудочной железы и каковы их функции в организме – обо всем этом пойдет речь в данной статье.
Гормоны поджелудочной железы и их функции
Как работает железа?
Орган делится условно на две части – это экзокринная и эндокринная. Все они служат для выполнения своих определенных функций. Например, экзокринная часть занимает большую часть поджелудочной железы и служит для прорабатывания желудочного сока, который содержит большое количество различных ферментов, необходимых для переваривания пищи (корбоксипептидаза, липаза, трипсин и т. д.).
Поджелудочная железа
В состав эндокринной части ПЖ входят небольшие панкреатические островки, именуемые в медицине «островками Лангерганса». Их задача заключается в делении важных для существования гормонов, которые берут непосредственное участие в жировом, углеводном и белковом обмене. Но функции поджелудочной железы на этом не заканчиваются, так как данный орган, синтезируя определенные гормоны, производит пищеварительную жидкость, участвует в расщеплении пищи и ее усвоении. В зависимости от того, насколько корректно будет работать ПЖ, общее состояние здоровья человека может меняться.
Строение железы и «островки Лангерганса»
Классификация синтезируемых веществ
Все гормоны, формируемые панкреатической железой, являются тесно взаимосвязанными, поэтому нарушение выработки хотя бы одного из них может привести к развитию серьезных нарушений в организме и заболеваний, лечением которых нужно заниматься всю оставшуюся жизнь.
Поджелудочная железа и виды гормонов, которые она производит
Поджелудочная железа вырабатывает следующие гормоны:
- инсулин;
- глюкагон;
- соматостатин;
- панкреатический полипептид;
- вазоинтенсивный пептид;
- амилин;
- центропнеин;
- гастрин;
- ваготонин;
- калликреин;
- липокаин.
Гормоны поджелудочной железы
Каждый из вышеперечисленных гормонов выполняет свою определенную функцию, регулируя тем самым углеводный обмен в организме человека, а также влияя на функционирование различных систем.
Роль поджелудочной в пищеварении
Клиническое значение гормонов ПЖ
Если с гормонами, вырабатываемыми поджелудочной железой, все понятно, то с основными функциями, которые они выполнят, все намного сложнее. Рассмотрим каждый гормон ПЖ отдельно.
Инсулин
Из всех гормонов, которые синтезирует поджелудочная, инсулин считается главным. Он способствует нормализации уровня глюкозы в крови. Реализация данного процесса обусловлена следующими механизмами:
- активация клеточных мембран, за счет чего клетки организма начинают лучше усваивать глюкозу;
Роль инсулина в организме
- происходит стимуляция гликолиза (процесса окисления глюкозы);
- замедление процесса глюконеогенеза (биосинтеза глюкозы из неуглеводных веществ, таких как молочная кислота, глицерол и другие);
- улучшается приток полезных элементов в клетки организма (фосфатов, магния, калия);
- синтез белка значительно усиливается, а параллельно с этим его гидролиз подавляется. Благодаря этим функциям исключается белковый дефицит, благодаря чему усиливается иммунная система и улучшается синтез различных веществ, которые имеют белковое происхождение;
- активируются функции синтеза жирных кислот.
Гормон инсулин
На заметку! Присутствие достаточного количества инсулина в крови предупреждает развитие атеросклероза, снижает уровень «плохого» холестерина и предотвращает попаданию жирных кислот в кровеносную систему.
Глюкагон
Исходя из выполняемых функций, глюкагон по праву можно назвать гормоном-антагонистом инсулину. Основная задача глюкагона заключается в повышении количестве глюкозы в крови, что достигается за счет следующих функций:
- активация глюконеогенеза (выработка глюкозы из компонентов, имеющих неуглеводное происхождение);
- ускорение работы энзимов, за счет чего в ходе расщепления жиров повышается количество энергии;
- происходит расщепление гликогена, который потом попадает к кровеносную систему.
Глюкагон
Поскольку глюкагон является пептидным видом гормонов по своей структуре, он отвечает за множество функций и снижение его количества может плохо сказаться на функционировании многих систем.
Соматостатин
Еще один гормон, производимый поджелудочной. Он относится к группе полипептидных гормонов и служит для подавления синтеза таких веществ, как глюкагон, тиреотропные соединения, а также инсулин. При снижении уровня соматостатина в желудочно-кишечном тракте возникают серьезные нарушения. В первую очередь, такая реакция связана с тем, что данный гормон берет непосредственное участие в процессе выработки пищеварительных ферментов и желчи (соматотропин снижает их секрецию).
Соматостатин
В современной фармакологии соматотропин используется при создании различных лекарственных препаратов, которые назначаются пациентам, страдающим от нарушения синтеза гормона роста в организме. Если количество данного гормона значительно превышает норму, тогда повышается риск развития акромегалии – патологии, которая сопровождается чрезмерным увеличением размеров определенных частей тела больного. Как правило, разрастаются стопы, кости головы, нижние или верхние конечности. В редких случаях патологическим изменениям подвергаются отдельные внутренние органы.
Гормоны вырабатываются небольшими по размеру органами – железами внутренней секреции. Но значение этих веществ в организме огромно
Панкреатический полипептид
Открыли этот гормон не так давно, поэтому специалисты пока еще не полностью изучили все его функции и методы воздействия на человеческий организм. Известно, что панкреатический полипептид синтезируется в процессе принятия пищи, содержащей жиры, белки и глюкозу. Он выполняет следующие функции:
- снижение количество веществ, вырабатываемых пищеварительными ферментами;
- снижение мышечного тонуса желчного пузыря;
- предотвращение выброса желчи и трипсина.
Панкреатический полипептид и гастрины
На заметку! Согласно многочисленным исследованиям, панкреатический полипептид предотвращает повышенную растраты желчи и панкреатических ферментов. При дефиците данного гормона нарушаются обменные процессы в организме.
Вазоинтенсивный пептид
Особенность данного нейропептидного гормона заключается в том, что его может синтезировать не только поджелудочная железа, но также клетки спинного и головного мозга, тонкого кишечника и других органов. К основным функциям вазоинтенсивного пептида относятся:
- нормализация синтеза пепсиногена, глюкагона и соматостатина;
- замедление процессов всасывания воды стенками тонкого кишечника;
- активация желчевыделительных процессов;
- синтез панкреатических энзимов;
- улучшение работы панкреатической железы в целом, что способствует повышению количества синтезируемых бикарбонатов.
Вазоинтенсивный пептид синтезируется разными органами
Также вазоинтенсивноый пептид ускоряет процесс кровообращения в стенках внутренних органов, в частности, кишечника.
Амилин
Главная его функция заключается в повышении уровня моносахаридов, что, в свою очередь, защищает организм от избыточного количества глюкозы в крови. Также амилин способствует образованию соматостатина, снижению веса, нормализации работы ренинангиотензин-альдостероновой системы и биосинтеза глюкагона. Это далеко не все биологические функции, за которые отвечает амилин (например, он способствует снижению аппетита).
Амилин
Центропнеин
Еще одно вещество, вырабатываемое поджелудочной железой. Его основная задача заключается в увеличении просвета бронхов и активации дыхательного центра. К тому же данное белковое вещество улучшает корреляцию кислорода с гемоглобином.
Липокаин. Центропнеин. Ваготонин
Гастрин
Гормоноподобное вещество, синтезируемое желудком и поджелудочной железой. Гастрин способствует нормализации пищеварительных процессов, активизации синтеза протеолитического фермента (пепсина) и повышению кислотности желудка.
Обратите внимание! Наличие гастрина в организме способствует также осуществлению кишечной фазы пищеварения (ее еще называют «следующей»), что достигается за счет повышения синтеза секретина, соматостатина и других пептидных гормонов кишечника и поджелудочной.
Гастрин — что это
Ваготонин
Основная задача данного вещества заключается в стабилизации сахара в крови и ускорении кровообращения. К тому же ваготонин замедляет процесс гидролиза гликогена в мышечных тканях и клетках печени.
Ваготонин стабилизирует уровень сахара в крови
Калликреин
Еще одно вещество, вырабатываемое панкреатической железой. На протяжении времени, при котором калликреин находится в поджелудочной, он неактивен, но после попадания в 12-перстную кишку гормон активируется, проявляя свои биологические свойства (он нормализует уровень глюкозы).
Калликреин-кининовая система
Липокаин
Действие гормона заключается в предотвращении такой патологии, как жировая дистрофия печени, что обусловлено активацией обмена жирных кислот и фосфолипидов. Также липокаин способствует усилению эффекта других липотропных веществ, среди которых холин и метионин.
Функции липокаина
Методы диагностики
Нарушение выработки того или иного гормона панкреатической железы может привести к различным патологиям, поражающим не только поджелудочную, но и другие внутренние органы. В таких случаях требуется помощь врача-гастроэнтеролога, который перед тем, как назначить курс терапии, должен провести диагностическое обследование для постановления точного диагноза. Ниже приведены наиболее распространенные процедуры, проводимые при нарушении работы поджелудочной.
Диагностика заболеваний поджелудочной железы
Таблица. Диагностические исследования поджелудочной железы.
| Название процедуры | Описание |
|---|---|
УЗИ | Ультразвуковое исследование является одним из самых популярных и эффективных способов диагностики патологий поджелудочной железы и других внутренних органов. С его помощью можно определить новообразования, кисты, появление камней или развитие воспалительного процесса. |
Эндоультрасонография | В процессе проведения эндоультрасонографии можно обследовать панкреатическую ткань на наличие патологических изменений. Также с помощью данной процедуры врач обследует лимфатические узлы, если в этом есть необходимость. |
КТ | Эффективный способ диагностики панкреатической железы, так как с помощью компьютерной томографии можно обнаружить возможные атрофические процессы, псевдокисты и различные новообразования. |
Биопсия | В ходе данной процедуры проводится микроскопическое исследование панкреатической ткани. С его помощью можно выявить воспалительный процесс и определить, злокачественное или доброкачественное образование возникло в исследуемом органе. |
Анализ крови и мочи | На основе результатов проведенных анализов можно определить уровень аминокислот, прямого билирубина, серомукоида и других веществ, указывающих на развитие того или иного заболевания. |
Копрограмма | При лабораторном исследовании кала врач может выявить частицы крахмала, жиров, мышечных волокон или клетчатки – это все говорит о нарушении работы поджелудочной железы. |
Ультразвуковое исследование
На заметку! В качестве дополнения к вышеперечисленным методам диагностики врач может назначить еще одну процедуру – биохимический анализ крови. В отличие от общего анализа, биохимический анализ крови позволяет не только определять возможные инфекционные заболевания, но также их вид.
К чему приводит нарушение гормонального баланса
Как уже отмечалось ранее, гормоны панкреатической железы – это незаменимые элементы, участвующие в процессе пищеварения. Даже незначительные нарушения их синтеза может привести к серьезным осложнениям (заболеваниям, сбоям в работе определенных систем или органов и т. д.).
Эндокринная система человека
При избытке гормонов панкреатической железы, например, может возникнуть злокачественное образование (чаще всего на фоне увеличения количества глюкагона) или гликемия (при избытке инсулина в крови). Определить, правильно ли работает ПЖ и соответствует ли норме уровень гормонов, можно только после диагностического обследования. Опасность заключается в том, что многие заболевания, связанные со снижением или повышением уровня гормонов, могут протекать без каких-либо ярко выраженных симптомов. Но выявить нарушения можно при отслеживании реакций своего организма на протяжении длительного периода.
Норма, гипо- и гипергликемия
В первую очередь, нужно уделять внимание следующим моментам:
- снижение остроты зрения;
- чрезмерно высокий аппетит (больной не может наесться);
- частое мочеиспускание;
- повышенное потоотделение;
- сильная жажда и появление сухости в полости рта.
Нельзя недооценивать роль гормонов ПЖ в функционировании человеческого организма, так как даже при незначительных нарушениях синтеза этих гормонов могут развиться серьезные патологии. Поэтому рекомендуется в качестве профилактики проходить диагностические осмотры у врачей с целью предупреждения нарушений работы поджелудочной железы. Достаточно 1-2 раза в год обращаться к врачу для проведения профилактического осмотра, чтобы предупредить не только различные нарушения в работе панкреатической железы, но и другие проблемы с органами ЖКТ. Также периодические обследования рекомендуется проходить и у других врачей, например, у стоматолога, дерматолога, невропатолога.
Гормоны поджелудочной железы очень важны
Видео – Гормоны поджелудочной железы
Источник