Хирургическое лечение псевдокист поджелудочной железы
Псевдокиста поджелудочной железы — это лишенное эпителиальной выстилки кистозное скопление жидкости с высоким содержанием ферментов поджелудочной железы. Локализуется данное образование в паренхиме органа или в прилежащих участках брюшной полости (в малом перитонеальном мешке).
Причины псевдокист поджелудочной железы
Существует несколько значимых причин в развитии болезни. Основными являются:
- Большинство случаев заболевания связано со злоупотреблением алкоголем.
- Второе место среди причин занимают заболевания желчных путей, осложнением которых и являются псевдокисты.
- Осложнение острого панкреатита. Он приводит к образованию псевдокист ПЖ в 2-3% случаев.
- Осложнение хронического панкреатита — причина в 10%. При хроническом панкреатите псевдокисты проявляются изменениями типичной картины боли.
- У детей возникновение болезни связывают с врожденными анатомическими нарушениями.
Таким образом все факторы, которые приводят к развитию панкреатита, холецистита, холангита и других, являются причинами псевдокист поджелудочной железы.
Симптомы и осложнения псевдокист поджелудочной железы
В хирургической практике при данном заболевании клиническая картина зависит от многих факторов, таких как длительность процесса, наличие сопутствующей патологии, проводимое лечение и другие.
- Боль в животе — самый частый симптом псевдокист поджелудочной железы. Встречается с частотой 86-90%. Локализуется боль в области левого подреберья и эпигастрия, ноющего и тупого характера, нередко опоясывающая.
- Тошнота, рвота — встречается в 72% случаев. Связано появление этих симптомов со сжатием структур, то есть происходит обстуркция выхода из желудка и 12-перстной кишки. При сдавлении общего желчного протока появляется ещё один важный симптом — желтуха (в 13%).
- Пальпируемая масса — в половине случаев (50%). При пальпации определяется опухолевидная масса в области проекции поджелудочной железы.
- В 35% у пациентов наблюдается потеря веса.
- Выпот в плевру — в 15%. Выпот обычно наблюдается в плевру левого легкого.
- При разрыве псеводкисты наблюдаются: сердечные и специфические симптомы.
— Сердечные: тахикардия, гипотензия и шок (в зависимости от потери жидкости).
— Специфические симптомы разрыва псевдокисты: при прорыве в брюшную полость — возникает напряжённый живот, сильная боль и симптомы перитонита. - В случае инфицирования псевдокисты: повышение температуры до 37,9-39,0 градусов, озноб и нейтрофильный лейкоцитоз.
- Кровотечение из псевдокисты: гипотензия, увеличивающееся уплотнение в брюшной полости. Обычно прорывается в артерии селезенки или желудка и 12-перстной кишки.
Диагностика псевдокисты поджелудочной железы
Важным диагностическим критерием является правильно собранный анамнез, наличие в прошлом заболеваний поджелудочной железы (панкреатит, сахарный диабет, опухоли), проблем с желчным пузырём и протоками, злоупотребление алкоголем, курение. Помимо этого, важным по прежнему остаётся клиническая картина: появление болей, тошноты, рвоты и других симптомов.
Лабораторные анализы мало помогают в диагностике и полезны лишь для предупреждения развития осложнений.
Среди лабораторных обследований значение могут иметь:
- Амилаза. При псевдокисте нормальное значение до 50% от наблюдаемого.
- Полный клинический (общий) анализ крови (ОАК). При наличии лейкоцитоза в ОАК следует заподозрить инфицирование полости кисты, а низкий гематокрит (снижение гемоглобина, эритроцитов) связан с кровотечением из псевдокисты.
- Электролиты, азот мочевины крови, креатинин, глюкоза. При псевдокисте выявляется гипокальциемия, гипокалиемия при избыточное утрате жидкости, гипомагниемия при злоупотреблении алкоголем и гипергликемия (уровень сахара значительно повышен).
Специальные/инструментальные методы обследования:
- Компьютерная томография — является самым предпочтительным методом в диагностике и показан во всех случаях подозрения на данное заболевание.
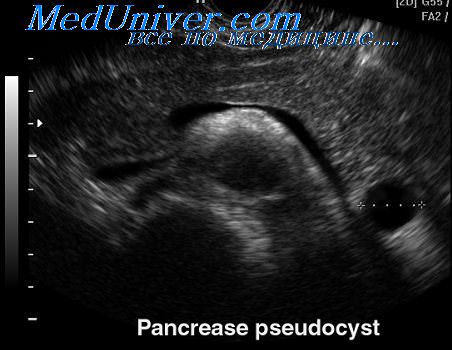
- Ультразвуковое исследование. Важное значение имеет как для первичной диагностики, так и для динамического наблюдения за развитием ранее обнаруженной псевдокисты, поскольку позволяет следить за её размерами.
- Ангиография сосудов поджелудочной железы. Полезна в случаях кровотечения из псевдокисты и для дифференциальной диагностики с другими заболеваниями (в частности с разрывом аневризмы брюшной аорты), однако применяется очень редко из-за нестабильности пациента.
Лечение псевдокист поджелудочной железы
При нестабильном/тяжёлом состоянии проводится триада реанимации, согласно ABC-алгоритма с дополнительным снабжением кислорода, мониторингом сердечной деятельности и внутривенным введением 0,9%-ого физиологического раствора. Переливание кровепродуктов может применяться при геморрагии (кровотечении) из псевдокисты. При неукротимой тошноте/рвоте показано назогастральное отсасывание, а также применение противорвотных средств — прохлорперазина. При выраженном болевом синдроме может применяться меперидин.
Удаление псевдокисты поджелудочной железы: хирургическое лечение.
Вариантами хирургического лечения псевдокист поджелудочной железы могут быть:
- Наблюдение без острого вмешательства.
- Хирургическое иссечение (однако возможно в немногих случаях).
- При крайне тяжёлом состоянии или при незрелом состоянии стенки кисты требуется наружное дренирование — частота до 20%.
- Для большинства пациентов предпочтительно внутреннее дренирование псевдокист поджелудочной железы.
Одним из методов, использующих в некоторых клиниках до сих пор является марсупиализация псевдокисты.
Суть этого метода удаления кисты состоит в том, что после вскрытия псевдокисты эвакуируется её содержимое, а разрезанные края раны циркулярно подшиваются к коже и париетальной брюшине. Заканчивают операцию установкой дренажа и стерильных салфеток в полость псевдокисты. Результат операции — опорожнение кисты происходит наружу.
В настоящее время применяются операции внутреннего дренирования псевдокисты — то есть содержимое этой полости отводится непосредственно в органы желудочно-кишечного тракта (желудок, кишечник).
Варианты внутреннего дренирования:
- Трансвентрикулярная цистогастростомия по Юрашу. Считается одной из самых простых в выполнении и довольно эффективной операцией.
Доступ при данной операции — лапаротомия.
Ход операции: после попадания в брюшную полость, производится разрез передней стенки желудка размером 10 см. С помощью крючков раздвигается разрез и обнажается задняя стенка желудка, которая выпячивается в результате давления на неё псевдокисты. Пунктируют прямо через заднюю стенку её просвет с помощью толстой иглы, отсасывают содержимое. Затем прямо над местом пункции делается небольшой разрез с целью создать общую полость между желудком и псевдокистой, что в итоге приводит к опорожнению содержимого кисты в желудок.
Завершают хирургическое вмешательство наложением двухрядного шва на переднюю стенку желудка. Что касается передней брюшной стенки — она заживает первичным натяжением без установки дренажных трубок. - Трансдуоденальная цистодуоденостомия по Кефшнеру — аналогична цистогастростомии, но хирургическое лечение предусматривает наложение соустья между кистой и 12-перстной кишкой. Применяется при невозможности произвести операцию по Юрашу, но эффективность такой операции остаётся на достаточно высоком уровне.
- Цистоеюностомия по Hente — один из старых, но также до сих пор применяемых методов хирургического лечения псевдокист поджелудочной железы.
Суть операции состоит в наложении анастомоза между тощей кишкой и кистой с выключением тонкой кишки или без. - Радикальное лечение: применяется при кистах небольших размеров, а вышеперечисленные вмешательства внутреннего дренирования при кистах крупного размера. Небольшие кисты тела и хвоста поджелудочной железы принято радикально иссекать в ходе операции резекции соответствующего участка. То есть удаляют часть поджелудочной вместе с мелкой кистой. Это делается ввиду того, что длительное существование таких кист приводит к хроническому панкреатиту и его осложнениям.
Лекарственное лечение псевдокист поджелудочной железы (в условиях стационара):
- Калия хлорид (при гипокалиемии) — 10 ммоль/час внутривенно.
- Кальция глюконат 10% (при гипокальциемии) — 10 мл внутривенно (в/в) в течение 15-20 минут.
- Магния сульфат: 16 ммоль (2 г) в 50 мл D5W в течение 20 минут.
- Меперидин (обезболивание): 25-50 мг в/в каждые 3-4 часа.
- Прохлоперазин (при рвоте): 5-10 мг в/в.
Источник
Псевдокисты поджелудочной железы. Хирургическое лечение псевдокист поджелудочной железы.Существует множество хирургических операций, используемых для лечения псевдокист поджелудочной железы. Выбор метода операции зависит от анатомических особенностей и имеющейся патологии, а также от общего состояния пациента. Необходимо учитывать и такие факторы, как размер и локализация псевдокисты, состояние ее стенки, ее взаимоотношения с желудком или двенадцатиперстной кишкой, наличие осложнений (быстрый рост с угрозой разрыва кисты или прорыв ее в брюшную полость, активное кровотечение, вызванное эрозией артерии или разрывом псевдоаневризмы, псевдоаневризма без кровотечения, массивное нагноение псевдокисты, возраст и общее состояние пациента и т. д.). Формирование анастомоза между кистой и пищеварительным трактом желудком, гощей кишкой или двенадцатиперстной кишкой — используется наиболее часто и дает наилучшие результаты. Другие операции — наружное дренирование псевдокисты под контролем УЗИ или компьютерной томографии, марсупиализация, резекция поджелудочной железы, комбинация медикаментозной терапии и хирургического вмешательства (эмболизация кровоточащей артерии или ее окклюзия путем катетеризации артерии, выполняемой во время хирургического вмешательства, и т. д.) — используются реже. Все это придает особое значение полному дооперационному обследованию больных с псевдокистами поджелудочной железы, которое позволяет разработать наиболее подходящий план оперативного вмешательства в каждом отдельном случае. Обязательным является рентгенологическое исследование грудной клетки из-за возможности левостороннего или двустороннего плеврального выпота. Необходимо выполнить также рентгенологическое исследование верхних отделов желудочно-кишечного тракта, чтобы определить взаимоотношения псевдокисты с желудком, двенадцатиперстной кишкой и кишечником. Ультразвуковое исследование важно не только для диагностики кисты, но и для наблюдения в динамике за изменением ее размеров, а также для оценки состояния стенки кисты и установления наличия желчных конкрементов или расширения желчных протоков. Если возможно, необходимо выполнить компьютерную томографию, чтобы получить еще более точные данные. В некоторых случаях, в дополнение к УЗИ, для выявления желчных камней можно выполнить холецистографию. Можно выполнить чрескожную чреспеченочную холангиографию. особенно при наличии расширения желчных протоков или желтухи. Полезной бывает также эндоскопическая ретроградная холангиопанкреатография, но ее выполняют с предельной осторожностью, т.к. она может привести к инфицированию желчных путей. Иногда при эндоскопической ретроградной холангиопанкреатографии удается законтрастировать проток поджелудочной железы и псевдокисту. Наличие сообщения между протоком поджелудочной железы и псевдокистой предполагается во всех случаях, но наглядно продемонстрировать его не всегда возможно, вероятно, из-за того, что это соединение действует подобно клапану.
Если псевдокиста осложняется активным кровотечением, очень важно выполнить селективную артериографию чревного ствола и верхней брыжеечной артерии, чтобы установить источник кровотечения и принять решение о наиболее адекватном оперативном вмешательстве с учетом анатомических особенностей. Некоторые авторы полагают, что всех пациентов с псевдокистами поджелудочной железы необходимо подвергать селективной ангиографии даже при отсутствии кровотечения, для того чтобы выявить псевдоаневризмы, которые могут кровоточить в послеоперационном периоде. Важно помнить, что для развития стенки псевдокисты требуется около шести недель: за это время она должна достаточно окрепнуть для удержания швов. Иногда стенка псевдокисты формируется раньше, но быть абсолютно уверенным в этом трудно; часто несостоятельность швов бывает вызвана незрелостью стенки псевдокисты. Чтобы определить степень зрелости стенки псевдокисты до операции, кроме клинической картины следует ориентироваться на данные компьютерной томографии, ультразвукового исследования, а также на уровень «остаточной амилазы» в крови. 30-40% псевдокист поджелудочной железы спонтанно разрешаются в течение 6 недель после их появления и поэтому не требуют оперативного лечения. По прошествии 6 недель кисты редко разрешаются спонтанно и более склонны к осложнениям. Наружное дренирование псевдокисты поджелудочной железыНаружное дренирование псевдокисты поджелудочной железы показано, когда киста быстро растет и существует угроза ее прорыва в брюшную полость. До тех пор пока стенка кисты не созрела, ее невозможно анастомозировать с пищеварительным трактом. Для наружного дренирования кисты производят срединный разрез между мечевидным отростком и пупком. Содержимое кисты аспирируют шприцем с иглой № 16. Производят бактериологическое и цитологическое исследование жидкости, определяют уровень ферментов. Затем кисту пунктируют троакаром, все ее содержимое удаляют. В кисту помещают трубку для постоянного дренирования и, если возможно, закрепляют ее кисетным швом. Дренажную трубку выводят через небольшой разрез в брюшной стенке и присоединяют к системе для постоянного дренирования. Брюшную стенку ушивают послойно нерассасывающейся нитью. Если псевдокиста разорвалась до операции, вмешательство производят, как описано выше. Наружное дренирование псевдокисты не является операцией выбора. Это только неотложное решение проблемы, которое может приводить к осложнениям, таким как формирование свищей, повреждения кожи в результате действия ферментов и частые рецидивы, ухудшающие течение заболевания и повышающие летальность. Псевдокисты, которые увеличиваются до опасного размера, можно также пунктировать чрескожным доступом под контролем УЗИ или компьютерной томографии. Чрескожное дренирование должно выполняться в учреждениях, имеющих достаточный опыт проведения таких процедур. Показано, что у больных, которым выполнено чрескожное дренирование псевдокист, рецидивы возникают значительно чаще, чем у тех, которым выполнена хирургическая операция. — Вернуться в оглавление раздела «Неотложная хирургия.» Оглавление темы «Операции при портальной гипертензии. Хирургическая анатомия панкреаз.»: |
Источник
MODERN APPROACHES IN THE TREATMENT OF PANCREATIC PSEUDOCYSTS
Doolatbek Ibraimov
сandidate of medical skeins, surgeon of city clinical hospital № 1,
Kyrgyzstan, Bishkek
АННОТАЦИЯ
Представлены результаты комплексного лечения 59 больных с псевдокистами поджелудочной железы, у 48 выполнено традиционное оперативное лечение, осложнения были у 10 пациентов (16,9 %) и 11 пациентов прооперированы по усовершенствованной нами методике наружного дренирования.
ABSTRACT
The results of the complex treatment of 59 patients with pancreatic pseudocysts, 48 have fulfilled the traditional surgery, the complications were 10 patients (16,9 %) and 11 patients were operated for improved contact method external drainage.
Ключевые слова: поджелудочная железа, псевдокисты, ультразвуковое исследование, оперативное лечение.
Keywords: pancreas, pseudocysts, ultrasound examination, surgery treatment.
Введение. Проблема лечения псевдокист поджелудочной железы в хирургии остается нерешенной [1, с. 28; 3, с. 79; 14, с. 261]. Их оперативное лечение относится к числу первостепенных задач в абдоминальной хирургии, так как они возникают после перенесенных заболеваний поджелудочной железы в основном после острого и хронического панкреатита, а также нередко кисты возникают после травм брюшной полости с преимущественным поражением поджелудочной железы [4, с. 91; 8, с. 102; 12, с. 526].
Диагностика кист поджелудочной железы в настоящее время не представляет сложностей и основным диагностическим методом является ультразвуковое исследование, а в неясных случаях большинство исследователей используют КТ и МРТ [2, с. 25; 5, с. 158; 7, с. 84; 15, с. 374]. Ценность ультразвукового исследования состоит в том, что при этом методе удается не только определить размеры, локализацию, но и установить степень зрелости кисты, что является основным критерием для выбора метода оперативного лечения.
В литературе представлено много методов в лечении кист поджелудочной железы и в основном они сводятся к следующим: пункционно-дренирующий метод, который выполняется под контролем ультразвукового исследования, но он далеко не всегда позволяет добиться клинического выздоровления, после него нередко возникает рецидив заболевания [6, с. 90; 11, с. 120]. Другим методом является наружное дренирование кист, который также не лишен такого недостатка как рецидив. Более широко используется наложение внутренних анастомозов таких как: панкреатоцистодуоденоанастомоз, панкреатоцистогастроанастомоз, панкреатоцистоеюноанастомоз с применением назокистозного дренирования [9, с. 212; 10, с. 361; 13, с. 490], но и они не лишены такого недостатка как воспаление носовых ходов и ротоглотки, стриктура анастомоза и при этом не всегда удается добиться санации полости кисты и ее облитерацию, и при локализации кист в хвосте и теле поджелудочной железы с третьей степенью зрелости кисты возможно выполнение энуклеации кисты, но его удается выполнить не всегда.
Все перечисленное явилось основанием для поиска более современных методов лечения, которые обеспечивали бы клиническое выздоровление. Все это послужило основанием для выполнения нашего исследования.
Цель работы: Разработать метод наружного дренирования при двойном внутреннем дренировании кист поджелудочной железы и представить их результаты.
Материал и методы исследования
В хирургическом отделении ГКБ № 1, г. Бишкек оперативное лечение по поводу псевдокист поджелудочной железы было выполнено у 59 больных. Из числа поступивших пациентов преобладали мужчины и возраст их колебался от 30 до 76 лет, но наиболее часто поступали больные в трудоспособном возрасте (от 30 до 50 лет). Основными жалобами при поступлении являлись боли в эпигастрии и левом подреберье, чувство тяжести там же, периодическая тошнота и нарастающая слабость. Но данные объективного исследования были мало информативны.
В диагностике псевдокист поджелудочной железы кроме анамнеза и объективного исследования, основным было УЗИ, а по показаниям выполнялись КТ или МРТ. По результатам УЗИ определяли локализацию псевдокист, их количество и степень зрелости, что являлось для нас основанием для выбора доступа и объема предполагаемой операции. Помимо вышеперечисленных методов определяли общий анализ крови, показатели функционального состояния печени, почек и поджелудочной железы. Результаты исследований обрабатывались путем применения относительных показателей.
Результаты и их обсуждение
После всестороннего клинического обследования, 59 больных с псевдокистами поджелудочной железы госпитализированы в хирургическое отделение нашей клиники. Всем проводилась предоперационная подготовка, направленная на приостановление прогрессирования патологических изменений в самой железе, а также на своевременное предупреждение осложнений, затем проводилась оперативное вмешательство. Типы операций даны в таблице 1.
Таблица 1.
Типы операций при псевдокистах поджелудочной железы
Тип операций | Всего | из них возникли осложнения | |||||
абс | % | цистодигистив-ный рефлюкс | воспа-ление носовых ходов | остаточ-ная полость | плеврит | рецидив кисты | |
Панкреато- цистогастростомия | 29 | 49,2 | 1 | 2 | 1 | ||
Панкреатоцисто- еюноанастомоз | 4 | 6,8 | 1 | ||||
Панкреатодуоде-нальная резекция | 1 | 1,7 | 1 | ||||
Дистальная резекция ПЖ. | 5 | 8,5 | |||||
Дренирование абцесса поджелудочной железы | 1 | 1,7 | 1 | ||||
Наружное дренирование кисты | 8 | 13,5 | 3 | ||||
Двойное внутреннее с наружным дренированием по нашей методике | 11 | 18,6 | |||||
Итого | 59 | 100,0 | 1(1,7 %) | 3(5,1 %) | 2(3,4 %) | 1(1,7 %) | 3(5,1 %) |
У 29 пациентов с псевдокистами поджелудочной железы произведена операция с наложением панкреатоцистогастроанастомоз, так как, размер псевдокист не превышал 10 см. и степень их зрелости составлял IIстепень. Для санирования в послеоперационном периоде в полость псевдокисты устанавливали наружный назокистозный зонд. Панкреатоцистоеюноанастомоз наложен у 4 больных, им так же был установлен назокистозный зонд, которые в конечном итоге в связи с длительным присутствием вызвали осложнения. Дистальная резекция хвоста поджелудочной железы по поводу панкреатоцистоаденомы выполнено у 5, а у 8больных оперативное вмешательство завершена наружным дренированием, в связи с тем, что интраоперационно обнаружено нагноение псевдокист поджелудочной железы. Несмотря на то, что после операции полость псевдокисты промывалась физиологическим раствором хлорида натрия с концентрацией озона 8–10 мкг/мл, облитерация длилось до 18 дней. У одного больного был вскрыт и дренирован абсцесс головки поджелудочной железы, а другому произведена панкреатодуоденальная резекция по поводу цистоаденокарциномы головки, еще у одной пациентки удалось выполнить идеальнуюцистэктомию хвостового отдела поджелудочной железы.
При использовании традиционного оперативного подхода в лечении кист поджелудочной железы осложнения отмечены нами у 10 больных (16,9 %).
При цистогастроанастомозе из 29 больных осложнения имели место у 4. У 1 пациентки после операции возник цистодигистивный рефлюкс, у 2 больных отмечен воспалительный процесс носовых ходов, ротоглотки и пищевода что потребовало преждевременного удаления зонда до восстановления функции анастомоза и у 1 пациентки к моменту выписки при УЗИ контроле обнаружена остаточная полость.
При наложении цистоеюноанастомоза из 4 оперированных у 1 возник воспалительный процесс носовых ходов, других осложнений в этой группе не наблюдали.
При панкреатодуоденальной резекции, выполненной у одного больного, у него же возник плеврит, выполнялись плевральные пункции и усилена антибактериальная терапия.
Наружное дренирование выполнено нами у 8 больных с нагноившимися кистами поджелудочной железы. Несмотря на длительность пребывания в стационаре и массивной антибиотикотерапии у 3 из них возник рецидив заболевания. Всего осложнений было у 10 больных из 48, что составило 16,9 %.
Учитывая, недостатки применения после операции назокистозного дренирования при псевдокистах поджелудочной железы нами была усовершенствована методика наружного дренирования (Патент № 1667 от 29.08.2014 г. КР.). Схема дана на (рис. 1).

Рисунок 1. Метод одномоментного двойного внутреннего с наружным дренированием псевдокисты поджелудочной железы: 1 – желудок; 2 – поджелудочная железа; 3 – псевдокиста; 4 – гастроцистоанастомоз; 5 – дренажная трубка; 6 – цистоеюноанастомоз; 7 – двенадцатиперстная кишка; 8 – тощий кишечник
11 пациентам с псевдокистами поджелудочной железы, размер которых превышал 10 см произведена операция по усовершенствованной нами методике наружного дренирования.
Сущность нашей методики заключается в следующем: выполнялась верхне-срединная или левоподреберная лапаротомия в зависимости от локализации кисты. Производили гастротомию, выделяли стенку псевдокисты сее последующей пункцией, участок из стенки брали на гистологическое исследование, а содержимое направляли в лабораторию на биохимический анализ. После эвакуации содержимого из полости пункционным методом, вскрывали полость псевдокисты поджелудочной железы, тщательно осматривали ее, часто содержимым оказывались некротические массы и секвестры, сформировавшиеся в плотные образования, которые обязательно удалялись. Далее формировали традиционный панкреатоцистогастроанастомоз. На верхней латеральной стенке псевдокисты производили небольшой разрез и проводили тонкий силиконовый дренаж в ее полость с последующей фиксацией его кетгутом, затем выводили в левом подреберье. Такой наружный силиконовый дренаж необходим чтобы в послеоперационном периоде была возможность санации полости псевдокисты антисептическими растворами, с целью более быстрой ее облитерации и следить за состоянием анастомоза. Затем общепринятым методом накладывали панкреатоцистоеюноанастомоз на выключенной петле по РУ.
После проведенного оперативного вмешательства полость псевдокисты ежедневно промывалась 0,02 % антисептическим раствором декаметоксин который обладает мощным бактерицидным, бактериостатическим и антиоксидантным действием. Затем проводили рентгенконтрастное исследование, при удовлетворительном функционировании анастомозов, сокращении полости псевдокисты, отсутствия отделяемого из дренажной трубки, то последний удалялся. При использовании нашей методики в послеоперационном периоде осложнений не наблюдалось.
Пребывание в стационаре составило 10,0±0,32 койко-дней. У всех 11 пациентов анастомоз состоятельный и функционирует удовлетворительно, а при ультразвуковом исследовании дополнительных образований в поджелудочной железе не выявлено, а у больных которым было использовано назокистозное дренирование пребывание в стационаре составило 15,8+1,12 койко дней, у 3 из них к моменту выписки отмечено наличие остаточной полости при УЗИ.
Таким образом, усовершенствованная нами методика наружного дренирования оказалось эффективной в лечении кист поджелудочной железы с размером кист более 10 см.
Выводы:
- Традиционное оперативное лечение (гастроцистоанастомоз с наружным назокистозным дренированием) имеет ряд недостатков: воспаление носовых ходов и ротоглотки, цистодигистивный рефлюкс, длительный срок облитерации кисты, наличие остаточной полости.
- Усовершенствованный нами метод наружного дренирования псевдокист поджелудочной железы снижает вероятность возникновения цистодигистивного рефлюкса, анастомозита, обеспечивая быструю облитерацию полости псевдокисты, тем самым ведет к сокращению сроков пребывания больного в стационаре.
Список литературы:
- Бескосный А.А. Критерии прогноза тяжелого течения острого панкреатита / А.А. Бескосный, С.А. Касумьян // Анналы хирургической гепатологии. – 2003. – № 1. – С. 24–32.
- Гостищев В.К. Диагностика и лечение осложненных постнекротических кист поджелудочной железы / В.К. Гостищев, А.Н. Афанасьев, А.В. Устименко // Хирургия. – 2006. – № 6. – С. 25–27.
- Дарвин В.В. Острый деструктивный панкреатит: современное хирургическое лечение / В.В. Дарвин, С.В. Онищенко, Е.А. Краснов // Анналы хирургической гепатологии. – 2014. – Т. 19, № 4. – С. 76–83.
- Лубянский В.Г. Патогенез формирования и результаты хирургического лечения кишечных свищей у больных с панкреонекрозом. // Вестник хирургии. – 2012. – № 1. – С. 88–93.
- Новые технологии в диагностике и оперативном лечении постнекротических осложнений острого панкреатита / А.Б. Рейс, С.В. Морозов, В.Л. Полуэктов и др. // Омский научный вестник. – 2013. – № 1 (118). – С. 156–159.
- Пункции и дренирование жидкостных скоплений при остром панкреатите и его осложнениях / Б.Л. Дуберман, Д.В. Мизгирев, А.Н. Пономарев и др. // Анналы хирургической гепатологии. – 2008. – № 1. – С. 87–93.
- Протоколы диагностики и лечения острого панкреатита на разных стадиях заболевания / C.Ф. Багненко, А.Д. Толстой, В.Р. Гольцов // Неотложная и специализированная хирургическая помощь: Матер. I конгресса московских хирургов. – М., 2005. – С. 84–85.
- Прокофьев О.А. Псевдокисты поджелудочной железы: какую тактику избрать / О.А. Прокофьев, Г.Г. Ахаладзе, Э.И. Гальперин // Анналы хирургической гепатологии. – 2001. Т. 6, № 2. – С. 100–105.
- Результаты хирургического лечения псевдокист поджелудочной железы / С.В. Тарасенко, Т.С. Рахмаев, А.А. Копейкин и др. // Хирургическая практика. – 2011. – № 3.
- Хирургическая тактика при псевдокистах поджелудочной железы / А.Е. Кузьменко, С.А. Шаталов, С.В. Межаков и др. // Вестник неотложной и восстановительной медицины. – 2012. – Т. 13, № 3. – С. 359–361.
- Харьков Д.П. Псевдокисты поджелудочной железы: эффективность чрезкожной миниинвазивной технологии формирования панкреатоцистогастроанастомоза на стенде / Д.П. Харьков, А.М. Федорук, А.В. Савченко // Анналы хирургической гепатологии. – 2015. – Т. 20, № 3. – С. 117–124.
- Beger H.G. Deseases of the pancreas / H.G. Beger, S. Matsuno, J.L. Cameron. – 2007. – 950 p.
- Brugge W.R. Approaches to the drainage of pancreatic pseudocysts / W.R. Brugge // Curr Opin Gastroenterol. – 2004. – Vol. 20. – Р. 488–492.
- Medical treatment of acute pancreatitis/ J. Mayerle, Р. Simon, М. Lerch et al. // Gastroenterol Clin N Am. – 2004. – Vol. 33. – P. 855–869.
- Naoum E. Pancreatic pseudocysts: 10 years of experience / E. Naoum // J Hepatobiliary Pancreat Surg. – 2003. – Vol. 10. – Р. 373–376.
Источник