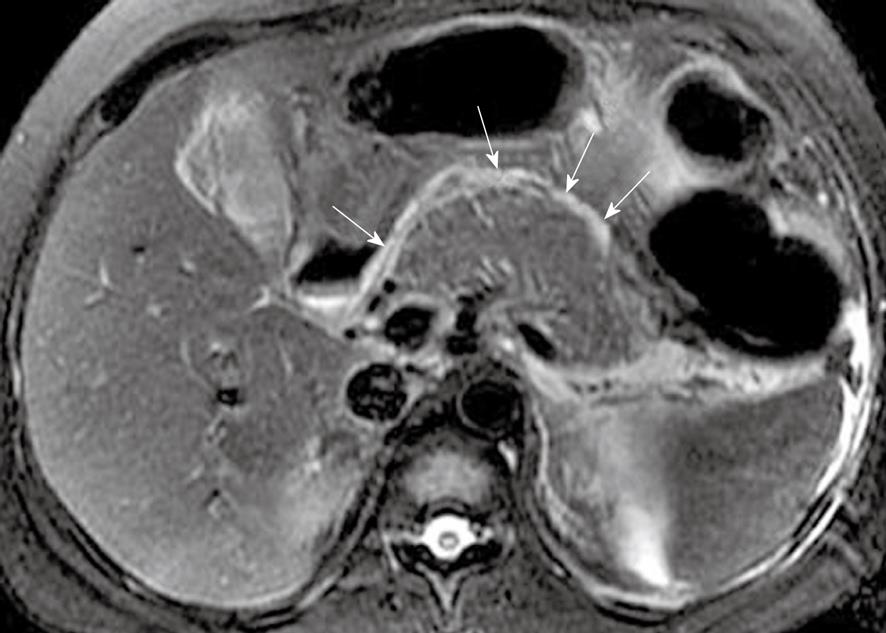
Холангиостомия при раке поджелудочной железы
òÁË ÐÏÄÖÅÌÕÄÏÞÎÏÊ ÖÅÌÅÚÙ — ÏÐÕÈÏÌÅ×ÏÅ ÐÏÒÁÖÅÎÉÅ, ÉÓÈÏÄÑÝÅÅ ÉÚ ÐÁÎËÒÅÁÔÉÞÅÓËÉÈ ÐÒÏÔÏËÏ× ÉÌÉ ÐÁÒÅÎÈÉÍÙ ÐÏÄÖÅÌÕÄÏÞÎÏÊ ÖÅÌÅÚÙ.
óÉÍÐÔÏÍÙ ÒÁËÁ ÐÏÄÖÅÌÕÄÏÞÎÏÊ ÖÅÌÅÚÙ ×ËÌÀÞÁÀÔ ÔÏÛÎÏÔÕ, ÐÏÔÅÒÀ ÁÐÐÅÔÉÔÁ, ÂÏÌÉ × ×ÅÒÈÎÅÊ ÞÁÓÔÉ ÖÉ×ÏÔÁ, ÎÁÒÕÛÅÎÉÅ ÆÕÎËÃÉÉ ËÉÛÅÞÎÉËÁ, ÓÎÉÖÅÎÉÅ ÍÁÓÓÙ ÔÅÌÁ, ÖÅÌÔÕÛÎÏÅ ÏËÒÁÛÉ×ÁÎÉÅ ÓËÌÅÒ É ×ÉÄÉÍÙÈ ÓÌÉÚÉÓÔÙÈ ÏÂÏÌÏÞÅË. äÌÑ ×ÙÑ×ÌÅÎÉÑ ÒÁËÁ ÐÏÄÖÅÌÕÄÏÞÎÏÊ ÖÅÌÅÚÙ ÉÓÐÏÌØÚÕÅÔÓÑ ÌÁÂÏÒÁÔÏÒÎÁÑ (ÏÐÒÅÄÅÌÅÎÉÅ ÂÉÏÈÉÍÉÞÅÓËÉÈ ÐÏËÁÚÁÔÅÌÅÊ É ÏÎËÏÍÁÒËÅÒÏ× ËÒÏ×É) É ÉÎÓÔÒÕÍÅÎÔÁÌØÎÁÑ ÄÉÁÇÎÏÓÔÉËÁ (õúé, ëô, íòô, üòèðç). òÁÄÉËÁÌØÎÏÅ ÌÅÞÅÎÉÅ ÐÒÅÄÐÏÌÁÇÁÅÔ ÐÒÏ×ÅÄÅÎÉÅ ÒÅÚÅËÃÉÉ ÐÏÄÖÅÌÕÄÏÞÎÏÊ ÖÅÌÅÚÙ × ÒÁÚÌÉÞÎÏÍ ÏÂßÅÍÅ; ×ÏÚÍÏÖÎÏ ÉÓÐÏÌØÚÏ×ÁÎÉÅ ÌÕÞÅ×ÏÇÏ É ÈÉÍÉÏÔÅÒÁÐÅ×ÔÉÞÅÓËÏÇÏ ÌÅÞÅÎÉÑ.
óÉÍÐÔÏÍÙ ÒÁËÁ ÐÏÄÖÅÌÕÄÏÞÎÏÊ ÖÅÌÅÚÙ
òÁË ÔÅÌÁ ÉÌÉ È×ÏÓÔÁ ÐÏÄÖÅÌÕÄÏÞÎÏÊ ÖÅÌÅÚÙ ÏÂÎÁÒÕÖÉ×ÁÀÔ ÒÅÖÅ ÞÅÍ ÒÁË ÇÏÌÏ×ËÉ ÐÏÄÖÅÌÕÄÏÞÎÏÊ ÖÅÌÅÚÙ, É ÐÒÏÑ×ÌÑÅÔÓÑ ÏÎ ÎÁ ÐÏÚÄÎÉÈ ÓÔÁÄÉÑÈ, ÐÏÓËÏÌØËÕ ÏÐÕÈÏÌÉ ÔÁËÏÊ ÌÏËÁÌÉÚÁÃÉÉ ×ÙÚÙ×ÁÀÔ ÍÅÈÁÎÉÞÅÓËÕÀ ÖÅÌÔÕÈÕ ÔÏÌØËÏ × 10% ÓÌÕÞÁÅ×.
òÁË ÔÅÌÁ ÖÅÌÅÚÙ ÂÙÓÔÒÏ ÐÒÏÒÁÓÔÁÅÔ × ×ÅÒÈÎÉÅ ÂÒÙÖÅÅÞÎÙÅ ×ÅÎÙ É ÁÒÔÅÒÉÉ, ×ÏÒÏÔÎÕÀ ×ÅÎÕ.
éÎÏÇÄÁ (10-20%) × Ó×ÑÚÉ Ó ÄÅÓÔÒÕËÃÉÅÊ ËÌÅÔÏË ×ÙÒÁÂÁÔÙ×ÁÀÝÉÈ ÉÎÓÕÌÉÎ ÒÁÚ×É×ÁÅÔÓÑ ÓÁÈÁÒÎÙÊ ÄÉÁÂÅÔ.
ïÐÕÈÏÌØ È×ÏÓÔÁ ÐÏÄÖÅÌÕÄÏÞÎÏÊ ÖÅÌÅÚÙ ÞÁÓÔÏ ÐÒÏÒÁÓÔÁÅÔ ×ÏÒÏÔÎÕÀ ×ÅÎÕ É ÓÅÌÅÚÅÎÏÞÎÙÅ ÓÏÓÕÄÙ, ÞÔÏ ÐÒÉ×ÏÄÉÔ Ë ÒÁÚ×ÉÔÉÀ ÐÏÒÔÁÌØÎÏÊ ÇÉÐÅÒÔÅÎÚÉÉ Ó Õ×ÅÌÉÞÅÎÉÅÍ ÓÅÌÅÚÅÎËÉ É ÄÒÕÇÉÍÉ ÈÁÒÁËÔÅÒÎÙÍÉ ÓÉÍÐÔÏÍÁÍÉ. ðÒÉ ÌÏËÁÌÉÚÁÃÉÉ ÏÐÕÈÏÌÉ × È×ÏÓÔÅ É ÔÅÌÅ ÖÅÌÅÚÙ ÏÓÏÂÅÎÎÏ ×ÙÒÁÖÅÎ ÂÏÌÅ×ÏÊ ÓÉÎÄÒÏÍ × Ó×ÑÚÉ Ó ÐÒÏÒÁÓÔÁÎÉÅÍ ÏÐÕÈÏÌØÀ ÏËÒÕÖÁÀÝÉÈ ÖÅÌÅÚÕ ÍÎÏÇÏÞÉÓÌÅÎÎÙÈ ÎÅÒ×ÎÙÈ ÓÐÌÅÔÅÎÉÊ.
îÅËÏÔÏÒÙÅ ÒÅÄËÉÅ ÆÏÒÍÙ ÏÐÕÈÏÌÅÊ ÉÓÈÏÄÑÝÉÅ ÉÚ ËÌÅÔÏË ÏÓÔÒÏ×ËÏ×ÏÇÏ ÁÐÐÁÒÁÔÁ ÐÏÄÖÅÌÕÄÏÞÎÏÊ ÖÅÌÅÚÙ ÈÁÒÁËÔÅÒÉÚÕÀÔÓÑ ÜÎÄÏËÒÉÎÎÏÊ ÓÅËÒÅÃÉÅÊ, ÞÔÏ × ÚÎÁÞÉÔÅÌØÎÏÊ ÓÔÅÐÅÎÉ ÏÐÒÅÄÅÌÑÅÔ ËÌÉÎÉÞÅÓËÕÀ ËÁÒÔÉÎÕ ÂÏÌÅÚÎÉ. ëÌÉÎÉÞÅÓËÏÅ ÔÅÞÅÎÉÅ ÏÐÕÈÏÌÅÊ ÏÓÔÒÏ×ËÏ× ÍÅÄÌÅÎÎÏÅ, ÐÒÉ ÜÔÏÍ ÕÒÏ×ÅÎØ ÜÎÄÏËÒÉÎÎÏÊ ÓÅËÒÅÃÉÉ ÏÔ ÒÁÚÍÅÒÁ ÏÐÕÈÏÌÉ ÎÅ ÚÁ×ÉÓÉÔ. ôÁËÉÍ ÏÂÒÁÚÏÍ, ÓÅËÒÅÔÉÒÕÀÝÉÅ ÁÄÅÎÏÍÙ ÍÏÇÕÔ ÂÙÔØ ÄÉÁÇÎÏÓÔÉÒÏ×ÁÎÙ ÒÁÎÏ. ïÐÕÈÏÌÉ ÏÓÔÒÏ×ËÏ× ÉÍÅÀÔ ÒÁÚÌÉÞÎÙÅ ËÌÉÎÉÞÅÓËÉÅ ÈÁÒÁËÔÅÒÉÓÔÉËÉ × ÚÁ×ÉÓÉÍÏÓÔÉ ÏÔ ËÌÅÔÏÞÎÏÇÏ ÉÓÔÏÞÎÉËÁ ÏÐÕÈÏÌÉ. ôÁË, ÏÐÕÈÏÌØ ×ÙÄÅÌÑÀÝÁÑ ÇÌÀËÁÇÏÎ ÐÒÉ×ÏÄÉÔ Ë ÇÉÐÅÒÇÌÉËÅÍÉÉ É ÄÅÒÍÁÔÉÔÕ. ïÐÕÈÏÌØ ×ÙÄÅÌÑÀÝÁÑ ÉÎÓÕÌÉÎ É ÐÒÉ×ÁÄÉÔ Ë ÔÑÖÅÌÙÍ ÇÉÐÏÇÌÉËÅÍÉÞÅÓËÉÍ ËÒÉÚÁÍ. ÷ ÄÒÕÇÉÈ ÓÌÕÞÁÑÈ ÍÏÖÅÔ ÒÁÚ×É×ÁÅÔÓÑ ÓÉÎÄÒÏÍÙ úÏÌÌÉÎÇÅÒÁ-üÌÌÉÓÏÎÁ, éÃÅÎËÏ-ëÕÛÉÎÇÁ, ÷ÅÒÎÅÒÁ-íÏÒÒÉÓÏÎÁ, ËÁÒÃÉÎÏÉÄÎÙÊ ÓÉÎÄÒÏÍ.
íÅÔÁÓÔÁÚÉÒÕÅÔ ÒÁË ÐÏÄÖÅÌÕÄÏÞÎÏÊ ÖÅÌÅÚÙ ÒÁÎÏ, ÞÁÝÅ × ÒÅÇÉÏÎÁÒÎÙÅ ÌÉÍÆÁÔÉÞÅÓËÉÅ ÕÚÌÙ É ÐÅÞÅÎØ. ÷ÏÚÍÏÖÎÏ ÔÁËÖÅ ÍÅÔÁÓÔÁÚÉÒÏ×ÁÎÉÅ × ÌÅÇËÉÅ, ËÏÓÔÉ, ÂÒÀÛÉÎÕ, ÐÌÅ×ÒÕ, ÎÁÄÐÏÞÅÞÎÉËÉ É ÄÒ.
ìÅÞÅÎÉÅ
ìÅÞÅÎÉÅ ÒÁËÁ ÇÏÌÏ×ËÉ É ÔÅÌÁ ÐÏÄÖÅÌÕÄÏÞÎÏÊ ÖÅÌÅÚÙ
ðÒÉ ÜÔÏÍ ÔÉÐÅ ÒÁËÁ, Á ÔÁËÖÅ ÄÉÆÆÕÚÎÏÍ ÒÁËÅ ÖÅÌÅÚÙ ÐÏËÁÚÁÎÁ ÔÏÔÁÌØÎÁÑ ÐÁÎËÒÅÁÔÏÄÕÏÄÅÎÜËÔÏÍÉÑ. ïÐÅÒÁÃÉÑ ÚÁËÌÀÞÁÅÔÓÑ × ÕÄÁÌÅÎÉÉ:
- ×ÓÅÊ ÐÏÄÖÅÌÕÄÏÞÎÏÊ ÖÅÌÅÚÙ,
- Ä×ÅÎÁÄÃÁÔÉÐÅÒÓÔÎÏÊ ËÉÛËÉ,
- ÁÎÔÒÁÌØÎÏÇÏ ÏÔÄÅÌÁ ÖÅÌÕÄËÁ,
- ÄÉÓÔÁÌØÎÏÊ ÞÁÓÔÉ ÏÂÝÅÇÏ ÖÅÌÞÎÏÇÏ ÐÒÏÔÏËÁ,
- ÓÅÌÅÚÅÎËÉ É ÒÅÇÉÏÎÁÒÎÙÈ ÌÉÍÆÁÔÉÞÅÓËÉÈ ÕÚÌÏ×.
ìÅÞÅÎÉÅ ÚÁ×ÅÒÛÁÀÔ ÎÁÌÏÖÅÎÉÅÍ Ä×ÕÈ ÁÎÁÓÔÏÍÏÚÏ× — ÈÏÌÅÄÏÈÏÅÀÎÏÁÎÁÓÔÏÍÏÚÁ É ÇÁÓÔÒÏÅÀÎÏÁÎÁÓÔÏÍÏÚÁ. ïÐÅÒÁÃÉÑ ÎÅÉÚÂÅÖÎÏ ÐÒÉ×ÏÄÉÔ Ë ÒÁÚ×ÉÔÉÀ ÔÑÖÅÌÏÇÏ ÓÁÈÁÒÎÏÇÏ ÄÉÁÂÅÔÁ, ÐÌÏÈÏ ÐÏÄÄÁÀÝÅÇÏÓÑ ÉÎÓÕÌÉÎÏÔÅÒÁÐÉÉ, Á ÏÔÄÁÌÅÎÎÙÅ ÒÅÚÕÌØÔÁÔÙ ÏÐÅÒÁÃÉÉ ÐÁÎËÒÅÁÔÜËÔÏÍÉÉ ÚÎÁÞÉÔÅÌØÎÏ ÈÕÖÅ, ÞÅÍ ÐÒÉ ÐÁÎËÒÅÁÔÏÄÕÏÄÅÎÁÌØÎÏÊ ÒÅÚÅËÃÉÉ. ÷ Ó×ÑÚÉ Ó ÜÔÉÍ ÄÁÎÎÙÊ ÔÉÐ ×ÍÅÛÁÔÅÌØÓÔ×Á ÐÒÉÍÅÎÑÅÔÓÑ ÒÅÄËÏ.
ìÅÞÅÎÉÅ ÒÁËÁ ÔÅÌÁ É È×ÏÓÔÁ ÐÏÄÖÅÌÕÄÏÞÎÏÊ ÖÅÌÅÚÙ
ðÒÉ ÒÁËÅ ÔÅÌÁ É È×ÏÓÔÁ ÏÒÇÁÎÁ ×ÙÐÏÌÎÑÀÔ ÌÅ×ÏÓÔÏÒÏÎÎÀÀ (ÄÉÓÔÁÌØÎÕÀ) ÒÅÚÅËÃÉÀ ÏÒÇÁÎÁ × ÓÏÞÅÔÁÎÉÉ ÓÏ ÓÐÌÅÎÜËÔÏÍÉÅÊ. ëÕÌØÔÀ ÐÒÏËÓÉÍÁÌØÎÏÊ ÞÁÓÔÉ ÐÏÄÖÅÌÕÄÏÞÎÏÊ ÖÅÌÅÚÙ ÕÛÉ×ÁÀÔ ÎÁÇÌÕÈÏ. ë ÓÏÖÁÌÅÎÉÀ, ÓÉÍÐÔÏÍÙ ÒÁËÁ ÐÏÄÖÅÌÕÄÏÞÎÏÊ ÖÅÌÅÚÙ ÜÔÏÊ ÌÏËÁÌÉÚÁÃÉÉ ÏÂÙÞÎÏ ×ÙÑ×ÌÑÀÔ × ÚÁÐÕÝÅÎÎÏÊ ÓÔÁÄÉÉ, ËÏÇÄÁ ÒÁÄÉËÁÌØÎÏÅ ÈÉÒÕÒÇÉÞÅÓËÏÅ ÌÅÞÅÎÉÅ ÎÅ×ÙÐÏÌÎÉÍÏ. ïÔÄÁÌÅÎÎÙÅ ÒÅÚÕÌØÔÁÔÙ ÄÉÓÔÁÌØÎÏÊ ÒÅÚÅËÃÉÉ ÐÏÄÖÅÌÕÄÏÞÎÏÊ ÖÅÌÅÚÙ ÔÁËÖÅ ÍÁÌÏÕÔÅÛÉÔÅÌØÎÙ. óÒÅÄÎÑÑ ÐÒÏÄÏÌÖÉÔÅÌØÎÏÓÔØ ÖÉÚÎÉ ÏÐÅÒÉÒÏ×ÁÎÎÙÈ ÂÏÌØÎÙÈ — ÏËÏÌÏ 10 ÍÅÓ, 5-ÌÅÔÎÑÑ ÐÅÒÅÖÉ×ÁÅÍÏÓÔØ — 5 — 8%.
áÌØÔÅÒÎÁÔÉ×ÎÙÅ ÍÅÔÏÄÙ ÔÅÒÁÐÉÉ ÒÁËÁ ÐÏÄÖÅÌÕÄÏÞÎÏÊ ÖÅÌÅÚÙ
òÅÎÔÇÅÎÏÔÅÒÁÐÉÑ × ËÏÍÂÉÎÁÃÉÉ Ó ÈÉÍÉÏÔÅÒÁÐÉÅÊ ÎÅÓÕÝÅÓÔ×ÅÎÎÏ ÐÒÏÄÌÅ×ÁÅÔ ÖÉÚÎØ ËÁË ÏÐÅÒÉÒÏ×ÁÎÎÙÈ ÐÁÃÉÅÎÔÏ×, ÔÁË É ÐÒÉ ÉÈ ÉÚÏÌÉÒÏ×ÁÎÎÏÍ ÐÒÉÍÅÎÅÎÉÉ Õ ÎÅÏÐÅÒÁÂÅÌØÎÙÈ ÂÏÌØÎÙÈ.
ðÁÌÌÉÁÔÉ×ÎÏÅ ÌÅÞÅÎÉÅ ÒÁËÁ ÐÏÄÖÅÌÕÄÏÞÎÏÊ ÖÅÌÅÚÙ ÐÒÉ ÎÅÏÐÅÒÁÂÅÌØÎÙÈ ÆÏÒÍÁÈ ÒÁËÁ ÐÏÄÖÅÌÕÄÏÞÎÏÊ ÖÅÌÅÚÙ ÐÒÉÍÅÎÑÀÔ ÄÌÑ ÕÓÔÒÁÎÅÎÉÑ ÏÂÔÕÒÁÃÉÏÎÎÏÊ ÖÅÌÔÕÈÉ É ÎÅÐÒÏÈÏÄÉÍÏÓÔÉ Ä×ÅÎÁÄÃÁÔÉÐÅÒÓÔÎÏÊ ËÉÛËÉ. îÁÉÂÏÌÅÅ ÒÁÓÐÒÏÓÔÒÁÎÅÎÎÙÍÉ ÐÁÌÌÉÁÔÉ×ÎÙÍÉ ÂÉÌÉÏÄÉÇÅÓÔÉ×ÎÙÍÉ ÏÐÅÒÁÃÉÑÍÉ Ñ×ÌÑÀÔÓÑ ÏÐÅÒÁÃÉÉ ÈÏÌÅÃÉÓÔÏ- É ÈÏÌÅÄÏÈÏÅÀÎÏÓÔÏÍÉÉ.
ðÒÉ ÒÅÚËÏÍ ÓÕÖÅÎÉÉ ÏÐÕÈÏÌØÀ ÐÒÏÓ×ÅÔÁ Ä×ÅÎÁÄÃÁÔÉÐÅÒÓÔÎÏÊ ËÉÛËÉ ÍÏÖÅÔ ×ÏÚÎÉËÎÕÔØ ÎÅÏÂÈÏÄÉÍÏÓÔØ × ÇÁÓÔÒÏÜÎÔÅÒÏÓÔÏÍÉÉ ÄÌÑ ÏÂÅÓÐÅÞÅÎÉÑ Ü×ÁËÕÁÃÉÉ ÖÅÌÕÄÏÞÎÏÇÏ ÓÏÄÅÒÖÉÍÏÇÏ × ÔÏÎËÕÀ ËÉÛËÕ.
îÅ ÍÅÎÅÅ ÜÆÆÅËÔÉ×ÎÙÍ, ÎÏ ÍÅÎÅÅ ÔÒÁ×ÍÁÔÉÞÎÙÍ ÓÐÏÓÏÂÏÍ ÄÅËÏÍÐÒÅÓÓÉÉ ÖÅÌÞÎÙÈ ÐÕÔÅÊ × ÌÅÞÅÎÉÉ ÒÁËÁ ÐÏÄÖÅÌÕÄÏÞÎÏÊ ÖÅÌÅÚÙ Ñ×ÌÑÅÔÓÑ ÎÁÒÕÖÎÁÑ ÈÏÌÁÎÇÉÏÓÔÏÍÉÑ, ×ÙÐÏÌÎÑÅÍÁÑ ÐÏÄ ËÏÎÔÒÏÌÅÍ õúé ÉÌÉ ëô, Á ÔÁËÖÅ ÜÎÄÏÐÒÏÔÅÚÉÒÏ×ÁÎÉÅ ÔÅÒÍÉÎÁÌØÎÏÇÏ ÏÔÄÅÌÁ ÏÂÝÅÇÏ ÖÅÌÞÎÏÇÏ ÐÒÏÔÏËÁ Ó ÐÏÍÏÝØÀ ÐÌÁÓÔÉËÏ×ÙÈ ÉÌÉ ÍÅÔÁÌÌÉÞÅÓËÉÈ ÐÒÏÔÅÚÏ×, ××ÏÄÉÍÙÈ ÞÒÅÓÐÅÞÅÎÏÞÎÏ × ÐÒÏÓ×ÅÔ ÏÂÝÅÇÏ ÖÅÌÞÎÏÇÏ ÐÒÏÔÏËÁ É ÄÁÌÅÅ ÞÅÒÅÚ ÅÇÏ ÓÕÖÅÎÎÙÊ ÕÞÁÓÔÏË × Ä×ÅÎÁÄÃÁÔÉÐÅÒÓÔÎÕÀ ËÉÛËÕ. óÒÅÄÎÑÑ ÐÒÏÄÏÌÖÉÔÅÌØÎÏÓÔØ ÖÉÚÎÉ ÂÏÌØÎÙÈ ÐÏÓÌÅ ÐÁÌÌÉÁÔÉ×ÎÏÇÏ ÌÅÞÅÎÉÑ ÒÁËÁ ÐÏÄÖÅÌÕÄÏÞÎÏÊ ÖÅÌÅÚÙ ÓÏÓÔÁ×ÌÑÅÔ ÏËÏÌÏ 7 ÍÅÓ.
óÏ×ÒÅÍÅÎÎÙÅ ÍÅÔÏÄÙ ÐÏÌÉÈÉÍÉÏÔÅÒÁÐÉÉ É ÌÕÞÅ×ÏÅ ÌÅÞÅÎÉÅ ÌÉÛØ ÎÅÚÎÁÞÉÔÅÌØÎÏ Õ×ÅÌÉÞÉ×ÁÀÔ ÐÒÏÄÏÌÖÉÔÅÌØÎÏÓÔØ ÖÉÚÎÉ ÐÁÃÉÅÎÔÏ×.
Источник
Опухоль занимает третье место в структуре злокачественных опухолей органов пищеварительной системы, уступая по частоте лишь раку желудка и колоректальному раку. Среди причин смерти от онкологических заболе ваний он занимает у мужчин четвертое, а у женщин пятое место. Ежегодно в США регистрируют около 28 000 новых случаев рака поджелудочной же лезы. К 90-м годам двадцатого столетия частота этого заболевания в странах Северной Америки и Европы выросла по сравнению с 30-ми годами более чем в 2 раза. В России заболеваемость раком поджелудочной железы состав ляет 8,6 на 100 000 населения. Рак поджелудочной железы наиболее часто регистрируют на 6—8-м десятилетии жизни. Мужчины страдают в 1,5 раза ча ще, чем женщины . В этиологии рака поджелудочной же лезы имеет значение ряд факторов: ку рение, алкоголизм, хронический панкреатит (в особенности кальцифици- рующий панкреатит), чрезмерное упот ребление жареного мяса, животных жи ров, кофе, сахарный диабет, алиментарно-конституциональное ожирение, эк зогенные канцерогены, отягощенная наследственность, мутации гена р53 и онкогена K-ras. Необходимо отметить, что среди всех известных онкогенов, которые контролируют рост клеток, мутация одного гена из семейства K-ras обнаруживается более чем у 95 % больных аденокарциномой поджелудочной железы. Столь высокий уровень мутации ранее не был выявлен ни при одном другом виде злокачественных опухолей. Возможно, что данный способ генетического исследования (панкреатический сок больных) займет важное место в ранней диагностике рака поджелудочной железы, особенно у лиц с семейной формой заболевания.
Патологоанатомическая картина. Рак поджелудочной железы у подавляющего большинства больных (около 80 %) локализуется в головке органа, гораздо реже — в теле и хвосте железы. Еще реже наблюдают мультицентрическую локализацию опухоли, а также диффузный рак, поражающий всю поджелудочную железу. Опухоль в 80—90 % развивается из эпителия вывод ных протоков поджелудочной железы и имеет строение аденокарциномы различной степени дифференциации. При морфологическом исследовании обнаруживают также опухоль, исходящую из ацинарных клеток (ацинарная аденокарцинома) и плоскоклеточный рак. Метастазирует рак поджелудочной железы наиболее часто в забрюшинные лимфатические узлы и в лимфатические узлы, расположенные в печеночно-двенадцатиперстной связке. Гематогенное метастазирование проис ходит в печень, легкие, почки, надпочечники, кости.
Клиническая картина и диагностика. Клинические проявления заболева ния зависят от размеров новообразования и его локализации. Рак головки поджелудочной железы в ранней стадии протекает бессимптомно или проявляется общими расстройствами — слабостью, повышенной утомляемостью, диспепсическими явлениями, тяжестью в животе. Иногда возникает понос, свидетельствующий о нарушениях внешнесекреторной функции поджелудочной железы. Позднее появляются боли в животе, постоянные, тупые, локализующиеся в эпигастральной области или правом подреберье. Нередко они иррадиируют в спину, поясницу, имеют опоясывающий характер (особенно часто при прорастании опухоли в чревное нервное сплете ние). Перечисленные симптомы являются неспецифичными, обычно расцениваются как проявление хронического панкреатита или остеохондроза позвоночника. У многих больных первым и зачастую единственным симптомом рака головки поджелудочной железы является механическая желтуха, развивающаяся без предшествующего приступа острых болей в животе. Желтуха постепенно прогрессирует и сопровождается интенсивным кожным зудом. Менее чем у трети больных раком головки поджелудочной железы отмечаются боли в животе, а первым симптомом болезни является механическая желтуха. У больных с распространенным раком наблюдаются симптомы дуоденальной непроходимости, обусловленные компрессией вертикального, реже — нижнегоризонтального участка двенадцатиперстной кишки. Опухоли в теле или в хвосте из-за отсутствия клинических проявлений болезни обнаруживаются в поздней стадии, когда возникают интенсивные боли в эпигастральной области или в спине. Они усиливаются в положении больного лежа на спине и ослабевают в положении сидя или в согнутом вперед положении. При сдавлении опухолью селезеночной вены иногда наблюдают ее тромбоз, что клинически проявляется спленомегалией, реже — варикозным расширением вен пищевода (кровотечение при их разрыве) в связи с развитием регионарной портальной гипертензии. У 15—20 % больных с распространенными формами рака отмечаются клинические и лабораторные признаки впервые выявленного сахарного диабета. Иногда первым клиническим признаком рака поджелудочной железы, особенно у пожилых больных, является приступ острого панкреатита без каких-либо очевидных провоцирующих факторов.
При объективном исследовании больных раком головки поджелудочной железы довольно часто (примерно у 30—40 % пациентов) выявляют гепатомегалию и удается пропальпировать дно желчного пузыря. При механической желтухе наблюдается симптом Курвуазье. Асцит свидетельствует о запущенности опухолевого процесса и невозможности выполнения радикальной операции. У больных раком дистальных отделов поджелудочной железы данные объективного исследования малоинформативные, и лишь при запущенных новообразованиях можно пропальпировать опухоль или опухолевый инфильтрат и нередко обнаруживать асцит и спленомегалию. В рутинных анализах крови у больных с ранними формами рака подже лудочной железы обычно не выявляют каких-либо отклонений от нормы. В поздних стадиях можно обнаружить ускорение СОЭ, умеренную анемию. В биохимическом анализе крови обычно определяется гипопротеинемия, гипоальбуминемия, а у больных с механической желтухой — гипербилирубинемия, повышение уровня щелочной фосфатазы и трансаминаз, причем щелочная фосфатаза повышается в большей степени, чем трансаминазы. Значительно более информативным является определение уровня опухо левых маркеров в крови. Из всех известных маркеров наиболее чувствитель ным и специфичным (около 90 %) при раке поджелудочной железы является карбоангидратный гликопротеин (СА-19-9) эмбрионального происхож дения. У здоровых лиц его содержание в крови не превышает 37 ЕД, в то время как при раке поджелудочной железы этот показатель возрастает в десятки, а иногда и в сотни и тысячи раз. К сожалению, уровень СА-19-9 при раннем раке железы обычно не повышен, что существенно ограничивает применение данного метода в скрининговом исследовании на предмет вы явления ранних форм рака поджелудочной железы, даже у больных, входящих в группу риска. В последнее время появились сообщения о высокой степени информативности метода определения антигена СА 494 в крови при ранней диагно стике рака поджелудочной железы и особенно при дифференциальной диагностике с хроническим панкреатитом. Основное место в диагностике принадлежит инструментальным методам исследования. Рентгенологическое исследование с контрастированием желудка и две надцатиперстной кишки позволяет выявить только ряд косвенных симптомов рака поджелудочной железы, обусловленных давлением опухоли на соседние органы: деформацию и смещение желудка кпереди, смещение и развертывание «подковы» двенадцатиперстной кишки, сдавление ее нисходящей ветви с дефектом наполнения по внутреннему контуру. При значительных размерах рака тела поджелудочной железы рентгенологически можно выявить смещение малой кривизны желудка с утолщением и инфильтрацией складок слизистой оболочки в этой области, смещение и сдавление тощей кишки в области связки Трейтца. Однако эти рентгенологические данные являются поздними признаками рака поджелудочной железы. Рентгенологическое исследование позволяет обнаружить стеноз двенадцатиперстной кишки. Наиболее информативными из инструментальных методов исследования являются ультразвуковое исследование, компьютерная и магнитно-резонансная томография. Чувствительность последних двух методов несколько выше ультразвукового. Для верифика ции диагноза производят тонкоигольную пункционную биопсию новооб разования под контролем ультразвукового исследования или компьютерной томографии.
При этом у 90—95 % больных удается получить морфологическое подтверждение диагноза. В последние годы опухоли поджелудочной железы диагностируют, применяя эндоскопическое ультразвуковое исследование. При этом миниатюрный ультразвуковой датчик располагается на дистальном конце эндоскопа. Помещая его в просвете желудка или двенадцатиперстной кишки над различными отделами поджелудочной железы за счет минимального расстоя ния между датчиком и новообразованием удается выявить опухоли размером менее 1 см, что обычно невозможно при рутинном УЗИ и КТ. Чувствительность эндоскопического ультразвукового исследования в диагностике рака поджелудочной железы достигает 90 % и более. Весьма ценным способом диагностики рака поджелудочной железы является ретроградная панкреатохолангиография, при которой удается обнаружить стеноз или «ампутацию» главного панкреатического протока. Однако на основании данного способа исследования бывает довольно трудно отдифференцировать злокачественную опухоль от хронического панкреатита. У больных с протоковым раком весьма эффективным является цитологическое исследование аспирата из вирсунгова протока. Если же при ком пьютерной или магнитнорезонансной томографии удается выявить новообразование, а тем более верифицировать диагноз с помощью чрескожной пункции, необходимость выполнения данного исследования отпадает. При менявшаяся ранее селективная ангиография (целиакография и верхняя ме- зентерикография), при которой обнаруживают изменения архитектоники сосудов поджелудочной железы, появление зон гиперваскуляризации за счет вновь образованных сосудов, в настоящее время применяется редко. Это связано с гораздо более высокой информативностью неинвазивных инструментальных способов исследования
Дифференциальная диагностика. Дифференциальный диагноз следует проводить с заболеваниями желчевыводящих путей (холедохолитиаз, стриктура большого дуоденального сосочка, опухоли внепеченочных желчных протоков), доброкачественными опухолями поджелудочной железы, хроническим панкреатитом. Ведущая роль при этом отводится инструментальным методам исследования, их сочетанию с чрескожной биопсией патологиче ского очага в ткани железы. Следует отметить, что клиническая картина, а зачастую и данные инструментальных методов исследования при раке го ловки поджелудочной железы, двенадцатиперстной кишки, большого дуоденального сосочка и терминального отдела общего желчного протока весь ма схожи. Даже во время интраоперационной ревизии иногда не удается ус тановить первичную локализацию опухоли. В связи с этим данная группа новообразований, особенно при ранней стадии заболевания, обычно объединяется под термином «периампулярные опухоли». Это вполне объяснимо, так как хирургическая тактика единообразна и заключается в выполнении панкреатодуоденальной резекции.
Лечение. На ранних стадиях заболевания применяют радикальные операции, на поздних — паллиативные. Выбор метода операции зависит от лока лизации опухоли и ее размеров.
При раке головки поджелудочной железы
выполняют панкреатодуоденальную резекцию: удаляют головку и часть тела поджелу дочной железы, двенадцатиперстную кишку и 10—12 см начального отдела тощей кишки, антральныи отдел желудка, желчный пузырь и резецируют общий желчный проток, примерно на уровне впадения в него пузырного протока. Необходимо также удалить забрюшинные лимфатические узлы, а также лимфатические узлы, расположенные по ходу печеночно-двенадца- типерстной связки. У больных с небольшими опухолями стремятся сохра нить антральный отдел желудка и привратник. Реконструктивный этап операции предусматривает формирование панкреатоеюнального, холедохоеюнального и гастроеюнального анастомозов. К сожалению, резекта- бельность при раке головки поджелудочной железы составляет не более 20 % в связи с местным распространением опухоли и наличием отдален ных метастазов. Послеоперационная летальность составляет в среднем 10—15 %. В специализированных хирургических центрах этот показатель не превышает 5—8 %. Отдаленные результаты панкреатодуоденальной резекции также малоутешительны. Пятилетняя переживаемость обычно не превышает 3—8 %.
При раке головки и тела поджелудочной железы,а так же диффузном раке железы показана тотальная панкреатодуоденэктомия. Операция заключается в удалении всей поджелудочной железы, двенадца типерстной кишки, антрального отдела желудка, дистальной части общего желчного протока, селезенки и регионарных лимфатических узлов. Опера цию завершают наложением двух анастомозов — холедохоеюноанастомоза и гастроеюноанастомоза. Операция неизбежно приводит к развитию тяжелого сахарного диабета, плохо поддающегося инсулинотерапии, а отдаленные результаты операции панкреатэктомии значительно хуже, чем при панкреатодуоденальной резекции. В связи с этим данный тип вмешательства применяется редко.
При раке тела и хвоста поджелудочной железы выполняют левостороннюю (дистальную) резекцию органа в сочетании со спленэктомией. Культю проксимальной части поджелудочной железы ушивают наглухо. К сожалению, опухоли этой локализации обычно выявляют в запущенной стадии, когда радикальное хирургическое лечение невыполнимо. Отдаленные результаты дистальной резекции поджелудочной железы также малоутешительны. Средняя продолжительность жизни оперированных больных — около 10 мес, 5-летняя переживаемость — 5—8 %. Рентгенотерапия в комбинации с химиотерапией несущественно продливает жизнь как оперированных пациентов, так и при их изолированном применении у неоперабельных больных.
Паллиативные операции при неоперабельных формах рака поджелудочной железы применяют для устранения обтурационной желтухи и непроходимости двенадцатиперстной кишки. Наиболее распространенны ми паллиативными билиодигестивными операциями являются операции холецисто- и холедохоеюностомии на выключенной по Ру петле тощей кишки. При резком сужении опухолью просвета двенадцатиперстной кишки мо жет возникнуть необходимость в гастроэнтеростомии для обеспечения эва куации желудочного содержимого в тонкую кишку. Не менее эффективным, но менее травматичным способом декомпрессии желчных путей является наружная холангиостомия, выполняемая под контролем УЗИ или КТ, а также эндопротезирование терминального отдела общего желчного протока с помощью пластиковых или металлических протезов, вводимых чреспеченочно в просвет общего желчного протока и далее через его суженный участок в двенадцатиперстную кишку. Средняя продол жительность жизни больных после различных типов паллиативных вмеша тельств составляет около 7 мес. Современные методы полихимиотерапии и лучевое лечение лишь незна чительно увеличивают продолжительность жизни пациентов.
Источник