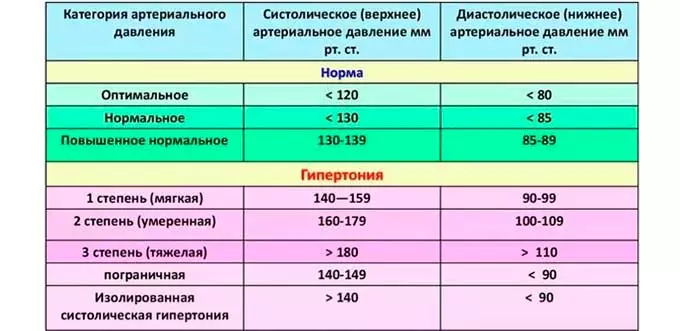
Искусственная поджелудочная железа появится
На сегодняшний день лучшее, что когда-либо
придумало человечество (американская промышленность, если быть точнее) для
контроля над диабетом, это система постоянного мониторинга глюкозы и беспроводная инсулиновая помпа. Эти два девайса – мечта
любого «продвинутого» диабетика. Речь, конечно, о мечте доступной и осязаемой,
из серии «не роскошь, а средство существования». Ведь в долгосрочной перспективе
все диабетики грезят о том, чтобы заболевание можно было бы вылечить навсегда
(романтики), или устранить инсулиновый дефект организма с помощью технически совершенного устройства (прагматики).
В науке это называется искусственная
или бионическая поджелудочная железа.
Уже многие годы ученые бьются над разработкой такого девайса, который бы в
буквальном смысле слова взял на себя функцию поджелудочной железы, избавив
человека от тяжелого бремени «ручного» управления своим заболеванием. Похоже,
они очень близки к успеху. В этой статье я расскажу об основных проектах в этой области и подробнее остановлюсь на
самой обнадеживающей (на мой взгляд) технологии – искусственной поджелудочной железе iLet
от
компании BetaBionics.
Когда я впервые услышала сам термин «искусственная
поджелудочная железа» (artificial
pancreas),
мне в голову стали приходить картинки из научно-популярных журналов, где
рассказывают о бионических органах и людях-андроидах. Но на самом деле, под
таким громким названием скрывается не что иное, как давно известные миру два
устройства: система постоянного
мониторинга глюкозы (CGMS)
и инсулиновая помпа. Комплексное использование этих
приборов уже давно стало стандартом диабетического менеджмента в развитых
странах, да и в России есть положительная динамика в этом направлении.
Но если Вы используете помпу и мониторинг, это еще
не искусственная поджелудочная, а всего лишь два подсобных технических
средства, выполняющих свои функции и работающих под Вашим управлением. Мониторинг
измеряет уровень сахара, Вы вводите его значения в помпу, считаете углеводы в
потребляемой пище, запускаете подачу инсулина, корректируете дозы и купируете
гипогликемию (если переборщили с инсулином). Все это Вы делаете самостоятельно,
Вы – мозговой центр, генеральный штаб, получающий сводки с мониторинга и
управляющий средством точечного введения инсулина.
Что
такое искусственная поджелудочная?
Это когда все устройства работают автономно, без
Вашего участия. На место Вашему интеллекту (вкупе с диабетическим опытом и
чутьем) приходит программный алгоритм, который самостоятельно координирует
работу всех устройств. Это можно сравнить с режимом «автопилот». В медицине совместная
автономная работа мониторинга и помпы получила название система «закрытой петли» (closed—loopsystem). Мониторинг
посылает свои измерения на помпу, в ответ на которые она автоматически подает
необходимое количество инсулина. Человек в этом процессе не участвует. Таким
образом, благодаря интеграционному механизму воссоздается работа здоровой
поджелудочной железы.
Только представьте, как изменится жизнь диабетиков с
внедрением этой системы?! Изнурительная диабетическая рутина, состоящая из
бесконечных вычислений, использования многочисленных приборов и диетическо-режимных
ограничений, останется разве что на страницах учебников. Я свято верю в научный
прогресс, ведь в мире, где в скором будущем все процессы будут запускаться
нажатием одной единственной кнопки на iPhone, наладить работу умного диабетического гаджета не
так уж и сложно.
Основные
разработчики
Над созданием искусственной поджелудочной или
системы «закрытой петли» работают многие представители индустрии. В первую
очередь, речь идет о производителях инсулиновых помп. Когда у компании уже есть
хороший базовый продукт, остается только понять, как скоординировать его
взаимодействие с мониторингом. Абсолютное большинство разработок основано на
коллаборации с Dexcom.
Особняком в этом направлении стоит компания Medtronic, которая, помимо
инсулиновых помп, выпускает и собственные мониторинги. Соответственно система Medtronic будет
монобрендовой, в отличие от конкурентов, которые в качестве эталона выбрали Dexcom. Вот основные разработчики
искусственной поджелудочной железы на сегодняшний день:
1) Medtronic
Помпа Minimed
670G
и мониторинг Enlite
3
2) Animas (Johnson & Johnson)
Помпа
Animas Vibe и мониторинг Dexcom
3) Insulet
Помпа
Omnipod и мониторинг Dexcom
4) BetaBionics
Прибор iLet и мониторинг
Dexcom
Есть еще несколько совместных проектов различных
научно-исследовательских лабораторий, но я решила не включать их в список и
остановиться на лидерах диабетического рынка (у них больше шансов на успех). С
хорошо известными компаниями, все более или менее понятно: они не пытаются
изобрести принципиально новый девайс, им нужен лишь надежный алгоритм для
синхронизации помпы с мониторингом. При этом, функция ресивера CGM встраивается в пульт помпы (не нужно носить два отдельных устройства), но в некоторых случаях для передачи и обработки данных требуется еще участие смартфона. Например, в случае с системой Omnipod + Dexcom нужно соответствующее приложение на телефоне.
Важно отметить, что большинство технологий претендуют на статус «искусственной поджелудочной» с определенными поправками. Человеческий фактор, а именно, ручной ввод данных по потребляемых углеводам и физической нагрузке, сохраняется. Это называется «hybrid closed-loop» («гибридная система закрытой петли»). Так, система Medtronic, автоматически задает базальный инсулин, опираясь на данные с мониторинга, а болюс на еду человек, как и раньше, должен рассчитывать самостоятельно.
Итак, получается, что синхронизация мониторинга с помпой — это только первый шаг на пути к полноценной поджелудочной железе. Ведь конечной целью технологии «закрытой петли» должна стать полная автономность девайса, позволяющая человеку забыть о диабете в нашем привычном понимании. Несмотря на то, что большинство разработок идет по пути наименьшего сопротивления, на данный момент существует один проект, который
замахнулся на большее. О нем я хочу рассказать поподробнее.
Бионическая
поджелудочная iLet
от компании BetaBionics
Компания Beta Bionics во
главе со своим отцом-основателем Эдом Дамиано (Ed Damiano) из Бостонского
университета подошла ближе всех к заветной цели. Они предлагают нечто вроде
диабетического айфона – даже название у гаджета соответствующее iLet(созвучно
с islet
–
островковая клетка). При этом, прибор (едва ли не единственный в своем роде)
предлагает не только подачу инсулина, но и глюкагона.
Существующий на сегодняшний день прототип выглядит
как iPhone3
и представляет собой touchscreen-прибор
с двумя каналами для доставки инсулина и
глюкагона, а также встроенным
мониторингом Dexcom. Главное в приборе – это
уникальный алгоритм интеграции, обеспечивающий взаимодействие всех устройств. Как
это работает? Мониторинг измеряет сахар и посылает данные на устройство, после
чего при повышении сахара запускается подача инсулина, а при падении сахара –
глюкагона. iLet
осуществляет
все мероприятия в автоматическом режиме, в том числе расчет и корректировку доз
инсулина и глюкагона. Все это происходит без участия человека, полностью
автономно. Для калибровки Dexcom
в
системе предусмотрена беспроводная передача данных с обычного глюкометра.
Основныехарактеристики iLet
1. Полностью
автоматизированная система подачи инсулина и глюкагона (подсчет и корректировка доз на основании показаний мониторинга)
2. Для
запуска устройства нужно только ввести массу тела (нет периода подготовки к
работе)
3. Можно
использовать у детей и взрослых с различными потребностями в инсулине
4. Заблаговременная
подача микродоз глюкагона для предотвращения гипогликемии
5. Дополнительная опция
«ручного» ввода данных о потребляемой пище (подсчет углеводов осуществляет
система)
6. Инфузионный
набор с двойной канюлей для бесперебойной подачи двух гормонов
7. Полностью
автоматизированная работа девайса без использования дополнительных технических
средств, вроде смартфона или планшета
История
создания
Для главного разработчика Beta Bionics Эда Дамиано этот
проект больше чем профессиональная реализация, им движет личная мотивация. Сын
Эда Дэвид заболел диабетом в возрасте 11 месяцев. Сейчас ему 16 лет и он ходит
в старшие классы школы. На протяжении 13 лет его отец работает над созданием
искусственной поджелудочной железы, чтобы помочь своему сыну и миллионам других
людей в мире, которые изо дня в день вынуждены скрупулезно и самозабвенно
сражаться со своим недугом. Дамиано настроен очень решительно, он поставил себе
жесткий дедлайн: вывести готовый продукт на рынок к тому времени, когда его сын
пойдет в колледж. Для выполнения этой резолюции у него в запасе осталось не
больше пары лет.
| Эд Дамиано демонстрирует прототип iLet |
Дело не стоит на месте. Клинические испытания, одобренные
FDA
(Food
and
Drug
Administration),
должны начаться в первой половине 2017 года. Дамиано надеется выпустить первую
версию iLet
только
с подачей инсулина в 2018 году, а полноценную систему «инсулин+глюкагон»
немного позже.
Важно отметить, что в разработке iLet заинтересован
фармацевтический гигант EliLilly, один из ключевых
производителей инсулина в мире. Компания возлагает большие надежды на Дамиано:
в конце 2015 года она инвестировала в Beta Bionics 5
млн. долларов и назначила своего представителя в совет директоров.
Количество и качество разработок по созданию искусственной поджелудочной действительно впечатляет. А это значит, что в ближайшие несколько лет будет результат. Не знаю, как Вы, а я с нетерпением буду ждать
новостей с диабетического фронта в надежде, что когда мой сын отправится в университет,
вооружившись искусственной поджелудочной, ему не придется отвлекаться от учебы,
тратя время на диабетические ритуалы, а у меня к тому времени сохранится
стратегический запас нервных клеток.
Источник
Патология сахарный диабет (СД) считается очень распространённым недугом, связанным с нарушением эндокринной системы. Заболевание не только влечет за собой изменения в углеводном обмене, но и чревато тяжёлыми осложнениями. Также сахарный диабет причислен к факторам, провоцирующим развитие хронических патологий сердца. Как известно, ХСН — довольно опасное заболевание. Зачастую именно сердечная недостаточность приводит к инвалидизации и снижению качества жизни.
Сахарный диабет развивается вследствие недостаточности эндокринной части поджелудочной железы или снижения резистентности тканей. В итоге инсулин перестаёт вырабатываться и попадать в кровь. Данный гормон нужен, чтобы происходил обмен углеводов, в частности глюкозы.
Большую опасность для здоровья представляет 1-й тип сахарного диабета, характеризующийся нарушением выработки инсулина. Чаще всего он проявляется в раннем возрасте (подростковый период), поэтому быстро приводит к повреждению нервной ткани, эндотелия сосудов, нефро- и ретинопатии.
На протяжении последних лет все чаще стала появляться информация о разработке такого изобретения, как искусственная поджелудочная железа. По данным учёных, подобный аппарат позволит существенно облегчить существование пациентов, больных СД.

Что такое искусственная поджелудочная железа?
Поджелудочная железа относится к органам пищеварительной системы. Основное её предназначение – выработка ферментов, необходимых для осуществления усваивания еды в кишечнике. Помимо этого поджелудочная железа имеет эндокринную часть. В ней вырабатываются гормоны – глюкагон, соматостатин, инсулин. При нарушении продукции последнего развивается 1-й тип сахарного диабета. Искусственная поджелудочная железа – это устройство, благодаря которому должна осуществляться выработка инсулина в кровь. Данный аппарат представляет собой встроенный механизм, выполняющий функцию поврежденного органа.
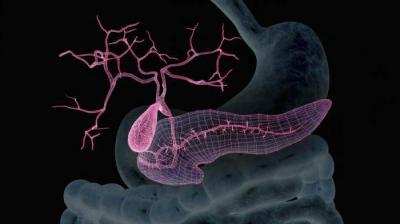
Механизм действия заменителя поджелудочной железы
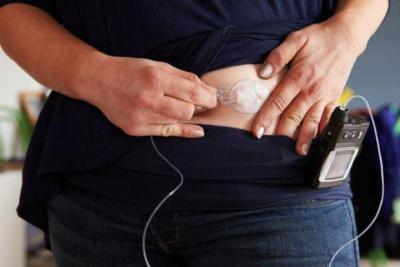
Аппарат искусственной поджелудочной железы состоит из двух связанных механизмов. Первый – это инсулиновая помпа. Она была изобретена ранее и значительно облегчила жизнь пациентам с сахарным диабетом. Данное устройство представляет собой резервуар, в котором содержится инсулин короткого действия.
Как известно, больные с диагнозом «сахарный диабет» вынуждены постоянно подсчитывать количество съеденных углеводов и вводить гормон подкожно перед каждым приёмом еды. Чтобы этого избежать, была изготовлена инсулиновая помпа. В ней содержится достаточное количество инсулина, который поступает в кровь самостоятельно, то есть без инъекций. Кроме того, препарата, содержащегося в помпе, хватает на несколько дней.
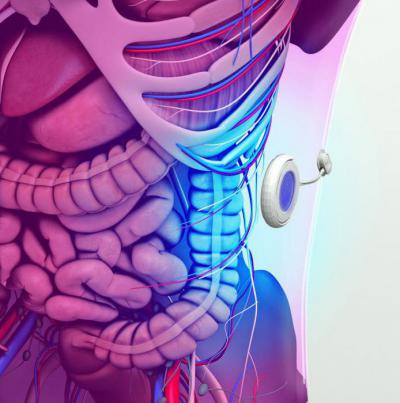
Второй механизм, имеющийся в составе искусственного «органа», — это глюкометр. В отличие от инсулиновой помпы, этот прибор не имплантируется под кожу пациента. Он необходим с целью осуществления мониторинга уровня глюкозы в крови. Оба описанных механизма были изобретены ранее. Отличием этого устройства является то, что в нем соединены эти 2 аппарата. Кроме того, оно работает в автономном режиме. При использовании инсулиновой помпы пациенту требуется постоянно вводить значение измеряемой величины глюкозы и рассчитывать дозу вводимого препарата. Искусственная поджелудочная железа поможет избавить больных от этой обязанности.
Особенностью изобретения является то, что система мониторинга напрямую сообщается с инсулиновой помпой. Данный механизм носит название «система закрытой петли». Чтобы устройство исправно работало, контроль над ним осуществляет опытный специалист, который имеет возможность следить за функционированием аппарата дистанционно. Благодаря этому изобретению жизнь пациентов, страдающих 1-м типом сахарного диабета, не будет отличаться от здоровых людей. Ведь изобретение способно полностью восстановить работу поврежденного органа.
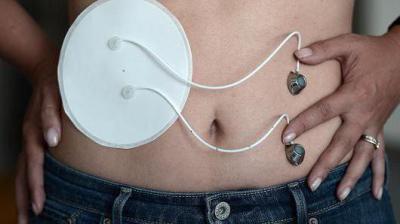
Функции искусственной поджелудочной железы
Основным предназначением изобретенного «органа» считается осуществление контроля над обменом углеводов. В норме эту функцию выполняет гормон инсулин. При СД 1-го типа данное биологически активное вещество не продуцируется поджелудочной железой. Поэтому гормон необходимо вводить в кровь извне. Чтобы приблизить жизнь пациентов к нормальному существованию, был изобретен искусственный орган. К основным функциям устройства относятся:
- Постоянный мониторинг уровня сахара в крови. Измерение проводится автономно каждые 5 минут.
- Введение инсулина короткого действия из помпы при гипергликемии. Поступление гормона в кровь должно осуществляться постоянно, в частности при употреблении пищи и выполнении физических нагрузок.
- Беспрерывный контроль устройства за сочетанной работой глюкометра и инсулиновой помпы.
Также к функциям аппарата следует отнести снижение риска развития осложнений сахарного диабета и улучшение качества жизни пациентов.
История создания искусственной поджелудочной железы: разработка изобретения
Учитывая то, как быстро в медицине происходят изменения в лучшую сторону, не стоит удивляться тому, что совсем скоро должен появиться такой прибор, который сможет полностью изменить жизнь пациентов, страдающих от инсулинозависимого СД. К сожалению, несмотря на развитие трансплантологии, решить проблему заменой больного органа на здоровую поджелудочную железу практически невозможно. Всё же к 2014 году стало известно о разработке прибора, способного наладить углеводный обмен без рискованной операции. В это время учёные впервые заявили о возможности создания аппарата, который сможет заменить поджелудочную железу. Исследования ведутся во многих странах. По заявлению разработчиков чудо-техники, искусственная поджелудочная железа станет применяться уже в 2018 году. Если расчёты докторов верны, то в скором времени сахарный диабет перестанет быть одним из грозных заболеваний, каковым он считается до сих пор.
Клинические испытания изобретения
На протяжении двух лет проводятся крупные научные исследования, позволяющие в ближайшем будущем внедрить в практику такое устройство, как искусственная поджелудочная железа. Появится аппарат, по заявлению ученых университета Виргинии, в 2018 году. Первое масштабное клиническое испытание было направлено на тестирование устройства, работающего по принципу «замкнутой петли». В настоящее время осуществляется оценка эффективности прибора.
Отзывы ученых и врачей об изобретении
Изучением и разработкой чуда техники занимаются ученые многих передовых институтов диабетологии. По мнению врачей, устройство станет одним из великих достижений в области медицины.
Источник
Эта новость подарит надежду людям, которые страдают сахарным диабетом (СД) I типа и на протяжении многих лет своей жизни зависят от инъекций инсулина.
Искусственная поджелудочная железа с функцией непрерывного контроля глюкозы будет применяться в американских и западноевропейских клиниках уже через 2 года.
Современные проблемы лечения диабета
При этом заболевании основным лекарством остается гормон инсулин, который должен регулярно вводиться в кровь либо при помощи шприцев, либо при помощи особого электронного устройства — инсулиновой помпы.
Инъекции инсулина при СД I типа приходится делать обычно по 2 раза в день, а иногда и по 3-4 раза.
Хотя нынешние методы контроля сахара при диабете достаточно эффективны, доставка инсулина в организм больных не на 100% отвечает его текущим потребностям. А потребности эти широко варьируют день ото дня, в зависимости от диеты, физической активности, а для женщин — еще и от фазы менструального цикла, связанного с колебаниями чувствительности к инсулину.
Доктор Роман Говорка (Roman Hovorka) и доктор Худ Табит (Hood Thabit) из Кембриджского университета в Англии пояснили, что искусственная поджелудочная железа как нельзя лучше подходит для непрерывного мониторинга и введения правильных доз инсулина. Устройство исключает чрезмерные колебания уровня глюкозы, а значит, предупреждает грозные осложнения диабета.
Многочисленные научные исследования подтвердили эффективность трансплантации островковых клеток, при которой пациентам с диабетом I типа пересаживают донорские, нормально работающие клетки для продукции эндогенного инсулина. Но с этой процедурой возникает масса проблем, а ее эффект ограничен парой лет.
В журнале Diabetologia Говорка и Табит пишут, что искусственная поджелудочная железа дает менее инвазивную и более безопасную опцию для контроля сахара при инсулинозависимом СД I типа. Она полностью избавляет пациентов от инъекций гормона и необходимости в постоянной перепроверке сахара.
Испытания системы с «закрытой петлей»
В настоящее время в разных странах мира испытывают сразу несколько вариантов искусственной поджелудочной железы.
Ранее в этом году Университет Виргинии (США) сообщал, что они работают над поджелудочной железой с удаленным управлением через смартфон; два клинических испытания уже подтвердили эффективность этого устройства.
Несмотря на конструктивные различия, все они основаны на системе «закрытой петли» (closed-loop). Эта петля представляет собой систему непрерывного мониторинга глюкозы, соединенную с инсулиновой помпой (резервуаром), контролируемой специальными алгоритмами.
Доктор Говорка и его коллеги говорят, что система «закрытой петли» отлично показала себя в ходе клинических испытаний, в самых разных условиях. Она помогала пациентам надежно контролировать сахар и в больнице, и в лагерях для диабетиков, и в домашней обстановке, где не было никакого врачебного контроля.
В последнем испытании участвовали 24 пациента с СД I типа, которые на протяжении 6 недель жили на дому с искусственной поджелудочной железой. Экспериментальное устройство оказалось гораздо надежнее и безопаснее по сравнению с инсулиновыми помпами.
В частности, гипогликемические состояния развивались вдвое реже, а оптимального уровня сахара удавалось достичь на 11% чаще.
В ожидании больших перемен
Хотя исследования еще продолжаются, доктор Говорка и Табит ожидают позитивного решения FDA уже в начале 2017.
В свою очередь Национальный институт медицинских исследований (NIHR) Великобритании анонсировал завершение испытаний системы «закрытой петли» ко второй половине 2018 года.
«Для внедрения в практику искусственной поджелудочной железы потребуются не только позитивные заключения регуляторов, но и создание соответствующей медицинской инфраструктуры, а также дополнительная подготовка врачей и медперсонала», — предупредили ученые.
Константин Моканов: магистр фармации и профессиональный медицинский переводчик
Источник