Источник развития поджелудочной железы
ПЖ в эмбриогенезе формируется из двух зачатков кишечной энтодермы — дорсального и вентрального — и из мезенхимы. Дорсальный зачаток развивается раньше вентрального: он появляется на 3-й неделе эмбриогенеза из печёночного дивертикула и первичной кишечной трубки, в то время как вентральный — только на 4—5-й неделе из развивающейся ДПК (из протокового отрезка средней кишки).
Иногда появляются сразу два вентральных панкреатических зачатка. Возможностью образования двойного вентрального зачатка и последующего его аномального развития объясняется механизм формирования кольцевидной ПЖ, что рядом авторов рассматривается как атавизм.
Основные процессы дифференпировки морфологических структур ПЖ происходят в период с середины 6-й до 12-й недели внутриутробного развития. В середине 5-й недели гестации ПЖ и ДПК входят в состав единого мезенхимального комплекса, отграниченного от полости тела. Этот тканевой комплекс соединен вентральной брыжейкой с желудком, а дорсальной — с задней стенкой полости тела. Формирующаяся ПЖ на этой стадии развития представлена системой ветвящихся трубочек, расположенных в толще мезенхимы. На 5-й неделе эмбрионального развития уже определяются два изолированных друг от друга отдела ПЖ, один из которых (вентральная часть) располагается в едином тканевом комплексе с ДПК, а другой (дорсальная часть) — лежит свободно в толще дорсальной брыжейки.
На 6-й неделе эмбрионального развития вентральная часть ПЖ по-прежнему плотно прилежит к ДПК, располагаясь с ней в едином тканевом комплексе. В середине 7-й недели эмбрионального развития начинается слияние вентрального и дорсального отделов ПЖ. Вентральный зачаток при этом вращается по часовой стрелке позади ДПК и срастается с дорсальным зачатком.
После слияния панкреатических зачатков происходят последовательные изменения формы органа. Так, в зависимости от гестационного возраста эмбриона, ПЖ по форме напоминает запятую, затем имеет форму вопросительного знака, приобретает булавовидную, а затем S-образную форму. Начиная с 8-й недели развития железа напоминает «лежащую» латинскую букву «S».
С середины 11-й-начала 12-й недели впервые можно говорить о формировании крючковидного отростка, который огибает формирующиеся верхние брыжеечные сосуды. Из вентрального зачатка формируются крючковидный отросток и нижние 2/3 головки ПЖ, затем из дорсального зачатка развиваются шейка, тело, хвост и верхняя часть головки органа.
Из протока вентрального зачатка, срастающегося с дорсальным зачатком, развивается главный панкреатический (вирсунгов) проток (ГПП), который служит основным дренажом ПЖ (см. рис. 1-1, CD). Проксимальный проток дорсального зачатка, известный как добавочный (санториниев) проток ПЖ, обычно сохраняется и открывается в ДПК через малый сосочек.
Во 2-й половине внутриутробного развития появляются дольки ПЖ и соединительнотканные междольковые перегородки. В этот период определяется топография синтеза белков: цитоплазматическая локализация, а также увеличение темпов синтеза. На 6-м месяце в ациноцитах видны секреторные гранулы, содержащие белки с амило- и липолитической активностью. Дифференцировка клеток ацинусов и протоков завершается к концу беременности.
Во время роста и вращения ДПК (см. рис. 1-1, показано стрелкой, CD) вентральный зачаток ПЖ перемещается к дорсальному, и впоследствии они срастаются. Первоначально общий жёлчный проток прикрепляется к вентральной части ДПК и сдвигается вокруг её дорсальной части, в то время как сама ДПК вращается. ГПП формируется в результате сращения дистальной части дорсального панкреатического протока и всего вентрального панкреатического протока.

Рис.1-1.Эмбриогенез поджелудочной железы: а–г — схематическое изображение последовательных этапов развития поджелудочной железы с 5-й по 8-ю неделю эмбрионального развития; д–ж — схематические изображения поперечных срезов через двенадцатиперстную кишку и развивающуюся поджелудочную железу
Таким образом, к 12-й неделе внутриутробного развития в ПЖ определяются основные структурные образования в зачатковой форме, или на той или иной стадии формирования. Их последующая дифференцировка обеспечивает весь диапазон функционирования не только в пренатальном, но и в постнатальном онтогенезе. Эндокринные участки железы (островки) развиваются как зачатки из начальных отрезков переднего и заднего протоков между 10-й и 14-й неделями гестации. После 16-й недели эндокринная часть ПЖ отделяется от протоков, приобретает собственное кровоснабжение и становится независимой от протоковой системы железы.
Нервная и сосудистая системы ПЖ начинают формироваться на 6—7-й неделе внутриутробного развития.
Формирование кровеносной системы заканчивается одновременно с дифференцировкой апинарных клеток к 7-му месяцу гестации. Формирование иннервации заканчивается в постнатальном и детском периоде. Морфофункциональное развитие ПЖ завершается только в возрасте 18—20 лет. После 40—50-летнего возраста намечаются гипотрофические изменения органа, связанные со склеротической трансформацией его кровеносных сосудов.
Аномалии при повороте или сращении зачатков развивающейся ПЖ могут приводить к специфическим врождённым аномалиям, таким как агенезия (аплазия) ПЖ, удвоение и как частный его случай — расщеплённая ПЖ (pancreas divisum), эктопическая ткань селезёнки в ПЖ, кольцевидная (pancreas annulare), добавочная ПЖ (pancreas aberrans), аномальное, панкреатобилпарное соустье, холедохоцеле и др.
Маев И.В., Кучерявый Ю.А.
Источник
Развитие поджелудочной железы. Аденомы поджелудочной железы.Развитие хирургии поджелудочной железы со значительным увеличением количества радикальных операций при опухолевых и неопухолевых поражениях органов панкреатодуоденальной зоны позволило морфологам более детально изучить характер наблюдаемых при этом иатологичеких процессов. Вырезка операционного или секционного материала, правильная интерпретация обнаруженных изменений должны основываться на данных эмбриогенеза и топографических взаимоотношений этих органов. Это касается не только процессов неопухолевого или доброкачественного опухолевого характера, но и злокачественных новообразований. Поджелудочная железа является ведущей составной частью органов панкреатодуоденальной зоны, которые тесно связаны между собой как топографически, так и эмбриологически. Положение поджелудочной железы и топография ее выводных протоков объясняются се эмбриогенезом. Источником развития железы являются три закладки: одна дорсальная и две вентральные панкреатические почки, представляющие собой выросты энтодермы первичной кишки. Дорсальная закладка врастает в ту часть mesogastrium dorsale. которая составляет при образовании сальниковой сумки заднюю ее стенку, сращенную с париетальной брюшиной. Обе вентральных закладки образуются в качестве лево- и правостороннего выпячиваний общего желчного протока непосредственно перед его впадением в двенадцатиперстную кишку; эти закладки увеличиваются путем образования вторичных выростов. Левосторонняя вентральная закладка поджелудочной железы очень рано теряет связь с общим желчным протоком, срастается с правосторонней вентральной и образует с ней железистую массу, растущую в дорсальном направлении. В результате вращения кишечной стенки зачатки сближаются (эмбрион длиной 8 мм) и сливаются (эмбрион длиной 12 мм). Ко времени рождения из них образуется единый непарный орган, не связанный со стенками двенадцатиперстной кишки, основная масса поджелудочной железы образована из дорсальной закладки; исключение составляет головка органа, большая часть которой развивается из вентрального зачатка. Главный, или вирсунгов, проток поджелудочной железы открывается вместе с общим желчным протоком в просвет большого сосочка двенадцатиперстной кишки. Часто встречающийся добавочный, или санториниев, проток впадает самостоятельно в двенадцатиперстную кишку в области малого дуоденального сосочка. Основываясь на данных литературы и результатах собственных исследований, мы считаем, что топографические взаимоотношения головки поджелудочной железы и двенадцатиперстной кишки могут выражаться в следующих вариантах строения головки поджелудочной железы.
Первый вариант ткань головки поджелудочной железы четко отделена от двенадцатиперстной кишки собственной капсулой, а в части случаев и дополнительным тонким слоем жировой ткани. Второй вариант ткань головки полжелулочной железы пронизывает наружный и частично мышечный слои стенки двенадцатиперстной кишки, представлена всеми ее элементами. Третий вариант ткань головки поджелулочной железы «инфильтрирует» все слои стенки двенадцатиперстной кишки, представлена всеми ее элементами или только кистовидно расширенными протоками. Этот вариант клинически и макроскопически может симулировать рак. Малый дуоденальный сосочек располагается чуть выше и медиальнее большого сосочка двенадцатиперстной кишки в среднем на 2 см. Он может быть представлен как всеми составными элементами паренхимы. Так и в отдельных наблюдениях только протоками. Через паренхиму головки поджелудочной железы проходит дистальный отдел общего желчного протока, формируя интрапанкреагичеекую и интрадуоденальную его части. • Возможность интрадуоденального о расположения части головки поджелудочной железы, a также наличия ее цементов (чаще протоков) с формированием очагов аленомиоза в стенках двенадцатиперстной кишки, общею желчною протока и большою сосочка двенадцатиперстной кишки важно учитывать при определении исючника возникновения опухолевого процесса, его характера, а также в плане проведения дифференциального диагноза. — Также рекомендуем «Рак поджелудочной железы. Аденокарцинома поджелудочной железы.» Оглавление темы «Опухоли поджелудочной железы, почек, мочевого пузыря.»: |
Источник
Вырабатывает панкреатический сок. В этом соке ферменты: трипсин, химотрипсин, амилаза (расщепляет углеводы), липаза (расщепляет жиры). Экзокринная часть – 97% массы поджелудочной железы.Эндокринная функция связана с выработкой основного гормона: инсулина, а также глюкагона,
соматостатина, VIP-гормона и панкреатического полипептида. Эти гормоны имеют большое значение в регуляции углеводного, жирового и белкового обмена в тканях. Недостаток инсулина приводит к сахарному диабету.
Эндокринная часть – 3% массы поджелудочной железы. Развите
В эмбриогенезе поджелудочная железа закладывается из эпителия среднего отдела кишки, которая врастает в мезенхиму. Из эпителия образуется секреторный отдел, а из мезенхимы – сосуды и соединительнотканные прослойки. Экзокринная часть уже обнаруживается в конце 3 недели, а эндокринная
– к концу 3 месяца эмбрионального развития.
СТРОЕНИЕ
поджелудочная железа сложная, разветвлѐнная железа, имеет выраженную дольчатость. Снаружи покрыта тонкой соединительнотканной капсулой, от которой отходят внутрь перегородки, которые выражены в меньшей степени. В междольковых соединительнотканных перегородках расположены выводные протоки и кровеносные сосуды – это междольковые образования. В дольках – экзокринные секреторные отделы, эндокринные (в виде островков) и внутридольковые выводные протоки (вставочные и общие внутридольковые протоки).
Экзокринная часть. Представлена секреторным отделом – ацинусом. Это образование в виде мешочка, состоящего из 10-12 клеток. Клетки имеют конусовидную форму. Ядро – в базальной части. Здесь
же и синтетический аппарат (гранулярная ЭПС, митохондрии). Поэтому базальная часть окрашена базофильно и она гомогенна. В апикальной части скапливаются гранулы секрета, они окрашены более оксифильно. Поэтому апикальная часть оксифильная – зимогенная (зимоген = профермент). Выделенный зимоген превращается в активный фермент в полости 12-перстной кишки.
Секрет поступает из секреторного отдела во вставочный протоки. Они короткие, могут непосредственно выходить из секреторного отдела. Могут располагаться сбоку от секреторного отдела. (Могут быть вставлены в секреторный отдел. В этом случае в центре секреторного отдела появляются центро-ацинозные клетки – клетки вставочного протока). Вставочные протоки могут быть материалом для образования новых секреторных отделов. Особенно это выражается в первые годы после рождения или при повреждении поджелудочной железы.
Более крупные выводные протоки выстланы призматическим эпителием. В выводных протоках располагаются тонкие прослойки в собственной пластинке. Междольковые выводные протоки более крупные в области головки поджелудочной железы, меньше в области тела, а в области хвоста могут быть не обнаружены. Эти выводные протоки выстланы призматическим эпителием. Выражена собственная пластинка, бокаловидные клетки и имеются пучки мышечных клеток, которые выполняют роль определѐнного сфинктера, особенно в месте выхода в 12- перстную кишку.
Регенерацияэкзокринного отдела у взрослых почти не выражен. Из-за малого количества соединительной ткани очаги некроза быстро генерализуются, и воспаление распространяется по органу.
Эндокринная частьимеет не менее важное значение, т.к. каждый 20-й человек страдает сахарным диабетом. Эндокринная часть представлена в виде островков Лангерганса-Соболева. Количество островков до 1,5 млн., в каждом островке 20-40 клеток. В эндокринных островках выделяют 5 типов клеток.
70-75% — В-клетки – это клетки, вырабатывающие инсулин – главный гормон этих островков. Окрашены базофильно, занимают центральную часть этих островков. Зернистость крупная. Инсулин, выделяемый в островках, действует на рецепторы клеток печени и мышечных структур. В печѐночных клетках в каждой клетке содержится до 150 тыс. рецепторов к инсулину. При воздействии на эти рецепторы происходит изменение проницаемости цитомембраны для глюкозы, и сахар попадает в клетку, из него образуется гликоген. Таким образом инсулин снижает сахар в крови. Его недостаток приводит к повышению сахара (сахарный диабет).
А-клетки – окрашены ацидофильно. Расположены в островках по периферии. Их 20-25%. Содержат крупные ацидофильные гранулы. Эти гранулы содержат гормон глюкагон. К нему имеются рецепторы (до
200 тыс. рецепторов на клетку). Глюкагон, воздействуя на рецептор, запускает механизмы внутриклеточного распада гликогена, и глюкоза выводится в кровь. Глюкоза является энергетическим материалом.
D-клетки, вырабатывают соматостатин, их 5%. Они блокируют процесс секреции: и экзокринную, и эндокринную часть поджелудочной железы.
D’-клетки. Вырабатывают вазоинтестинальный пептид, который снижает артериальное давление, расширяет сосуды, что косвенно усиливает кровообращение и секрецию.
РР-клетки. Вырабатывают панкреатический полипептид. Усиливает секрет желѐз желудка и поджелудочной железы.
Кровоснабжение поджелудочной железы представлено артериями, которые разветвляются до капиллярной сети. Отток идѐт по венам, лимфатические сосуды хорошо выражены. Иннервация осуществляется вегетативной и нервной системой.
Источник
Эмбриональное развитие поджелудочной железы
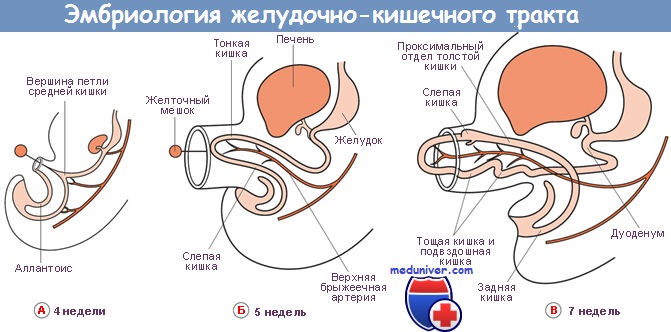
Поджелудочная железа развивается из отдельных зачатков — вентрального и дорсального, — образующихся из соединения эмбриональных передней кишки со средней. Дорсальный зачаток увеличивается влево и формирует основную массу зрелой железы.
Вентральный зачаток, тесно связанный с развивающимся общим желчным протоком, первоначально отходит от двенадцатиперстной кишки. Он соединяется с дорсальной системой только на седьмой неделе внутриутробного развития, после ротации позади эмбриональной двенадцатиперстной кишки, и расположен каудально от дорсального зачатка.
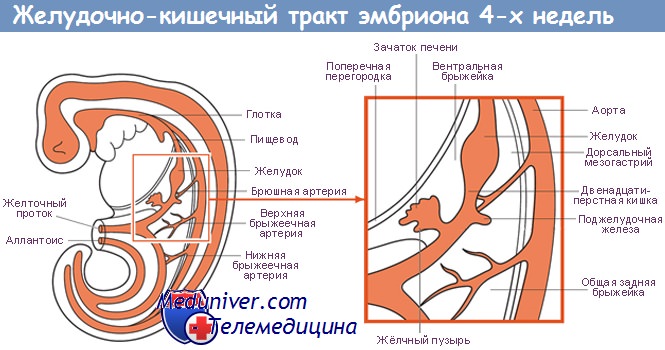
Обе части первичной поджелудочной железы содержат аксиальные протоки: дорсальный проток развивается из стенки двенадцатиперстной кишки, а вентральный — из общего желчного протока. При их слиянии вентральный проток (вирзунгов) продолжается дорсальным протоком (санториниев), образуя главный панкреатический проток.
Таким образом, общий желчный и панкреатический протоки открываются в двенадцатиперстную кишку на большом сосочке, тогда как часть дорсального протока внутри головки поджелудочной железы становится более или менее рудиментарной и открывается в двенадцатиперстную кишку проксимально от большого сосочка на небольшом добавочном или малом сосочке.
Полное отсутствие слияния систем двух протоков приводит к развитию разделенной поджелудочной железы. Такая аномалия встречается приблизительно у 5% людей и может быть предрасполагающим фактором панкреатита. Также возможно неполное слияние, при котором санториниев проток остается главным.
Недостаточный поворот тела вентрального зачатка по оси с устьем его протока может привести к развитию кольцевидной поджелудочной железы, окружающей вторую часть двенадцатиперстной кишки, что может вызвать обструкцию двенадцатиперстной кишки.
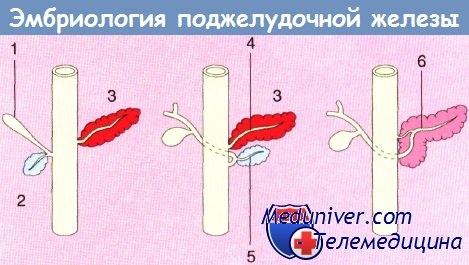
Схема, показывающая анатомию развивающейся поджелудочной железы:
1 — билиарный зачаток; 2 — вентральный;
3 — дорсальный; 4 — санториниев проток;
5 — вирзунгов проток; 6 — главный панкреатический проток.
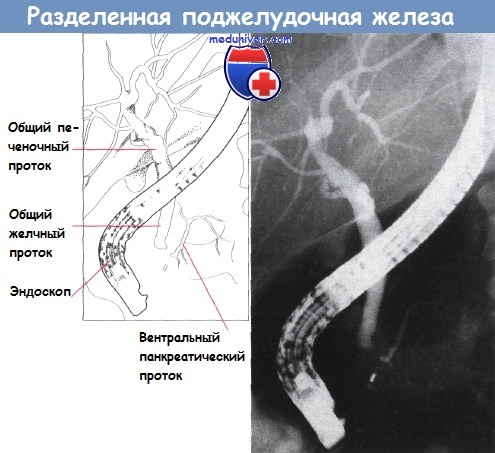
Разделенная поджелудочная железа. Определяются протоки в вентральной части железы.
Видно их отсутствие справа от позвоночника.
Хорошо заметно близкое расположение к поджелудочной железе общего желчного протока.
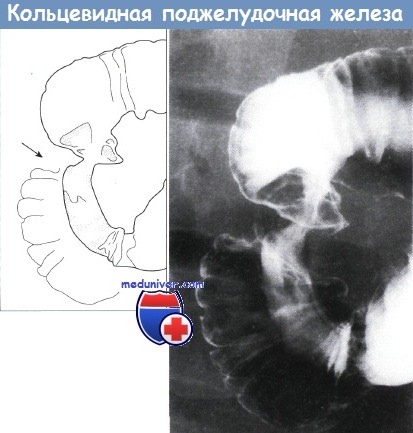
Верхний отдел желудочно-кишечного тракта, кольцевидная поджелудочная железа.
Наблюдается очаговое циркулярное ровное сужение середины второй части двенадцатиперстной кишки.
Дуоденальные складки и слизистая оболочка в остальном нормальные. Рентгенограмма с двойным контрастированием.
— Также рекомендуем «Острый панкреатит — диагностика»
Оглавление темы «Заболевания желудочно-кишечного тракта»:
- Сифилис заднего прохода — диагностика
- Гонорея прямой кишки — диагностика
- Предраковые состояния анальной области — диагностика
- Злокачественные опухоли анального канала — диагностика
- Врожденные аноректальные аномалии — диагностика
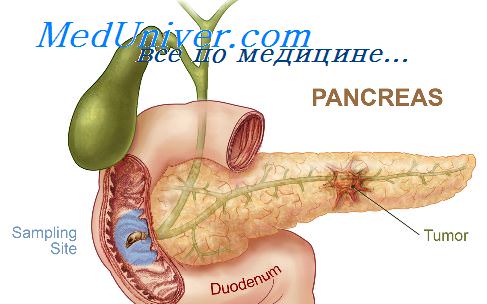
- Поджелудочная железа в норме — анатомия, методы обследования
- Эмбриональное развитие поджелудочной железы
- Острый панкреатит — диагностика
- Хронический панкреатит — диагностика
- Наследственный панкреатит — диагностика
Источник