Эмбриональное развитие печени и поджелудочной железы
Ротация печени плода. Развитие поджелудочной железы эмбриона
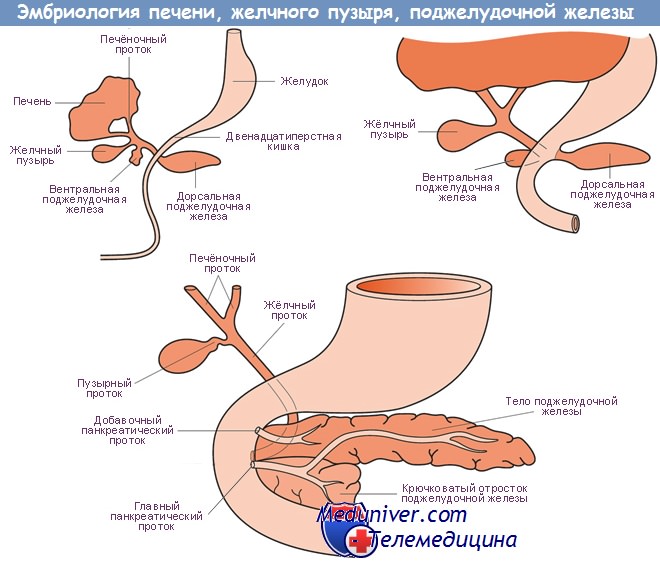
Уже на ранней стадии развития от каудальной части печеночного узла отделяется закладка желчного пузыря, которая вначале выглядит как плотное цилиндрическое образование, а впоследствии в нем образуется просвет. Желчь в нем начинает накапливаться приблизительно с конца третьего месяца.
При ротации кишечной петли из области вентральной брыжейки, лежащей между двенадцатиперстной кишкой и закладкой печени, образуется печеночно-желудочная и печеночно-двенадцатиперстная части малого сальника (pars hepatogastrica и pars hepatoduodenalis omenti minoris). Из вентрального отдела вентральной брыжейки, расположенного между печенью и передней стенкой тела, возникает серповидная связка печени (mesohepaticum ventrale, ligamentum falciforme hepatis) (см. главу о развитии брюшинных отношений).
Большая часть первоначального стебелька, связывающего печеночный узел со стенкой двенадцатиперстной кишки, удлиняется и замывается в закладке желчного протока (ductus choledochus) и в закладке печеночного протока (ductus hepaticus). Закладка желчного пузыря связывается с данной трубочкой посредством короткой ножки, которая, удлиняясь, превращается в пузырный проток. Печеночный проток возникает из той части закладки для желчного протока, которая располагается между устьем пузырного протока и печенью.
Первоначально все эти выводные протоки в основной своей массе закладываются в виде плотных клеточных тяжей, в которых со временем (приблизительно во втором месяце) образуются просветы.
Междольковые желчные протоки (ductus interlobulares) закладываются в качестве первичных щелей (каналов) в эпителиальных балочках печеночной закладки (приблизительно в конце первого месяца), а позже вторично соединяются с системой крупных желчных протоков.
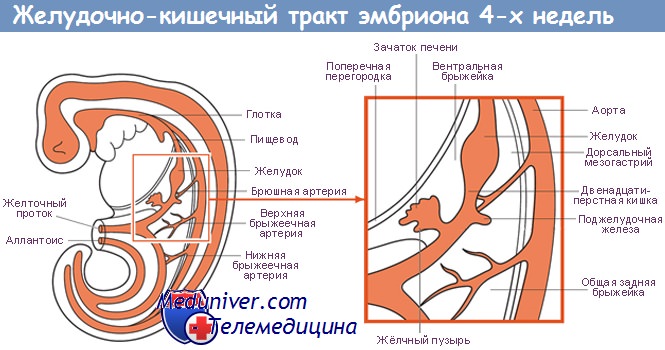
Интерстициальная соединительная ткань печени образуется из мезенхимы, в которую врастает закладка печени в процессе своего развития. Из веточек пупочно-брыжеечных вен между печеночными балками образуется система синусоидных капилляров. В течение первого месяца в мезенхиме происходит образование кровяных островков и первичных клеток крови (эмбриональный миэлопоэз), которое, однако, прекращается в более поздние месяцы. Из поверхности вентральной брыжейки двенадцатиперстной кишки образуется перитонеальное (брюшинное) покрытие печени, причем печень постепенно обособляется от поперечной перегородки, которая дает начало вентральным участкам диафрагмы.
Развитие поджелудочной железы эмбриона
Из энтодермальной стенки двенадцатиперстной кишки в конце первого месяца начинают развиваться два следующих эпителиальных узла, которые являются закладками поджелудочной железы. Один из них выпячивается на дорсальной стенке двенадцатиперстной кишки непосредственно под пилорической (привратниковой) частью и представляет собой дорсальную закладку поджелудочной железы (pancreas dorsale). Вторая закладка возникает на вентральной двенадцатиперстной поверхности в хвостовом узле между стенкой кишки и зачатком печени и, по всей вероятности, закладывается в виде парного бугорка (pancreas ventrale).
Дорсальный зачаток поджелудочной железы растет сравнительно быстрее и в виде плотных эпителиальных балок и узлов проникает в мезенхиму дорсальной брыжейки желудка и брыжейки двенадцатиперстной кишки. Приблизительно на шестой неделе закладка уже представляет собой вытянутое плотное образование, посередине которого проходит центральный проток и который своей эпителиальной ножкой соединяется с дорсальной стенкой двенадцатиперстной кишки. Вентральная поджелудочная железа сравнительно меньше и посредством своей соединяющей ножки (выводного протока) связана с зачатком желчного протока, который выходит из печени и удлиняется.
В результате неравномерного роста стенки двенадцатиперстной кишки и под влиянием быстрого роста печеночной закладки вентральная поджелудочная железа вместе с желчным протоком начинает смещаться по правой поверхности двенадцатиперстной кишки на дорсальную сторону кишечника, располагаясь затем под проксимальным отделом первоначальной дорсальной закладки поджелудочной железы. На седьмой неделе развития обе закладки поджелудочной железы прочно срастаются между собой. При этом из дорсальной поджелудочной железы образуются ее тело и хвост (corpus и cauda pancreatis), а из вентрального зачатка возникает самая большая ее часть — головка поджелудочной железы (caput pancreatis).
Соединение этих частей происходит настолько прочно, что на поджелудочной железе взрослого человека уже невозможно распознать обе первоначальные закладки.
Учебное видео по развитию желудочно-кишечного тракта (эмбриогенезу)

— Также рекомендуем «Формирование протока поджелудочной железы. Этапы развития поджелудочной железы»
Оглавление темы «Формирование желудка и кишечника плода»:
1. Формирование желудка. Развитие желудка эмбриона
2. Формирование кишечника. Развитие кишечника плода
3. Этапы развития кишечника. Поворот (разворот) кишечника плода
4. Клоака кишечника плода. Эпителий кишечной трубки эмбриона
5. Формирование печени плода. Развитие печени эмбриона
6. Ротация печени плода. Развитие поджелудочной железы эмбриона
7. Формирование протока поджелудочной железы. Этапы развития поджелудочной железы
8. Развитие органов дыхания. Формирование дыхательной системы эмбриона
9. Развитие гортани. Формирование трахеи
10. Развитие легких плода. Формирование бронхиального дерева
Источник
Эмбриональное развитие поджелудочной железы
Поджелудочная железа развивается из отдельных зачатков — вентрального и дорсального, — образующихся из соединения эмбриональных передней кишки со средней. Дорсальный зачаток увеличивается влево и формирует основную массу зрелой железы.
Вентральный зачаток, тесно связанный с развивающимся общим желчным протоком, первоначально отходит от двенадцатиперстной кишки. Он соединяется с дорсальной системой только на седьмой неделе внутриутробного развития, после ротации позади эмбриональной двенадцатиперстной кишки, и расположен каудально от дорсального зачатка.
Обе части первичной поджелудочной железы содержат аксиальные протоки: дорсальный проток развивается из стенки двенадцатиперстной кишки, а вентральный — из общего желчного протока. При их слиянии вентральный проток (вирзунгов) продолжается дорсальным протоком (санториниев), образуя главный панкреатический проток.
Таким образом, общий желчный и панкреатический протоки открываются в двенадцатиперстную кишку на большом сосочке, тогда как часть дорсального протока внутри головки поджелудочной железы становится более или менее рудиментарной и открывается в двенадцатиперстную кишку проксимально от большого сосочка на небольшом добавочном или малом сосочке.

Полное отсутствие слияния систем двух протоков приводит к развитию разделенной поджелудочной железы. Такая аномалия встречается приблизительно у 5% людей и может быть предрасполагающим фактором панкреатита. Также возможно неполное слияние, при котором санториниев проток остается главным.
Недостаточный поворот тела вентрального зачатка по оси с устьем его протока может привести к развитию кольцевидной поджелудочной железы, окружающей вторую часть двенадцатиперстной кишки, что может вызвать обструкцию двенадцатиперстной кишки.
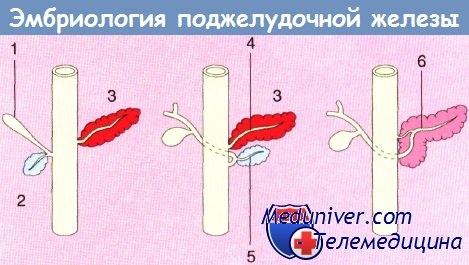
Схема, показывающая анатомию развивающейся поджелудочной железы:
1 — билиарный зачаток; 2 — вентральный;
3 — дорсальный; 4 — санториниев проток;
5 — вирзунгов проток; 6 — главный панкреатический проток.
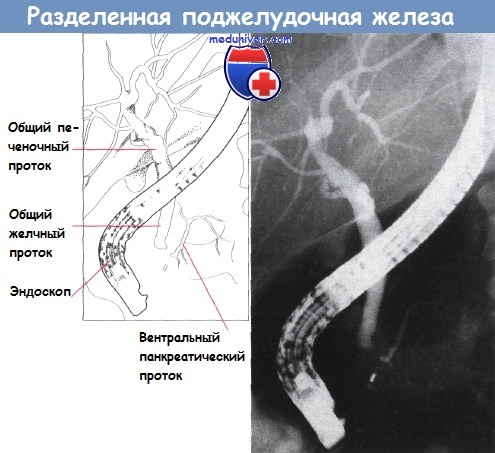
Разделенная поджелудочная железа. Определяются протоки в вентральной части железы.
Видно их отсутствие справа от позвоночника.
Хорошо заметно близкое расположение к поджелудочной железе общего желчного протока.
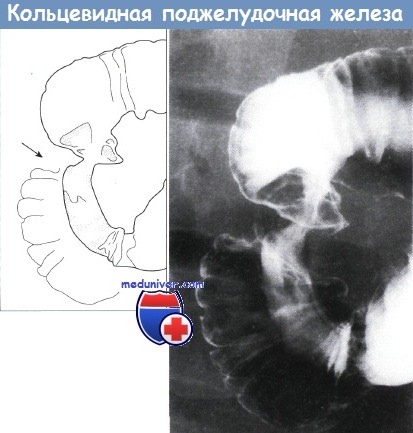
Верхний отдел желудочно-кишечного тракта, кольцевидная поджелудочная железа.
Наблюдается очаговое циркулярное ровное сужение середины второй части двенадцатиперстной кишки.
Дуоденальные складки и слизистая оболочка в остальном нормальные. Рентгенограмма с двойным контрастированием.
— Также рекомендуем «Острый панкреатит — диагностика»
Оглавление темы «Заболевания желудочно-кишечного тракта»:
- Сифилис заднего прохода — диагностика
- Гонорея прямой кишки — диагностика
- Предраковые состояния анальной области — диагностика
- Злокачественные опухоли анального канала — диагностика
- Врожденные аноректальные аномалии — диагностика
- Поджелудочная железа в норме — анатомия, методы обследования
- Эмбриональное развитие поджелудочной железы
- Острый панкреатит — диагностика
- Хронический панкреатит — диагностика
- Наследственный панкреатит — диагностика
Источник
Формирование печени у плода — эмбриогенез, морфогенезПеченочный вырост (дивертикул) появляется на сроке гестации около 4 нед в области передней кишки, расположенной каудально, непосредственно ниже желудка. Первоначально печень определяется как утолщение на брюшной поверхности двенадцатиперстной кишки. Формирование печени начинается посредством определенной стимуляции энтодермы вентрального отдела передней кишки сердечной мезодермой. В сериях экспериментов было установлено несколько сигнальных путей, вовлеченных в процесс развития печени. Появление в клетках энтодермы печеночного выроста матричной рибонуклеиновой кислоты (РНК), необходимой для синтеза специфического белка печени альбумина, является признаком, указывающим на стимуляцию роста гепатоцитов. Стимулирующее воздействие оказывают факторы роста фибробластов, секретируемые сердечной мезодермой, которые, в свою очередь, связываются со специфическими рецепторами энтодермы. Фактически культура клеток энтодермы in vitro может образовывать гепатобласты при инкубации с FGF. Для ответа на воздействие FGF необходимо наличие компетентной энтодермы. Экспрессия гена Fox а в энтодерме возникает раньше индуцированного FGF формирования печеночных клеток. В настоящее время продемонстрирована роль Fox а-1 и Fox а-2 в индукции развития печени. При отсутствии Fox а-1 и Fox а-2 энтероциты не формируют почку печеночного выроста, однако сердечная мезенхима остается нормальной. После формирования почки печеночного выроста для дальнейшей пролиферации гепатоцитов необходимо присутствие фактора роста гепатоцитов. Печеночный вырост врастает в поперечную мембрану и дает начало печеночным тяжам, которые трансформируются в гепатоциты. В данном процессе для развития печени необходима комбинация сигнальных факторов, поступающих от клеток мезодермы поперечной мембраны, включая BMP. Во время миграции в поперечную мембрану клетки печеночной энтодермы окружаются клетками-предшественниками эндотелия сосудов, которые представляют собой источник важного для развития печени фактора роста. Если формирования кровеносных сосудов не происходит, то развитие печеночного эпителия также нарушается. Следовательно, для формирования печени необходимо взаимодействие печеночного эпителия с эндотелием сосудов. Необходимый эффект обеспечивают именно сами клетки эндотелия, а не циркулирующие в крови факторы. Эпителиальные клетки желчных протоков, по-видимому, развиваются из бипотенциальных гепатобластов, способных дифференцироваться либо в гепатоциты, либо в клетки желчных протоков, однако происхождение этих клеток долгое время было предметом научных дискуссий. Эксперименты по выделению и трансплантации полипотентных стволовых клеток из печени эмбрионов мыши подтверждают происхождение эпителия желчных протоков из гепатобластов, однако необходимы дальнейшие исследования данной популяции клеток. Формирование желчных протоков в печени человека и грызунов происходит одинаково.
Изначально субпопуляция гепатобластов, рассматриваемых в качестве предшественников эпителиальных клеток желчных протоков, локализуется вблизи мезенхимы формирующихся портальных сосудов, которая, в свою очередь, экспрессирует желчеспецифические цитокератины. Слой гепатобластов впоследствии формирует непрерывную однослойную кольцевую структуру, называемую протоковой пластинкой, окружающую портальную мезенхиму. Протоковая пластинка в дальнейшем частично становится двухслойной. Локальные расширения протоковой пластинки в местах, где она двухслойная, дают начало желчным протокам. Оставшаяся часть протоковой пластинки в дальнейшем регрессирует. У человека регресс протоковой пластинки идет за счет апоптоза (запрограммированной гибели клеток). Развитие желчных протоков происходит по градиенту в направлении от ворот печени к периферии органа. Первичный зачаток печени человека, возникший из энтодермы, состоит из двух отделов — головного (краниального) и хвостового (каудального). Из хвостового отдела развиваются также внепеченочные желчные протоки и желчный пузырь. При исследовании молекулярной регуляции формирования протоковой пластинки были установлены некоторые ключевые факторы этого процесса. Транскрипционный HNF6 определяет количество клеток, вовлеченных в процесс формирования эпителия желчных путей, а также расположение желчных путей вблизи портальной мезенхимы. Мезенхимный фактор транскрипции FoxF1 необходим для формирования желчного пузыря. При делеции гена HNF1b возникают аномалии развития внутрипеченочных желчных протоков. У человека описано много заболеваний, возникающих вследствие аномального развития протоковой пластинки. Наличие при данных заболеваниях сочетанных аномалий производных воротной мезенхимы и воротных кровеносных сосудов свидетельствует о функциональном взаимодействии всех компонентов портальной системы. Синдром Алажилля представляет собой доказательство подобного функционального взаимодействия и характеризуется гаплоидной недостаточностью по системе Jagged-1 — наличием парных генов, каждый из которых не способен полностью реализовать себя в гетерозиготном организме. Jagged-1 представляет собой лиганд для Notch-рецепторов. Гистологические изменения при данном синдроме представлены недостаточным количеством внутрипеченочных желчных протоков и холестазом. Кроме того, наблюдаются увеличение числа артерий и фиброз в воротной системе, недостаточное количество желчных протоков. Синдром, возникающий у человека, не может быть полностью воспроизведен на лабораторных животных, например на мышах. Хотя у гомозиготных мышей с делецией Notch2 проявляется комплекс аномалий, характерных для заболевания у человека. Представленные данные свидетельствуют, что развитие желче-выводящих путей — результат сложного взаимодействия мезенхимы, протоков и кровеносных сосудов. Учебное видео по развитию желудочно-кишечного тракта (эмбриогенезу)
— Также рекомендуем «Формирование поджелудочной железы у плода — эмбриогенез, морфогенез» Оглавление темы «Эмбриогенез желудочно-кишечного тракта»:
|
Источник
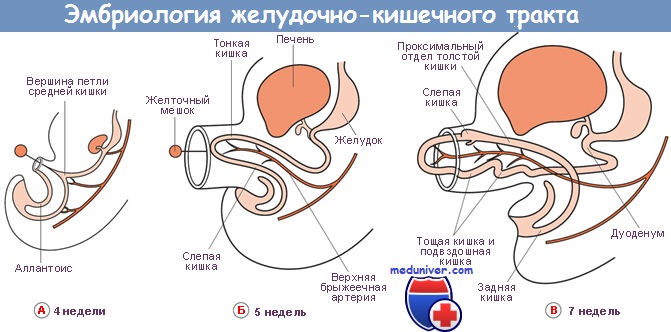
В процессе раннего эмбриогенеза гаструляции формируется три эмбриональных зародышевых листка: энтодерма, мезодерма и экзодерма. Печень и система желчных протоков берут начало из клеток вентральной эндодермы первичной кишки, а их развитие можно разделить на три различных процесса. Во-первых, в результате неизвестных пока механизмов вентральная эндодерма первичной кишки приобретает способность получать сигналы из мезодермы сердца.
Эти сигналы в форме различных факторов роста фибробластов и белков — регуляторов морфогенеза кости вызывают спецификацию клеток, которые будут формировать печень, и активацию специфичных для печени генов. В моделях на животных отмечено, что такая спецификация происходит еще до образования видимого зачатка печени. На следующем этапе эти новые специфицированные клетки мигрируют в краниальном и вентральном направлении в область поперечной перегородки, и к 4-й неделе беременности начинается морфогенез печени. Рост и развитие вновь образованного зачатка печени требует его взаимодействия с эндотелиальными клетками.
Печеночный кровоток у плода осуществляется с участием печеночной артерии, а также воротной и пупочной вен, которые формируют воротный синус. Приточная кровь по воротной вене поступает преимущественно в правую долю печени, по пупочной вене — преимущественно в левую. Венозный проток шунтирует кровь из воротной и пупочной вен в печеночную вену, в обход сети синусоидов.
С началом обычного кормления венозный проток облитерируется. Насыщение крови кислородом в воротной вене ниже по сравнению с пупочной, поэтому поступление кислорода в правую долю печени ограничено, что обусловливает ее более активную функцию кроветворения. В эпителии синусоидов у плода располагаются крупные макрофаги, которые превращаются в сеть купферовских (ретикулоэндотелиальных) клеток.
Транспортная и метаболическая функции печени обусловлены особой структурой печеночных клеток. Ряды гепатоцитов разделены синусоидами, которые сходятся по направлению к притокам печеночной вены (центральным венам), расположенным в центре дольки. Такая структура определяет направление и особенность поступления веществ из печени и внутрь ее. Помимо притока артериальной крови из большого круга кровообращения, печень также получает приток венозной крови из ЖКТ посредством системы воротной вены.
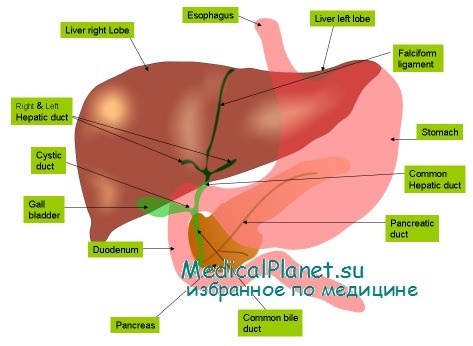
Продукты гепатобилиарной системы выходят из печени двумя путями — через печеночную вену и через желчь в кишечник. Печень секретирует белки и другие компоненты плазмы. Всасываемые питательные вещества попадают в синусоиды печени через воротную вену или через печеночную артерию, а выходят в большой круг кровообращения через центральную вену. Компоненты желчи транспортируются через сеть увеличивающихся в диаметре протоков от желчных капилляров до общего желчного протока.
Секреция желчи была отмечена уже на 12-й неделе внутриутробного развития. Основные компоненты желчи зависят от возраста плода. Ближе к родам количество холестерина и фосфолипидов в желчи становится сравнительно небольшим. Низкая концентрация желчных кислот, отсутствие вторичных желчных кислот, образуемых под действием бактерий, а также наличие необычных желчных кислот свидетельствуют о низкой скорости тока желчи и незрелом синтезе желчных кислот.
Максимальную относительную величину печень приобретает на 9-й неделе внутриутробного развития — в это время ее масса составляет 10 % массы тела плода. На раннем этапе развития печень представляет собой основной очаг гемопоэза; на 7-й неделе в зачатке печени количество кроветворных клеток преобладает над гепатоцитами. Незрелые гепатоциты имеют меньшие размеры (около 20 мкм по сравнению с 30-35 мкм для зрелых гепатоцитов) и содержат мало гликогена. Близко к родам гепатоциты начинают преобладать, а их размеры и содержание гликогена увеличиваются. У доношенного ребенка на 2-м месяце жизни гемопоэз в печени практически отсутствует.
По мере увеличения плотности расположения гепатоцитов при внутриутробном развитии ребенка относительный объем синусоидов снижается. При рождении на долю печени приходится 5 % массы тела, а у взрослого человека этот показатель составляет лишь 2 %.
У здорового новорожденного некоторые метаболические процессы незрелые, что связано и с особой активностью различных ферментов, характерной для плода. Многие функции печени у плода (снабжение питательными веществами, удаление конечных продуктов метаболизма и токсинов) выполняет организм матери. Метаболизм печени плода — это в первую очередь синтез белков для нужд роста. Ближе к родам основная функция печени сводится к выработке и хранению важных питательных веществ, экскреции желчи и формированию выведения метаболитов.
Адаптация к самостоятельной жизни требует синтеза ферментов de novo. Начало этих процессов зависит от наличия субстрата и гормонального влияния плаценты у плода, а также от характера пищи и воздействия гормонов в период новорожденности.
— Рекомендуем ознакомиться со статьей «Гистология печени. Метаболизм углеводов в печени»
Оглавление темы «Патология поджелудочной железы и печени у ребенка»:
- Острый панкреатит. Причина и клиника
- Диагностика и лечение острого панкреатита
- Хронический панкреатит у детей. Причина и диагностика
- Ложная киста поджелудочной железы. Панкреатическая холера — синдром Вернера-Моррисона
- Эмбриогенез (развитие) печени и желчных путей
- Гистология печени. Метаболизм углеводов в печени
- Метаболизм жиров в печени. Биотрансформация в печени
- Патоморфология печени. Холестаз и цирроз
- Гепатомегалия и желтуха у детей
- Проявления заболеваний печени у детей: зуд, гемангиомы, эритема, портальная гипертензия
Источник


