Эндокринных клеток поджелудочной железы
Островки Лангерга́нса — скопления гормон-продуцирующих (эндокринных) клеток, преимущественно в хвостовой части поджелудочной железы. Открыты в 1869 году немецким патологоанатомом Паулем Лангергансом (1849—1888). Островки составляют приблизительно 1—2 % массы поджелудочной железы. Поджелудочная железа взрослого здорового человека насчитывает около 1 миллиона островков (общей массой от одного до полутора граммов), которые объединяют понятием орган эндокринной системы.
Историческая справка[править | править код]
Пауль Лангерганс, будучи студентом-медиком, работая у Рудольфа Вирхова, в 1869 году описал скопления клеток в поджелудочной железе, отличавшиеся от окружающей ткани, названные впоследствии его именем[2][3]. В 1881 году К. П. Улезко-Строганова впервые указала на эндокринную роль этих клеток[4]. Инкреаторная функция поджелудочной железы была доказана в Страсбурге (Германия) в клинике крупнейшего диабетолога Наунина Mering и Minkowski в 1889 году — открыт панкреатический диабет и впервые доказана роль поджелудочной железы в его патогенезе[3]. Русский учёный Л. В. Соболев (1876—1919) в диссертации «К морфологии поджелудочной железы при перевязке её протока при диабете и некоторых других условиях» показал, что перевязка выводного протока поджелудочной железы приводит ацинозный (экзокринный) отдел к полной атрофии, тогда как панкреатические островки остаются нетронутыми. На основании опытов Л. В. Соболев пришёл к выводу: «функцией панкреатических островков является регуляция углеводного обмена в организме. Гибель панкреатических островков и выпадение этой функции вызывает болезненное состояние — сахарное мочеизнурение»[3].
В дальнейшем благодаря ряду исследований, проведенных физиологами и патофизиологами в различных странах (проведение панкреатэктомии, получение избирательного некроза бета-клеток поджелудочной железы химическим соединением аллоксаном), получены новые сведения об инкреаторной функции поджелудочной железы.
В 1907 году Lane & Bersley (Чикагский университет) показали различие между двумя видами островковых клеток, которые они назвали тип A (альфа-клетки) и тип B (бета-клетки).
В 1909 году бельгийский исследователь Ян де Мейер предложил называть продукт секреции бета-клеток островков Лангерганса инсулином (от лат. insula — островок). Однако прямых доказательств продукции гормона, влияющего на углеводный обмен, обнаружить не удавалось[3].
В 1921 году в лаборатории физиологии профессора J. Macleod в Торонтском университете молодому канадскому хирургу Фредерику Бантингу и его ассистенту студенту-медику Чарлзу Бесту удалось выделить инсулин.
В 1955 году Сангеру и соавторам (Кембридж) удалось определить последовательность аминокислот и строение молекулы инсулина[3].
В 1962 году Марлин и соавторы обнаружили, что водные экстракты поджелудочной железы способны повышать гликемию. Вещество, вызывающее гипергликемию, назвали «гипергликемическим-гликогенолитическим фактором». Это был глюкагон — один из основных физиологических антагонистов инсулина[3].
В 1967 году Донатану Стейнеру и соавторам (Чикагский университет) удалось обнаружить белок-предшественник инсулина — проинсулин. Они показали, что синтез инсулина бета клетками начинается с образования молекулы проинсулина, от которой в последующем по мере необходимости отщепляется С-пептид и молекула инсулина[3].
В 1973 году Джоном Энсиком (Вашингтонский университет), а также рядом учёных Америки и Европы была проведена работа по очистке и синтезу глюкагона и соматостатина[3].
В 1976 году Gudworth & Bottaggo открыли генетический дефект молекулы инсулина, обнаружив два типа гормона: нормальный и аномальный. последний является антагонистом по отношению к нормальному инсулину[3].
В 1979 году благодаря исследованиям Lacy & Kemp и соавторов появилась возможность пересадки отдельных островков и бета-клеток, удалось отделить островки от экзокринной части поджелудочной железы и осуществить трансплантацию в эксперименте. В 1979—1980 гг. при трансплантации бета-клеток преодолён видоспецифический барьер (клетки здоровых лабораторных животных имплантированы больным животным другого вида)[3].
В 1990 году впервые выполнена пересадка панкреатических островковых клеток больному сахарным диабетом[3].
Типы клеток[править | править код]
Данная диаграмма демонстрирует структурные отличия между панкреатическими островками крысы (вверху) и человека (внизу) pars ventralis pancreas (брюшная часть) — слева; pars dorsalis pancreas (спинная часть) — справа. Различные типы клеток окрашены по-разному: альфа-клетки — красным, бета-клетки — синим, дельта-клетки — фиолетовым, ПП-клетки — зелёным, эпсилон-клетки — жёлтым. Бета-клетки грызуна, в отличие от человека сгруппированы в характерное инсулиновое ядро.
Альфа-клетки[править | править код]
- Альфа-клетки составляют 15…20 % пула островковых клеток — секретируют глюкагон (естественный антагонист инсулина).
Бета-клетки[править | править код]
- Бета-клетки составляют 65…80 % пула островковых клеток — секретируют инсулин (с помощью белков-рецепторов проводит глюкозу внутрь клеток организма, активизирует синтез гликогена в печени и мышцах, угнетает глюконеогенез).
Дельта-клетки[править | править код]
- Дельта-клетки составляют 3…10 % пула островковых клеток — секретируют соматостатин (угнетает секрецию многих желез);
ПП-клетки[править | править код]
- ПП-клетки составляют 3…5 % пула островковых клеток — секретируют панкреатический полипептид (подавляет секрецию поджелудочной железы и стимулирует секрецию желудочного сока).
Эпсилон-клетки[править | править код]
- Эпсилон-клетки составляют <1 % пула островковых клеток — секретируют грелин[5][6] («гормон голода» — возбуждает аппетит).
Строение островка[править | править код]
Панкреатический островок является сложно устроенным функциональным микроорганом с определённым размером, формой и характерным распределением эндокринных клеток. Клеточная архитектура островка влияет на межклеточное соединение и паракринную регуляцию, синхронизирует высвобождение инсулина.
Долгое время считалось, что островки человека и экспериментальных животных сходны как по строению, так и по клеточному составу. Работы последнего десятилетия показали, что у взрослых людей преобладающим типом строения островков является мозаичный, при котором клетки всех типов перемешаны по всему островку, в отличие от грызунов, для которых характерен плащевой тип строения клеток, при котором бета-клетки формируют сердцевину, а альфа-клетки находятся на периферии. Однако, эндокринная часть поджелудочной железы имеет несколько типов организации: это могут быть единичные эндокринные клетки, их небольшие скопления, небольшие островки (диаметром < 100 мкм) и крупные (зрелые) островки.
Небольшие островки имеют у человека и грызунов одинаковое строение. Зрелые островки Лангерганса человека обладают выраженной упорядоченной структурой. В составе такого островка, окруженного соединительнотканной оболочкой, можно выявить дольки, ограниченные кровеносными капиллярами. Сердцевину долек составляет массив бета-клеток, на периферии долек в непосредственной близости с кровеносными капиллярами находятся альфа- и дельта-клетки. Таким образом, клеточная композиция островка зависит от его размера: относительное число альфа-клеток увеличивается вместе с размером островка, в то время как относительное число бета-клеток уменьшается[7].
См. также[править | править код]
Примечания[править | править код]
- ↑ 1 2 Foundational Model of Anatomy
- ↑ Langerhans P. Beiträge zur mikroskopischen Anatomie der Bauchspeicheldrüse : Inaugural-Dissertation, zur Erlangung der Doctorwürde in der Medicine und Chirurgie vorgelegt der Medicinischen Facultät der Friedrich-Wilhelms-Universität zu Berlin und öffentlich zu vertheidigen am 18. Februar 1869. — Berlin : Buchdruckerei von Gustav Lange, 1869.
- ↑ 1 2 3 4 5 6 7 8 9 10 11 Клиническая диабетология / Ефимов А. С., Скробонская Н. А. — 1-е изд. — К.: Здоровья, 1998. — 320 с. — 3000 экз. — ISBN 5-311-00917-9.
- ↑ Жуковский М. А. Детская эндокринология. — 3-е изд. — М.: Медицина, 1995. — 656 с. — 8000 экз. — ISBN 5-225-01167-5.
- ↑ K. M. Andralojc, A. Mercalli, K. W. Nowak. et al. Ghrelin-producing epsilon cells in the developing and adult human pancreas (англ.).
- ↑ Epsilon cells (Cytokines&Cells Encyclopedia) (англ.). Архивировано 26 октября 2012 года.
- ↑ Прощина А. Е., Савельев С. В. Иммуногистохимическое исследование распределения α- и β-клеток в разных типах островков Лангерганса поджелудочной железы человека // Бюллетень экспериментальной биологии и медицины. — Изд. РАМН, 2013. — Т. 155, № 6. — С. 763—767.
Ссылки[править | править код]
Диабетология | |||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|
| |||||||||||
| |||||||||||
| |||||||||||
| |||||||||||
| |||||||||||
Источник
Эндокринная часть поджелудочной железы. Регенерация поджелудочной железы.
Островки состоят из эпителиальных клеток — панкреатических эндокриноцитов, или инсулоцитов. Величина островков, их форма и число входящих в состав клеток очень различны. Общее количество островков в поджелудочной железе достигает 1-2 млн. Средний размер островка 0,1-0,3 мм. Общий объем эндокринной части составляет около 3% всего объема железы. Островки пронизаны кровеносными капиллярами, окруженными перикапиллярным пространством. Эндотелий капилляров имеет фенестры, облегчающие поступление гормонов от инсулоцитов в кровь через перикапиллярное пространство.
В островковом эпителии различают 5 видов клеток: А-клетки, В-клетки, D-клетки, ВИП-клетки, РР-клетки.
А-клетки (альфа-клетки, или ацидофильные инсулоциты) — это крупные округлые клетки с бледным крупным ядром и цитоплазмой, содержащей ацидофильные гранулы. Гранулы обладают и аргирофилией. В состав этих гранул входит гормон глюкагон, расщепляющий гликоген и повышающий содержание сахара в крови.
А-клетки рассеяны по всему островку, образуя нередко небольшие скопления в центральной части. Они составляют около 20-25% от всех инсулоцитов.
В-клетки (бета-клетки, или базофильные инсулоциты) имеют кубическую или призматическую форму, крупное темное, богатое гетерохроматином ядро. Доля В-клеток достигает 70-75% от общего числа инсулоцитов. В цитоплазме В-клеток накапливаются осмиофильные гранулы, содержащие гормон инсулин. Инсулин регулирует синтез гликогена из глюкозы. При недостатке продукции инсулина глюкоза не превращается в гликоген, содержание ее в крови повышается и создаются условия для развития заболевания, называемого сахарным диабетом.
D-клетки (дельта-клетки, или дендритические инсулоциты) составляют 5-10% среди всех островковых клеток. Форма их иногда звездчатая с отростками. В цитоплазме определяются гранулы средних размеров и плотности. В гранулах накапливается гормон соматостатин. Он тормозит секрецию инсулина и глюкагона, снижает продукцию ряда гормонов желудочно-кишечного тракта — гастрина, секретина, энтероглюкагона, холецистокинина и др., подавляет секрецию соматотропного гормона в гипофизе.
ВИП-клетки (аргирофильные клетки) встречаются в островках в небольшом количестве. В цитоплазме выявляются плотные аргирофильные гранулы, содержащие вазоактиеный интестиналъный полипептид. Он обладает выраженным сосудорасширяющим дейтвием, снижает кровяное давление, угнетает секрецию соляной кислоты в желудке, стимулирует выделение глюкагона и инсулина.
РР-клетки — полигональной формы инсулоциты, расположенные преимущественно по периферии островка. Количество их — 2-5% от общего числа клеток островка. В цитоплазме РР-клеток выявляются мелкие гранулы, содержащие панкреатический полипептид. Основная роль панкреатического полипептида в организме — регуляция скорости и количества экзокринной секреции поджелудочной железы и желчи в печени. Таков клеточный состав островкового эпителия, представляющего собой мозаику дивергентно развивающихся клеточных дифферонов.
В дольках поджелудочной железы встречаются еще ацинозно-инсулярные клетки, в цитоплазме которых одновременно содержатся гранулы, характерные как для ацинозных, так и для островковых клеток.
Ткани поджелудочной железы иннервируют блуждающий и симпатический нервы. В интрамуральных вегетативных ганглиях находятся холинергические и пептидергические нейроны, волокна которых заканчиваются на клетках ацинусов и островков. Между нервными клетками ганглиев и островковыми клетками устанавливается тесная связь с образованием нейроинсулярных комплексов.
С возрастом в поджелудочной железе постепенно уменьшается количество островков. В островках наблюдаются закономерные возрастные изменения клеточных взаимоотношений, заключающиеся в быстрой смене после рождения преобладания А-клеток над В-клетками на преобладание В-клеток над А-клетками у взрослых. Затем происходит постепенное увеличение количества А-клеток, которое наряду с одновременным, хотя и незначительным, уменьшением числа В-клеток приводит нередко в пожилом и особенно старческом возрасте вновь к преобладанию А-клеток над В-клетками.
Регенерация поджелудочной железы. В эмбриогенезе островки растут благодаря пролиферации исходных клеток-предшественниц и их дивергентной дифференцировке в соответствующие клеточные диффероны. У взрослых физиологическая регенерация ацинозных и островковых клеток происходит в основном путем внутриклеточного обновления органелл. Митотическая активность клеток в связи с высокой специализацией низкая. После резекции части или повреждения органа наблюдается некоторое повышение уровня пролиферативной активности клеток ацинусов, протоков и островков, последующее образование новых ацинусов. Однако ведущей формой регенерации экзокринной части железы является регенерационная гипертрофия.
Восстановительные процессы в эндокринной части железы происходят за счет пролиферативной активности инсулоцитов и клеток эпителия протоков путем ацино-инсулярной трансформации.
— Также рекомендуем «Печень. Развитие печени. Строение печени.»
Оглавление темы «Строение желудка. Строение кишечника.»:
1. Пищевод. Слизистая пищевода. Строение стенки пищевода.
2. Желудок. Развитие желудка. Строение желудка. Железы желудка.
3. Эпителий желез желудка. Клетки желудка. Гормоны желудка.
4. Тонкая кишка. Развитие тонкой кишки. Строение тонкой кишки.
5. Эпителий тонкой кишки. Клетки тонкой кишки.
6. Толстая кишка. Развитие и строение толстой кишки. Червеобразный отросток.
7. Прямая кишка. Строение прямой кишки. Поджелудочная железа.
8. Эндокринная часть поджелудочной железы. Регенерация поджелудочной железы.
9. Печень. Развитие печени. Строение печени.
10. Гепатоциты. Строение гепатоцитов. Образование желчи.
Источник
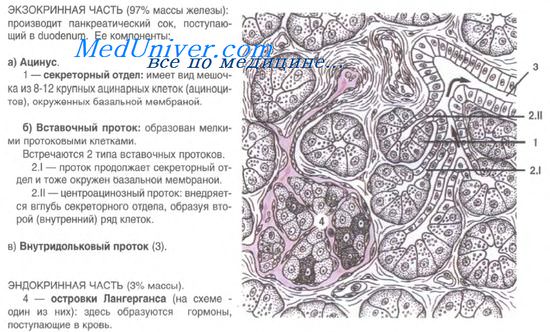
Поджелудочная
железа
включает
2 части: 1) экзокринную и 2) эндокринную.
В
экзокринной части вырабатывается
панкреатический сок, содержащий ферменты
— трипсин, липазу, амилазу и др., который
поступает в двенадцатиперстную кишку
В
эндокринной части вырабатываются
гормоны: инсулин, глюкагон, соматостатин,
ВИП, панкреатический полипептид.
Развитие.
Поджелудочная железа развивается на
3-4-й неделе эмбриогенеза из 2 зачатков:
1) эпителий — из дорсального и
вентральных выпячиваний энтодермальной
кишки, врастающих в брыжейку: 2)
соединительнотканная строма, кровеносные
сосуды и капсула — из мезенхимы. На 3-м
месяце эмбриогенеза происходит
дифференцировка зачатка на экзокринную
и эндокринную части.
Общий
план строения.
Поджелудочная железа покрыта тонкой
соединительнотканной капсулой,
срастающейся с брюшиной. От капсулы
отходят соединительнотканные тяжи,
разделяющие железу на дольки. В тяжах
находятся междольковые выводные протоки,
кровеносные сосуды, нервы, интрамуральные
нервные ганглии, пластинчатые тельца.
Доля экзокринной части железы составляет
97 %, эндокринной — 3 %.
Экзокринная
часть поджелудочной железы. Эта
часть поджелудочной железы представлена
панкреатическими ацинусами, межацинозными,
внутридольковыми и междольковыми
выводными протоками, впадающими в общий
выводной проток, который открывается
в двенадцатиперстную кишку.
Структурно-функциональной
единицей
экзокринной части является
панкреатический ацинус.
Он
состоит из концевого отдела и вставочного
протока. Ацинус имеет форму мешочка.
Ацинусы отделяются друг от друга тонкими
прослойками рыхлой соединительной
ткани, богатой ретикулярными волокнами.
В прослойках проходят капилляры, нервные
волокна и находятся интрамуральные
ганглии.
Железистые
клетки ацинуса расположены на базальной
мембране (ациноциты).
В
центре ацинусов располагаются клетки
вставочных протоков.
Ациноциты
имеют форму пирамид, широким концом
лежат на базальной мембране, а узким
апикальным концом обращены в просвет
ацинуса. Цитолемма базального конца
образует складки, на апикальной
поверхности имеются микроворсинки
Функция
ациноцитов заключается в синтезе белков
пищеварительных ферментов (трипсина,
липазы, амилазы и др.)
Вставочный
проток
ацинуса
может
внедряться в центр его концевого отдела
в таком случае в центре ацинуса видны
центроацинозные клеткц. На их поверхности
имеются единичные микроворсинки.
Секрет
ациноцитов поступает во вставочный
проток, оттуда в межацинозный проток.
Межацинозные
протоки
выстланы
кубическим эпителием. Межацинозные
протоки впадают во внутридольковые
протоки,
выстланные
кубическимиэпителиоцитами.
Внутридольковые протоки впадают в
междольковые,
лежащие
в прослойке междольковой соединительной
ткани и несущие секрет в общий проток
поджелудочной железы.
Междольковые
протоки и общий проток железы выстланы
призматическим эпителием, среди клеток
которого имеются бокаловидные
эндокриноциты, и эндокриноциты,
вырабатывающие панкреазимин и
холецистокинин. Под эпителием находится
собственная пластинка слизистой оболочки
протоков.
Эндокринная
часть поджелудочной железы. Эта
часть поджелудочной железы состоит из
панкреатических островков.
В
состав островков входят клетки,
называемые инсулоцитами.
В
зависимости от строения и содержания
гранул различают 5 типов инсулоцитов:
1) В-клетки (базофильные); 2) А-клетки
(ацидофильные); 3) D-клетки
(дендритные); 4) D1-клетки
(аргирофильные): 5) РР-клетки.
В-клетки
расположены в центре островков. Функция
В-клеток — выделение инсулина. Инсулин
стимулирует усвоение клетками простых
сахаров, которые под его влиянием
синтезируются в гликоген и депонируются
в цитоплазме клеток. При избытке инсулина
в организме снижается уровень сахара
в крови.
А-клетки
располагаются преимущественно по
периферии островков. В гранулах
содержится глюкагон, под влиянием
которого гликоген клеток расщепляется
на простые сахара, поступающие в
кровь. Это приводит к повышению сахара
в крови (гипергликемия).
D-клетки
имеют неправильную форму (грушевидную,
звездчатую), располагаются по периферии
островков. Гранулы D-клеток
содержат соматостатин, под влиянием
которого задерживается выделение
инсулина В-клетками и глюкагона
А-клетками, а также ингибируется синтез
ферментов в ацинозных клетках поджелудочной
железы.
Д1-клетки
в гранулах имеется светлый ободок. В
гранулах содержится ВИП, снижающий
артериальное давление и стимулирующий
секрецию ферментов и гормонов
поджелудочной железой.
РР-клетки
располагаются по периферии
островков.Функция РР-клеток — секреция
панкреатического полипептида. который
стимулирует выделение желудочного и
панкреатического соков.
Промежуточные
клетки
(ацинозно-инсулярные клетки) характеризуются
содержанием в их цитоплазме зимогенных
гранул, присущих ациноцитам, и гранул
типа А, В и D.
находящихся
в инсулоцитах. Промежуточные клетки
располагаются около островков между
ацинусами. В зависимости от характера
инсулярных гранул промежуточные клетки
подразделяются на клетки 3 типов: А,
В и D.
Инсулярные
и зимогенные гранулы промежуточных
клеток могут поступать в выводные
протоки экзокринной части поджелудочной
железы и в кровеносное русло. С током
крови трипсиноподобные ферменты
зимогенных гранул транспортируются
к В-клеткам островков и способствуют
освобождению инсулина из проинсулина.
Соседние файлы в папке ответы по гистологии
- #
- #
- #
- #
- #
Источник


