Эндоскопическая операция на поджелудочной железе

Поджелудочная железа – орган уникальный в том плане, что она является одновременно железой внешней и внутренней секреции. В ней вырабатываются ферменты, необходимые для пищеварения и поступающие по выводным протокам в кишечник, а также гормоны, которые поступают непосредственно в кровь.
Поджелудочная железа расположена в верхнем этаже брюшной полости, непосредственно позади желудка, забрюшинно, довольно глубоко. Условно разделяется на 3 части: головку, тело и хвост. Она прилежит ко многим важным органам: головку огибает двенадцатиперстная кишка, задняя ее поверхность тесно прилежит к правой почке, надпочечнику, аорте, верхней и нижней полым венам, многим другим важным сосудам, селезенке.

строение поджелудочной железы
Поджелудочная железа – уникальный орган не только в плане своей функциональности, но и в плане строения и расположения. Это паренхиматозный орган, состоящий из соединительной и железистой ткани, с густой сетью протоков и сосудов.
Кроме этого, можно сказать, что орган этот мало понятен в плане этиологии, патогенеза, и, соответственно, лечения поражающих его заболеваний (особенно это касается острого и хронического панкреатита). Врачи всегда насторожено относятся к таким пациентам, так как течение заболеваний поджелудочной железы никогда невозможно предсказать.
Такая структура этого органа, а также его неудобное положение делают его чрезвычайно неудобным для хирургов. Любое вмешательство в этой области чревато развитием многих осложнений – кровотечений, нагноений, рецидивов, выхода агрессивных ферментов за пределы органа и расплавление окружающих тканей. Поэтому можно сказать, что оперируется поджелудочная железа только по жизненным показаниям – когда ясно, что никакие другие методы не могут облегчить состояние больного или предотвратить его гибель.
Показания к хирургическому вмешательству
- Острое воспаление с панкреонекрозом и перитонитом.
- Некротический панкреатит с нагноением (абсолютное показание для экстренной операции).
- Абсцессы.
- Травмы с кровотечением.
- Опухоли.
- Кисты и псевдокисты, которые сопровождаются болями и нарушением оттока.
- Хронический панкреатит с выраженным болевым синдромом.
Виды операций на поджелудочной железе
- Некрэктомия (удаление омертвевших тканей).
- Резекция (удаление части органа). Если необходимо удаление головки, проводится панкреатодуоденальная резекция. При поражении хвоста и тела – дистальная резекция.
- Тотальная панкреатэктомия.
- Дренирование абсцессов и кист.
Операции при остром панкреатите

Нужно сказать, что единых критериев для показаний к операции при остром панкреатите нет. Но есть несколько грозных осложнений, где хирурги едины во мнении: невмешательство неминуемо приведет к смерти больного. К хирургическому вмешательству прибегают при :
- Инфицированном панкреонекрозе (гнойном расплавлении тканей железы).
- Неэффективности консервативного лечения в течение двух суток.
- Абсцессах поджелудочной железы.
- Гнойном перитоните.
Нагноение панкреонекроза – это самое грозное осложнение острого панкреатита. При некротическом панкреатите встречается в 70% случаев. Без радикального лечения (операции) смертность приближается к 100%.
Операция при инфицированном панкреонекрозе – это открытая лапаротомия, некрэктомия (удаление омертвевших тканей), дренирование послеоперационного ложа. Как правило, очень часто (в 40% случаев) возникает необходимость повторных лапаротомий через определенный промежуток времени для удаления повторно образующихся некротизированных тканей. Иногда для этого брюшную полость не ушивают (оставляют открытой), при риске кровотечений место удаления некроза временно тампонируют.
Однако в последнее время операцией выбора при данном осложнении является некрэктомия в сочетании с интенсивным послеоперационным лаважем: после удаления некротических тканей в послеоперационном поле оставляют дренажные силиконовые трубки, через которые проводится интенсивное промывание антисептиками и растворами антибиотиков, с одновременной активной аспирацией (отсасыванием).
Если причиной острого панкреатита стала желчнокаменная болезнь, одновременно проводится холецистэктомия (удаление желчного пузыря).

слева: лапороскопическая холецистэктомия, справа: открытая холецистэктомия
Малоинвазивные методы, такие как лапароскопическая операция, при панкреонекрозе не рекомендована. Она может проводиться только как временная мера у очень тяжелых больных для уменьшения отека.
Абсцессы поджелудочной железы возникают на фоне ограниченного некроза при попадании инфекции или в отдаленном периоде при нагноении псевдокисты.
Цель лечения, как и любого абсцесса – вскрытие и дренирование. Операция может быть проведена несколькими способами:
- Открытый метод. Проводится лапаротомия, вскрытие абсцесса и дренирование его полости до полного очищения.
- Лапароскопическое дренирование: под контролем лапароскопа производится вскрытие абсцесса, удаление нежизнеспособных тканей, и постановка дренажных каналов, так же, как при обширном панкреонекрозе.
- Внутреннее дренирование: вскрытие абсцесса производится через заднюю стенку желудка. Такую операцию можно выполнить или лапаротомическим доступом, или лапароскопически. Результат – выход содержимого абсцесса происходит через сформированный искусственный свищ в желудок. Киста постепенно облитерируется, свищевое отверстие затягивается.
Операции при псевдокистах поджелудочной железы
Псевдокисты в поджелудочной железе образуются после разрешения острого воспалительного процесса. Псевдокиста- это полость без сформировавшейся оболочки, заполненная панкреатическим соком.

Псевдокисты могут быть достаточно больших размеров (более 5 см в диаметре), опасны тем, что:
- Могут сдавливать окружающие ткани, протоки.
- Вызывать хронические боли.
- Возможно нагноение и формирование абсцесса.
- Содержимое кисты, содержащее агрессивные пищеварительные ферменты, может вызвать эрозию сосудов и кровотечение.
- Наконец, киста может прорваться в брюшную полость.
Такие большие кисты, сопровождающиеся болями или сдавлением протоков, подлежат оперативному удалению или дренированию. Основные виды операций при псевдокистах:
- Чрезкожное наружное дренирование кисты.
- Иссечение кисты.
- Внутреннее дренирование. Принцип – создание анастомоза кисты с желудком или петлей кишки.
Резекция поджелудочной железы
Резекция – это удаление части органа. Резекция поджелудочной железы производится чаще всего при поражении ее опухолью, при травмах, реже – при хроническом панкреатите.
В силу анатомических особенностей кровоснабжения поджелудочной железы удалить можно одну из двух частей:
- Головку вместе с двенадцатиперстной кишкой (так как они имеют общее кровоснабжение).
- Дистальный отдел (тело и хвост).
Панкреатодуоденальная резекция
Довольно распространенная и хорошо отработанная операция (операция Уиппла). Это удаление головки поджелудочной железы вместе с огибающей ее двенадцатиперстной кишкой, желчным пузырем и частью желудка, а также расположенными рядом лимфоузлами. Производится чаще всего при опухолях, расположенных в головке поджелудочной железы, раке фатерова сосочка, а также в некоторых случаях при хроническом панкреатите.

Кроме удаления пораженного органа вместе с окружающими тканями очень важным этапом является реконструкция и формирование оттока желчи и панкреатического секрета из культи поджелудочной железы. Этот отдел пищеварительного тракта как бы собирается заново. Создаются несколько анастомозов:
- Выходного отдела желудка с тощей кишкой.
- Протока культи поджелудочной железы с петлей кишечника.
- Общего желчного протока с кишкой.
Существует методика вывода панкреатического протока не в кишечник, а в желудок (панкреатогастроанастомоз).
Дистальная резекция поджелудочной железы
Проводится при опухолях тела или хвоста. Нужно сказать, что злокачественные опухоли этой локализации почти всегда неоперабельны, так как быстро прорастают в сосуды кишечника. Поэтому чаще всего такая операция проводится при доброкачественных опухолях. Дистальная резекция обычно проводится вместе с удалением селезенки. Дистальная резекция в большей степени связана с развитием в послеоперационном периоде сахарного диабета.

Дистальная резекция поджелудочной железы (удаление хвоста поджелудочной железы вместе с селезенкой)
Иногда объем операции нельзя предсказать заранее. Если при осмотре выявляется, что опухоль очень распространилась, возможно полное удаление органа. Такая операция называется тотальная панкреатэктомия.
Операции при хроническом панкреатите
Оперативное вмешательство при хроническом панкреатите проводится только как метод облегчения состояния пациента.
-
 Дренирование протоков (при выраженном нарушении проходимости протоков, создается анастомоз с тощей кишкой).
Дренирование протоков (при выраженном нарушении проходимости протоков, создается анастомоз с тощей кишкой). - Резекция и дренирование кист.
- Резекция головки при механической желтухе или стенозе двенадцатиперстной кишки.
- Панкреатэктомия (при выраженном стойком болевом синдроме, механической желтухе) при тотальном поражении органа.
- При наличии камней в протоках поджелудочной железы, препятствующих оттоку секрета или вызывающих сильные боли может проводиться операция вирсунготомии (рассечения протока и удаления камня) или дренирование протока выше уровня обструкции (панкреатоеюноанастомоз).
Предоперационный и послеоперационный периоды
Подготовка к операции на поджелудочной железе мало чем отличается от подготовки к другим операциям. Особенность состоит в том, что операции на поджелудочной железе проводятся в основном по жизненным показаниям, то есть только в тех случаях, когда риск невмешательства намного превышает риск самой операции. Поэтому и противопоказанием для таких операций является только очень тяжелое состояние пациента. Операции на поджелудочной железе проводятся только под общим наркозом.

После операции на поджелудочной железе первые несколько суток проводится парентеральное питание (питательные растворы вводятся через капельницу в кровь) или же во время операции устанавливается кишечный зонд и специальные питательные смеси вводятся через него сразу в кишечник.
Через три дня возможно сначала питье, затем протертая полужидкая пища без соли и сахара.
Осложнения после операций на поджелудочной железе
- Гнойные воспалительные осложнения – панкреатиты, перитониты, абсцессы, сепсис.
- Кровотечения.
- Несостоятельность анастомозов.
- Сахарный диабет.
- Нарушения переваривания и всасывания пищи – синдром мальабсорбции.
Жизнь после резекции или удаления поджелудочной железы
Поджелудочная железа, как уже было сказано, очень важный и уникальный орган для нашего организма. В ней вырабатывается целый ряд пищеварительных ферментов, а также только поджелудочная железа производит гормоны, регулирующие углеводный обмен – инсулин и глюкагон.
Однако нужно отметить, что и та и другая функция этого органа может быть с успехом компенсирована заместительной терапией. Человек не сможет выжить, например, без печени, но без поджелудочной железы при правильном образе жизни и адекватно подобранном лечении, он вполне может жить долгие годы.
Какие правила жизни после операций на поджелудочной железе (особенно это касается резекции части или всего органа)?
-
 Строгое соблюдение режима питания до конца жизни. Питаться нужно небольшими порциями 5-6 раз в день. Пища должна быть легкоусваиваемая с минимальным содержанием жира.
Строгое соблюдение режима питания до конца жизни. Питаться нужно небольшими порциями 5-6 раз в день. Пища должна быть легкоусваиваемая с минимальным содержанием жира. - Абсолютное исключение алкоголя.
- Прием ферментных препаратов в кишечнорастворимой оболочке, назначенных врачом.
- Самоконтроль уровня сахара крови. Развитие сахарного диабета при резекции части поджелудочной железы – совсем не обязательное осложнение. По разным данным, оно развивается в 50% случаев.
- При установлении диагноза сахарного диабета – инсулинотерапия по схемам, назначенным эндокринологом.
Обычно в первые месяцы после операции организм приспосабливается:
- Пациент, как правило, теряет в весе.
- Ощущается дискомфорт, тяжесть и боли в животе после приема пищи.
- Наблюдается частый жидкий стул (обычно после каждого приема пищи).
- Отмечается слабость, недомогание, симптомы авитаминоза из-за нарушения всасывания и ограничений в диете.
- При назначении инсулинотерапии первое время возможны частые гипогликемические состояния (поэтому рекомендуется уровень сахара держать выше нормальных величин).
Но постепенно организм приспосабливается к новым условиям, пациент также обучается саморегуляции, и жизнь в конце концов входит в нормальную колею.
Видео: лапароскопическая дистальная резекция поджелудочной железы
Видео: заболевания поджелудочной железы, при которых необходима операция
Источник
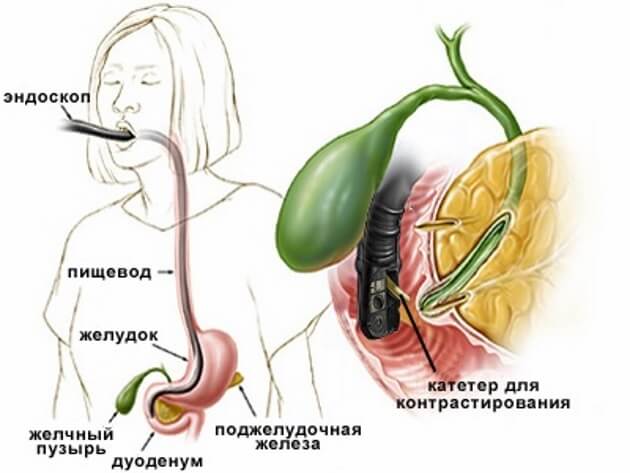
Эндоскопическая ретроградная холангио-панкреография (или сокращённо ЭРХПГ) является одним из самых эффективных неинвазивных методов диагностики и лечения желчных и панкреатических протоков.
С какой целью необходимо выполнять эндоскопию?
ЭРХПГ нужна для дифференциальной диагностики проходимости желчевыводящих путей, а также протоков поджелудочной железы. Эндоскопия применяется при сужении протоков, опухолях, камнях, лечении заболеваний поджелудочной железы и жёлчного пузыря (кист, опухолей, полип и т.п.), а также при скрытых кровотечениях, анемии, болезни Крона и так далее.
Эндоскопия желчных путей и поджелудочной железы позволяет обнаружить изменения в желчных путях и протоках поджелудочной железы, найти пораженное место, взять биопсию и провести срочную операцию.
поджелудочная железа
Эндоскопия желчных путей и поджелудочной железы: как проходит процедура?
Для проведения эндоскопии необходим специальный оптический прибор, называющийся дуоденофиброскоп. Гибкий зонд со встроенной оптической системой вводится перорально в большой сосочек двенадцатиперстной кишки. С использованием оптического фиброскопа в пластмассовую трубку вводят контрастное вещество, позволяющее окрасить пути желчного пузыря и крупные протоки поджелудочной железы, с целью лучшего их обнаружения. Во время эндоскопии могут одновременно провести мини инвазивную операцию пораженных участков, если в этом есть острая необходимость. Обычно такая операция применяется при перекрытиях желчевыводящих путей, внутренних кровоизлияниях и т.д.
Эндоскопия позволяет извлекать образцы ткани с целью обнаружить причину блокировки, определить микрофлору желкудка, а также развеять или подтвердить подозрения на наличие опухолей. Полученную ткань используют для цитологических и прочих исследований. С использованием специальных инструментов могут быть извлечены камни из жёлчных путей.
Эндоскопия желчных путей и поджелудочной железы эффективна в борьбе со:
- стенозом;
- сужением желчных протоков (используется стент, открывающий желчные пути, дренирующий желчь и поддерживающий проходимость жёлчных протоков);
- полипами (они удаляются);
- инородными телами (полностью извлекаются).
Также при процедуре вводятся различные медикаменты, останавливается внутреннее кровоизлияние при помощи клипирования и т.п.
Наркоз во время эндоскопии
При эндоскопии специалисты применяют кратковременную анестезию, которая быстро выводится из организма пациента. Она расслабляет, вызывает небольшую сонливость.
Контрастное вещество вводят перед эндоскопией внутривенно. Пациенту необходимо лечь на левый бок, через его рот вводится эндоскоп, и проводится обследование. Исследование проводится в стационарных условиях. Эндоскопия полностью безболезненна и комфортна. Возможно першение в горле, но оно пройдёт в течение получаса.
При ЭРХПГ используют специальный аэрозоль, обезболивающий полость рта и глотку, снимающий дискомфортные ощущения и улучшающий дыхание во время установки эндоскопа. Врач направляет оптический прибор (который размером с небольшой кусочек сахара) через рот и глотку в пищевод, желудок и дуоденальный сосочек, просвечивая двенадцатиперстную кишку. Всю информацию о состоянии желчных протоков и протока поджелудочной железы специалист получает из экрана монитора, транслирующего изображение протоков пациента. По результатам исследования врач сможет поставить точный диагноз и назначить лечение, которое, как показывает практика, в 95% случаев проходит успешно.
Эндоскопические исследования также могут провести, пока пациент спит. В таком случае внутривенно вводят снотворный препарат. Процесс контролирует анестезиолог.
В некоторых случаях во время инвазивных операций могут использовать общий наркоз.
Спустя полчаса после проведения ЭРХПГ пациенты возвращаются к нормальной жизни.
Как подготовиться к процедуре?
Чтобы пациенту провели эндоскопию, он не должен принимать никакую пищу за 6-8 часов до её начала. Только с позволения врача можно выпить немного воды. Когда до эндоскопии остаётся 3 часа, воду пить уже нельзя. При больном сердце, диабете и прочих хронических заболеваниях пациент обязан предупредить об этом врача.
При процедуре могут понадобиться:
1. Результаты анализов крови и функции её свертывания.
2. При наличии результатов компьютерной томографии или сканирования УЗИ пациент должен взять их с собой на процедуру (снимки или CD).
3. При высоком кровяном давлении и приёме сопутствующих лекарств пациент обязан сообщить эту информацию врачу-эндоскописту.
4. При наличии аллергии на лекарства нужно также донести эту информацию до специалиста.
5. Если у пациента диабет, ему ни в коем случае нельзя делать инъекцию инсулина утром перед проведением эндоскопии. Инсулин необходимо будет взять с собой. Также рекомендуется принести еду, которая понадобится после процедуры.
6. В случае приёма антикоагулянтов (аспирин, Plavix в их числе) либо препаратов для разжижения крови (к примеру, варфарин) необходимо навестить гастроэнтеролога, чтобы узнать, можно ли остановить приём медикаментов за неделю до проведения эндоскопии.
7. За 8 часов до процедуры пациент обязан не принимать ничего в пищу.
8. Беременным эндоскопия проводится в исключительных случаях: при повреждениях протоков поджелудочной железы, внутренних кровоизлияниях, диареях и других заболеваниях.
Что происходит после процедуры?
После проведения эндоскопии пациент остаётся в палате в течение получаса-часа. За ним наблюдают специалисты до тех пор, пока лекарство не прекратит действовать.
Запрещено пить воду и употреблять в пищу горячее в течение часа с момента обследования. После 60 минут пациенты вновь возвращаются к привычному режиму питания.
Также запрещается садиться за руль в течение 8 часов после процедуры. Это объясняется сонливость пациента и рассеянности его внимания ввиду приёма препаратов для обезболивания.
Если у пациента наблюдается повышенная температура, лихорадка, проблемы с глотанием, боли в области груди или живота, ему немедленно следует обратиться к своему лечащему врачу. Перед выпиской из больницы врач вручает пациенту результаты процедуры, а также направление для последующего лечения и исследования.
Какие осложнения могут возникнуть?
Осложнения при эндоскопии редки: они происходят примерно в 4% всех случаев и, как правило, требуют лечения. В случае если пациент должным образом не подготовлен к процедуре, он может столкнуться с:
- кровоизлиянием (которое прекращается само собой в большинстве случаев);
- прободением пищевода или кишечника (в редчайших случаях);
- травмами слизистой оболочки;
- признаками интоксикации и аллергии во время наркоза;
- воспалением поджелудочной железы (острым панкреатитом) из-за введения контрастного вещества (осложнение быстро устраняется введением временного протеза для протока);
- нарушением стенок полого органа во время взятия биопсии.
Как показывает практика, нарушения возможны из-за несоблюдения показаний и противопоказаний к проведению эндоскопии. В случае если пациент переносит осложнения, ему тут же назначают дополнительные исследования и оказывают своевременную помощь в лечении.
Источник


