Как выглядят метастазы в поджелудочной железе на кто
Метастазы в поджелудочной железе, попавшие из других органов, обнаруживаются редко. В поджелудочную раковые клетки могут прорасти или переместиться, оторвавшись от первичной опухоли, которая образовалась в тканях желудка, легких или кишечника. Оторвавшиеся клетки разносятся по организму посредством сосудов лимфатической и кровеносной систем. При сильной сопротивляемости общего или местного иммунитета метастазы не развиваются, а при слабой — присоединившись к стенке органа, начинают расти.
Когда основная опухоль находится в тканях желудка или, например, почек, то ее называют первичной. Злокачественное новообразование появляется в тот момент, когда в организме воспроизводится первая клетка с дефектным геном. Ее мутация происходит на фоне наследственной предрасположенности или за счет воздействия на конкретный орган канцерогенов.
Впоследствии рост опухоли и распространение ее клеток в другие органы осуществляется путем их неконтролируемого деления. В медицине этот процесс называют ненормальным митозом.
Жизненный цикл патологических клеток намного короче, чем у нормальных, но скорость их деления так высока, что опережает скорость отмирания.
У онкобольных может наблюдаться локальное распространение раковых клеток. Оно случается, когда первичная опухоль прорастает в ткани соседнего органа. Но метастазированию раковых клеток способствуют также кровеносная и лимфатическая системы. Попадают клетки рака туда в результате разрушения стенок сосудов разросшимся новообразованием. Вторичные очаги начинают образовываться, как только раковому агенту, циркулирующему в гематогенной или лимфатической системе, удается прикрепиться к тканям органа, через который проходит сосуд.
Как часто в поджелудочной появляются метастазы
Метастазы при раке поджелудочной железы чаще всего появляются в головке. При этом первичное патологическое новообразование может развиться в покровном эпителии железы, в стенках ее выводного протока или в выводном канале желчного пузыря. Иногда метастаз образовывается из разросшейся в тканях кисты или же появляется в печеночно-поджелудочной ампуле.
Злокачественная клетка, поражая новый орган, продолжает неконтролируемое деление. Так из метастаза формируется вторичная опухоль, которую чаще обнаруживают случайно в ходе диагностики какой-либо болезни. Метастаз является сигналом к проведению немедленного обследования пациента с целью поиска первичного онкологического новообразования.
Метастазирование также может случиться при онкологическом заболевании слизистой толстого кишечника, контактирующей с тканями железы. Реже наличие метастазов в поджелудочной наблюдается при поражении раковой опухолью тканей легких, желудка и других органов системы пищеварения. Совсем редко происходит метастазирование в поджелудочную при расположении первичного очага в:
- молочных железах;
- кожном покрове;
- костной ткани;
- печени;
- предстательной железе.
Наибольшее число случаев появления метастазов в поджелудочной медики связывают с развитием почечно-клеточного рака.
Вторичные раковые очаги в поджелудочной намного серьезнее, чем первичные новообразования. Метастазы опасны тем, что они долгое время остаются незаметными, то есть признаки опухоли никак не проявляются. По этой причине рак поджелудочной определяют на поздней стадии, когда у человека практически отсутствуют шансы на выздоровление. При этом у 10% онкологических больных первичный очаг рака не находят при углубленном обследовании, а примерно у 20% пациентов его не удается диагностировать даже при вскрытии.
Такие скрытые формы рака представляют собой плоскоклеточную опухоль (развивается в верхнем слое слизистой или кожи) или аденокарциному (злокачественная опухоль железистых клеток). Патология может локализоваться в органах дыхания, в толстой кишке, в поджелудочной и предстательной железе.
Стадии онкопатологии
Метастазы в поджелудочной железе дают о себе знать на поздних стадиях развития болезни, когда разрастающаяся опухоль начинает давить на соседние органы или перекрывает желчевыводящие протоки. Конкретные стадии заболевания определяют по степени распространенности раковых клеток:
- 1-я стадия. Новообразование имеет небольшой размер, ограничивается тканями органа. В большинстве случаев патология поражает головку железы, реже случается рак хвоста поджелудочной.
- 2-я стадия. Делится на две подстадии — 2а и 2б. В первом случае метастазирующая опухоль поджелудочной железы перемещается на 12-перстную кишку или желчный проток, во втором — поражает ближайшие лимфоузлы.
- 3-я стадия. Клетки опухоли метастазируют в селезенку, стенки желудка и толстой кишки, поражают крупные нервы и сосуды.
- 4-я стадия. Раковые клетки переносятся посредством лимфатической и гематогенной систем в отдаленные органы, в том числе легкие и молочные железы. Размеры новых патологических новообразований могут быть любыми.
Определить стадию рака поджелудочной железы можно только путем комплексного обследования пациента.
Диагностика
На ранних сроках диагностику заболевания провести сложно, так как симптомы, которые могут указывать на онкологию железы, подобны симптомам других болезней органов системы пищеварения. Направляет больного на ряд аппаратных обследований.
С целью уточнения диагноза врач изучает общее состояние здоровья пациента, назначает ему сдачу анализа мочи на желчные ферменты, а также крови на биохимический и общий анализ.
При диагностировании рака поджелудочной железы врач учитывает:
- Интенсивность и локализацию боли. Присутствие у пациента постоянных болевых ощущений говорит о том, что опухоль распространилась на нервные окончания. Если боль носит опоясывающий характер, то поражен весь орган. Болит слева в верхней части живота – значит, поражен хвост поджелудочной. Если пациент испытывает постоянный дискомфорт под правым ребром, значит, опухоль поразила головку железы. Болевой синдром усиливается, когда человек ложится на спину.
- Цвет кожного покрова. Механическая желтуха развивается на стадии, когда опухоль начинает давить на желчевыводящий проток. Кожа больного меняет цвет на ярко-желтый, начинает сильно чесаться. Позже кожа приобретает зеленоватый оттенок. При отсутствии лечения у человека начинается печеночно-почечная недостаточность, открывается внутреннее кровотечение, наступает летальный исход.
- Степень интоксикации организма. У больного возникают головные боли, головокружение, тошнота, рвота, нарушения стула и другие симптомы, характерные для общего отравления организма. Такое состояние указывает на то, что метастазирующая опухоль начинает разрушаться, при этом в кровь и лимфу происходит выброс продуктов ее распада, провоцирующий нарушение функций всех систем организма.
В список обязательных инструментальных методов обследования входят:
- Внешнее УЗИ — показывает изменение размеров и контуров поджелудочной железы.
- Эндоскопическое УЗИ — процедура эффективна при небольших размерах опухоли, помогает выявить внутрипротоковый рак.
- Компьютерная томография — позволяет получить сверхточное изображение поджелудочной железы в трехмерном виде.
- Магнитно-резонансная томография — еще один информативный метод визуализации органа.
- ЭРХПГ — метод сочетает эндоскопию и рентгенологию, помогает устранить закупорку выводных протоков и взять на анализ патологический фрагмент.
Венозную кровь пациента исследуют на онкомаркеры. Если у больного рак поджелудочной железы, то в биоматериале будет повышен онкомаркер СА 19-9. И все же этот показатель не является основным методом диагностики рака, так как повышенный уровень СА 19-9 может наблюдаться при других болезнях внутренних органов. Обычно процедуру проводят с целью мониторинга эффективности лечения болезни и контроля ее протекания.
Методики лечения
Лечение рака поджелудочной железы проводится с учетом возраста пациента, размера опухоли, ее структуры и места локализации.
Современные направления противоопухолевой терапии:
- Хирургическое иссечение патологических участков.
- Химиотерапия предусматривает введение в организм противоопухолевых химических препаратов, которые по принципу воздействия представляют собой клеточный яд.
- Лучевую терапию используют для уничтожения активно делящихся и быстро растущих клеток.
Онкологическое заболевание поддается лечению на ранних стадиях развития при условии комплексного подхода. Как правило, химиотерапия проводится после хирургического вмешательства. Сеансы длятся несколько месяцев. Их применение помогает сдерживать деление оставшихся раковых клеток. Далее после химиотерапии пациента направляют на лучевую терапию (радиотерапию).
Комплексный метод лечения рака также включает фармакотерапию, которая помогает повысить иммунитет онкобольного. На последних стадиях патологии, когда все возможности лечения исчерпаны, помощь онкобольным оказывают путем назначения наркотических лекарственных препаратов, которые способны снять сильные боли и тем самым улучшить качество жизни человека.
Каков прогноз
Прогноз при метастазах в поджелудочной железе, как и при развитии первичного онкологического процесса в этом органе, считается неблагоприятным. При операбельных новообразованиях выживаемость после операции составляет 5-10% из всех случаев, смертельный исход — около 15%. Срок жизни прооперированных больных составляет 5 лет, но иногда он бывает намного дольше. В то же время люди, которые не прошли хирургическое лечение, живут не более чем 1-2 года.
Обычно обнаруживается рак поджелудочной железы с метастазами в печень на 4-й стадии развития болезни. В этот период метастазы проявляются также в стенках толстого кишечника и желудка, в легких и костной ткани. Проникают онкологические клетки в другие органы посредством лимфатической системы. Дольше всех росту опухолевых клеток сопротивляется печень. У этого органа высокий регенеративный потенциал.
Если первичная опухоль локализуется в самой железе, чаще всего это головка органа, то метастазирует рак головки поджелудочной железы в слизистую толстой кишки, в желчевыводящие каналы, в заднюю стенку желудка и в заднюю брюшную стенку. Злокачественное новообразование может появляться из эпителия выводных каналов железы и из ее паренхимы. При этом чаще всего у онкобольных диагностируется аденокарцинома поджелудочной железы, редко — плоскоклеточный рак, который развивается из эпителия слизистых оболочек.
Исключить метастазы в теле, головке или хвосте железы можно лишь путем комплексного обследования организма. Поэтому врачи рекомендуют людям, при регулярном появлении любых внутренних болей, своевременно обращаться за помощью к своему лечащему врачу.
Источник
Поджелудочная железа является важнейшим органом пищеварительной системы, поскольку она вырабатывает особые ферменты. Именно они позволяют нормально усваивать и расщеплять белки, жиры и углеводы. Однако, при раке желудка возникают метастазы в поджелудочной железе. Их появление обусловлено тем, что первичная опухоль начинает разрастаться. Таким образом, образуются вторичные очаги, которые довольно сложно выявить на ранних стадиях.
Чем опасны метастазы в поджелудочной для жизни человека?
Дело в том, что в определенный момент у организма заканчиваются силы и какие-либо резервы, направленные на борьбу с раком. Тогда и появляются метастазы, причем они могут принимать размеры гораздо внушительнее, нежели само новообразование. При их разрастании больной начинает чувствовать себя гораздо хуже, так как они подрывают общее состояние организма человека.
Зачастую нарушается функционирование органов пищеварительной системы. В худшем случае она поражается полностью, и тем самым наступает последняя стадия заболевания. Это приводит к практически полной неработоспособности жизненно-необходимых функций.
Это означает, что опухоль начала разрастаться уже за пределами, а остановить ее фактически не представляется возможным. Стоит помнить, что в любом случае требуется постоянное наблюдение врача и прием специальных препаратов, так как жизнь человека оказывается под серьезной угрозой.
Симптомы
Пациент может не сразу определить, что с ним происходит, поскольку нередко возникают именно одиночные метастазы. Их уникальность заключается в том, что долгое время они никак не проявляются и не подают признаков своего существования. Поэтому необходимо как можно чаще проходить диагностические обследования.
Однако, при скоротечном прогрессировании заболевания, метастазы сразу дают о себе знать. Целый ряд признаков указывает на то, что в организме происходит процесс разрастания опухоли. Основная симптоматика включает в себя следующие проявления:
- Боли в животе. Со временем они становятся невыносимыми, так что пациент не может обойтись без обезболивающих средств.
- Потеря аппетита. Следствием этого является значительное снижение веса, больной становится слабее.
- Тошнота и рвота. Вместе с тем появляется и головокружение, и общее ухудшение самочувствия.
- Проблемы со стулом. Это может быть диарея, моча заметно темнеет. Такие признаки – прямое следствие проблем с поджелудочной железой.
- Зуд и потливость. Иногда сопровождаются температурой. Более индивидуальный симптом, зависит от собственно самого организма.
Обычно больной наблюдает у себя сразу совокупность признаков. Поэтому не стоит рассматривать отдельные и одиночные симптомы, как явные предпосылки на разрастание опухоли. Не допускается самостоятельное лечение, по любому вопросу необходима консультация с лечащим врачом!
Какие анализы нужно будет сдать?
Для выявления вторичных злокачественных очагов в поджелудочной железе предусмотрена специальная диагностика, которая позволяет поставить точный диагноз.
Первым делом больного отправляют на анализ крови, чтобы получить более или менее общие сведения о состоянии здоровья, по крайней мере, на данный момент. Также, нужно будет сдать кровь на онкомаркеры поджелудочной. После этого, пациенту необходимо пройти ряд процедур:
- УЗТ – ультразвуковая томография наиболее часто используется для исследования поджелудочной железы. С помощью нее можно сразу обнаружить метастазы, но в некоторых случаях этих показаний недостаточно.
- КТ – компьютерная томография позволяет рассмотреть поджелудочную под разными углами, дает более полную и разностороннюю картину. Также, на данном этапе определяются размеры и форма новообразования.
- МРТ – магнитно-резонансная томография необходима для детального обследования органа. Для этого пациенту вводят внутрь контрастное вещество, хотя иногда обходятся и без него.
Таким образом, удается получить полное представление о характере роста метастазов. Исследование дает специалистам информацию о том, насколько сильно они распространились и разрослись, есть ли нагноение и так далее. В дальнейшем это помогает при лечении, поскольку при помощи этих же процедур можно отслеживать прогресс или регресс заболевания.
Целесообразность и способы лечения
Курс лечения назначается исключительно опытными врачами, ведь вторичные образования появляются уже на двух последних стадиях, когда фактически нет права на ошибку.
В зависимости от результатов обследования, врач определяет наиболее подходящий метод лечения. Целью всего терапевтического курса является продление жизни больного и облегчение симптомов, но на полное выздоровление рассчитывать пока не приходится, хотя и есть небольшие шансы.
Традиционные методы
Тем не менее, любое лечение значительно улучшает состояние пациента, что положительно сказывается на всей его жизнедеятельности. Несмотря на то, что современные технологии не способны полностью излечивать рак, их польза и целесообразность очевидны. Основными методами лечения являются:
Хирургическое вмешательство:
Не является обычной операцией, но и не увеличивает шансы. Чаще проводится для облегчения состояния больного, снижает симптомы, отодвигая их на второй план.
Лучевая терапия:
Тесно переплетается с предыдущим методом и не является самостоятельным. Здесь все зависит от характера самих метастазов. При запущенных ситуациях она назначается также для поддержания жизни, но при одиночных метастазах она способна уменьшить их в размерах, что значительно продвигает лечение вперед.
Химиотерапия:
Проводится уже после операции. Препятствует дальнейшему прогрессу опухоли и распространению метастазов. Замедляет и частично останавливает развитие раковых клеток, так что жизнь человека продлевается.
Радиохирургия:
Наиболее эффективный способ лечения. Он является абсолютно безболезненным для пациентов, поскольку проводится без каких-либо разрезов и анестезии. Радиохирургия способна удалять даже множественные метастазы.
Нетрадиционные методы
К ним прибегают в тот момент, когда надежды на традиционную медицину уже не остается. Врачи не рекомендуют такой подход, но есть случаи, когда люди чувствуют себя действительно лучше после приема различных настоек и отваров. Но важно всегда помнить о том, что передозировка настойками с высокой концентрацией опасна для жизни!
Для облегчения состояния некоторые используют такие травы и растения как: золотой ус, бессмертник песчаный, аир болотный, хвощ и т.д. Не следует переусердствовать с этим, поскольку многие растения являются ядовитыми не только для раковых, но и для здоровых клеток.
Сколько осталось жить?
Все зависит от характеристик метастазов. Если вовремя обратиться за лечением, предпринять соответствующие меры, то больные могут прожить еще около 3 лет. Но если это последняя стадия и метастазы широко распространились, то срок сокращается до года или полугода. И это при том, что больному будет оказана поддерживающая терапия.
Чтобы предотвратить метастазы в поджелудочной железе, необходимо соблюдать хотя бы базовые правила профилактики. Кроме того, нельзя временить с походом в больницу, ведь своевременное обследование поможет назначить лечение уже на ранних стадиях их развития.
Источник
КАК ДИАГНОСТИРОВАТЬ РАК ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
Поджелудочная железа — очень важный орган, вырабатывающий нужный для пищеварения панкреатический сок, а также принимающий участие в выработке гормонов, в том числе инсулина. Опухолевые заболевания железы встречаются часто. К их особенностям следует отнести то, что ранние симптомы рака поджелудочной железы как таковые отсутствуют. На ранней стадии новообразования панкреато-дуоденальной зоны не проявляются какой-либо симптоматикой, из-за чего поздно диагностируются. Так, пациент длительное время может не подозревать об онкологическом заболевании. Симптомы появляются только при прорастании опухоли в соседние органы, при увеличении ее размеров (например, когда она сдавливает Фатеров сосочек, в который открываются желчные протоки). При таком варианте течения болезни появляется механическая желтуха. Это заставляет пациента идти на диагностическое исследование (КТ, МРТ, УЗИ), при котором и выявляется онкологический процесс. В остальных случаях новообразование может быть случайной находкой при исследованиях, выполненных по каким-то другим причинам. Чаще опухоль обнаруживается случайно при выполнении профилактического УЗИ.
КАК ПРОВЕРИТЬ ПОДЖЕЛУДОЧНУЮ ЖЕЛЕЗУ НА РАК
Сегодня существует несколько методов точной диагностики этой онкологии, как рентгеновских, так и не рентгеновских. В этой статье мы подробно рассмотрим, как выглядит рак поджелудочной на различных снимках, как его найти с помощью каждого из этих методов. Также мы приведем диагностические признаки рака поджелудочной железы, а также рассмотрим клинические примеры, иллюстрирующие это опасное заболевание.
Сегодня учеными доказано, что наиболее информативный способ проверить поджелудочную железу на рак, как можно раньше выявить онкопатологию – это магнитно-резонансная томография (МРТ). Это исследование позволяет хорошо визуализировать опухоль, определить ее структуру и строение, разграничить мягкотканый и кистозный компонент, выявить прорастание в парапанкреатическую клетчатку (то есть клетчатку, окружающую железу, от латинского слова «pancreas»), в соседние органы (в селезенку, в почечные фасции, в двенадцатиперстную кишку, в другие отделы кишечника, в сальник). При этом необходимо учитывать тот факт, что МРТ обязательно нужно выполнять на высокопольном аппарате (с напряженностью поля не <1,5 тесла), ведь только такой аппарат обеспечивает нужное качество диагностических изображений. При необходимости исследование дополняется введением контрастного вещества. Кроме того, следует иметь в виду, что анализ снимков должен проводиться опытным рентгенологом, имеющим хороший опыт в диагностике патологии панкреатодуоденальной зоны. Чтобы избежать диагностической ошибки, можно выполнить повторный анализ снимков МРТ и получить Второе мнение опытного специалиста (об этом внизу статьи).
Также образование в поджелудочной железе можно выявить посредством УЗИ. Это простой и доступный метод, при котором оценивается изменение структуры органа, изменение размеров (утолщение), наличие кистозного (жидкостного) компонента, степень расширения панкреатического протока, признаки прорастания (инвазии) рака в соседние ткани. Недотстатком УЗИ является низкое тканевое разрешение, и в сомнительных случаях назначаются томографические методы — компьютерная томография и МРТ.
Заподозрить объемное образование pancreas можно и при ФГДС (фиброгастродуоденоскопии) – исследовании органов системы пищеварения при помощи гибкого оптоволоконного зонда. При этом врач-эндоскопист может отметить деформацию (стойкую, непреходящую) двенадцатиперстной кишки и заподозрить какой-либо объемный процесс в панкреатодуоденальной зоне. При наличии такого подозрения обязательно назначается компьютерная или магнитно-резонансная томография.
КТ ДИАГНОСТИКА РАКА ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
Наибольшее распространение из рентгеновских методов визуализации панкреатических объемных процессов получила компьютерная томография. Исследование может быть как нативным (без контраста), так и с контрастом. Контрастирование при КТ помогает лучше дифференцировать нормальную и опухолевую ткань, а также четко выявить патологию сосудов, окружающих железу. Кроме того, делать контрастное усиление при КТ обязательно, если врач хочет исключить распространение процесса на печень (метастазы в печени) или окружающие лимфатические узлы.
ПРИЗНАКИ НОВООБРАЗОВАНИЯ (РАКА) ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ, ВЫЯВЛЯЕМЫЕ ПРИ КТ
1) Локальное утолщение (хвост, тело и головка утолщены равномерно). Утолщение также может быть диффузным (затрагивать все отделы) – в этом случае принято говорить о «псевдотуморозном панкреатите», а не о раке. Иногда различить эти два состояния по КТ или МРТ бывает сложно, и нужна консультация опытного лучевого диагноста. При локальном утолщении размер пораженного участка измеряется обычно на аксиальных срезах и оценивается по системе TNM (T – лат., «tumor» — опухоль, N – «nodus» — лимфатический узел, M – «мetastasis» — наличие метастазов в отдаленные органы, чаще всего печень).
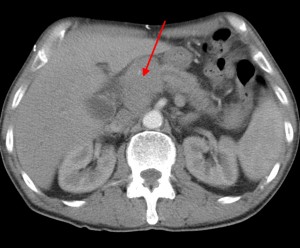
На изображениях: локальное утолщение головки pancreas за счет мягкотканого (солидного) новообразования, практически не накапливающего контраст (красная стрелка). Желтой стрелкой выделен расширенный Вирсунгов проток.
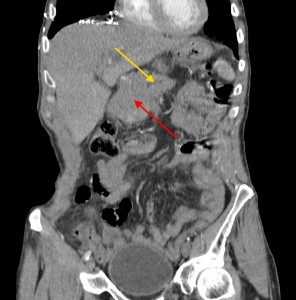
Хвост pancreas резко утолщен (желтая стрелка), структура его нарушена: видны множественные плохо контрастируемые участки (некроза и распада). Кроме того, имеет место асцит (жидкость в полости живота). Красной звездочкой выделен метастаз в паранефральную клетчатку (забрюшинно).
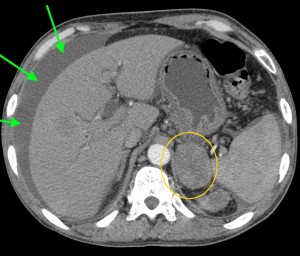
Тот же пациент. При анализе остальных сканов становится ясно, что объемный процесс не ограничивается только хвостом, а распространяется также на тело и головку. Прогноз здесь неблагоприятный, продолжительность жизни при такой распространенности онкопроцесса обычно невелика. На фото в верхнем ряду видно мягкотканое образование с очагом распада в центре, на изображениях в нижнем ряду (слева) – патологически измененные регионарные лимфатические узлы – в воротах печени, а также в клетчатке вблизи аорты и забрюшинно, в клетчатке вблизи ворот левой почки. Красной стрелкой выделен также большой солидно-кистозный участок в печени (метастатической природы). Зелеными стрелками – жидкость в брюшной полости.
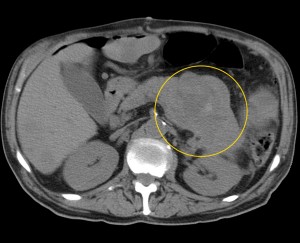
2) Наличие образования, имеющего неоднородную структуру, с неровными краями (бугристыми). При компьютерной томографии можно оценить его структуру, определить преобладающий компонент (солидный, мягкотканый; либо жидкостной, кистозный), наличие участков некроза, гнойного расплавления, кальцинатов, кровоизлияний и т. д.
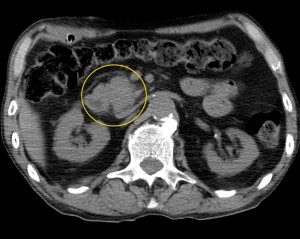
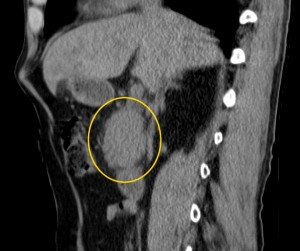
Как выглядит рак поджелудочной железы. Фото (КТ). В желтом круге выявлена патологическая ткань в области головки (с неровными краями, расположенного вблизи стенки двенадцатиперстной кишки).
3) Повышение плотности парапанкреатической клетчатки. «Мутность» клетчатки может свидетельствовать о ее опухолевой инфильтрации или (и) о присоединившейся инфекции, или об аутолизисе (самопереваривании) высвобожденными ферментами (в результате разрушения панкреатической ткани) и развитии панкреатита.
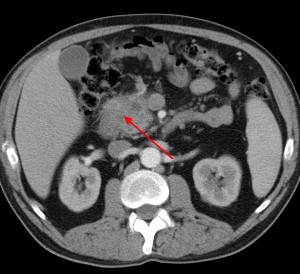
Обратите внимание: вблизи панкреатической головки клетчатка теряет свою обычную структуру, плотность ее выше, края головки смазанные, нечеткие. Все это признаки инфильтрации клетчатки раковыми клетками (контактное метастазирование) либо признаки панкреатита (вторичного).
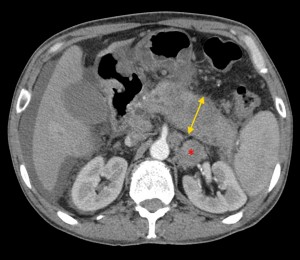
4) Расширение панкреатического (Вирсунгова) протока выше места поражения. Рак головки вызывает расширение панкреатического протока в области тела и хвоста (в норме он имеет ширину 1-2 мм, при опухолевых поражениях может расширяться до 0,5 см и более).
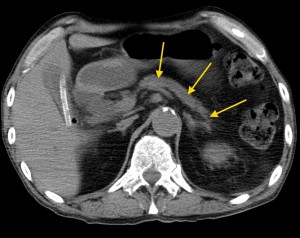
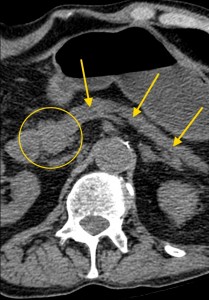
На изображениях: опухоль головки железы (в желтом круге), желтыми стрелками отмечен расширенный панкреатический (Вирсунгов) проток в результате нарушения оттока секрета. Нативная (без контраста) компьютерная томография.
5) Неравномерное накопление контрастированной крови опухолью (оно имеет меньшую плотность в сравнении с неизмененной тканью). Солидный (мягкотканный) компонент накапливает контраст, участки некроза и кистовидной перестройки его не накапливают, т. к. не имеют в своей структуре кровеносных сосудов, и остаются гиподенсными (низкой плотности).
6) Прорастание новообразования в ближайшие органы (в селезенку, в двенадцатиперстную кишку, в верхнюю полую вену, в воротную вену, в селезеночную вену, в hepar, в сальник, в фасцию Героты, отделяющую забрюшинное пространство от брюшной полости) являются крайне неблагоприятными признаками – маркерами неоперабельности новообразования (T4 по TNM).
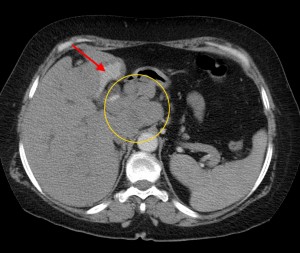
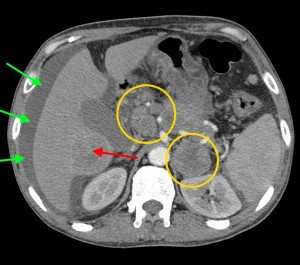
В данном случае при опухоли головки поджелудочной железы операция не показана, т. к. имеет место прорастание кровеносного сосуда и возникновение кровоизлияния в печеночную паренхиму (гематома выделена красной стрелкой), объемное образование – желтым кружком. По классификации TNM рак поджелудочной железы соответствует T4 (опухоль любого размера с прорастанием в окружающие ткани, в т. ч. в сосуды).
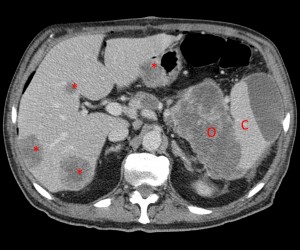
Объемное образование хвоста железы, прорастающее в селезенку (неоперабельное, TNM T4), слева – до контрастирования, справа – после введения контраста. Выявлен крупный кистозный очаг (О) в области хвоста (и также частично в области тела), с преобладающим жидкостным компонентом, с множественными зонами некроза, вплотную прилежащий к селезенке (С), прилежащий также к передней почечной фасции слева. Красными звездочками маркированы метастазы (отдаленные).
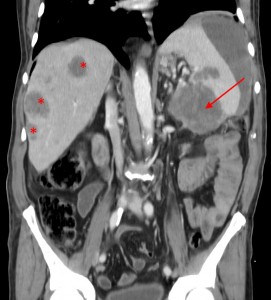
Тот же пациент. КТ-изображения, реформатированные во фронтальной плоскости, позволяют оценить распространенность поражения. Хорошо виден объемный процесс с прорастанием в селезенку, видна также жидкость по краю селезенки. Гиподенсные вторичные очаги в ткани печени.
7) Наличие измененных и увеличенных лимфатических узлов в парапанкератической клетчатке, в парааортальной клетчатке, в воротах печени и (или) селезенки говорит о лимфогенном метастазировании новообразования, позволяет выставить N1 по системе TNM (N – лат. «nodus», лимфатический узел). TNM N1 означает поражение регионарных (расположенных вблизи органа) лимфоузлов и является неблагоприятным признаком, однако не исключает оперативное вмешательство.
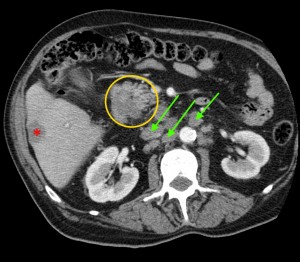
Опухоль головки (в желтом круге) с метастазами в лимфатические узлы вблизи ворот печени, а также в парааортальные лимфоузлы (зеленые стрелки). Показаны изображения КТ с контрастированием (артериально-паренхиматозная фаза контрастирования). По классификации TNM новообразование относится к стадии N1M1 – наличие увеличенных регионарных узлов с патологически измененной структурой и отдаленных вторичных очагов.
8) Наличие метастазов в печень. Новообразование может метастазировать не только лимфогенным путем, но и гематогенным. Орган, который поражается первым – печень, при этом отсев опухолевых клеток происходит по системе воротной вены. Обнаружение метастазов в отдаленные органы при раке поджелудочной железы является неблагоприятным симптомом (по системе TNM выставляется M1 – «выявлены отдаленные метастазы»). Если при опухоли поджелудочной железы нашли отдаленные метастазы, операция не показана. Существуют, однако, современные способы лечения метастазов печени (химиоэмболизация, ультразвуковая аблация и т.п.), проводимые в передовых онкологических стационарах.
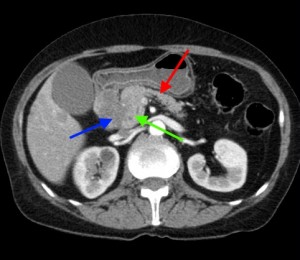
Компьютерная томография с контрастом. Стадия процесса M1 по классификации TNM (с наличием симптомов желтухи — за счет сдавления холедоха — и отдаленных метастазов). Слева красными стрелками выделены множественные гиподенсные (низкой плотности), слабо накапливающие контрастное вещество участки (1-3 см в диаметре), округлой формы, диффузно распределенные по всей площади среза. Справа под синей стрелкой – часть объемного процесса, не накапливающая контраст (которая содержит малое количество артериальных сосудов), под зеленой стрелкой мягкотканая часть образования, а под красной стрелкой – неизмененная часть органа (тело и хвост).
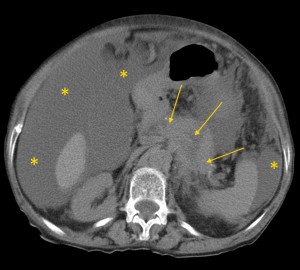
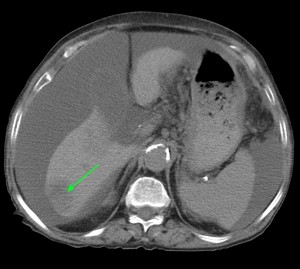
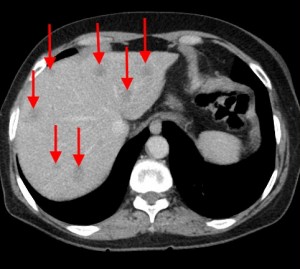
Рак хвоста поджелудочной железы. Симптомы КТ. Желтыми стрелками указано образование, имеющее неоднородную структуру, с множественными гиподенсными участками некроза и распада. Имеет место осложнение — массивный асцит, т.е. скопление жидкости в брюшной полости (жидкость помечена желтыми звездочками). Зеленой стрелкой выделен отдаленный метастаз.
ВТОРОЕ МНЕНИЕ ПРИ РАКЕ
Без сомнения, опухоль поджелудочной железы — опасный диагноз, который в ряде случаев имеет неблагоприятный прогноз. Выживаемость пациента, прогнозы по сроку жизни, успешность того или иного метода лечения, выбор хирургической тактики строго зависят от стадии опухолевого процесса. Поэтому важнейшим условием успешного лечения является не только своевременное выявление онкопатологии, но и точное ее стадирование по шкале TNM. В частности, онкологам очень важно знать, есть ли прорастание образования в окружающие органы и клетчатку, поражение сосудов, метастазирование в лимфатические узлы и печень. Поэтому необходимо не просто пройти современное диагностическое обследование, такое как КТ или МРТ, но и правильно проанализировать снимки, с целью выявления или исключения всех вышеперечисленных признаков.
Чтобы быть уверенным в достоверности диагностики, сегодня можно заказать пересмотр результатов КТ и МРТ у специалистов по лучевой диагностике онкологических заболеваний. Такой экспертный анализ проводится в учреждениях, которые специализируются на онкологической и хирургической патологии. Это позволяет повысить точность диагностики и описать заболевание по современным стандартам. Полученное в результате экспертное заключение является точным ориентиром для лечащих врачей — хирургов-онкологов.
Получить Второе мнение по КТ поджелудочной железы можно в системе Национальной телерадиологической сети (НТРС). В эту службу стекаются сложные и спорные диагностические случаи из всех росиийских регионов. Специалисты московского Института хирургии им. Вишневского и других профильных центров проведут удаленный пересмотр вашего КТ или МРТ. Достаточно загрузить снимки КТ или МРТ с диска на сайте НТРС, и получить в течение суток квалифицированное заключение с подписью врача.
Василий Вишняков, врач-радиолог
Читать подробнее о Втором мнении
Читать подробнее о телемедицине

Кандидат медицинских наук, член Европейского общества радиологов
Источник
