Как живут люди с не работающей поджелудочной железы
В современном мире человеку приходится не просто жить, а выживать. Причинами являются плохая экология, синтезированные лекарства и, что печально, пища, которая, по сути, непригодна для живого организма.

В первую очередь начинают страдать органы пищеварения: желудок, желчный пузырь и печень, а также поджелудочная железа. К большому сожалению, чаще всего именно она является самым уязвимым органом, который при патологиях практически не поддается лечению, а если вовремя не принять меры, то возможен и летальный исход. Поэтому медики зачастую при серьезных обстоятельствах рекомендуют операцию. Но больные, услышав такое предложение, начинают паниковать, задавая вопрос: «Можно ли жить без поджелудочной железы человеку?». Давайте разберемся в данной теме и развеем все сомнения.
Краткие сведения о поджелудочной железе
Поджелудочная железа располагается в брюшной полости под желудком, над кишечником, в центре между желчным пузырем и селезенкой. Она залегает достаточно глубоко относительно стенок брюшной полости. Орган отчасти напоминает по форме диск, располагается поперек туловища.
При некоторых острых заболеваниях возникают следующие симптомы:
- опоясывающая боль под желудком, по бокам и в спине на уровне железы;
- боль сильная и постоянная, не пульсирующая;
- появляется тошнота.
Но точную причину болей и тошноты может определить только врач-гастроэнтеролог при помощи пальпации, УЗИ-диагностики и анализов.
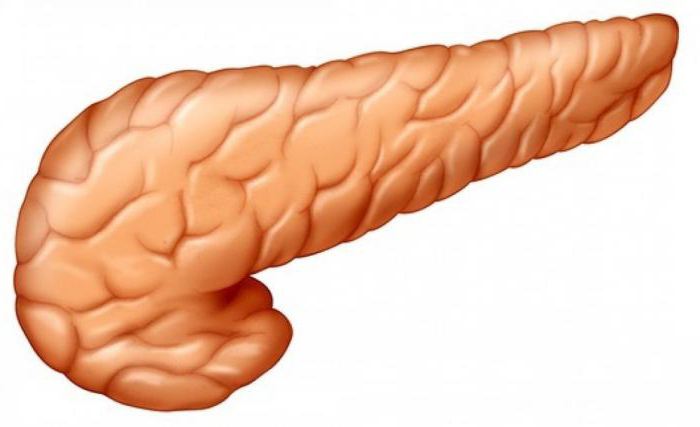
Функция поджелудочной железы – это выделение ферментов для обработки пищи и выработка инсулина для снижения уровня сахара в крови. Зная об этом еще из школьной анатомии, многие люди переживают, что будет, если удалят орган.
Можно ли обойтись без поджелудочной
Так можно ли жить без поджелудочной железы человеку? Ответ врачей однозначный: конечно, нет. Ведь если в организме поднимется уровень сахара, то неизбежно наступит смерть. Без ферментов также обойтись невозможно. Организм должен усваивать все элементы, поступающие с пищей. Но ведь некоторые наши современники ведь живут без этого органа! Как так получается? Дело в том, что фармацевтические компании сумели воспроизвести гормон инсулин путем синтезирования. То есть создали искусственный аналог того, что воспроизводит поджелудочная железа. То же самое касается и ферментов. Несмотря на искусственное происхождение, лекарства помогают людям жить.
Какие причины удаления органа
Почему пациентам врачи предлагают операцию и кому это грозит? Как правило, тем, кто страдает панкреатитом, медики выписывают ферменты для поддержания нормального состояния, а также рекомендуют строгую диету. Но бывает и так, что болезнь прогрессирует, поджелудочная начинает в буквальном смысле переваривать саму себя. Вследствие этого наступает необратимый некроз (отмирание) тканей железы. Подобный процесс может повлиять на функционирование соседних органов и изменить состав крови в худшую сторону. Чтобы не было рецидива, хирург предложит частично или полностью удалить орган.
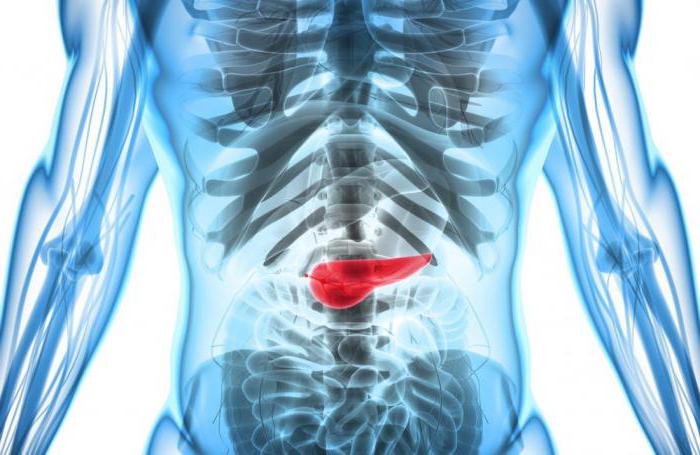
Второй причиной являются камни в протоках органа, а третьей – раковая опухоль. В этих двух случаях операция практически неизбежна.
Полностью или частично удаляют поджелудочную?
Во многих случаях все же орган частично оставляют. Чаще всего удалению подлежит голова поджелудочной железы. Можно ли жить человеку без этого органа или с оставшейся частью после операции? Этот вопрос можно задать только тому врачу, который наблюдает пациента уже долгое время и прекрасно знает его состояние.
Как правило, операция проходит очень долго (в течение 4-5 часов), так как железа располагается глубоко, работать с ней сложно. От хирурга требуется не только внимательность, но и профессионализм в данном деле. Ошибка медика может привести к летальному исходу. Восстанавливаться после вмешательства приходится долго.
Что рекомендуют врачи больным без железы?
После проведения панкреатэктомии больному назначают специальные препараты для поддержания организма, а затем прописывают строгую диету.
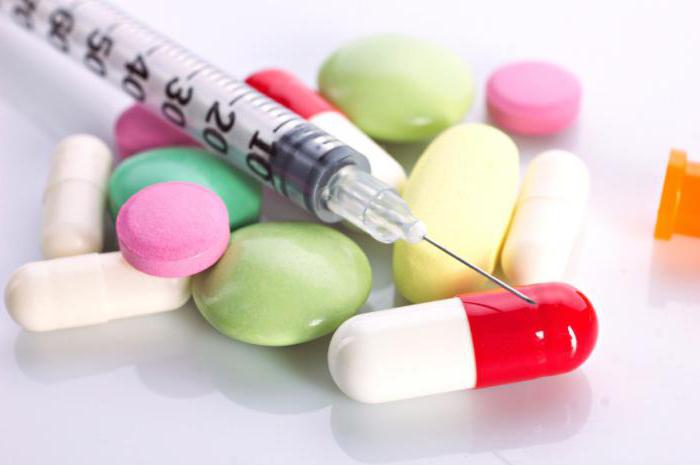
Отвечая на вопрос, можно ли жить без поджелудочной железы, опытный врач ответит рекомендациями, которые следует выполнять неукоснительно:
- принимать ферменты;
- вводить инсулин;
- придерживаться строгой диеты;
- больше двигаться;
- пить чистую воду;
- оставить навсегда вредные привычки.
Если соблюдать все эти правила, то можно прожить очень долго.
Выживают ли больные?
Перед операцией сами больные и их близкие начинают переживать. Можно ли жить без поджелудочной железы человеку? Но вопрос не совсем корректный, потому что дело не в том, сможет ли существовать больной без органа, а в том, какая причина патологии. Если дело лишь в камнях и самопереваривании, то человек выживет. Все будет зависеть также от состояния других органов и систем.
Другое дело, когда в анамнезе есть онкологическое заболевание с метастазами. Если врач-онколог не предложит правильное и эффективное лечение традиционными или народными средствами, то шансов на выживание мало.
Какое качество жизни и отзывы
Отзывы самих прооперированных больных и их родственников разнятся. Все зависит от силы воли самого человека. Если он сумел перебороть свои желания, научился следовать предписаниям врачей и не забывает вовремя принять лекарства, то его жизнь практически не отличается от жизни здорового человека.

«Послушные» пациенты быстро восстанавливаются и ведут нормальный образ жизни, они утвердительно отвечают на вопрос: «Можно ли жить без поджелудочной железы?». Отзывы иногда бывают и отрицательные от тех, кто очень устал от диет и бесконечных лекарств. К сожалению, много тех, кто отчаялся, поняв, что придется всю жизнь принимать ферменты и делать уколы с инсулином, не считая жестких ограничений в пище.
Какова роль желчного пузыря?
Зачастую проблемы с поджелудочной возникают из-за неправильного питания, а также по причине серьезных неполадок в работе желчного пузыря. Эти два органа взаимосвязаны между собой тем, что вместе выделяют необходимые соки в двенадцатиперстную кишку. Зачастую у людей с желчекаменной болезнью есть проблемы с поджелудочной. Кроме того, многие решаются на удаление пузыря в надежде, что сохранится работоспособность поджелудочной железы. В большинстве случаев это действительно так. Но печень не может сама контролировать выброс желчи, поэтому приходится бороться с забросами при помощи специальных лекарств.
Так можно ли жить без поджелудочной железы и желчного? Полноценно вряд ли. Если только всю жизнь принимать необходимые препараты. Поэтому нужно бережно относиться к этим двум очень важным органам.
Без поджелудочной и селезенки
Селезенка и поджелудочная железа расположены рядом, но напрямую никак не связаны. Поэтому при проблеме в одном из этих органов не ухудшается состояние другого. У селезенки задачи связаны не с пищеварением, а с кровью, лимфой и иммунной системой.

Можно ли жить без поджелудочной железы и селезенки одновременно? Ответить на этот вопрос однозначно сложно, так как подобные случаи очень редки. Но при специальной поддержке медиков жить можно.
В заключение давайте поговорим о том, как уберечь себя от проблем с поджелудочной:
- кушайте вовремя и небольшими порциями;
- избегайте вредной пищи и токсичных веществ;
- больше двигайтесь и бывайте на свежем воздухе.
Помните о том, что все зависит только от нас. Как мы относимся к своему организму, так он нам и служит. Зачастую люди не берегут себя, а позже спрашивают, можно ли жить без поджелудочной железы и желчного пузыря, селезенки? Все эти органы очень важны и лучше начать профилактику как можно скорее.
Источник
Вопрос о том, можно ли жить без поджелудочной железы человеку, является актуальным для тех, кто страдает хроническим панкреатитом. При нарушении режима питания и злоупотреблении алкоголем патологические процессы в поджелудочной железе приобретают необратимый характер. Прекращение оттока ферментационного секрета приводит к воспалению и началу некротического процесса. Наиболее тяжелым осложнения панкреатита является развитие раковой опухоли. В таких случаях проводится резекция пораженного органа. В зависимости от тяжести заболевания удаляется вся железа или ее часть.

Панкреэктомия относится к категории сложных операций. Это обосновано тем, что поджелудочная находится в глубине брюшной полости и доступ к ней сильно затруднен. Тем не менее сегодня эту операцию успешно проводят во всем мире. Но самые большие трудности наступают после проведения хирургического вмешательства. Больному предстоит столкнуться с проблемой, как жить без поджелудочной железы.
Последствия панкреэктомии
Операция проводится под общим наркозом и длится несколько часов. При проведении удаления пораженного органа могут возникнуть самые разнообразные осложнения.
Чаще всего хирургам приходится сталкиваться с такими проблемами:
- кровотечение;
- падение кровяного давления;
- занесение инфекции в брюшную полость;
- остановка сердца;
- впадение больного в кому;
- нарушение нервных связей;
- повреждение расположенных рядом органов.
Но даже если операция прошла успешно, больному предстоит столкнуться с множеством трудностей. Люди после резекции поджелудочной испытывают сильную боль, выход из наркоза сопровождается невероятными страданиями. Но это не самое страшное — пациентам предстоит продолжить жизнь без поджелудочной железы. Этот орган играет важную роль в системе пищеварения.
Как часто Вы сдаете анализ крови?
Панкреэктомия вызывает такие осложнения:
- Прекращение выработки ферментов, которые обеспечивают расщепление пищи для дальнейшего переваривания в кишечнике. Из-за этого прекращается поступление в организм питательных веществ.
- Отсутствие процесса утилизации углеводов. В кровь не поступает инсулин, что неминуемо влечет заболевание сахарным диабетом.
- Риск рецидива рака. Мягкие ткани после хирургического вмешательства повреждены, органы ослаблены. Из-за этого повышается вероятность появления новообразований.
Еще недавно вопрос о том, может ли человек жить без поджелудочной железы, был под большим сомнением. Сегодня благодаря прорыву в области хирургии и фармацевтики пациенты без этого органа живут полноценной жизнью, не испытывая боли и существенного дискомфорта.
Долго и счастливо прожить без поджелудочной железы можно при условии, если больной будет выполнять все рекомендации врача, откажется от вредных привычек и станет правильно питаться.
Послеоперационный период
Первые часы и дни для послеоперационных больных являются самыми сложными и тяжелыми. Их организм борется с потерей крови и болью, приспосабливается к функционированию без поджелудочной железы. Ситуация осложняется тем, что человеку нельзя нормально питаться. На начальном этапе реабилитации, который длится 2-4 дня, питание осуществляется внутривенно. Пациенту разрешается пить кипяченую воду небольшими порциями. Постепенно количество выпиваемой жидкости доводится до 2 л в сутки.
Болевой синдром снимается наркотическими и ненаркотическими препаратами. Ежедневно доза анестетиков уменьшается, чтобы не вызвать привыкания и наркотической зависимости. Спустя двое суток постельного режима пациенту рекомендуется встать и с посторонней помощью начать совершать небольшие прогулки. Это нужно для того, чтобы предотвратить образование спаек в желудочно-кишечном тракте.
Если удаление поджелудочной железы было проведено по причине обнаружения раковой опухоли, то больному назначается курс лучевой и химиотерапии. Подобные процедуры позволяют свести риск рецидива рака к минимуму.
Сразу после операции больному вводят добавки, которые раньше вырабатывала поджелудочная железа. Благодаря им можно жить нормально, не переживая о несварении или инсульте.
Назначение пищеварительных ферментов
Качественное переваривание пищи у здорового человека осуществляется с помощью особого фермента под названием панкреатин. После проведения панкреэктомии его выработка прекращается. Современная медицина нашла множество синтетических аналогов этому веществу.
Их прием обеспечивает полное и качественное переваривание пищи перед ее поступлением в кишечник.
Больному назначаются такие препараты:
- Альфа-амилаза. Это фермент, обеспечивающий переваривание углеводов.
- Вестал. Выпускается в виде таблеток. Препарат стимулирует и нормализует пищеварение.
- Микразим. Это лекарство нового поколения. Основным действующим компонентом в нем является панкреатин, аналогичный ферменту поджелудочной железы. Лекарство способствует усвоению жиров, белков и углеводов.
- Креон. Относится к категории препаратов заместительной терапии. Имеет в своем составе панкреатин.
Перечисленные препараты принимаются во время еды. Действие лекарств избавляет больных от чувства тяжести в желудке, тошноты, запоров и поносов. Принимать пищевые ферменты необходимо после каждого употребления пищи, независимо от их частоты и объема. По отношению к каждому пациенту устанавливается своя доза препарата. Это исключительно прерогатива лечащего врача. Самостоятельная терапия недопустима, так как может привести к непоправимым последствиям.
Инсулиновая терапия
Без инсулина, который вырабатывался поджелудочной железой, человек обречен на быструю смерть. Именно так и происходило до тех пор, пока не были изобретены и испытаны инсулиновые заменители. Сегодня для поддержания нормальной жизнедеятельности больных после панкреэктомии назначаются различные виды инсулина, наиболее подходящие каждому конкретному человеку.
Инсулин применяется исключительно в форме уколов. Лекарство выпускается в виде жидкости, которая заливается в специальные одноразовые шприцы. Они удобны в пользовании, компактны, комплектуются тонкой иглой, которая практически не доставляет болевых ощущений.
На протяжении всей оставшейся жизни больные с удаленной поджелудочной железой должны постоянно контролировать уровень сахара у себя в крови. Для этого приобретается специальный прибор — глюкометр. Им можно пользоваться в любой обстановке: дома, на работе, в транспорте и на природе. Если прибор показывает критический уровень сахара в крови, то следует немедленно сделать инъекцию инсулина. Чтобы не упустить нужный момент для укола, больным необходимо постоянно иметь при себе инсулиновые шприцы и глюкометр.
Как рационально питаться
Поправиться и жить после проведения панкреэктомии человек может только в том случае, если будет придерживаться жестких ограничений в еде. В течение первой недели после удаления поджелудочной железы пациент содержится в клинике.
Поддержание его жизнедеятельности осуществляется на основании назначения лечащего врача.
Переход на желудочное питание производится постепенно, после окончания трехсуточного послеоперационного голодания. Больному дается несладкий чай и несколько сухарей из хлеба высшего сорта. Постепенно порции увеличиваются в объеме, а в чай добавляется немного сахара. На восьмой день после операции больного начинают переводить на супы-пюре, каши и паровые омлеты. К моменту выписки из больницы человеку разрешается употреблять рыбные и мясные паштеты, черствый хлеб, вареные и тушеные овощи. Все время адаптации к питанию после панкреэктомии больной поддерживается физиологическими растворами и витаминами, вводимыми через капельницу. Это позволяет избежать ослабления и обезвоживания организма.
На момент выписки из клиники пациенту даются рекомендации по организации питания в домашних условиях. Как правило, все больные переводятся на лечебную диету № 5. Она рассчитана так, чтобы максимально уменьшить употребление жиров и углеводов. Основной упор делается на блюда с большим содержанием белков. Соль и сахар рекомендуется в еду не добавлять.
Под строжайший запрет попадают такие продукты:
- животное мясо в жареном, соленом и копченом виде;
- вяленая и малосольная рыба;
- торты, конфеты, шоколад, пирожные и прочие сладости;
- пряности, острые и кислые приправы;
- свежий хлеб, булки, домашняя выпечка;
- овощная, мясная и рыбная консервация;
- колбасы, сардельки и сосиски;
- свежие ягоды и фрукты, зелень, лук и чеснок.
Готовить пищу для больного следует отдельно.
Для этого можно использовать такие технологии:
- Томление на пару. В пароварке получаются самые полезные и безопасные диетические блюда. В них остаются все минералы и витамины. На пару готовят крупы, овощи и мясо.
- Тушение. Тушеные блюда разрешается употреблять не ранее, чем через месяц после проведения удаления поджелудочной железы. К этому времени организм приспособится к новым условиям жизнедеятельности.
- Варка. Вареные продукты легко усваиваются организмом. Готовят для больного супы, каши, отваривают овощи, мяса и яйца. Во время приготовления и перед едой не допускается использование перца, соли, кетчупа и горчицы.
Пища должна быть в теплом виде. Запрещено употребление сильно перегретых или холодных продуктов: они плохо поддаются расщеплению искусственными ферментами. Питаться больному нужно дробно, 5-6 раз в день небольшими порциями.
Образ жизни после панкреэктомии
Даже несмотря на успешную операцию, регулярный прием ферментов и инсулина, человек уже никогда не сможет вернуться к привычному образу жизни. Никакие медикаменты не смогут заменить поджелудочную железу.
Чтобы счастливо дожить до глубокой старости, больному нужно придерживаться таких правил:
- навсегда забыть о пьянстве и курении;
- применять только дозированные физические нагрузки;
- избегать перегреваний и длительного пребывания на холоде;
- соблюдать режим труда и отдыха.
После удаления поджелудочной железы необходимо регулярно посещать клинику для проведения медицинского обследования.
Источник

Поджелудочная железа – это паренхиматозный орган смешанной секреции, выполняющий следующие функции:
- выработка пищеварительного сока, необходимого для переваривания еды;
- образование гормонов, которые влияют на функционирование клеток организма (инсулин, глюкагон, соматостатин).
При нарушении работы поджелудочной возникает опасный недуг – панкреатит, прогноз которого зависит от определенных факторов. По статистике, взрослые мужчины страдают им чаще, чем женщины, и он может сократить длительность жизни человека.
Виды панкреатита
Выделяют 2 вида недуга:
- острый;
- хронический.
Острый панкреатит возникает впервые. Воспалительный процесс длится непродолжительное время и затрагивает клетки паренхимы, которые в результате повреждаются активированными ферментами.

Выделяют следующие типы острой формы:
- интерстициальный;
- геморрагический;
- гнойный;
- панкреонекроз.
Хронический панкреатит возникает после многократных повторений острой формы заболевания, но при начальных изменениях симптомы часто отсутствуют. Панкреатит беспокоит больных довольно продолжительное время, в результате чего ткань паренхимы замещается на рубцы, и ее поверхность становится поврежденной.
Выделяют следующие формы хронического вида:
- алкогольный;
- билиарный;
- токсический;
- инфекционный;
- ишемический;
- идиопатический.
Что влияет на продолжительность жизни при панкреатите?
Далёкие от медицины люди часто не знают, от чего зависит продолжительность жизни человека, имеющего в своем анамнезе панкреатит.

Наиболее значимыми причинами являются:
- Течение патологии. При острой форме вероятность наступления летального исхода выше, по сравнению с хронической.
- Тяжесть состояния. Чем тяжелее протекает недуг, тем больше риск, что он разовьется фатально.
- Наличие осложнений. Если происходит омертвление тканей, смерть наступает в 50% случаев. Внутренние органы не справляются с действием токсинов, развивается сердечная и почечная недостаточность. Иногда возникают кровотечения, которые также становятся причиной смерти.
- Сопутствующее заболевание: сахарный диабет, злокачественные опухоли, патология желчного пузыря и 12-перстной кишки, гельминтозы (у ребёнка). На фоне тяжелых нарушений в организме риск летального исхода возрастает.
- Возраст. Чаще всего смертельные случаи встречаются у пациентов старше 70 лет.
- Своевременность получения и качество медицинской помощи. Чем раньше врач начал лечить пациента с панкреатитом, прописывая ему адекватную терапию, тем больше шансов на благоприятный исход.
- Безукоризненное соблюдение назначений лечащего врача и диеты. Когда человек ответственно относится к собственному здоровью, принимает прописанные таблетки, выживаемость в таких случаях достигает 80%. Если он игнорирует врачебные рекомендации, не пьет лекарство, показатель снижается в 2 раза.
- Отказ от алкоголя. Исключение вредной привычки ведет к уменьшению повреждающего действия.
Сколько живут с хроническим панкреатитом?
Продолжительность жизни часто сокращается на 10–20 лет. Это связано с тем, что при неработающей железе организм не справляется с дополнительной нагрузкой.
Каковы прогнозы лечения заболевания?
Согласно статистике, с острой формой и тяжелым течением заболевания летальный исход наступает в 30% случаев. У 15% людей наступает выздоровление, а оставшихся ожидает повторное обострение патологии (рецидив). Пациент с хронической формой и легким течением при адекватной терапии может прожить столько же, сколько и здоровый человек.

По данным наблюдений европейских специалистов, выживаемость людей в течение первых 10 лет заболевания составляет 70%, 20 лет – 45%. При появлении осложнений или необходимости проведения оперативного вмешательства она снижается. Если в пораженном органе развивается злокачественная опухоль, прогнозирование пропорционально уменьшается на 4% за 20 лет при условии того, что лечение проведено правильно.
Если больной ведет здоровый образ жизни и отказался от употребления алкоголя, то первые 10 лет он проживет в 80% случаев. Когда человек игнорирует все врачебные рекомендации, не соблюдает диету и не избавляется от вредных привычек, средняя продолжительность жизни выявляет снижение показателя в 2 раза.
Причина смертности при панкреатите
Болезнь характеризуется тяжестью течения и высоким риском наступления летального исхода. Чем опасно это состояние, и почему умирает пациент, рассмотрим далее.
Панкреонекроз
Панкреонекрозом называют осложнение, при котором происходит отмирание частей или всей поджелудочной железы. Основная причина такого состояния заключается в повреждении органа собственными ферментами и возникновении воспалительных процессов. Провоцирующими факторами считаются злоупотребление алкоголем, калькулезный холецистит, травмы брюшной полости и ранее перенесенные хирургические вмешательства.
Панкреонекроз отличается далеко не высокой выживаемостью: в 40–70% случаев наступает летальный исход. Если помощь не оказывается своевременно, показатель существенно возрастает.
Рак поджелудочной железы
Характеризуется агрессивным течением и быстрым распространением по всему организму. В большинстве случаев приводит к смерти. Если рак был обнаружен на операбельной стадии, проводится хирургическое вмешательство, при котором полностью удаляется орган или его больная часть. Причинами рака чаще всего являются: курение, неправильное питание, чрезмерный прием алкоголя, нарушение пищеварительной функции, генетические факторы.
Летальность после операции
Хирургическое вмешательство на поджелудочной отличается сложностью и высокими показателями смертности. Удаление органа связано с трудностями, так как он находится в близости с крупными сосудами, почками и обладает общим кровотоком с 12-перстной кишкой. Высокоактивные ферменты нередко переваривают ткань паренхимы, и на нее довольно сложно накладывать швы.

Пациенту приходится соблюдать постельный режим, проводя много времени в лежачем положении. Все это грозит развитием осложнений в послеоперационный период, из-за чего повышается угроза летального исхода. Если операция прошла успешно, пациента ждет долгий путь восстановления.
Как продлить срок жизни?
Несмотря на опасность патологии, существуют способы, позволяющие улучшить примерный прогноз и подарить пациенту дополнительные годы жизни.
Профилактика и образ жизни
Помимо приема препаратов, которые лечащий доктор указывает в истории болезни, нужно придерживаться правил, предупреждающих прогрессирование недуга и риск возникновения осложнений. Благодаря соблюдению этих рекомендаций пациент проживет намного дольше.
Нужно уделять внимание не только физическому здоровью, но и психологическому. Специалисты советуют людям с патологией изменить свой образ жизни, избегать нервного перенапряжения и своевременно проходить врачебные осмотры.
Несмотря на положительные отзывы о применении средств народной медицины, предварительно всё-таки стоит проконсультироваться с лечащим врачом во избежание осложнений.
Рекомендуется придерживаться следующих правил:
- полностью исключить алкоголь, сигареты и наркотические вещества;
- умеренное занятие спортом;
- распорядок дня должен включать в себя полноценный ночной сон;
- выработка положительного настроя и устойчивости к стрессу.
Диета
Больные в домашней обстановке могут справиться с болью и тошнотой, уменьшив нагрузку на пищеварительную систему:
- Исключение из меню жирных, жареных и острых блюд. Следует отдавать предпочтение вареной, печеной или тушеной еде.
- Частое употребление пищи небольшими порциями. Желательно кушать не менее 6 раз в сутки, а объем одной порции не должен превышать 250 г. Перерыв между трапезами составляет 2,5–3 часа.
- Суточный объем углеводов не должен превышать 300 г, а жиров – 70 г. Они крайне вредно воздействуют на поджелудочную.
- Проведение обработки продуктов. Для уменьшения выраженности воспалительного процесса медики советуют есть блюда, порезанные на кусочки, тщательно их пережевывая, или в протертом виде.
- Диета подбирается так, чтобы в ней было высокое содержание белка. Вещество необходимо добавлять в рацион до 150 г в день.
- Соблюдать питьевую норму. Людям требуется потреблять около 2 л воды. Доктора рекомендуют совершать несколько глотков каждые полчаса.

Выделяют список запрещенных блюд, из-за которых поджелудочный сок начинает усиленно вырабатываться. Крайне нежелательно принимать в пищу следующие продукты:
- мясо и рыба жирных сортов;
- еда в консервированном виде;
- колбасные изделия;
- молочные продукты с высоким содержанием жира;
- икра;
- соусы, включая майонез, кетчуп;
- бобовые;
- овощи – томаты, щавель, капуста и редис;
- кислые фрукты;
- злаковые продукты – пшено, кукуруза и ячмень;
- кондитерские изделия.
Вредные привычки
Злоупотребление спиртным является основной причиной развития недуга и его осложнений. В результате возникает спазм протоков, блокировка оттока желчи, что провоцирует воспалительный процесс. Этанол разрушает клетки паренхимы, приводя к появлению на ней рубцов и нарушению кровообращения. Орган истощается, и происходит выраженное расстройство функции пищеварения. Чтобы остаться живым, алкоголик должен прекратить употребление спиртных напитков.
Курение также оказывает разрушительное воздействие на поджелудочную: вредная привычка провоцирует усиленную выработку ферментов, которые при отсутствии еды поражают ткани паренхимы. Содержащиеся в сигарете токсические вещества могут вызвать злокачественные новообразования, сахарный диабет, нарушения в работе сердца и легких, что значительно уменьшает срок жизни. Избавление от вредной привычки – важное условие для успешной терапии.
Чтобы жить как можно дольше, больному придется приложить немало сил: принимать медикаменты, соблюдать диету и выполнять все меры профилактики заболевания.
Помните: вы проживете дольше, если будете точно и постоянно выполнять все врачебные рекомендации.
Список литературы
- Маев. В. Хронический панкреатит. 2012 г.
- Ивашкин В.Т. Современные проблемы клинической панкреатологии. Вестник РАМН. – 1993 г. №4 стр.29–34.
- Коротько Г.Ф. Секреция поджелудочной железы. М. ТриадаХ 2002 г. стр. 24–34.
- Григорьева И.Н., Веревкин Е.Г., Брагина О.М., Ямлиханова А.Ю. Питание и качество жизни у больных хроническим панкреатитом. Российский журнал гастроэнтерологии, гепатологии и колопроктологии. 2010 г. стр. 88.
- Хазанов А.И., Васильев А.П., Спесивцев В.Н. и соавт. Хронический панкреатит, его течение и исходы. Российский журнал гастроэнтерологии, гепатологии и колопроктологии. 1999 г. №4, стр. 24–30.
- И.В. Маев, А.Н. Казюлин, Ю.А. Кучерявый. Хронический панкреатит. М.: Медицина, 2005 г.
Источник


