Камни поджелудочной железы последствия удаления
Поджелудочная железа является важным органом, который несет ответственность за переваривание пищи и обмен веществ. Без него человеческий организм не может нормально работать. Однако существуют некоторые заболевания, которые требуют немедленного удаления железы, так как только таким путем можно спасти жизнь человека. А в каких ситуациях осуществляют удаление поджелудочной железы и как после этого меняется жизнь пациента, вы сейчас и узнаете.
Функции органа
Поджелудочная железа занимается синтезом ферментов, необходимых для нормального протекания пищеварительных процессов. Именно они обеспечивают расщепление белков, жиров и углеводов, а также способствуют формированию пищевого комка, который затем попадает в кишечник. Если в работе поджелудочной железы наблюдается сбой, все эти процессы нарушаются и возникают серьезные проблемы со здоровьем.
Но кроме пищеварительных ферментов, поджелудочная вырабатывает гормоны, главным из которых является инсулин, контролирующий уровень глюкозы в крови. Его дефицит становится причиной развития сахарного диабета, который, к сожалению, не поддается лечению и требует от больного постоянного приема медикаментозных средств, что также негативным образом сказывается на общем функционировании организма. А без них больной обойтись не может, так как резкий скачок сахара в крови может привести к внезапной смерти.
Факторов, которые могут привести к нарушению работы поджелудочной железы, большое количество. Но чаще всего виновником проблем с этим органов является сам человек, употребляющий в пищу вредные продукты питания и алкогольные напитки. В результате этого развивается панкреатит, характеризующийся воспалением паренхимы поджелудочной и нарушением ее функциональности.
Раз этот орган настолько важен для человеческого организма, удаляют ли поджелудочную железу? Людей, болеющих панкреатитом, в основном лечат медикаментозно. Но это заболевание является провокатором более серьезных патологий, таких как формирование злокачественных опухолей на поверхности железы, кисты, камней в протоках, или развития некроза. Во всех этих случаях единственным верным способом лечения является операция. Однако врачи не спешат прибегать к нему, так как поджелудочная является важным органом в организме человека и предугадать последствия, которые могут возникнуть после ее удаления, практически невозможно.
Даже если во время операции планируется частичная резекция железы, это не дает 100% гарантии того, что воспаление не возникнет повторно. Если же речь идет о раке поджелудочной, то в этом случае шансы на полное излечение после хирургического вмешательства и вовсе составляют всего 20%, особенно если болезнь поразила близлежащие органы.
Показания к удалению
Удалить поджелудочную железу могут при развитии следующих заболеваний:
- острый панкреатит, осложненный некрозом;
- онкология;
- кисты;
- отложение камней в протоках железы;
- панкреонекроз;
- абсцесс;
- кровоизлияния внутри кисты.

Показаний к удалению поджелудочной много, но чаще всего операцию проводят при онкологиях и некрозе
Метод удаления
Для частичной или полной резекции поджелудочной железы применяется такой метод, как панкреатэктомия. При необходимости полного удаления органа операция осуществляется лапаратомическим путем, то есть доступ к пораженной железе получают через разрез в брюшной полости. После проведения всех мероприятий место разреза сшивают или закрепляют скобами.
Иногда во время такой операции в брюшной полости устанавливают дренажные трубки, которые позволяют выводить жидкость, скапливающуюся в области работы хирурга. В некоторых случаях врачи также устанавливают дренажные трубки в кишечнике. Как правило, делается это только при возникновении необходимости зондированного питания.
Если железа удаляется не полностью (только часть ее), то в этом случае панкреатэктомия может осуществляться лапараскопическим методом – доступ к органу получают через проколы брюшной полости посредством введения в брюшную полость специального прибора, оснащенного камерой, который позволяет отслеживать на мониторе компьютера все совершающиеся действия. Такая операция является менее травматичной и требует более короткого периода реабилитации. Но, к сожалению, не во всех случаях имеется возможность использовать данный метод хирургического вмешательства.
Во время операции может производиться не только удаление поджелудочной железы, но и других органов, располагающихся вблизи нее, например:
- желчного пузыря;
- селезенки;
- верхней части желудка.
Во время проведения операции и после нее существует большая вероятность возникновения серьезных осложнений. В данном случае говорится не только о возможности развития воспаления или занесения инфекции, но и о дальнейшей работе всего организма. Ведь совсем недавно операции, в ходе которых производилось полное удаление железы, в медицинской практике не осуществлялись, так как считалось, что без этого органа люди не могут прожить и одного года.

Завершающий этап панкреатэктомии
Однако на сегодняшний день ситуация полностью изменилась, и прогноз после таких операций является благоприятным, но только при условии соблюдения всех предписаний врача. Как будет происходить восстановление организма в реабилитационный период и сколько сможет прожить после этого человек, зависит от нескольких факторов:
- веса пациента (люди с избыточной массой тела тяжелее восстанавливаются после операции и меньше живут);
- возраста больного;
- питания;
- наличия у человека вредных привычек;
- состояния сердечно-сосудистой системы;
- наличия у пациента других проблем со здоровьем.
Можно ли жить без поджелудочной железы человеку? Конечно же, да! Но следует понимать, что чем больше негативных факторов воздействует на организм, тем больше вероятность того, что после операции возникнут осложнения, которые, возможно, приведут к сокращению продолжительности жизни. После удаления поджелудочной можно жить долго и счастливо только при условии ведения здорового образа жизни и соблюдения всех рекомендаций врача.
Реабилитационный период
Жизнь после удаления поджелудочной железы у человека меняется кардинально. Даже если был удален только хвост органа или другая его часть, а сама операция прошла без осложнений, пациенту потребуется много времени и сил, чтобы полностью восстановиться.

Если пациент следует всем рекомендациям врача, реабилитационный период в 90% случаях протекает без серьезных осложнений
Если удалили поджелудочную, больному придется соблюдать строгую диету, осуществлять прием специальных препаратов и использовать инъекции инсулина, чтобы обеспечить контроль над уровнем сахара в крови.
Многие пациенты еще в течение долгого времени жалуются на то, что у них болит в оперируемой области, причем боли носят выраженный характер. И чтобы их минимизировать, врачи, как правило, назначают в качестве дополнительной терапии обезболивающие препараты. Полное восстановление организма после операции на поджелудочной железе занимает около 10–12 месяцев.
Возможные последствия в послеоперационный период
Последствия удаления поджелудочной железы могут быть разными. Любое хирургическое вмешательство имеет высокие риски развития воспалительных или инфекционных процессов в тканях организма в послеоперационный период. И чтобы их избежать, перед операцией и после врач назначает курс антибиотиков. Если пациент будет принимать их строго по выписанной схеме, риски возникновения таких осложнений снижаются в несколько раз.
После удаления железы развивается сахарный диабет, ведь после операции в организме отмечается острая нехватка инсулина, из-за чего человек вынужден постоянно ставить инъекции инсулина. Если пропускать их или использовать их неправильно, это тоже чревато различными последствиями, среди которых находится гипо- и гипергликемическая кома.
Помимо этого, даже удаление небольшой части поджелудочной железы нарушает ее экзокринные функции, ответственные за пищеварение. Поэтому больному придется также постоянно осуществлять прием ферментных препаратов (назначаются они в индивидуальном порядке).

Препараты, использующиеся в качестве заместительной терапии после удаления поджелудочной
Питание после операции
После операции по удалению поджелудочной железы всем пациентам без исключения назначается строгая диета. Придерживаться ее придется постоянно. Из рациона раз и навсегда убирают:
- жареные и жирные блюда;
- копчености;
- соленья;
- мучное;
- пряности;
- консервы;
- полуфабрикаты;
- колбасные изделия;
- острые блюда и соусы;
- газированные и алкогольные напитки;
- шоколад;
- какао;
- бобовые.
Кушать овощи и фрукты в сыром виде также не рекомендуется, так как в них содержится много клетчатки, которая трудно поддается перевариванию. Все блюда следует готовить на пару либо запекать в духовом шкафу, но только без добавления масла.
В ежедневном рационе больного обязательно должны быть мясо и рыба нежирных сортов. Однако употреблять их вместе со шкуркой нельзя. Также каждый день ему необходимо кушать молочные и кисломолочные продукты (содержание жиров в них не должно быть более 2,5%).
Употреблять пищу нужно также по определенным правилам:
- первые 3–4 месяца после операции ее нужно измельчать до пюреобразной консистенции;
- кушать необходимо маленькими порциями не менее 5 раз в день;
- за 30–40 минут до еды нужно ставить инъекцию инсулина (только в том случае, если используется инсулин короткого действия), а во время принятия пищи необходимо осуществлять прием ферментного препарата;
- еда должна быть теплой, горячие и холодные блюда запрещены;
- последний прием пищи должен осуществляться за 2–3 часа до сна.

Диета должна соблюдаться не только в период реабилитации, но и на протяжении всей жизни
Если строго следовать диете и своевременно применять лекарственные средства, назначенные врачом, можно прожить долгую и счастливую жизнь даже после полного удаления поджелудочной. Если же пренебрегать рекомендациям врача, то это может привести к серьезным последствиям и значительно сократить продолжительность жизни.
Источник
Несмотря на всю опасность такого заболевания, как камень в поджелудочной железе, операция – не единственный способ его лечения. Методы терапии редкой, но серьезной болезни – панкреолитиаза (медицинское название патологии) – давно известны, а при своевременной диагностике в наши дни есть все шансы избавиться от камней навсегда.

Причины возникновения и симптомы
Специалисты предполагают, что возникновению камней в поджелудочной железе могут способствовать:
- воспаление желудочно-кишечного тракта;
- различные заболевания и воспаления брюшной полости (киста, опухоль);
- нарушение обменных процессов в организме;
- несбалансированное питание и вредные привычки (алкоголь, курение);
- гормональные нарушения.
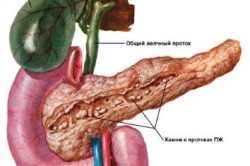 Камни бывают разных размеров, начиная от песчинки и заканчивая достаточно крупными, отличаются по химическому составу и количеству. Врачи выделяют 3 стадии заболевания, поэтому чем раньше оно будет диагностировано, тем выше шанс благополучного излечения.
Камни бывают разных размеров, начиная от песчинки и заканчивая достаточно крупными, отличаются по химическому составу и количеству. Врачи выделяют 3 стадии заболевания, поэтому чем раньше оно будет диагностировано, тем выше шанс благополучного излечения.
Первыми признаками образования камней в поджелудочной железе могут быть боль в правом подреберье, тошнота и рвота с желчью, камни в каловых массах, вздутие живота. Стоит обратить внимание на покалывание между лопаток, пожелтение кожи и обильное слюноотделение. В случае обнаружения перечисленных симптомов нужно сразу же обратиться к врачу, который назначит:
- УЗИ;
- рентгенографию брюшной полости;
- компьютерную томографию в запущенных случаях (истощение больного, жирный стул).
Возможно ли вылечить болезнь без операции?
Какой именно метод лечения подойдет, напрямую зависит от нескольких факторов: состояние пациента, стадия заболевания, локализация камней. В большинстве случаев, прежде чем приступить к такому радикальному методу, как хирургическое удаление камней, врачи назначают медикаменты. Лечение состоит из препаратов, которые растворяют камни и устраняют гипертензию. Пациенты принимают антибиотики, а для уменьшения болевых симптомов рекомендуется пить обезболивающие. Назначаются антисекреторные и желчегонные препараты, которые нужны, чтобы снижать в крови уровень сахара.
 Народная медицина рекомендует заваривать чай из шиповника и расторопши, а также пить настой из корня лопуха. Для того чтобы его приготовить, нужно залить 1 ст. л. измельченного в порошок корня стаканом кипятка и оставить на 3 часа, после чего процедить и выпить за полчаса до еды.
Народная медицина рекомендует заваривать чай из шиповника и расторопши, а также пить настой из корня лопуха. Для того чтобы его приготовить, нужно залить 1 ст. л. измельченного в порошок корня стаканом кипятка и оставить на 3 часа, после чего процедить и выпить за полчаса до еды.
Во время консервативного лечения нужно придерживаться нескольких правил:
- Больной в обязательном порядке должен соблюдать строгую диету. Ничего острого, жирного, жареного, мясного. Запрещается употребление кофеина и газированных напитков, а также бобовых, шоколада и свежей выпечки.
- Есть нужно небольшими порциями, это поможет пищеварению.
- Ни в коем случае не употреблять алкоголь. Злоупотребление им вызовет гнойное расплавление поджелудочной железы.
- Обязательно нужно разделять белки и углеводы во время приема пищи, это значительно облегчит работу железы.
Когда камни все же нужно удалять?
Медикаментозное лечение не всегда приводит к желаемому результату. Так считает большинство хирургов, удаление камней из поджелудочной железы – их прерогатива. Для оперативного метода имеются такие показания, как длительность заболевания, многочисленные приступы, истощение пациента (кахексия) и выявленный воспалительный процесс.
 В некоторых случаях у пациентов начинает атрофироваться поджелудочная железа, возникает склероз. Чтобы избежать таких опасных осложнений, рекомендуется удалять часть железы, где находятся камни.
В некоторых случаях у пациентов начинает атрофироваться поджелудочная железа, возникает склероз. Чтобы избежать таких опасных осложнений, рекомендуется удалять часть железы, где находятся камни.
Можно удалять камни при помощи шунтирования. Заключается метод в использовании специальных материалов для создания другого пути потока желчи и ферментов. Этот метод применяется исключительно опытными докторами после тщательной диагностики.
Есть специалисты, которые не считают оперативное вмешательство действенным и оправданным. После него требуется то же медикаментозное лечение, строгая диета и постоянное врачебное наблюдение. Однако для диабетиков такой метод лечения оправдан, потому что после того, как удалят камни, замещение инсулина оказывается гораздо эффективнее.
Питание после операции на поджелудочной железе. Что можно, а что категорически запрещено врачами читайте тут.
Существует альтернатива скальпелю – эндоскопическая ретроградная холангиопанкреатография (ЭРХПГ). С ее помощью можно не только обследовать поджелудочную железу, но и в некоторых случаях удалить из нее камни, не затрагивая при этом желчный пузырь. Обследование с помощью ЭРХПГ осуществляется только в стационаре, с уколом успокоительного, при этом глотку орошают препаратом для местной анестезии. Такой вид исследования считается наименее рискованным, но осложнения могут возникнуть и после него. К ним относятся панкреатит, перфорация, кровотечение и кишечная инфекция.
Проводят и экстракорпоральную ударно-волновую литотрипсию (ЭУВЛ), основанную на дроблении камней электромагнитными волнами. В свое время этот способ стал открытием в сфере урологии, сегодня же аппаратурой для него располагают многие урологические отделения, которые хорошо оборудованы. Метод является довольно щадящим и легко переносимым пациентами. Единственное противопоказание ЭУВЛ – плохая свертываемость крови. Среди неприятных последствий такого лечения можно отметить почечные колики и кровотечения, но это большая редкость.
Как до появления камней в поджелудочной железе, так и после их удаления необходима профилактика.
Состоит она из диеты, раздельного питания и отказа от алкоголя. После операции многим пациентам врачи назначают литолитические (желчегонные) препараты, действие которых можно усилить настойками шиповника и корня лопуха, имеющими желчегонный эффект.
Источник
 Поджелудочная железа — это орган отдела брюшной полости, который отвечает сразу за несколько важных функций организма. Главная функция состоит в выработке панкреатического сока, который помогает расщеплять еду, обеспечивая тем самым её лучшее усвоение. Формирование камней в поджелудочной железе — это редкое заболевание, но за последние годы случаи такого поражения стали особо высоки, особенно в западных странах.
Поджелудочная железа — это орган отдела брюшной полости, который отвечает сразу за несколько важных функций организма. Главная функция состоит в выработке панкреатического сока, который помогает расщеплять еду, обеспечивая тем самым её лучшее усвоение. Формирование камней в поджелудочной железе — это редкое заболевание, но за последние годы случаи такого поражения стали особо высоки, особенно в западных странах.
Особенности заболевания
Главный проток поджелудочной железы, по которому сок идёт к тонкой кишке, чаще всего не имеет никаких неровностей и является гладким. У людей, которые страдают от хронической формы панкреатита, главный проток в поджелудочной обладает неправильной формой: в некоторых местах он сильно сужен. Такое происходит по причине рубцевания и регулярного воспалительного процесса в железе. В результате этого, сок не устраняется полностью, у 22−60 процентов больных таким заболеванием в желудке начинают активно формироваться камни. При блокировке протока они вызывают острую сильную боль.
Чаще всего образование камней бывает от хронических воспалений и изменений в работе обмена веществ. Они создаются из-за отложения солей кальция в железе и могут блокировать выработку ферментов, выполняющих пищеварительную функцию.
Также рекомендуем прочитать:
Кроме камней, в поджелудочной железе формируются камни, которые возникают в желчном пузыре. Они могут скапливаться в желчевыводящем потоке, который совмещён с протоком поджелудочной железы.
 Желчный камень — это часть твёрдого вещества. Он формируется в то время, когда компоненты желчи, включая билирубин и холестерин, выпадают в осадок и создают кристаллы.
Желчный камень — это часть твёрдого вещества. Он формируется в то время, когда компоненты желчи, включая билирубин и холестерин, выпадают в осадок и создают кристаллы.
Если какой-либо из этих камней блокирует общий проток, то фермент пищеварения начинает воздействовать на саму железу, тем самым разрушая её ткани.
Камни в протоке поджелудочной железы могут быть и мелкими, как песок, а могут быть гораздо больше. До настоящего времени не установлено, почему у некоторых они возникают, а у других — нет. Но есть ряд причин, которые повышают шанс их формирования:
- чрезмерный лишний вес;
- диабет;
- болезненность печени;
- большое количество холестерина либо билирубина в желчи;
- возраст выше сорока лет;
- отсутствие в жизни спорта и нужной подвижности;
- больше всего к такому явлению склонны женщины;
- склонность к формированию камней в желчном пузыре на генетическом уровне.
Холестериновые камни и билирубиновые компоненты возникают чаще всего у следующих категорий людей:
- больных, которые страдают от тяжёлых болезней печени;
- женщин, старше возраста двадцати лет, особенно часто это встречается у беременных;
- больным, которые употребляют определённые лекарства, включая противозачаточные медикаменты и таблетки для уменьшения количества холестерина;
- мужчин и женщин, которые подвержены ожирению;
- больные с наличием болезней крови. К примеру, лейкемия либо серповидноклеточная анемия;
- мужчины старше возраста шестидесяти лет;
- люди на требовательной диете, при которой вес начинается сбрасываться за короткий срок.
Причины развития
 В основе такого процесса формирования камней лежит нарушение обмена кальция в организме. Нормальный обмен кальция будет зависеть от нескольких факторов:
В основе такого процесса формирования камней лежит нарушение обмена кальция в организме. Нормальный обмен кальция будет зависеть от нескольких факторов:
- нарушений в гормональной системе;
- особенности питания;
- нарушения процесса усваивания кальция.
Повлиять на поражение панкреолитиазом могут местные инфекционно-воспалительные процессы, которые происходят в близости поджелудочной. Из-за воспалительных процессов в протоках и нарушения эпителия происходит отслоение некоторых клеток, что отрицательно сказывается на работе организма и нарушает общий биохимический состав панкреатического секрета.
Вывод панкреатического сока в несколько раз замедляется при наличии:
- панкреатита;
- дуоденита;
- холецистита;
- сложности в работе сфинктера Одди;
- конкременты в просвете желчного протока;
- постинфекционный отёк фатеров сока.
Процессы опухоли и развития кисты также в большинстве случаев провоцируют появление панкреолитиаза. Очень редко процесс отложения камней в почках будет происходить после сифилиса либо появляться после постоянного курения, употребления алкоголя. Компоненты, которые находятся в алкогольных напитках и сигаретах, отрицательно влияют на состав секретной жидкости поджелудочной железы и провоцируют увеличение в них содержания кальция.
Повышенный уровень содержания кальция в организме в результате ведёт к тому, что панкреатический сок начинает густеть и провоцирует формирование камней. Такой процесс обладает тремя стадиями:
- На первой стадии количество сока значительно повышается. Он становится в несколько плотнее. После его попадания в протоки он изменяется до нерастворимой протеиновой массы.
- На второй стадии возникает сильное загущение кольцевых хлопьев, которые включают в свой состав соли. Это продолжает менять общий состав секрета в сторону выпадения осадочных включений.
- В конце появляется стойкая инфекция и возникают явные симптомы развития заболевания.
 Конкременты могут застрять в просветах протока, а также сформироваться в паренхиме железы. Сразу после появления их общая структура обладает менее плотной формой, но с течением времени начинает становиться тверже.
Конкременты могут застрять в просветах протока, а также сформироваться в паренхиме железы. Сразу после появления их общая структура обладает менее плотной формой, но с течением времени начинает становиться тверже.
Риск развития камней в поджелудочной железе возрастает при:
- чрезмерном весе;
- у старых людей;
- при ведении малоактивного образа жизни;
- заболеваниях печени;
- поражении сахарным диабетом.
Такая болезнь чаще всего поражает именно женщин, особенно возрастную группу после сорока лет.
Камни в поджелудочной: симптомы
 На начальной стадии развития человек может даже не подразумевать о начавшейся болезни, так как в это время формирование кальцинатов совершенно не сказывается на самочувствии больного и не затрудняет процесс работы пищеварительной системы. После их значительного увеличения происходит усиление давления на такой орган, что в результате ведёт к появлению первого дискомфорта, который больше походит на симптоматику панкреатита.
На начальной стадии развития человек может даже не подразумевать о начавшейся болезни, так как в это время формирование кальцинатов совершенно не сказывается на самочувствии больного и не затрудняет процесс работы пищеварительной системы. После их значительного увеличения происходит усиление давления на такой орган, что в результате ведёт к появлению первого дискомфорта, который больше походит на симптоматику панкреатита.
Очень часто первые признаки наличия болезни возникают после сильного переедания, после употребления жирной пищи либо алкоголя. В животе при этом можно отметить опоясывающие спазматические болевые ощущения жгучего характера, которые больше походят на колики. При этом такие проявления происходят вместе с чувством тошноты и рвоты с оттенком желчи, на теле может появляться пот. Болевые ощущения могут переходить в правый бок, плечо, лопатку либо ключицу. При приступе и после него в кале больного можно обнаружить непереваренный либо неусвоенный жир, который больше похож на белые включения.
Первые приступы болезни могут быть сильно разграниченными по времени, в некоторых случаях между ними могут проходить не только месяцы, но и целые годы.
С развитием большей закупорки протока железы кальцинатами приступы обострения возникают регулярно. Симптоматика при этом может немного отличаться, это зависит от конкретного места расположения конкрементов в структуре железы. В некоторых случаях заболевание никак не проявляет себя до развития осложнений. В остальных случаях возникают такие симптомы, как:
-
 изжога;
изжога; - приступы лихорадки;
- сильное выделение слюны;
- рвота с наличием желчи;
- кожные покровы и склеры начинают желтеть;
- каловые массы становятся более светлыми;
- по прошествии нескольких часов после употребления пищи возникает боль в брюшной полости, которая после отдаёт в поясницу либо подлопаточную область.
В анализах крови такого больного можно определить лейкоцитоз, повышение уровня глюкозы, большое количество ферментов в печени, а также поджелудочной железы. По этим косвенным симптомам заболевание можно выявить случайно при проведении периодического осмотра.
При ухудшении стадии болезни происходит некроз отдельных частей поджелудочной, уменьшается количество ферментов и общая секреция. Очень часто такие изменения возникают вместе с нарушением выработки гормонов, которые контролируют уровень сахара в крови, что может закончиться диабетом.
Если камни начинают передвигаться, то могут застрять в потоке, закрыв тем самым просвет, в результате возникнет сильная закупорка и механическая желтуха, которая приведёт к сильному пожелтению кожи пациента.
Если такой застой происходит на протяжении нескольких часов, то желчь оказывает опасное воздействие на паренхиматозные ткани железы. Это может развить воспаление, а в особых случаях — спровоцировать абсцесс, перитонит либо кровотечение.
При особо тяжёлой симптоматике пациент не должен ждать ухудшения ситуации, а срочно вызвать скорую помощь, которая госпитализирует больного.
Проведение лечения больного
Терапия при конкрементах в поджелудочной железе всегда включает в себя комплексное воздействие. Главные меры при этом направлены на:
- быстро устранение чувства боли и остальных симптомов;
- устранение кальцинатов;
- налаживание метаболизма в организме;
- восстановление количества ферментов;
- купирование болевых ощущений и других симптомов;
- предотвращение повторного развития кальцинатов.
Методы борьбы с кальцинатом в поджелудочной в этом случае делятся на оперативное лечение и консервативное.
Устранение без операции
Такой способ помогает добиться нужного эффекта при небольшом размере камней и при редких приступах заболевания.
 Для начала при консервативном лечении нужно избавиться от патологии, которая и привела к формированию камней в желудке, устранить воспаление, наладить общий обмен фосфатов и солей в организме пациента, а также уменьшить отёк паренхимы железы и протоков.
Для начала при консервативном лечении нужно избавиться от патологии, которая и привела к формированию камней в желудке, устранить воспаление, наладить общий обмен фосфатов и солей в организме пациента, а также уменьшить отёк паренхимы железы и протоков.
Для этого пациенту назначаются следующие препараты:
- желчегонные средства;
- секреторные медикаменты;
- антибиотики в случае инфекционного воспаления;
- спазмолитики, а также антибиотики для устранения боли.
В тот момент, когда общее состояние больного улучшается, начинаются попытки передвинуть кальцинаты из желудочного протока и вывести их в кишечник. Для этого используют препараты, которые могут купировать гипертензию протоков.
Хирургическое вмешательство
Многие пациенты не знают, оперируется ли поджелудочная железа. Хирургическое вмешательство разрешено тогда, когда существуют следующие поражения:
- длительное поражение заболеванием с сильными и регулярными приступами;
- тяжёлое состояние больного;
- недостаточность в поджелудочной;
- невозможно устранить болевые ощущения с помощью стандартных обезболивающих.
 Есть несколько типов операции. В каждом случае вид будет подобран индивидуально, исходя из общего размера и локализации камней, состояния больного и оборудования в больнице:
Есть несколько типов операции. В каждом случае вид будет подобран индивидуально, исходя из общего размера и локализации камней, состояния больного и оборудования в больнице:
- Самыми современным и менее инвазивным способом считается — литотрипсия, которая включает в себя дробление кальцинатов под воздействием ударно-волновой энергии. По окончании дробления осколки либо порошок устраняются из железы самостоятельно, если же этого не происходит, то их устраняют принудительно. Плюс такой методики заключён в том, что она проводится в амбулаторных условиях. Процедура продолжается на протяжении тридцати минут и под общим наркозом.
- Малоинвазивная процедура — это эндоскопическая ретроградная холангиопанкреатография. При такой операции в пищеварительный тракт вводится специальная эндоскопическая трубка, на конце которой есть камера. С её помощью специалист отслеживает отложения в железе, проводя при этом их устранение. Такой способ отличается укороченным временем восстановления и переносится пациентом намного проще, но при большом количестве отложений и при их крупном размере эндоскопический метод будет не результативен.
В редких случаях проводится процедура шунтирования и накладывания обходного пути из желез для подачи панкреатического сока в двенадцатипёрстную кишку. Но провести эту процедуру может лишь квалифицированный лечащий врач. Нужно помнить о том, что печень — уникальный орган, от которого будет напрямую зависеть самочувствие и здоровье, поэтому его очень важно своевременно и правильно лечить.
Источник


