Киста боль в поджелудочной железе
Киста поджелудочной железы — патологическое состояние, при котором в паринхематозном слое органа образуются полостные структуры, заполненные панкреатическим секретом и тканевым детритом. В кистозных полостях клетки поджелудочной некротизируются (погибают), замещаясь на фиброзные ткани. Кисты несут серьезную опасность для здоровья из-за риска перерождения в злокачественные структуры; формироваться могут у мужчин и женщин, дети не являются исключением.
Механизм и причины развития патологии
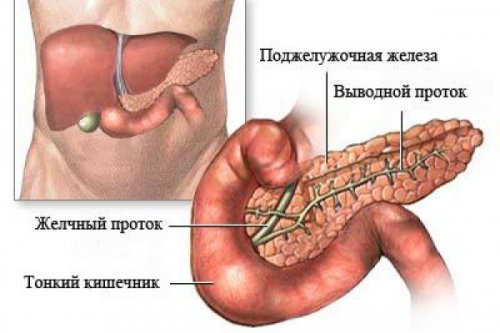
Поджелудочная железа несет важную роль в расщеплении и последующем усвоении белков, углеводов, жиров. Орган имеет альвеолярное строение, предрасполагающее к возникновению кист. Образование в железе кистозных структур не является нормой и обусловлено врожденными сбоями в формировании органа, либо вторичными факторами.
Механизм возникновения основан на разрушении собственных тканей органа. Под влиянием негативных факторов в паринхематозном слое поджелудочной образуются скопления погибших тканей, организм отграничивает патологический участок от здоровых — образуется капсула из соединительных или фиброзных клеток. Капсула постепенно заполняется зернистым содержимым и секретом — так появляется киста.
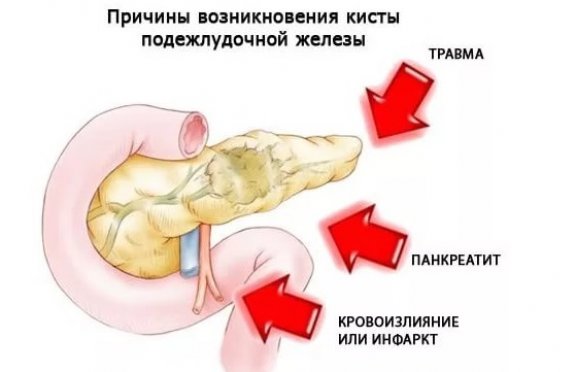
Общие причины появления патологии:
- врожденная закупорка протоков железы;
- наличие камней;
- панкреатиты — острые, хронические, алкогольные;
- панкреонекроз;
- травмы органа;
- эндокринные недуги — ожирение, диабет;
- заражение паразитами.
Классификация патологии
Кисты классифицируют на:
- Истинные (врожденные) — полостные структуры в железе присутствуют с рождения, механизм формирования заложен во внутриутробном периоде. Врожденные кисты не увеличиваются в размерах, их полость состоит сплошь из клеток плоского эпителия. Появление истинных кист из-за непроходимости протоков поджелудочной приводит к воспалению с образованием фиброзной ткани — такая патология носит название «кистозный фиброз», или поликистоз.
- Ложные (псевдокисты) — полостные образования, появившиеся на фоне воспалительных процессов в поджелудочной, травм и иных факторов вторичного характера.
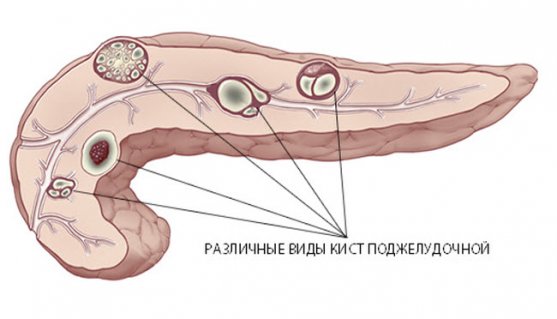
Патологические полости могут образовываться в разных участках поджелудочной — на головке, теле и хвосте. По статистике, киста головки диагностируется редко, в 15% от всех случаев; 85% приходится на кистозное поражение тела и хвоста органа. Почти в 90% случаев кисты носят вторичный характер и развиваются на фоне перенесенных панкреатитов. 10% случаев связаны с травмированием органа.
Атлантская классификация применяется по отношению к кистозным образованиям, появившимся после острого панкреатита:
- острые кисты — появляются быстро, не имеют четко сформированных стенок, в качестве полости могут выступать протоки железы, паринхематозный слой или клетчатка;
- подострые (хронические) — развиваются из острых по мере формирования стенок полостей из фиброзной и грануляционной тканей;
- абсцесс — гнойное воспаление структуры, полость наполняется серозным содержимым.
С точки зрения течения патологии кисты бывают:
- осложненные наличием свищей, крови, гноя или перфорацией;
- неосложненные.
Клиническая картина
Симптомы кисты поджелудочной железы заметны не всегда. Клинические проявления обусловлены размером полостей, их локализацией, происхождением. При наличии единичных кистозных образований в железе размером до 50 мм явные признаки отсутствуют — киста не давит на протоки и соседние органы, не пережимает нервные окончания — больной не испытывает дискомфорта.
Наличие крупных множественных полостей дает яркие клинические проявления, классический признак — боль. По характеру боли можно определить степень кистозного поражения:
- при формировании ложных кист на фоне панкреатита боль сильная и резкая, охватывает область поясницы и левый бок;
- нетерпимые боли, появившиеся внезапно, могут указывать на разрыв или нагноение полости, особенно если у больного повышается температура;
- наличие кисты, сдавливающей солнечное сплетение, дает знать о себе жгучей болью, отдающей в спину.

Помимо болей патология проявляется прочими симптомами:
- тошнота и рвота;
- расстройство стула, включая стеаторею (капли жира в кале);
- нарушение пищеварения, плохое усвоение питательных веществ и потеря веса;
- понижение аппетита;
- повышение температуры до субфебрильных цифр.
Осложнения
Киста поджелудочной железы особенно опасна возможностью перерождения в раковую опухоль. По строению кистозные полости могут быть доброкачественными и злокачественными. Рак поджелудочной — тяжелое практически неизлечимое состояние, для которого характерно стремительное течение с обширным метастазированием. Доброкачественные кисты не менее опасны из-за риска разрыва и последующего развития перитонита.
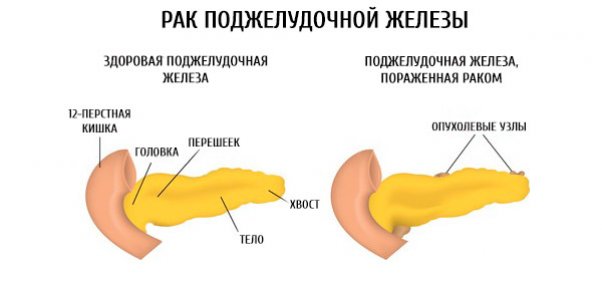
Образование свищей — еще одно серьезное осложнение. При прободении кистозных образований появляются полные и неполные свищи — патологические ходы, сообщающиеся с внешней средой или прочими органами. Наличие свищей повышает риск занесения инфекции и развития бактериальных процессов.
Большие кисты давят на сосуды и протоки железы и соседние органы брюшной полости, вызывая негативные последствия:
- развитие механической желтухи при локализации кист в головке;
- отечность на ногах при сдавливании воротной вены;
- дизурические расстройства при давлении на область мочевыводящих путей;
- непроходимость кишечника при сдавливании просвета в кишечных петлях (редкое состояние, возникающее при наличии крупных панкреатических кист).
Выявление патологии
Врач, занимающийся обследованием и лечением лиц с подозрением на кисту поджелудочной — гастроэнтеролог. При первичном обращении обязателен сбор анамнеза, выяснение жалоб пациента и осмотр с пальпацией. При пальцевом обследовании брюшной области можно прощупать выпячивание с четкими границами. Полное обследование включает совокупность лабораторных и инструментальных методов.
Перечень лабораторных анализов включает изучение крови, включая биохимию. При наличии патологии будут выявлены сдвиги в СОЭ и показаниях билирубина (увеличение), лейкоцитоз, повышенная активность щелочной фосфотазы. Анализ мочи может косвенно показывать признаки воспаления при осложненных кистах — в урине обнаруживают общий белок и лейкоциты.
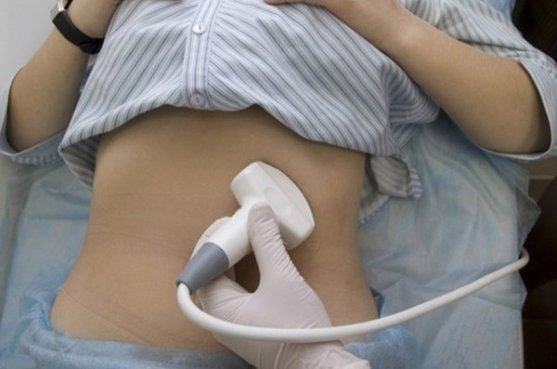
Достоверную информацию при подтверждении патологии несут инструментальные способы:
- УЗИ позволяет определить размеры кистозных полостей, их количество, наличие осложнений;
- МРТ дает возможность наглядно и точно оценить размеры, взаимосвязь кистозных структур с протоками железы;
- сцинтиграфия (радионуклидная визуализация) используется как дополнительный метод для уточнения расположения патологической полости в паринхеме железы;
- эндоскопическая ретроградная холангиопанкретография как высокоточный метод дает детальные подробности о полостной структуре, ее строении и связи с протоками; но несет высокий риск инфицирования при проведении обследования;
- обзорная рентгенограмма брюшной полости используется для выявления границ полостей.
При неясности строения внутреннего слоя кистозных образований обязательно проведение биопсии тканей поджелудочной для подтверждения или опровержения злокачественности. Биопсия проводится под контролем эхографии или во время КТ. Дифференциальная диагностика при биопсии позволяет своевременно выявлять онкологию и предотвратить рост раковых клеток.
Лечение
Лечение кисты поджелудочной железы проводится путем хирургических вмешательств. Медикаментозное лечение при подтвержденных множественных кистах неэффективно. Операция не показана при единичных небольших (до 30–50 мм кистах) кистах, если они не влияют на соседние органы и не вызывают негативной симптоматики. Удаление кисты злокачественного характера даже при малых размерах обязательно в целях предотвращения метастазирования.
В хирургической гастроэнтерологии применяют 3 способа по борьбе с кистой поджелудочной:
- удаление патологических очагов — резекция;
- дренирование кисты (наружное и внутреннее);
- лапароскопия.
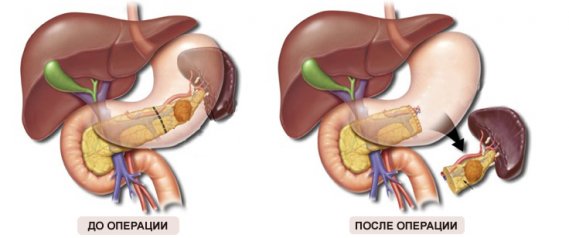
При иссечении удаляют тело кисты и прилегающую часть поджелудочной. Объем иссечения зависит от размера полости, состояния паринхематозного слоя железы — выполняют резекцию головки, дистальную, панкреатодуоденальную.
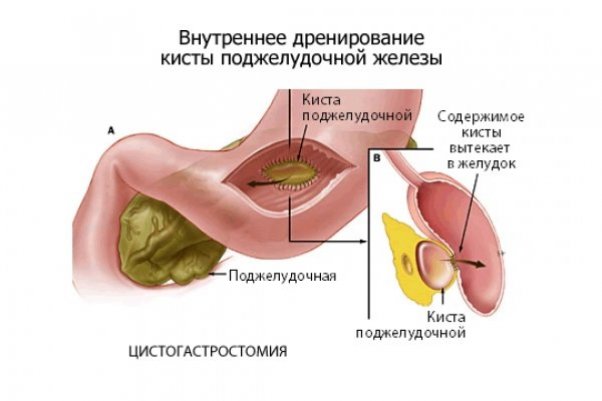
Внутренний дренаж кисты проводится через анастомоз между телом кисты и желудком, ДПК или тонкой кишкой. Внутреннее дренирование является безопасным и физиологичным методом, улучшающим состояние больного — обеспечивается пассаж содержимого полости, исчезают боли, вероятность рецидива минимальна.
Наружное дренирование кисты проводится при осложненном течении патологии:
- скоплении гнойного экссудата;
- несформировавшихся кистозных полостях;
- повышенной васкуляризации (образовании новых сосудов) в стенках кисты;
- общем тяжелом состоянии.
При наружном дренировании могут возникнуть негативные последствия в виде образования свищей, увеличения кист в размерах, роста новых образований. Изредка развивается сепсис. В любом случае наружное и внутреннее дренирование производится только при доброкачественных структурах.
Лапароскопия относится к щадящим методам, ее преимущество — в отсутствии обширных операционных разрезов и быстром восстановлении больного. Лапароскопия подходит для удаления объемных единичных кистозных структур. Суть такого малоинвазивного вмешательства — во введении в проблемные очаги пункционной иглы с отсасыванием содержимого.
Терапия с помощью лекарственных средств направлена на коррекцию основного заболевания. При наличии панкреатита обязательно назначение ферментов для обеспечения адекватного пищеварения и снятия нагрузки с поджелудочной. Для снятия болевого синдрома применяют спазмолитики и анальгетики. Обязателен контроль уровня глюкозы в крови, при его нарушении назначают соответствующие препараты.
Диета
Соблюдение диеты при кистозном поражении основано на максимальном щажении поджелудочной. Правильно организованное питание позволяет снизить риск рецидивов болезни и поддержать ферментативные возможности железы. Принципы питания при кисте поджелудочной:
- дробное питание через равные временные интервалы (3–4 часа);
- вся пища тщательно протирается и измельчается;
- способы приготовления — варка, запекание, тушение;
- отказ от жирного и жареного;
- ограничение в хлебе и кондитерских изделиях;
- основа рациона — белковая пища (белки растительного происхождения не должны составлять более 30% от суточной дозы).
Больным категорически запрещено кушать жирное мясо, грибы, фасоль. Самые полезные продукты — молочные с низкой жирностью, мясо курицы и индейки, яйца в отварном виде, овощи после термической обработки. Из напитков полезны неконцентрированные соки, кисели и компоты. Диета — пожизненная, малейшее послабление может спровоцировать ухудшение состояния.
Прогноз
Прогноз на выживаемость зависит от первопричин патологии, течения и адекватности терапии. Болезнь характеризуется высоким уровнем осложнений — у 10–50% больных течение недуга сопровождается онкологией, инфицированием и внутренними кровоизлияниями. После резекции есть вероятность роста новых кист. При соблюдении врачебных рекомендаций, регулярном наблюдении и приеме ферментов есть шанс на сохранение нормальной продолжительности жизни.
Для профилактики рецидива и поддержания стабильного состояния больные должны:
- придерживаться диеты;
- отказаться от спиртных напитков;
- своевременно реагировать на проблемы с ЖКТ.
Кистозное поражение поджелудочной — редкий недуг, при отсутствии надлежащего лечения последствия бывают плачевными. Возможности современной медицины позволяют успешно побороть болезнь и дать возможность больным жить полноценно. Главное — ранняя диагностика и грамотно подобранный метод избавления от кист.
Источник
 Некоторые патологии долго развиваются бессимптомно и обнаруживаются случайно. К таковым можно отнести кисту поджелудочной железы – жидкостное новообразование снаружи или внутри органа. Заболевание все чаще встречается у молодых людей. Врачи связывают это с ростом алкогольных и токсических поражений железы, распространенностью различных форм панкреатита. Киста требует пристального наблюдения, а в некоторых случаях – срочного хирургического вмешательства.
Некоторые патологии долго развиваются бессимптомно и обнаруживаются случайно. К таковым можно отнести кисту поджелудочной железы – жидкостное новообразование снаружи или внутри органа. Заболевание все чаще встречается у молодых людей. Врачи связывают это с ростом алкогольных и токсических поражений железы, распространенностью различных форм панкреатита. Киста требует пристального наблюдения, а в некоторых случаях – срочного хирургического вмешательства.
Механизм возникновения кист в органе
Поджелудочная железа – сложный орган с альвеолярной структурой паренхимы. Все ее микрополости соединяются между собой протоками. По ним перемещается панкреатический сок – секрет поджелудочной, содержащий ферменты. Если отток из одной или нескольких альвеол нарушается, возникает застойный процесс. Из-за расщепляющего действия ферментов он перетекает в воспаление. На его фоне нарушается кровообращение, что способствует распространению патологических изменений по всей структуре органа.
Чтобы остановить процесс, срабатывают защитные механизмы, а зона воспаления обрастает соединительно-тканными или фиброзными волокнами (капсулируется). На этом патология не заканчивается. Во время обрастания плотной капсулой могут быть задеты кровеносные сосуды. Тогда в патологическую полость поступает кровь, экссудат.
Давление в капсуле увеличивается, она растет в размерах, давит на соседние ткани, приводит к появлению новых воспалений и фиброзных тяжей. Внутри нее может начаться гнойно-некротический процесс.
Так формируются кисты. Из-за специфического строения поджелудочной даже современные медики не могут дать этому термину точное определение. Поэтому название объединяет новообразования в любой формы, типа содержимого, размеров и природы.
Причины формирования
Киста может сформироваться в периоде внутриутробного развития. Аномалия обусловлена генетической предрасположенностью и сбоями во время закладки внутренних органов плода. Частота встречаемости врожденных кист не превышает 1,5% среди выявленных новообразований в поджелудочной железе.
Гораздо чаще к появлению патологических капсул приводит острое или хроническое воспаление железы (панкреатит). По статистике, у 54% людей с таким диагнозом через некоторое время диагностируется киста. Патологии вызывают общие факторы:
- пристрастие к жирной пище;
- переедание;
- употребление крепкого алкоголя;
- курение;
- камни в желчном пузыре;
- травмы брюшной полости с ушибом железы.
Кисты образуются при нарушении проходимости панкреатических путей, скоплении в них сока. Такое бывает при долгом голодании и нерациональном питании. Риск появления новообразований повышают любые оперативные вмешательства на органах ЖКТ. Закупорки провоцируют кальцинаты в поджелудочной железе.
Конкременты возникают на фоне нарушений обменных процессов, иногда патологию активизируют глистные инвазии.
Риск образования кисты повышает сахарный диабет, ожирение, желчнокаменная болезнь.
Виды образований
Врачи разделяют новообразования в поджелудочной на истинные и ложные. К первым относят врожденные кисты, их главное отличие – в структуре капсулы. Она образована эпителиальной тканью. В течение жизни такие новообразования не увеличиваются в размерах и редко доставляют дискомфорт, могут исчезнуть без какого-либо лечения.
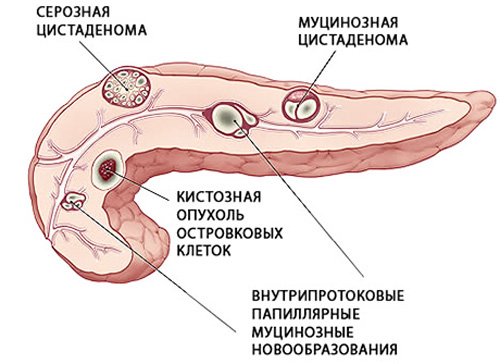
Ложные кисты состоят из содержимого и фиброзной капсулы, формируются в ответ на воспалительные изменения, могут увеличиваться с различной скоростью, некротизироваться, превращаться в абсцессы, малигнизироваться (становиться злокачественными).
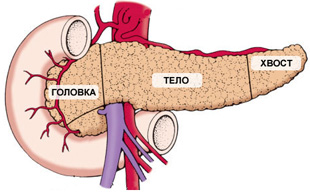
По месту расположения выделяют кисты:
- головки поджелудочной железы – чаще всего вызывают яркую симптоматику, могут провоцировать кишечную непроходимость, застои желчи;
- тела – способны сдавливать ободочную кишку и желудок, встречаются чаще других;
- хвоста – редко вызывают дискомфорт, так как даже при крупных размерах не задевают соседние органы.
По природе кисты дифференцируют на:
- неопластические – склонные к перерождению или злокачественные опухоли;
- травматические – возникают после механических травм;
- паразитарные – спровоцированы гельминтами или простейшими;
- воспалительные – появились на фоне панкреатита.
Острой называют кисту в самом начале ее появления. Стенки капсулы в этом случае не сформированы, пространство ограничено основной тканью поджелудочной железы. После появления стенок образование называют подострым или хроническим. При заполнении полости гноем или некротическими массами киста получает название абсцесс.
Новообразования могут быть единичными (четко отграниченные и локализованные только в одной части органа), множественными (выявляются в 2 частях железы) либо диффузными (мелкие кисты по всей паренхиме).
Важная характеристика – размер кисты. До 5 см в диаметре она считается неопасной. Большие образования могут нарушать кровообращение, ущемлять нервы и органы.
К чему ведет киста
Все кисты поджелудочной железы в той или иной степени влекут за собой дисфункцию органа. Небольшие образования могут увеличиваться. При этом они начинают сдавливать кровеносные сосуды, протоки железы, провоцируют застои, все это вскоре перетекают в воспаление. Нарушается выход пищеварительного сока, появляются диспептические расстройства.
В процесс вовлекается все больше клеток органа. Здоровые заменяются фиброзной тканью и орган теряет эластичность. Отток сока может прекратиться полностью. Нарушается метаболизм (белковый, жировой, углеводный), появляются дисфункции других внутренних органов.
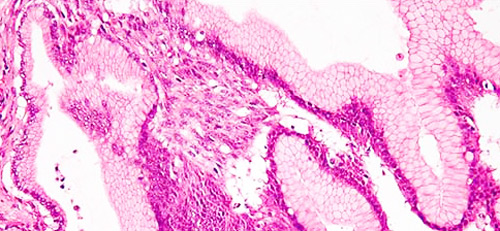 Киста поджелудочной железы — вид под микроскопом
Киста поджелудочной железы — вид под микроскопом
При образовании фиброзных тяжей могут травмироваться кровеносные сосуды, что чревато внутренним кровотечением. Реакция иммунитета на длительное и обширное воспаление непредсказуема: вовлеченные в патологию клетки могут становиться атипичными, и киста превращается в рак.
Рост количества мертвых клеток, гнойных масс, экссудата и кровянистых включений внутри капсулы может закончиться ее разрывом. Это чревато распространением инфекции на весь орган, обширным панкреонекрозом, перитонитом, заражением крови, летальным исходом.
Увеличивающаяся киста затрагивает близлежащие органы и нервные окончания. Она вызывает неприятные ощущения, нарушения пищеварения. Киста поджелудочной железы может существенно снизить качество жизни больного и закончиться плачевно.
Какие симптомы выдают кисту
До значительного увеличения диаметра новообразование никак себя не выдает. Больной может периодически испытывать дискомфорт в левом подреберье, списывать его на невралгию или мышечную боль. Проблемы возникают, когда опухоль становится более крупной – рост кист запускает очередное (или первое) обострение панкреатита.
Боль
Пациент испытывает резкие боли в левом подреберье или в районе желудка, чаще всего после еды. Интенсивность зависит от размеров опухоли. Если ущемлены нервы солнечного сплетения, возникают резкие жгучие боли сразу под грудиной, простреливающие в спину. Если киста давит на мочевыводящие органы, больной чувствует тянущие боли в пояснице и внизу живота.
Характерная особенность – болевые приступы не купируются анальгетическими средствами или спазмолитиками. Лекарства лишь временно ослабляют неприятные ощущения, однако не ликвидируют их полностью. Если киста не спровоцировала некроз тканей, боль через несколько дней отступает. Облегчение может длиться до месяца, после этого приступы возобновляются.
Диспепсия
Из-за нарушенного дренажа поджелудочной железы страдает работа всего пищеварительного тракта. Больного беспокоит тяжесть в животе после еды (даже при мизерных порциях), возникает тошнота. При необратимых поражениях железы развивается неукротимая рвота, которая не приносит облегчения (результат интоксикации организма).
Изменяется работа кишечника. Из-за недостатка ферментов нарушается процесс переваривания пищи, возникает метеоризм, у пациента появляется сильная диарея. В кале присутствуют примеси непереваренной еды и вкрапления жира (стеаторея).
Другие признаки
На фоне тошноты и слабости больной теряет аппетит, а нарушение расщепления еды приводит к дефициту питательных веществ и потере веса. Из-за воспаления и интоксикации поднимается температура. Показатели редко превышают субфебрильные значения, однако при осложнениях наблюдается лихорадка и сильная гипертермия.
Большие кисты вызывают синдром сдавливания внутренних органов. Дополнительные симптомы зависят от силы и локализации давления:
- если сдавлены почки, нарушается отток мочи;
- при давлении на кишечник могут быть задержки стула и симптомы непроходимости (боли, спазмы, асимметрия живота);
- воздействие на печень провоцирует застой желчи и появление желтухи.
При прощупывании зоны проекции поджелудочной на переднюю брюшную стенку может быть выявлена бугристость или выпячивание отдельных участков железы.
Диагностика
Лечением патологий поджелудочной железы занимается гастроэнтеролог. Подозрения на кисту возникают в отношении всех пациентов с панкреатитом и травмами брюшной полости. Им рекомендовано периодически проходить профилактические обследования на предмет новообразований.
Наиболее информативный и быстрый способ обнаружения кисты панкреаса – УЗИ. С помощью ультразвука можно определить само новообразование, приблизительные размеры, форму, положение. С помощью эхоснимка врачи делают предположения о его природе. Четкие границы говорят о доброкачественной кисте, размытые указывают на рак.
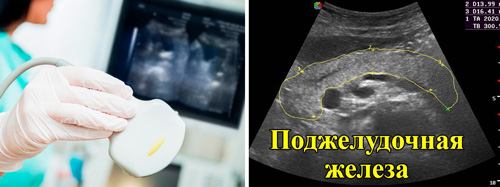
Чтобы получить более полную информацию об опухоли, назначают КТ или МРТ. Эти методики хорошо визуализируют кисту, дают сведения о ее природе, размере, связи с кровеносными сосудами и патологическими изменениями в других участках органа.
При необходимости сбора дополнительных сведений назначают инвазивные диагностические мероприятия: сцинтиграфию, ЭРХПГ (исследования протоков с помощью контрастных веществ).
Лечение заболевания
Тактика терапии зависит от характеристик кисты. Доброкачественные новообразования, менее 50 мм в диаметре, не провоцирующие нарушения пищеварения, контролируют с помощью УЗИ. Все большие опухоли подлежат удалению. Небольшие кисты с нечеткими границами подлежат дальнейшему изучению (биопсия, эндоскопия) и срочному удалению при подтверждении злокачественной природы.
Консервативная терапия
Недавно возникшие псевдокисты можно устранить консервативным путем, если быстро купировать воспалительный процесс и возобновить нормальную работу поджелудочной. Рассосаться могут новообразования до 2 см в диаметре. Для этого назначают:
- 7-10 дней постельного режима;
- 2-3 дня голодания;
- строгую диету;
- регуляторы секреции (Омез, Пантопразол);
- спазмолитики (Но-Шпа, Бускопан, Спазмомен);
- антибиотики (для предотвращения распространения инфекции);
- заместительную терапию ферментами (Креон, Мезим, Пангрол, для снижения функциональной нагрузки на орган).
Если в течение месяца киста не исчезает, медикаменты отменяют и контролируют новообразование на случай интенсивного роста. При необходимости планируют операцию.
Хирургическое лечение
Радикальное лечение кисты необходимо в 92% случаев диагностики новообразования. Предпочтительными считаются малоинвазивные методики операций (без больших разрезов брюшной стенки). Они обеспечивают хороший результат, низкий риск рецидива заболевания и послеоперационных осложнений.
Для устранения одиночных кист объемом до 100 мл рекомендуют чрескожные техники операций. Проводят пункционное дренирование и склерозирование новообразований. В первом случае удаляют содержимое кисты, вставляют дренаж. После полного прекращения выделения экссудата трубку извлекают. Склерозирование подразумевает введение в полость кисты химически активного раствора, который обеспечивает очищение капсулы и провоцирует спадание ее стенок. Обе манипуляции приводят к фиброзному зарастанию кисты.
Если малотравматичные способы не могут быть использованы, назначают лапароскопические вмешательства. При них на передней брюшной стенке делают 2-3 небольших разреза, через которые вводят оптическое и хирургическое оборудование. Технологии позволяют провести:
- операцию Фрея – используют в случае сильного расширения панкреатического протока, вычищают полость кисты и создают анастомоз (ушивают стенки протока) в 12-перстную кишку;
- частичную резекцию – назначают при образованиях свыше 5 см в диаметре внутри паренхимы, удаляют сразу часть железы, в которой сосредоточена киста;
- иссечение новообразования – применяют для удаления поверхностных единичных кист, их вскрывают, проводят санацию, наглухо ушивают ткани органа.
С помощью лапаротомных (открытых) операций проводят иссечение и наружное дренирование кист, резекцию больших участков поджелудочной, марсупиализацию новообразований (подшивание краев кисты к контурам разреза с последующим послойным ушиванием раны). Такие методики связаны с высоким риском инфекционных осложнений, образованием свищей, кровотечений, расхождений швов. Недостатками также считается сложность открытых манипуляций, их травматичность и длительный реабилитационный период.
Это интересно! Инновации в лечении
На Международной научно-практической конференции «Современная медицина: актуальные вопросы», проводившейся в России, г. Новосибирск, 6 июля 2016 г., были опубликованы результаты усовершенствованного хирургического метода лечения крупных кист поджелудочной. Метод двойного внутреннего с наружным дренирования применили к 11 пациентам из 59, с диаметром кист более 10 см.
При лапаротомном (открытом) доступе через желудок или зону левого подреберья (при поражении «хвоста» железы) проводили пункцию кисты. Взятый биоматериал сразу отправляли на биохимический и гистологический анализ. Если природа образования была доброкачественная, вскрывали стенку кисты, удаляли некротические массы и другие плотные образования. Далее выполняли анастомоз через желудок и с помощью кетгута вшивали небольшую силиконовую трубку, второй конец которой выводили наружу.
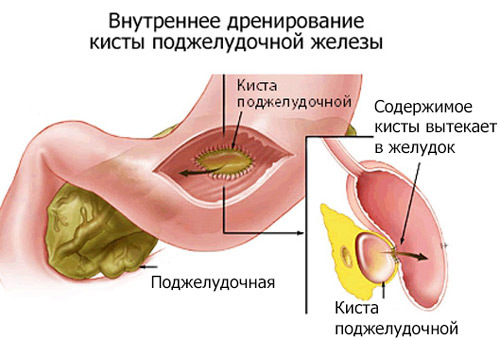
С помощью дренажа добивались возможности промывания полости кисты сильными антисептиками, функциональность анастомоза контролировали с помощью рентгеноконтрастного исследования. Санация кисты в послеоперационном периоде приводила к ускорению ее облитерации (зарастания). После контроля анастомоза и при отсутствии выделений из дренажа трубку удаляли.
Метод способствует формированию состоятельного анастомоза и предотвращает формирование остаточных полостей в поджелудочной железе. Успешность такого лечения подтверждается сокращением периода пребывания пациентов в стационаре (до 10 дней). У всех больных, прооперированных таким способом, не было осложнений после операции и не зарегистрировано рецидива кисты.
Народные способы терапии
Чтобы избежать операции, некоторые целители и фитотерапевты рекомендуют лечиться травами. Метод может быть полезен при «свежих» кистах небольших размеров. Использовать народные рецепты лучше после согласования с врачом и параллельно медикаментозной терапии.
Эффективность трав против кисты поджелудочной не имеет научных подтверждений. Применение только нетрадиционной терапии может привести к увеличению кист в размерах, ускорению ее созревания и разрыву, что чревато фатальными последствиями.
Действие растений базируется на противовоспалительном, секреторном и обезболивающем эффектах. В лечении кист поджелудочной железы рекомендуют употреблять вытяжки из:
- ромашки;
- тысячелистника;
- очитка;
- пижмы;
- сушеницы;
- девясила;
- алоэ;
- бессмертника;
- зверобоя;
- подорожника;
- душицы;
- мяты;
- фенхеля.
Более эффективным считается лечение сборами из перечисленных трав. Составление рецепта лучше доверить опытному фитотерапевту. Ниже представлены наиболее популярные варианты растительных смесей против кист поджелудочной.
Рецепт 1
Смешивают равные количества календулы, тысячелистника и травы чистотела. Чайную ложку растительной смеси заливают стаканом кипятка, оставляют настаиваться под крышкой на 2 часа. После этого вытяжку процеживают, разделяют на 3 равные части. Каждую из них выпивают за 30 минут до приема пищи. Курс лечения длится месяц, через неделю перерыва его повторяют или готовят лекарство по следующему рецепту.
Рецепт 2
Смешивают 2 столовые ложки сушеных цветков календулы и такое же количество измельченных стрелок подорожника, 1 столовую ложку травы пижмы. Чайную ложку сбора заваривают в стакане кипятка на протяжении полутора часов. После процеживания делят вытяжку на 3 части, принимают за полчаса до еды. Курс лечения месяц
В некоторых источниках рекомендуют чередовать 2 сбора между собой. Чтобы избавиться от кист, необходимо пройти 3 цикла терапии.
Рецепт 3
Берут брусничный, земляничный, черничный лист, а также створки фасоли и измельченные кукурузные рыльца. Столовую ложку смеси заваривают стаканом кипятка в термосе на протяжении ночи. Утром вытяжку процеживают, натощак выпивают половину стакана. Курс лечения 2 недели, затем нужно проконсультироваться с врачом и при необходимости продолжить терапию.
Рецепт 4
Смешивают зверобой, листья мяты, ромашку, подорожник, тысячелистник и сушеницу. Чайную ложку сбора заваривают на протяжении 2 часов в стакане кипятка. После процеживания принимают 3 раза в день за полчаса до еды. Настой обладает выраженными спазмолитическими свойствами и останавливает рост кисты.
Прогноз для жизни и рекомендации
Кисты поджелудочной железы имеют не слишком благоприятные прогнозы. Даже при своевременном диагностике, тщательном контроле и удалении новообразования есть риск развития осложнений и перерождения его в рак. С разрывами кист и нагноением тканей сталкивается около 55% больных. Приблизительно четвертая часть операций заканчивается рецидивами.
Образ жизни
Пациенту с выявленной кистой нужно отказаться от вредных привычек, употребления алкоголя, курения. Залогом правильной работы железы станет рациональное питание и соблюдение всех врачебных предписаний. Раз в 3 месяца следует проходить профилактическое УЗИ. Аналогичные рекомендации актуальны и для тех пациентов, которые перенесли операции по удалению кисты.
Диета
В первые дни после операции больного не кормят. Голод и покой обеспечат ускоренное восстановление тканей панкреаса. Через 2-3 дня в рацион вводят протертые крупы, нежирные сорта мяса и нейтральные овощи после температурной обработки в виде пюре. Дальнейшие указания относительно диеты врач дает в индивидуальном порядке.
Режим питания при кисте и после выписки из стационара организовывают по таким правилам:
- полный отказ от жирного, копченого, жареного, соленого, маринованного;
- ограничение сладостей;
- употребление неволокнистых овощей и фруктов только после температурной обработки;
- мягкая консистенция всех блюд для легкого усваивания;
- отказ от стимуляторов секреции панкреатического сока (бобовые, щавель, специи, наваристые бульоны, грибы);
- частые приемы пищи мелкими порциями.
При благоприятном исходе лечения больной постепенно возвращается к обычному режиму питания. Если есть угроза рецидива или установлен хронический панкреатит, диету соблюдают пожизненно.
Заключение
Киста поджелудочной железы может появиться у человека любого возраста и гендерной принадлежности. В группе повышенного риска люди с хроническим и острым панкреатитом (подробнее о симптомах панкреатита и методах лечения читайте по ссылке здесь), любители жирной еды и горячительных напитков.
Новообразование приносит дискомфорт, когда вырастает до внушительных размеров. Оно может преобразоваться в рак железы, грозит распространением инфекции по всему организму. В большинстве случаев необходимо хирургическое лечение. Чем раньше выявлена патология, тем больше шансов устранить ее малоинвазивными операциями.
Источник

