Контрастирование опухоли поджелудочной железы
КАК ДИАГНОСТИРОВАТЬ РАК ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
Поджелудочная железа — очень важный орган, вырабатывающий нужный для пищеварения панкреатический сок, а также принимающий участие в выработке гормонов, в том числе инсулина. Опухолевые заболевания железы встречаются часто. К их особенностям следует отнести то, что ранние симптомы рака поджелудочной железы как таковые отсутствуют. На ранней стадии новообразования панкреато-дуоденальной зоны не проявляются какой-либо симптоматикой, из-за чего поздно диагностируются. Так, пациент длительное время может не подозревать об онкологическом заболевании. Симптомы появляются только при прорастании опухоли в соседние органы, при увеличении ее размеров (например, когда она сдавливает Фатеров сосочек, в который открываются желчные протоки). При таком варианте течения болезни появляется механическая желтуха. Это заставляет пациента идти на диагностическое исследование (КТ, МРТ, УЗИ), при котором и выявляется онкологический процесс. В остальных случаях новообразование может быть случайной находкой при исследованиях, выполненных по каким-то другим причинам. Чаще опухоль обнаруживается случайно при выполнении профилактического УЗИ.
КАК ПРОВЕРИТЬ ПОДЖЕЛУДОЧНУЮ ЖЕЛЕЗУ НА РАК
Сегодня существует несколько методов точной диагностики этой онкологии, как рентгеновских, так и не рентгеновских. В этой статье мы подробно рассмотрим, как выглядит рак поджелудочной на различных снимках, как его найти с помощью каждого из этих методов. Также мы приведем диагностические признаки рака поджелудочной железы, а также рассмотрим клинические примеры, иллюстрирующие это опасное заболевание.
Сегодня учеными доказано, что наиболее информативный способ проверить поджелудочную железу на рак, как можно раньше выявить онкопатологию – это магнитно-резонансная томография (МРТ). Это исследование позволяет хорошо визуализировать опухоль, определить ее структуру и строение, разграничить мягкотканый и кистозный компонент, выявить прорастание в парапанкреатическую клетчатку (то есть клетчатку, окружающую железу, от латинского слова «pancreas»), в соседние органы (в селезенку, в почечные фасции, в двенадцатиперстную кишку, в другие отделы кишечника, в сальник). При этом необходимо учитывать тот факт, что МРТ обязательно нужно выполнять на высокопольном аппарате (с напряженностью поля не <1,5 тесла), ведь только такой аппарат обеспечивает нужное качество диагностических изображений. При необходимости исследование дополняется введением контрастного вещества. Кроме того, следует иметь в виду, что анализ снимков должен проводиться опытным рентгенологом, имеющим хороший опыт в диагностике патологии панкреатодуоденальной зоны. Чтобы избежать диагностической ошибки, можно выполнить повторный анализ снимков МРТ и получить Второе мнение опытного специалиста (об этом внизу статьи).
Также образование в поджелудочной железе можно выявить посредством УЗИ. Это простой и доступный метод, при котором оценивается изменение структуры органа, изменение размеров (утолщение), наличие кистозного (жидкостного) компонента, степень расширения панкреатического протока, признаки прорастания (инвазии) рака в соседние ткани. Недотстатком УЗИ является низкое тканевое разрешение, и в сомнительных случаях назначаются томографические методы — компьютерная томография и МРТ.
Заподозрить объемное образование pancreas можно и при ФГДС (фиброгастродуоденоскопии) – исследовании органов системы пищеварения при помощи гибкого оптоволоконного зонда. При этом врач-эндоскопист может отметить деформацию (стойкую, непреходящую) двенадцатиперстной кишки и заподозрить какой-либо объемный процесс в панкреатодуоденальной зоне. При наличии такого подозрения обязательно назначается компьютерная или магнитно-резонансная томография.
КТ ДИАГНОСТИКА РАКА ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
Наибольшее распространение из рентгеновских методов визуализации панкреатических объемных процессов получила компьютерная томография. Исследование может быть как нативным (без контраста), так и с контрастом. Контрастирование при КТ помогает лучше дифференцировать нормальную и опухолевую ткань, а также четко выявить патологию сосудов, окружающих железу. Кроме того, делать контрастное усиление при КТ обязательно, если врач хочет исключить распространение процесса на печень (метастазы в печени) или окружающие лимфатические узлы.
ПРИЗНАКИ НОВООБРАЗОВАНИЯ (РАКА) ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ, ВЫЯВЛЯЕМЫЕ ПРИ КТ
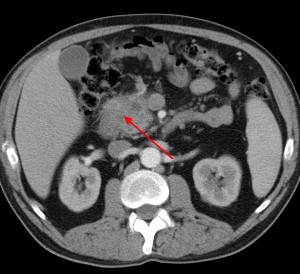
1) Локальное утолщение (хвост, тело и головка утолщены равномерно). Утолщение также может быть диффузным (затрагивать все отделы) – в этом случае принято говорить о «псевдотуморозном панкреатите», а не о раке. Иногда различить эти два состояния по КТ или МРТ бывает сложно, и нужна консультация опытного лучевого диагноста. При локальном утолщении размер пораженного участка измеряется обычно на аксиальных срезах и оценивается по системе TNM (T – лат., «tumor» — опухоль, N – «nodus» — лимфатический узел, M – «мetastasis» — наличие метастазов в отдаленные органы, чаще всего печень).
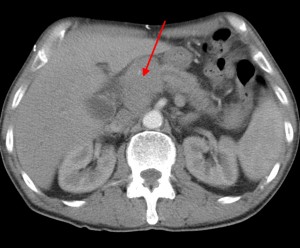
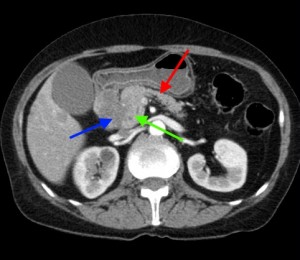
На изображениях: локальное утолщение головки pancreas за счет мягкотканого (солидного) новообразования, практически не накапливающего контраст (красная стрелка). Желтой стрелкой выделен расширенный Вирсунгов проток.
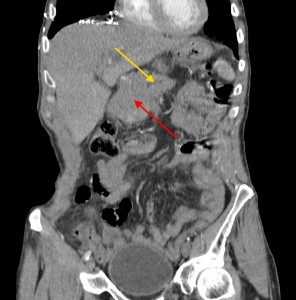
Хвост pancreas резко утолщен (желтая стрелка), структура его нарушена: видны множественные плохо контрастируемые участки (некроза и распада). Кроме того, имеет место асцит (жидкость в полости живота). Красной звездочкой выделен метастаз в паранефральную клетчатку (забрюшинно).
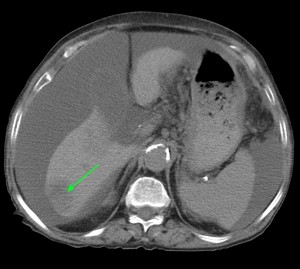
Тот же пациент. При анализе остальных сканов становится ясно, что объемный процесс не ограничивается только хвостом, а распространяется также на тело и головку. Прогноз здесь неблагоприятный, продолжительность жизни при такой распространенности онкопроцесса обычно невелика. На фото в верхнем ряду видно мягкотканое образование с очагом распада в центре, на изображениях в нижнем ряду (слева) – патологически измененные регионарные лимфатические узлы – в воротах печени, а также в клетчатке вблизи аорты и забрюшинно, в клетчатке вблизи ворот левой почки. Красной стрелкой выделен также большой солидно-кистозный участок в печени (метастатической природы). Зелеными стрелками – жидкость в брюшной полости.
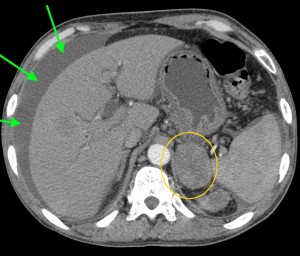
2) Наличие образования, имеющего неоднородную структуру, с неровными краями (бугристыми). При компьютерной томографии можно оценить его структуру, определить преобладающий компонент (солидный, мягкотканый; либо жидкостной, кистозный), наличие участков некроза, гнойного расплавления, кальцинатов, кровоизлияний и т. д.
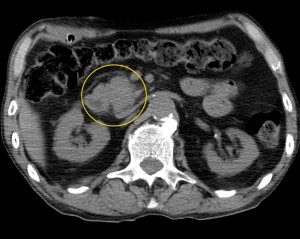
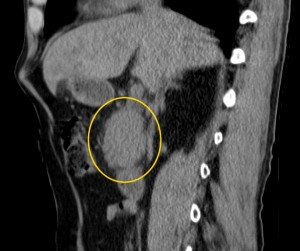
Как выглядит рак поджелудочной железы. Фото (КТ). В желтом круге выявлена патологическая ткань в области головки (с неровными краями, расположенного вблизи стенки двенадцатиперстной кишки).
3) Повышение плотности парапанкреатической клетчатки. «Мутность» клетчатки может свидетельствовать о ее опухолевой инфильтрации или (и) о присоединившейся инфекции, или об аутолизисе (самопереваривании) высвобожденными ферментами (в результате разрушения панкреатической ткани) и развитии панкреатита.
Обратите внимание: вблизи панкреатической головки клетчатка теряет свою обычную структуру, плотность ее выше, края головки смазанные, нечеткие. Все это признаки инфильтрации клетчатки раковыми клетками (контактное метастазирование) либо признаки панкреатита (вторичного).
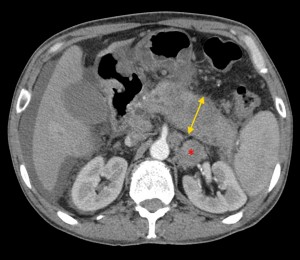
4) Расширение панкреатического (Вирсунгова) протока выше места поражения. Рак головки вызывает расширение панкреатического протока в области тела и хвоста (в норме он имеет ширину 1-2 мм, при опухолевых поражениях может расширяться до 0,5 см и более).
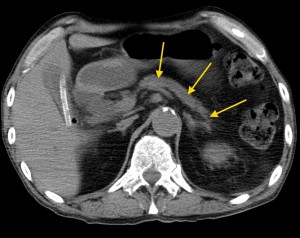
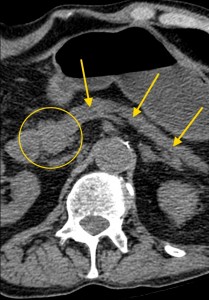
На изображениях: опухоль головки железы (в желтом круге), желтыми стрелками отмечен расширенный панкреатический (Вирсунгов) проток в результате нарушения оттока секрета. Нативная (без контраста) компьютерная томография.
5) Неравномерное накопление контрастированной крови опухолью (оно имеет меньшую плотность в сравнении с неизмененной тканью). Солидный (мягкотканный) компонент накапливает контраст, участки некроза и кистовидной перестройки его не накапливают, т. к. не имеют в своей структуре кровеносных сосудов, и остаются гиподенсными (низкой плотности).
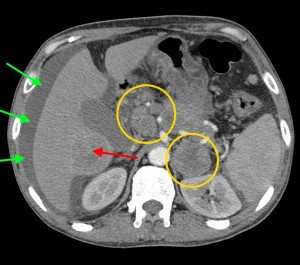
6) Прорастание новообразования в ближайшие органы (в селезенку, в двенадцатиперстную кишку, в верхнюю полую вену, в воротную вену, в селезеночную вену, в hepar, в сальник, в фасцию Героты, отделяющую забрюшинное пространство от брюшной полости) являются крайне неблагоприятными признаками – маркерами неоперабельности новообразования (T4 по TNM).
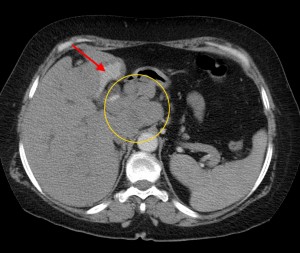
В данном случае при опухоли головки поджелудочной железы операция не показана, т. к. имеет место прорастание кровеносного сосуда и возникновение кровоизлияния в печеночную паренхиму (гематома выделена красной стрелкой), объемное образование – желтым кружком. По классификации TNM рак поджелудочной железы соответствует T4 (опухоль любого размера с прорастанием в окружающие ткани, в т. ч. в сосуды).
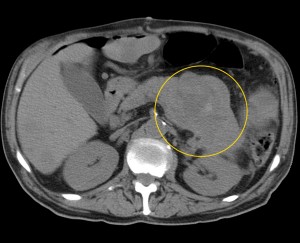
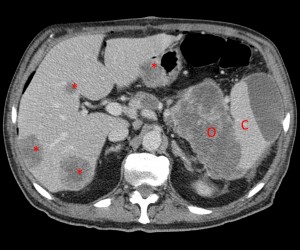
Объемное образование хвоста железы, прорастающее в селезенку (неоперабельное, TNM T4), слева – до контрастирования, справа – после введения контраста. Выявлен крупный кистозный очаг (О) в области хвоста (и также частично в области тела), с преобладающим жидкостным компонентом, с множественными зонами некроза, вплотную прилежащий к селезенке (С), прилежащий также к передней почечной фасции слева. Красными звездочками маркированы метастазы (отдаленные).
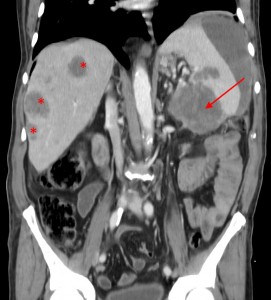
Тот же пациент. КТ-изображения, реформатированные во фронтальной плоскости, позволяют оценить распространенность поражения. Хорошо виден объемный процесс с прорастанием в селезенку, видна также жидкость по краю селезенки. Гиподенсные вторичные очаги в ткани печени.
7) Наличие измененных и увеличенных лимфатических узлов в парапанкератической клетчатке, в парааортальной клетчатке, в воротах печени и (или) селезенки говорит о лимфогенном метастазировании новообразования, позволяет выставить N1 по системе TNM (N – лат. «nodus», лимфатический узел). TNM N1 означает поражение регионарных (расположенных вблизи органа) лимфоузлов и является неблагоприятным признаком, однако не исключает оперативное вмешательство.
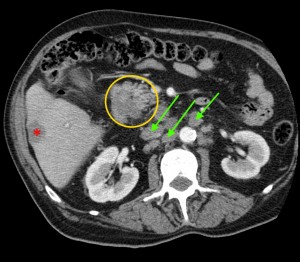
Опухоль головки (в желтом круге) с метастазами в лимфатические узлы вблизи ворот печени, а также в парааортальные лимфоузлы (зеленые стрелки). Показаны изображения КТ с контрастированием (артериально-паренхиматозная фаза контрастирования). По классификации TNM новообразование относится к стадии N1M1 – наличие увеличенных регионарных узлов с патологически измененной структурой и отдаленных вторичных очагов.
8) Наличие метастазов в печень. Новообразование может метастазировать не только лимфогенным путем, но и гематогенным. Орган, который поражается первым – печень, при этом отсев опухолевых клеток происходит по системе воротной вены. Обнаружение метастазов в отдаленные органы при раке поджелудочной железы является неблагоприятным симптомом (по системе TNM выставляется M1 – «выявлены отдаленные метастазы»). Если при опухоли поджелудочной железы нашли отдаленные метастазы, операция не показана. Существуют, однако, современные способы лечения метастазов печени (химиоэмболизация, ультразвуковая аблация и т.п.), проводимые в передовых онкологических стационарах.
Компьютерная томография с контрастом. Стадия процесса M1 по классификации TNM (с наличием симптомов желтухи — за счет сдавления холедоха — и отдаленных метастазов). Слева красными стрелками выделены множественные гиподенсные (низкой плотности), слабо накапливающие контрастное вещество участки (1-3 см в диаметре), округлой формы, диффузно распределенные по всей площади среза. Справа под синей стрелкой – часть объемного процесса, не накапливающая контраст (которая содержит малое количество артериальных сосудов), под зеленой стрелкой мягкотканая часть образования, а под красной стрелкой – неизмененная часть органа (тело и хвост).
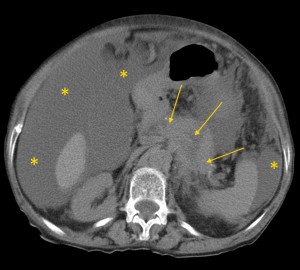
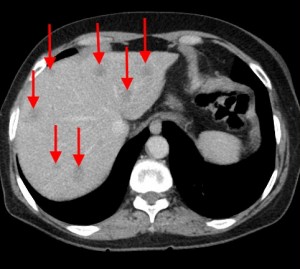
Рак хвоста поджелудочной железы. Симптомы КТ. Желтыми стрелками указано образование, имеющее неоднородную структуру, с множественными гиподенсными участками некроза и распада. Имеет место осложнение — массивный асцит, т.е. скопление жидкости в брюшной полости (жидкость помечена желтыми звездочками). Зеленой стрелкой выделен отдаленный метастаз.
ВТОРОЕ МНЕНИЕ ПРИ РАКЕ
Без сомнения, опухоль поджелудочной железы — опасный диагноз, который в ряде случаев имеет неблагоприятный прогноз. Выживаемость пациента, прогнозы по сроку жизни, успешность того или иного метода лечения, выбор хирургической тактики строго зависят от стадии опухолевого процесса. Поэтому важнейшим условием успешного лечения является не только своевременное выявление онкопатологии, но и точное ее стадирование по шкале TNM. В частности, онкологам очень важно знать, есть ли прорастание образования в окружающие органы и клетчатку, поражение сосудов, метастазирование в лимфатические узлы и печень. Поэтому необходимо не просто пройти современное диагностическое обследование, такое как КТ или МРТ, но и правильно проанализировать снимки, с целью выявления или исключения всех вышеперечисленных признаков.
Чтобы быть уверенным в достоверности диагностики, сегодня можно заказать пересмотр результатов КТ и МРТ у специалистов по лучевой диагностике онкологических заболеваний. Такой экспертный анализ проводится в учреждениях, которые специализируются на онкологической и хирургической патологии. Это позволяет повысить точность диагностики и описать заболевание по современным стандартам. Полученное в результате экспертное заключение является точным ориентиром для лечащих врачей — хирургов-онкологов.
Получить Второе мнение по КТ поджелудочной железы можно в системе Национальной телерадиологической сети (НТРС). В эту службу стекаются сложные и спорные диагностические случаи из всех росиийских регионов. Специалисты московского Института хирургии им. Вишневского и других профильных центров проведут удаленный пересмотр вашего КТ или МРТ. Достаточно загрузить снимки КТ или МРТ с диска на сайте НТРС, и получить в течение суток квалифицированное заключение с подписью врача.
Василий Вишняков, врач-радиолог
Читать подробнее о Втором мнении
Читать подробнее о телемедицине

Кандидат медицинских наук, член Европейского общества радиологов
Источник
Постановка
диагноза рака поджелудочной железы без
использования современных методов
диагностики (ультразвуковая томография,
компьютерная томография, магнито-резонансная
томография, ангиография) невозможна.Первые
клинические симптомы возникают достаточно
поздно и, зачастую, при далеко зашедшем
опухолевом процессе.
Поджелудочная
железа анатомически делится на головку,
тело и хвост. При локализации опухоли
в головке поджелудочной железы первым
симптомом заболевания, как правило,
является стойкая механическая желтуха,
причина которой — распространение
опухоли на желчные протоки. Это грозное
состояние, которое требует немедленных
лечебных мероприятий для его купирования.
Раньше единственным способом для
разгрузки желчных протоков являлась
полостная операция с созданием обходного
соустья между желчными протоками и
кишечником. В настоящее время, с развитием
новой высокотехнологичной специальности
— рентгено-эндохирургии — предпочтение
отдается методикам, позволяющим
произвести отток желчи из печени без
открытых полостных вмешательств.
При
обследовании пациента с объемным
образованием в поджелудочной железе
врач должен решить многочисленные
диагностические задачи. Значительные
диагностические трудности возникают
при определении характера поражения
поджелудочной железы. Даже в
специализированных центрах, обладающих
всеми современными диагностическими
возможностями, не всегда удается сделать
однозначный вывод о характере поражения
поджелудочной железы. Наиболее сложно
отличить рак поджелудочной железы от
псевдоопухолевого панкреатита.
Инструментальные
методы обследования, используемые для
диагностики рака органов панкреатодуоденальной
зоны (ПДЗ), в т. ч. и опухолей поджелудочной
железы, подразделяют на неинвазивные
и инвазивные. К первым относятся
рентгенологическое исследование желудка
и двенадцатиперстной кишки (дуоденография),
ультразвуковая вычислительная томография
(УЗТ), рентгеновская компьютерная
томография (КТ), сцинтиграфия поджелудочной
железы (СцГ), к инвазивным — эндоскопическая
ретроградная холангиопанкреатография
(ЭРХПГ), селективная артериография (АГ),
чреспеченочная портография (ЧПГ),
чрескожная чреспеченочная холангиография
(ЧЧПХ) и лапароскопия (ЛС). В последние
годы большое внимание уделяется
чрескожной прицельной биопсии (аспирации)
поджелудочной железы под контролем УЗТ
или КТ (ЧПБ). Использование столь обширного
арсенала инструментальных методов
обследования указывает на отсутствие
единого информативного метода и
свидетельствует о чрезвычайной сложности
дифференциальной диагностики опухолей
этой локализации. Каждый из этих методов
имеет свою разрешающую способность и
диагностическую значимость, однако
только их сочетание позволяет решить
вопросы топической и уточняющей
диагностики, дооперационной морфологической
верификации опухолевого процесса и тем
самым выработать адекватную тактику
лечения больных раком органов ПДЗ.
Рентгенологическое
исследованиежелудка и двенадцатиперстной
кишки (дуоденография) остается наиболее
доступным методом обследования больных
при подозрении на опухоль поджелудочной
железы, однако традиционное его
использование имеет сравнительно низкую
разрешающую способность (точность
метода не превышает 26%) и позволяет
выявлять лишь опухоли больших размеров.
Разрешающая способность метода повысилась
при сочетании дуоденографии с гипотонией
и использовании чресзондовой дуоденографии.
При
поражении головки поджелудочной железы
косвенные признаки могут проявляться
в виде деформации антрального отдела
желудка за счет вдавления опухолью его
задней стенки или большой кривизны,
деформации и щелевидного сужения
различной степени выраженности медиальной
стенки луковицы, горизонтального и
вертикального отделов двенадцатиперстной
кишки. При локализации опухоли в теле
поджелудочной железы можно видеть
вдавление задней стенки или большой
кривизны тела желудка, а при опухоли
хвоста поджелудочной железы – вдавление
свода желудка.
При прорастании
опухолью головки поджелудочной железы
стенки двенадцатиперстной кишки на
фоне вдавления определяется участок
характерной опухолевой инфильтрации
в виде неподвижности слизистой, изменения
ее цвета и структуры поверхности, которая
становится тусклой, мелкобугристой,
легко кровоточит и фрагментируется при
проведении биопсии. Нередко на фоне
инфильтрации выявляется изъязвление
с плотным неровным дном, покрытым
некротическим налетом. Решающим этапом
диагностики является прицельная биопсия
и взятие мазков-отпечатков с биоптатов
для гистологической и цитологической
верификации диагноза.
При
раке тела и хвоста участок прорастания
может выявляться на фоне вдавления
стенки или без явного его проявления.
Визуально прорастание определяется
либо в виде изъязвления с плотным
неровным дном и инфильтрированными
краями, либо в виде уплощенных экзофитных
разрастаний, либо в виде сочетания
экзофитных компонентов с язвенным
дефектом.
Рентгенологическая
семиотика рака поджелудочной железы
Рентгенологические признаки рака
поджелудочной железы могут проявляться
в виде изменений в различных отделах
главного или боковых панкреатических
протоков или в паренхиме железы в
зависимости от локализации опухоли в
головке, теле или хвосте поджелудочной
железы, а также сдавления или прорастания
общего желчного протока при локализации
опухоли в головке железы. Можно выделить
ряд основных рентгенологических
признаков рака поджелудочной
железы:
•обструкция главного
панкреатического протока,
•ограниченный
стеноз главного панкреатического
протока,
•протяженное
сужение главного панкреатического
протока,
•изменение ветвей
главного панкреатического
протока,
•очаговые изменения
в паренхиме поджелудочной железы.
При раке головки поджелудочной
железы, который в подавляющем большинстве
случаев сопровождается механической
желтухой, патогномоничным рентгенолоическим
признаком является сужение просвета
внепеченочных желчных протоков различной
степени выраженности вплоть до полного
блока за счет сдавления или прорастания
их опухолью. Наиболее часто поражается
общий желчный проток, однако при
значительном распространении опухоли
изменения могут локализоваться и на
уровне общего печеночного протока. В
ряде случаев при опухоли, исходящей из
краевых отделов головки поджелудочной
железы, основные изменения на
панкреатохолангиограммах выявляются
в желчных протоках при минимальном
поражении протока поджелудочной
железы.
При обструктивном
типе на панкреатограммах выявляется
полный блок главного панкреатического
протока на различном расстоянии от
устья в зависимости от локализации
опухоли. Характерной для опухолевого
поражения является конусовидная,
скошенная или булавовидно расширенная
культя, а также нитевидное сужение
культи протока (симптом «крысиного
хвоста»).
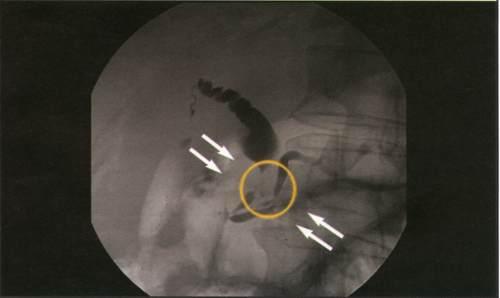
Панкреатохолангиограмма.
Рак головки поджелудочной железы.
Стенозирующий тип.
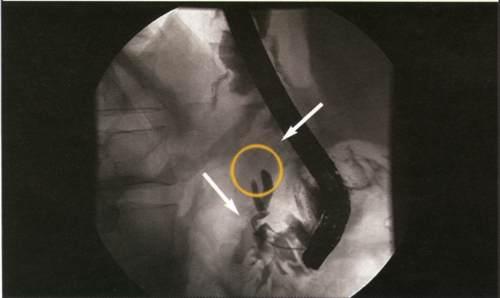
Панкреатохолангиограмма.
Рак головки поджелудочной железы.
Обструктивный тип. Полный блок главного
панкреатического и общего желчного
протоков.
Сцинтиграфия
(СцГ)
с использованием методики двухиндикаторного
исследования с 75Sе-метионином с 198Au
позволяет получить изображение нормальной
поджелудочной железы в 53—97% случаев.
Диагностика опухоли поджелудочной
железы основана на выявлении очаговых
дефектов накопления индикатора или
значительном снижении радиоактивности
в зоне опухоли. Возможности метода
ограничены отсутствием критериев
различия между СцГ картиной опухоли и
хронического панкреатита или кисты ПЖ,
в связи с чем в 30% случаев диагноз РПЖ
является ложноположительным.
Диагностическая точность метода
составляет 64%, причем разрешающая
способность самых современных аппаратов
— опухоли 3 и более см в диаметре.
Ангиосцинтиграфия, в связи с анатомическими
особенностями кровоснабжения железы,
не улучшает результаты метода. Несмотря
на малую чувствительность СцГ при
опухолях ПЖ, высокая ее специфичность
может быть использована в качестве
скрининга, т. к. неизмененная
сцинтиграфическая картина поджелудочной
железы с высокой степенью надежности
свидетельствует об отсутствии в ней
патологических изменений.
Ультразвуковая
вычислительная томография (УЗТ)
является приоритетным методом в
диагностике заболеваний поджелудочной
железы, печени, желчных протоков и
желчного пузыря. Нормальную поджелудочную
железу можно визуализировать с помощью
УЗТ в 80% наблюдений. Метод может быть
использован для скрининига РПЖ и
определения группы повышенного риска
развития рака органов ПДЗ. Чувствительность
УЗТ при РПЖ составляет 83—93%, специфичность
— 81—99%, точность около 84%. УЗТ позволяет
выявлять опухоли поджелудочной железы
размерами 2-3 см. К основным ультразвуковым
признакам опухоли ПЖ относятся наличие
объемного образования с неровными,
бугристыми контурами и пониженной
эхогенностью. Косвенными признаками
могут служить увеличение и деформация
железы, признаки механической желтухи
(расширение внутрипеченочных и
внепеченочных желчных протоков, желчного
пузыря), а также расширение протока
поджелудочной железы. В настоящее время
предложен метод, эндоскопической УЗТ
(ЭУЗТ) поджелудочной железы. Перспективным
направлением в диагностике РПЖ является
также интраоперационная УЗТ.
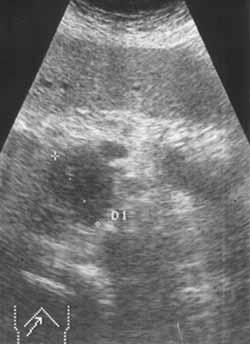
Рак
головки поджелудочной железы. В головке
определяется бугристое образование
сниженной эхогенности. Вирсунгов проток
расширен до 7 мм.
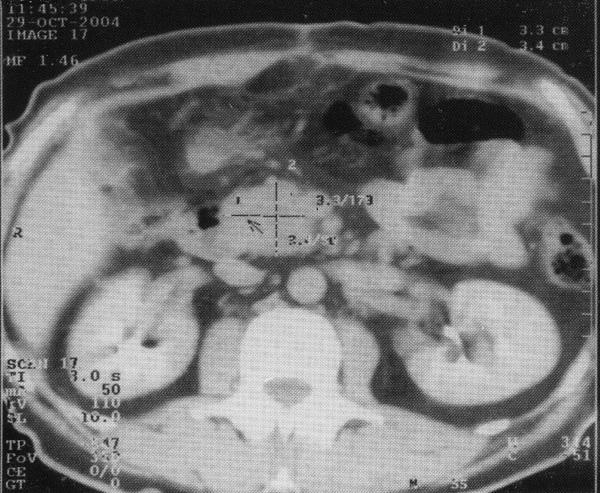
Компьютерная
рентгеновская томография (КТ)
нашла применение в дифференциальной
диагностике опухолей органов ПДЗ.
Преимуществом метода является его
неинвазивность и возможность визуализации
органов. К прямым признакам опухолевого
поражения ПЖ относятся увеличение
размеров, нечеткость контуров и деформация
пораженного участка железы, негомогенность
его структуры и инфильтрация
перипанкреатической клетчатки, сосудов,
стенки двенадцатиперстной кишки.
Косвенными признаками служат расширение
желчных протоков, увеличение желчного
пузыря, наличие асцита, метастазов в
печени и забрюшинных лимфатических
узлах. При опухолях менее 3 см КТ
малоинформативна, что обусловлено
отсутствием различий в относительной
плотности опухолевой ткани и паренхимы
ПЖ. Информативность метода достигает
82—100% при РПЖ III—IV ст. В отличие от
солидных опухолей, цистаденомы и кисты
поджелудочной железы хорошо визуализируются
с помощью КТ.
Магнитно-резонансная
томография
(МРТ)
является методикой с высокой разрешающей
способностью при опухолях поджелудочной
железы. При анализе результатов этого
исследования опытный специалист может
сделать вывод не только о распространенности
опухолевого процесса и связи его с
магистральными сосудами, но и предположить
гистологическую структуру новообразования.
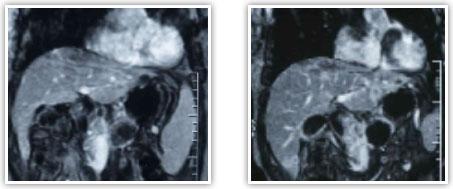
МРТ
в Т1 с контрастированием гадолинием 48
летнего пациента с раком поджелудочной
железы до и после лечения.
При
выявлении новообразований поджелудочной
железы используется также
позитронно-эмисионная
томография
К рисунку ПЭР:
Применение позитронной эмиссионной
томографии при раке поджедлудочной
железы. Множественные очаги гиперфиксации
18F-ФДГ у пациента с аденокарциномой
головки поджелудочной железы и метастазами
опухоли (фронтальные срезы).
Слева.
Срез на уровне головки поджелудочной
железы. Стрелками отмечены опухоль
головки ПЖ (нижний очаг) и два метастаза
в печени.
Справа.
Срез на уровне почки. Стрелками отмечены
три метастаза в печени и метастаз в
надключичный лимфатический узел.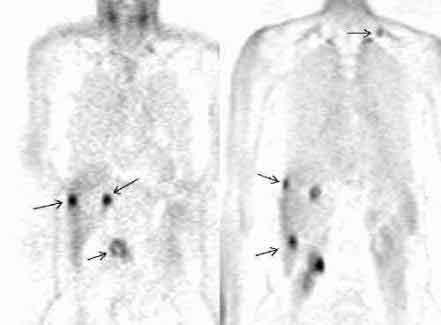
Заключение
Морфологическая
верификация диагноза рака ПЖ представляет
большие трудности. Поэтому при
диагностировании опухоли поджелудочной
железы часто недостаточно применения
одного метода лучевой диагностики.
Только комплексное обследование с
использованием всего современного
диагностического арсенала, включая
определение опухолевых маркеров СА-19-9
и РЭА, может позволить установить
правильный диагноз.
Список
использованной литературы
1.
Блохин Н.Н., Итин А.Б., Клименков А.А. Рак
поджелудочной железы и внепеченочных
желчных путей. — М.: Медицина, 1982.
2.
Габуния Р.И., Колесникова Е.К.. Компьютерная
томография в клинической диагностике.
— М. Медицина, 1995.
3.Гарин
А.М., Базин И.С. Злокачественные опухоли
пищеварительной системы. М., 2003; 171–236.
4.
Сафиуллин Р.Р. Роль комплексной лучевой
диагностики при новообразованиях
поджелудочной железы / Р.Р.Сафиуллин //
Тез. докл. научно-практ. конференции
молодых ученых. – Казань, 2004. – С. 85-86.
5.
Тодуа Ф.И., Федоров В.Д.,.Кузин М.И.
Компьютерная томография органов брюшной
полости. — М. Медицина, 1991.
Соседние файлы в предмете Лучевая диагностика
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник


