Кто удалял опухоль с поджелудочной железы
Советы при раке поджелудочной железы
1. Какими характерными первыми симптомами проявляется рак поджелудочной железы?
а) Желтуха без болей (у 40% больных).
б) Боль (в эпигастрии, правом подреберье, спине) с желтухой (40%).
в) Проявления метастазирования (например, гепатомегалия, асцит, узлы в легких) с желтухой или без нее.
2. Почему болезнь так часто обнаруживают на поздней стадии?
Поджелудочная железа расположена в забрюшинном пространстве и является относительно нечувствительным органом, поэтому первые проявления болезни обычно связаны с обструкцией панкреатического или желчного протока или распространением процесса (панкреатит, рак) за пределы поджелудочной железы.
3. После поездки за границу ранее здоровый человек 73 лет стал отмечать зуд, потемнение мочи и желтушность склер. Между какими болезнями следует проводить дифференциальный диагноз?
а) Желчнокаменной болезнью.
б) Раком внепеченочных желчных протоков.
в) Раком поджелудочной железы.
г) Гепатитом.
4. С чего следует начать обследование?
С исследования функции печени и УЗИ. Тесты функции печени показывают степень желтухи и нарушения функции печени. УЗИ позволяет выявить расширение внепеченочных желчных протоков и камни в желчном пузыре или общем желчном протоке с точностью около 95%, очаговое образование в головке поджелудочной железы с точностью 80%.
Отсутствие расширения желчных протоков в сочетании с повышением активности щелочной фосфатазы, аспартатаминотрансферазы и аланинаминотрансферазы говорит о внутрипеченочном холестазе, возможно, вследствие гепатита.
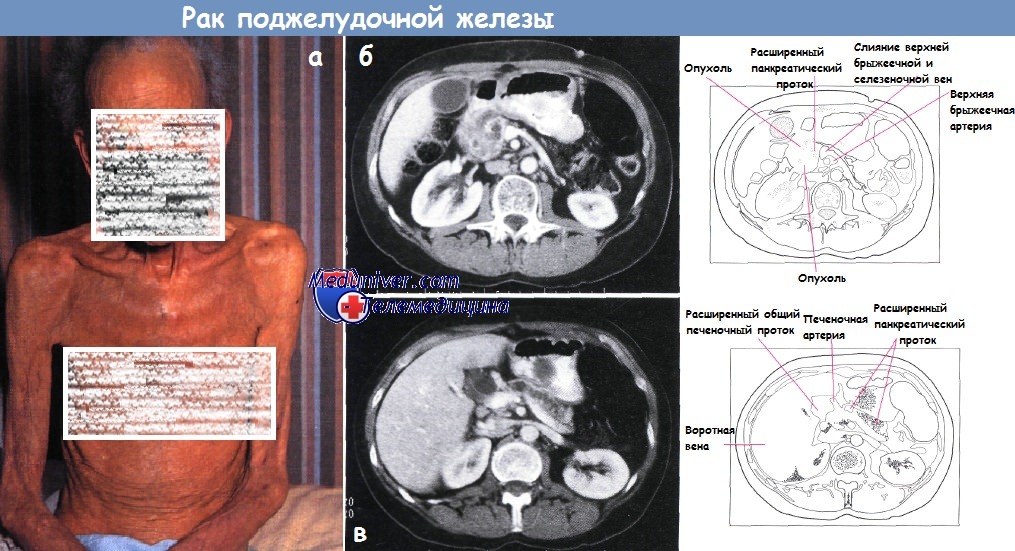
а — Кахексия и желтуха у пациента с раком поджелудочной железы.
б,в — Рак поджелудочной железы с билиарной обструкцией б). Более каудальный срез (компьютерная томография) позволяет увидеть увеличенную головку поджелудочной железы с неровной зоной опухоли низкого усиления.
Главный панкреатический проток расширен. Опухоль распространяется в жировую клетчатку кпереди от головки поджелудочной железы.
Инвазии в верхнюю брыжеечную артерию или вену не видно (в). Срез краниальный (б) демонстрирует расширение панкреатического протока и атрофию паренхимы тела и хвоста поджелудочной железы.
Общий желчный проток слегка расширен.
5. Что делать, если при УЗИ обнаружено расширение внепеченочных желчных протоков?
Выполнить эндоскопическую ретроградную холангиопанкреатографию (ЭРХПГ) или чреспеченочную холангиографию для определения уровня обструкции общего желчного протока и ее вероятной причины (стриктура, камень, опухоль). Во время этих процедур можно установить внутренний стент в суженный желчный проток, что позволяет улучшить функцию печени перед большой операцией.
При наличии камней следует выполнить эндоскопическую папиллосфинктеротомию, способствующую выходу камней, тем самым облегчая будущую операцию.
6. Почему бы не заменить ЭРХПГ на КТ?
ЭРХПГ имеет большую диагностическую ценность. При камне выявляется дефект наполнения протока; постепенное сужение — при стриктуре, а резкий обрыв контрастированного протока — при опухоли. КТ предоставляет информацию другого рода, например, о размере опухоли (если она есть), ее отношении к другим структурам (например, воротной вене) и о наличии или отсутствии метастазов в печени.
7. В данном случае УЗИ, ЭРХПГ и КТ показывают очаговое образование в головке поджелудочной железы с расширением вышележащих внепеченочных желчных протоков. Создается впечатление, что воротная вена не вовлечена в опухоль и нет метастазов в печени. Что дальше?
Если риск операции у больного высок, то следует подумать о чрескожной тонкоигольной аспирационной биопсии, позволяющей подтвердить наличие рака и избежать операции. Если больной в состоянии перенести операцию, то тонкоигольная аспирация не принесет пользы, поскольку отрицательный результат исследования (обычно картина воспаления, которая характерна для окружающей опухоль ткани) не позволяет исключить рак и снять показания к операции.
Кроме того, тонкоигольпая аспирация часто сопровождается кровотечением в поджелудочную железу, что делает ее удаление еще более трудным. В нашем случае больной отправлен в операционную.
8. Мы находимся в операционной, брюшная полость вскрыта, обсуждается, как удалить опухоль. Что такое операция Уиппла (Whipple)?
Данная операция включает в себя удаление желчного пузыря, дистального отдела общего желчного протока, двенадцатиперстной кишки и части поджелудочной железы, которая находится правее воротной вены — в сущности, это проксимальная резекция поджелудочной железы. В некоторых центрах удаляют также антральный отдел желудка, с ваготомией или без нее.
9. Что такое дистальная резекция поджелудочной железы? Панкреатэктомия?
При дистальной резекции поджелудочной железы удаляют часть железы, находящуюся левее воротной вены, вместе с селезенкой. Тотальная панкреатэктомия представляет собой сочетание этих операций. В некоторых центрах ее также выполняют с антрумэктомией.
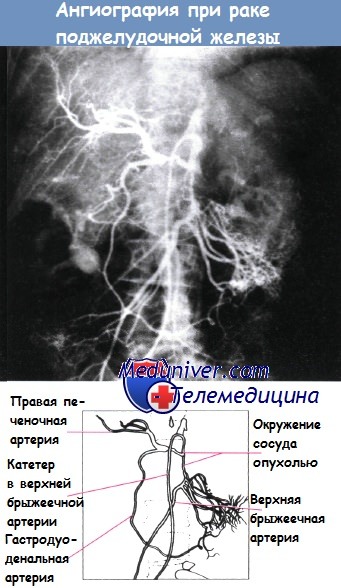
Окружение сосуда опухолью у пациента с раком поджелудочной железы.
Ангиограмма
10. Для чего удалять желчный пузырь, двенадцатиперстную кишку и часть желудка, если проблема в поджелудочной железе?
Поскольку удаляется фатеров сосочек, то желчный пузырь не будет нормально работать, и в нем образуются камни. Второй и третий отделы двенадцатиперстной кишки имеют общее с поджелудочной железой кровоснабжение, которое нарушается при удалении поджелудочной железы. Для повышения радикальности операции было примято также удалять антральный отдел желудка.
Ваготомию выполняли, чтобы уменьшить вероятность образования язв желудочно-тонкокишечного анастомоза. Однако удаление антрального отдела желудка незначительно повышает радикальность операции; изъязвление гастроэнтероанастомоза можно предотвратить, сформировав его ниже зоны сброса в кишечник желчи и панкреатического секрета.
Таким образом, многие хирурги сейчас при возможности стараются выполнять операцию Уиппла с сохранением привратника/блуждающего нерва; при этом выживаемость не отличается от выживаемости после более радикального вмешательства, а качество жизни относительно выше.
11. Как решить, какую операцию выполнить: операцию Уиппла, дистальную резекцию или панкреатэктомию?
Операцию Уиппла выполняют при подвижных опухолях, ограниченных головкой поджелудочной железы, без признаков метастазов в лимфатические узлы области чревного ствола или корня брыжейки. Дистальная резекция показана при подвижных опухолях хвоста поджелудочной железы без признаков диссеминации. Панкреатэктомию оставляют для случаев, когда рак поражает большую часть железы, также без признаков генерализации.
12. Что делать, если в лимфатических узлах области чревного ствола или корня брыжейки есть метастазы?
Больного нельзя вылечить с помощью операции, поэтому она носит паллиативный характер. При наличии механической желтухи следует сформировать обходной желчеотводящий анастомоз. Некоторые хирурги считают, что надо также выполнить гастроэнтеростомию, поскольку вероятность развития в будущем дуоденальной непроходимости составляет 30%.
13. Есть ли другие признаки неоперабельности, о которых нужно знать?
Большинство опухолей поджелудочной железы расположены рядом с воротной веной, поэтому могут прирастать к ней или врастать в нее. Большинство хирургов считают вовлечение в процесс воротной вены признаком неоперабельности, однако некоторые специалисты, если других признаков неоперабельности нет, удаляют пораженный участок вены с пластикой дефекта трансплантатом.
14. Какова вероятность излечения при этой операции?
Выживаемость в течение 5 лет составляет около 20%. В РФ 5-летняя выживаемость после радикальной операции по поводу рака головки поджелудочной железы менее 5%.
15. Почему же хирурги, несмотря на столь низкую выживаемость, все равно стремятся выполнить операцию Уиппла?
К сожалению, эта операция представляет единственную возможность излечения. Больные с нерезектабельной опухолью живут в среднем 8-12 месяцев, независимо от того, проводится ли им химиотерапия и/или облучение. Пять лет не проживает никто. Таким образом, хотя выживаемость при хирургическом лечении не впечатляет, она все равно значительно выше, чем при любом другом виде лечения.
Видео техники и этапов операции Уиппла (панкреатикодуоденэктомии)
Посетите раздел других видео уроков по хирургии.
— Также рекомендуем «Советы при остром панкреатите»
Оглавление темы «Советы молодым абдоминальным хирургам.»:
- Советы при аппендиците и аппендэктомии
- Советы при холецистите и желчнокаменной болезни (ЖКБ)
- Советы при раке поджелудочной железы
- Советы при остром панкреатите
- Советы при хроническом панкреатите
- Советы при портальной гипертензии и варикозном расширении вен пищевода
- Советы при гастроэзофагеальном рефлюксе (ГЭРБ, желудочно-пищеводном рефлюксе, ЖПР)
- Советы при раке пищевода и болезни Баррета
- Советы при язве двенадцатиперстной кишки
- Советы при язве желудка
Источник
Добрый день. Начну сначала. Мужу 40 лет. 1 декабря муж приехал с работы и я обратила внимание на то, что у него слегка желтоватые глаза (он сказал тебе показалось, это из за освещения), на вопрос болит ли у него что нибудь, сказал нет, но есть небольшая тяжесть в районе желудка. Кушал нормально, но я заметила, что он похудел немного. На следующий день вышли на улицу и прям сразу явно увидела его пожелтевшие глаза. Пошли в больницу. Сразу госпитализировали (Механическая желтуха). Посадили на 5 дневное голодание и ставили капельницы, становилось хуже. Боли (тяжесть в животе)с каждым днем усиливались, с каждым днем желтуха становилась все ярче. Сильно терял вес. Сказали скорей всего панкреатит, узи брюшной полости делали 3 раза, и все три раза расходились во мнении, один врач видит образование, второй видит камень, а третий говорит все там нормально. Я решила, что надо срочно ехать на мрт, посоветовались с врачом, что лучше мрт или кт, говорит ну сделайте мрт с контрастом, привезите результат мне посмотрю. Вообщем обзвонив все клиники нашла свободную запись на следующий день, забрала мужа с больницы и поехали. Вообщем отдали результат:
Контраст-Омнискан
Печень расположена обычно, имеет четкие ровные контуры. Участков паренхимы с патологическим МР-сигналом не выявлено. Отмечается сегментарное расширение, бусоподобная деформация внутрипеченочных желчных протоков. Краниокаудальный размер печени 195мм (норма — до 150мм). Сосуды системы воротной вены не расширены, воротная вена диаметром до 8мм. Желчный пуырь обычно расположен, имеет четкие ровные контуры, размером до 13*4см. Стенка пузыря не утолщена, в просвете определяется уровень изогиперинтенсивного по Т1 ВИ содержимого, характерного для густой, застойной желчи. Холедох диаметром до 1,7см. Селезенка расположена обычно, имеет четкие ровные контуры и обычный МР-сигнал, размером до 8,2*4,3см. Поджелудочная железа расположена обычно, имеет четкий слаженный контур. Размеры: головка увеличена в размере-7,2*4,6 (норма-до 3см), тело — 2см, хвост-1,9см. Головка поджелудочной железы имеет неоднородный МР-сигнал за счет усиления стромального компонента. Вирсунгов проток неравномерно расширен до 1,4см. При введении контрастного вещества (динамическое контрастирование) отмечается повышение интенсивности МР-сигнала в структуре головки поджелудочной железы, неправильной формы, с нечеткими контурами, размером 21*13мм, нельзя исключить, распространение на фатеров сосочек, других участков патологического МР-сигнала в области обследования не выявлено. В области ворот печени наличие единичного лимфоузла размером 1,4*1,7см. Свободной жидкости в брюшной полости не выявлено.
С нашего городского стационара выписали 7 декабря, отправили на консультацию к онкологу, пока ждали направления в краевую онкологию вообще уже плохо стало, все внутри болело, почки начали болеть, постоянно температура 37,5, сильно похудел (1 декабря весил 92кг при росте 180см, а 18 декабря поехали в больницу уже 70кг) вообщем 18 числа положили в онкологию, поставили дренажную трубку, сразу стало легче, практически сразу есть начал с удовольствием, говорит боли ушли, спать лучше стал, до этого практически не спал, первые два дня выходила прям темно-зеленая желчь (практически черная), вчера уже пошла желтая с ошметками какими то.
Проконсультируйте меня кто нибудь пожалуйста подробней, насколько все страшно, начиталась всего, реву каждый день, может все не так плохо, может ли при таком мрт быть шанс на доброкачественную опухоль, врачи ничего не объясняют говорят готовимся к большой операции, а что за операция и когда ничего не говорят, говорят дней 10 будем чистить, а дальше видно будет. Боюсь, что столько времени проходит. Объясните все подробно к чему готовиться, чтобы понимать. Спасибо всем кто откликнется!
Источник
Поджелудочная железа является важным органом, который несет ответственность за переваривание пищи и обмен веществ. Без него человеческий организм не может нормально работать. Однако существуют некоторые заболевания, которые требуют немедленного удаления железы, так как только таким путем можно спасти жизнь человека. А в каких ситуациях осуществляют удаление поджелудочной железы и как после этого меняется жизнь пациента, вы сейчас и узнаете.
Функции органа
Поджелудочная железа занимается синтезом ферментов, необходимых для нормального протекания пищеварительных процессов. Именно они обеспечивают расщепление белков, жиров и углеводов, а также способствуют формированию пищевого комка, который затем попадает в кишечник. Если в работе поджелудочной железы наблюдается сбой, все эти процессы нарушаются и возникают серьезные проблемы со здоровьем.
Но кроме пищеварительных ферментов, поджелудочная вырабатывает гормоны, главным из которых является инсулин, контролирующий уровень глюкозы в крови. Его дефицит становится причиной развития сахарного диабета, который, к сожалению, не поддается лечению и требует от больного постоянного приема медикаментозных средств, что также негативным образом сказывается на общем функционировании организма. А без них больной обойтись не может, так как резкий скачок сахара в крови может привести к внезапной смерти.
Факторов, которые могут привести к нарушению работы поджелудочной железы, большое количество. Но чаще всего виновником проблем с этим органов является сам человек, употребляющий в пищу вредные продукты питания и алкогольные напитки. В результате этого развивается панкреатит, характеризующийся воспалением паренхимы поджелудочной и нарушением ее функциональности.
Раз этот орган настолько важен для человеческого организма, удаляют ли поджелудочную железу? Людей, болеющих панкреатитом, в основном лечат медикаментозно. Но это заболевание является провокатором более серьезных патологий, таких как формирование злокачественных опухолей на поверхности железы, кисты, камней в протоках, или развития некроза. Во всех этих случаях единственным верным способом лечения является операция. Однако врачи не спешат прибегать к нему, так как поджелудочная является важным органом в организме человека и предугадать последствия, которые могут возникнуть после ее удаления, практически невозможно.
Даже если во время операции планируется частичная резекция железы, это не дает 100% гарантии того, что воспаление не возникнет повторно. Если же речь идет о раке поджелудочной, то в этом случае шансы на полное излечение после хирургического вмешательства и вовсе составляют всего 20%, особенно если болезнь поразила близлежащие органы.
Показания к удалению
Удалить поджелудочную железу могут при развитии следующих заболеваний:
- острый панкреатит, осложненный некрозом;
- онкология;
- кисты;
- отложение камней в протоках железы;
- панкреонекроз;
- абсцесс;
- кровоизлияния внутри кисты.

Показаний к удалению поджелудочной много, но чаще всего операцию проводят при онкологиях и некрозе
Метод удаления
Для частичной или полной резекции поджелудочной железы применяется такой метод, как панкреатэктомия. При необходимости полного удаления органа операция осуществляется лапаратомическим путем, то есть доступ к пораженной железе получают через разрез в брюшной полости. После проведения всех мероприятий место разреза сшивают или закрепляют скобами.
Иногда во время такой операции в брюшной полости устанавливают дренажные трубки, которые позволяют выводить жидкость, скапливающуюся в области работы хирурга. В некоторых случаях врачи также устанавливают дренажные трубки в кишечнике. Как правило, делается это только при возникновении необходимости зондированного питания.
Если железа удаляется не полностью (только часть ее), то в этом случае панкреатэктомия может осуществляться лапараскопическим методом – доступ к органу получают через проколы брюшной полости посредством введения в брюшную полость специального прибора, оснащенного камерой, который позволяет отслеживать на мониторе компьютера все совершающиеся действия. Такая операция является менее травматичной и требует более короткого периода реабилитации. Но, к сожалению, не во всех случаях имеется возможность использовать данный метод хирургического вмешательства.
Во время операции может производиться не только удаление поджелудочной железы, но и других органов, располагающихся вблизи нее, например:
- желчного пузыря;
- селезенки;
- верхней части желудка.
Во время проведения операции и после нее существует большая вероятность возникновения серьезных осложнений. В данном случае говорится не только о возможности развития воспаления или занесения инфекции, но и о дальнейшей работе всего организма. Ведь совсем недавно операции, в ходе которых производилось полное удаление железы, в медицинской практике не осуществлялись, так как считалось, что без этого органа люди не могут прожить и одного года.

Завершающий этап панкреатэктомии
Однако на сегодняшний день ситуация полностью изменилась, и прогноз после таких операций является благоприятным, но только при условии соблюдения всех предписаний врача. Как будет происходить восстановление организма в реабилитационный период и сколько сможет прожить после этого человек, зависит от нескольких факторов:
- веса пациента (люди с избыточной массой тела тяжелее восстанавливаются после операции и меньше живут);
- возраста больного;
- питания;
- наличия у человека вредных привычек;
- состояния сердечно-сосудистой системы;
- наличия у пациента других проблем со здоровьем.
Можно ли жить без поджелудочной железы человеку? Конечно же, да! Но следует понимать, что чем больше негативных факторов воздействует на организм, тем больше вероятность того, что после операции возникнут осложнения, которые, возможно, приведут к сокращению продолжительности жизни. После удаления поджелудочной можно жить долго и счастливо только при условии ведения здорового образа жизни и соблюдения всех рекомендаций врача.
Реабилитационный период
Жизнь после удаления поджелудочной железы у человека меняется кардинально. Даже если был удален только хвост органа или другая его часть, а сама операция прошла без осложнений, пациенту потребуется много времени и сил, чтобы полностью восстановиться.

Если пациент следует всем рекомендациям врача, реабилитационный период в 90% случаях протекает без серьезных осложнений
Если удалили поджелудочную, больному придется соблюдать строгую диету, осуществлять прием специальных препаратов и использовать инъекции инсулина, чтобы обеспечить контроль над уровнем сахара в крови.
Многие пациенты еще в течение долгого времени жалуются на то, что у них болит в оперируемой области, причем боли носят выраженный характер. И чтобы их минимизировать, врачи, как правило, назначают в качестве дополнительной терапии обезболивающие препараты. Полное восстановление организма после операции на поджелудочной железе занимает около 10–12 месяцев.
Возможные последствия в послеоперационный период
Последствия удаления поджелудочной железы могут быть разными. Любое хирургическое вмешательство имеет высокие риски развития воспалительных или инфекционных процессов в тканях организма в послеоперационный период. И чтобы их избежать, перед операцией и после врач назначает курс антибиотиков. Если пациент будет принимать их строго по выписанной схеме, риски возникновения таких осложнений снижаются в несколько раз.
После удаления железы развивается сахарный диабет, ведь после операции в организме отмечается острая нехватка инсулина, из-за чего человек вынужден постоянно ставить инъекции инсулина. Если пропускать их или использовать их неправильно, это тоже чревато различными последствиями, среди которых находится гипо- и гипергликемическая кома.
Помимо этого, даже удаление небольшой части поджелудочной железы нарушает ее экзокринные функции, ответственные за пищеварение. Поэтому больному придется также постоянно осуществлять прием ферментных препаратов (назначаются они в индивидуальном порядке).

Препараты, использующиеся в качестве заместительной терапии после удаления поджелудочной
Питание после операции
После операции по удалению поджелудочной железы всем пациентам без исключения назначается строгая диета. Придерживаться ее придется постоянно. Из рациона раз и навсегда убирают:
- жареные и жирные блюда;
- копчености;
- соленья;
- мучное;
- пряности;
- консервы;
- полуфабрикаты;
- колбасные изделия;
- острые блюда и соусы;
- газированные и алкогольные напитки;
- шоколад;
- какао;
- бобовые.
Кушать овощи и фрукты в сыром виде также не рекомендуется, так как в них содержится много клетчатки, которая трудно поддается перевариванию. Все блюда следует готовить на пару либо запекать в духовом шкафу, но только без добавления масла.
В ежедневном рационе больного обязательно должны быть мясо и рыба нежирных сортов. Однако употреблять их вместе со шкуркой нельзя. Также каждый день ему необходимо кушать молочные и кисломолочные продукты (содержание жиров в них не должно быть более 2,5%).
Употреблять пищу нужно также по определенным правилам:
- первые 3–4 месяца после операции ее нужно измельчать до пюреобразной консистенции;
- кушать необходимо маленькими порциями не менее 5 раз в день;
- за 30–40 минут до еды нужно ставить инъекцию инсулина (только в том случае, если используется инсулин короткого действия), а во время принятия пищи необходимо осуществлять прием ферментного препарата;
- еда должна быть теплой, горячие и холодные блюда запрещены;
- последний прием пищи должен осуществляться за 2–3 часа до сна.

Диета должна соблюдаться не только в период реабилитации, но и на протяжении всей жизни
Если строго следовать диете и своевременно применять лекарственные средства, назначенные врачом, можно прожить долгую и счастливую жизнь даже после полного удаления поджелудочной. Если же пренебрегать рекомендациям врача, то это может привести к серьезным последствиям и значительно сократить продолжительность жизни.
Источник