Лабораторная диагностика заболевания поджелудочной железы
Несмотря на постоянное совершенствование диагностических методик и улучшение технического оснащения многих клиник, не очень грамотные специалисты приписывают своим пациентам несуществующие у них в реальности болезни. Одним из лидеров таких огульных «диагнозов» зачастую оказывается хронический панкреатит. Горе-врач, краем глаза взглянув на экран аппарата или в заключение доктора, проводящего ультрасонографию (УЗИ), начинает выдавать испуганному больному рекомендации и назначать серьезные медикаментозные препараты. Между тем существует немало методик обследования, позволяющих комплексно оценить состояние поджелудочной железы и верифицировать ее заболевания.
Каждый квалифицированный специалист знает, что современная диагностика различных недугов поджелудочной железы основывается на вдумчивом анализе всех результатов обследования пациента, а не на каком-то одном показателе. Чтобы обнаружить эти болезни доктора, как правило, используют следующие методы:
- клинические;
- лабораторные;
- инструментальные.
Клинические методы
 Наиболее частый симптом болезней поджелудочной железы — боль в животе. Однако характер и интенсивность болей при разных заболеваниях различны.
Наиболее частый симптом болезней поджелудочной железы — боль в животе. Однако характер и интенсивность болей при разных заболеваниях различны.
Первоначальную диагностическую информацию внимательный врач получает из беседы с больным. Ведь заболевания, поражающие поджелудочную железу, имеют определенные клинические проявления. Наиболее специфичным признаком считаются боли, которые:
- имеют разную интенсивность (от незначительных до нестерпимых) и продолжительность;
- возникают в верхней части живота (их местоположение определяется локализацией болезнетворного процесса: если поражена головка железы, то болит правое подреберье, если вовлечено тело, то боли возникают в подложечной зоне, при поражении хвоста они находятся в левом подреберье);
- могут отдавать (иррадиировать) в спину, за грудину, в левую руку, поясницу или в левую лопатку;
- появляются или усиливаются после употребления кислой, жирной, копченой, острой еды или алкоголя;
Кроме того, больные рассказывают о беспокоящих их:
- поносах;
- упорной тошноте, часто сопутствующей болям;
- рвоте без облегчения;
- похудении (свидетельствующем о выраженной воспалительной или раковой интоксикации и/или расстройстве выработки ферментов поджелудочной железы);
- лихорадке (спутнике интоксикации);
- увеличении живота (за счет вздутия или скопления в нем излишней жидкости);
- желтухе (наблюдается при передавливании желчных протоков отекшей или пораженной объемным процессом головкой поджелудочной железы);
- зуде (он, как правило, сопутствует желтухе);
- нарушении общего самочувствия.
Важное значение отводится и врачебному осмотру пациента. Заподозрив поражение поджелудочной железы, доктор более внимательно осматривает кожу, слизистые, прощупывает живот в зоне проекции этого органа, нажимает на особые «панкреатические» точки в разных положениях тела. Иногда удается не только выявить болезненность в конкретной области, но и пропальпировать опухоль или отекшую часть органа.
Лабораторные методы
Лабораторные исследования помогают уточнить болезнь поджелудочной железы, оценить ее активность, тяжесть, наличие поражений продукции пищеварительных ферментов и гормонов. В зависимости от конкретного клинического случая и технических возможностей лечебно-профилактического учреждения врачи могут назначить:
- гемограмму (при воспалении и/или гнойных осложнениях возникают повышение лейкоцитов, тромбоцитов, ускорение СОЭ; в случае рака еще появляется анемия);
- биохимические тесты крови и мочи (подъем липазы, общей и панкреатической амилазы, эластазы-1, трипсина крови или амилазы мочи наблюдается на высоте воспаления, а снижение этих ферментов может отражать потерю клеток поджелудочной железы и угнетение экскреторной панкреатической функции, высокий С-реактивный белок крови может сопровождать активное воспаление или злокачественный опухолевый процесс, а повышение глюкозы – фиброз поджелудочной железы, увеличение билирубина, АСТ и АЛТ, щелочной фосфатазы, гаммаглутамилтранспептидазы в сыворотке нередко свидетельствует о сдавлении желчных протоков);
- копрограмму (при замещении вырабатывающих ферменты клеток поджелудочной железы соединительной тканью – фиброзе, в этом анализе кала сначала выявляются признаки непереваривания жиров, а затем белков);
- оценку фекальной эластазы-1 (снижение уровня этого ферментативного показателя в кале позволяет устанавливать экскреторную недостаточность поджелудочной железы на сравнительно ранней стадии, наблюдающуюся при серьезных панкреатитах, муковисцидозе, злокачественных опухолях);
- определение онкомаркеров (подъем ракового эмбрионального антигена, СА 19-9, СА 50, СА 242, панкреатического онкофетального антигена может наблюдаться при злокачественном перерождении панкреатической ткани или прогрессировании рака);
- тесты, выявляющие ферментативную (экскреторную) недостаточность поджелудочной железы: тест Лунда, бентираминовый тест, панкреатолауриновая проба, тест с метионином, тест с эфиром-мехолилом или с парааминобензойной кислотой и др. (применяются редко);
- глюкозотолерантный тест или нагрузочная проба с крахмалом (применяются для обнаружения инкреторных расстройств – нарушения выработки инсулина панкреатическими бета-клетками).
Правильно истолковать результаты анализов и оценить, насколько выявленные изменения связаны с патологией поджелудочной железы, может только доктор. Ведь одни лишь лабораторные данные неоднозначны. Например, повышение ферментов (амилазы и др.) при панкреатитах бывает кратковременным и к тому же встречается и при других недугах (при почечной недостаточности, гинекологических болезнях и др.). Поэтому нормальные значения этих параметров не опровергают наличие острой фазы панкреатита, а их увеличение необязательно свидетельствует о проблемах с поджелудочной железой.
Инструментальные методы
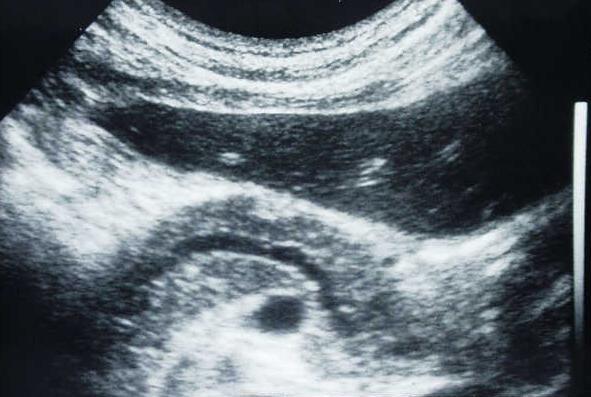
 Ультразвуковое исследование поджелудочной железы помогает диагностировать воспалительный процесс в ее тканях, а также опухоли, камни, рубцы и возрастные изменения.
Ультразвуковое исследование поджелудочной железы помогает диагностировать воспалительный процесс в ее тканях, а также опухоли, камни, рубцы и возрастные изменения.
Инструментальные методы считаются неотъемлемой частью верификации недугов, поражающих поджелудочную железу. Они позволяют оценить величину и визуализировать структуру этого органа, обнаружить отек, камни, гнойники, кисты и псевдокисты, сужения протоков, новообразования, фиброз, аномалии внутриутробного формирования. Перечень этих исследований может включать:
- фиброэзофагогастродуоденоскопию (эндоскопический визуальный осмотр может установить изменения в зоне впадения панкреатического протока в двенадцатиперстную кишку);
- обзорную рентгенографию брюшной полости (метод может показать камни-кальцификаты в ткани или в протоках поджелудочной железы);
- контрастную дуоденографию (при увеличении головки поджелудочной железы меняется форма наполненной барием двенадцатиперстной кишки);
- ультразвуковое исследование (наиболее распространенное исследование изучает величину, контур, структуру поджелудочной железы, состояние ее протоковой системы и желчных путей, уточняет наличие лишней жидкости в брюшной полости, поэтому позволяет обнаружить воспаление, возрастные изменения, камни, кисты, рубцы, опухоли (чей диаметр больше 2 см), метастатическое поражение, некоторые осложнения);
- эндоультрасонографию (дополняет предыдущую диагностическую процедуру, позволяя более детально определить структурные нарушения панкреатической ткани и изменения протоков, увеличение находящихся рядом лимфоузлов);
- компьютерную томографию (по сравнению с уже описанными методиками это исследование более информативно в визуализации псевдокист, новообразований, атрофических процессов в поджелудочной железе, осложнений панкреатита и поражений соседних органов, но имеет лучевую нагрузку);
- МРТ-холангиопанкреатографию (методика анализирует проходимость, форму и размеры протоков билиарнопанкреатической системы, оценивает состояние панкреатической ткани и желчного пузыря);
- эндоскопическую ретроградную холангиопанкреатографию – ЭРХПГ (наиболее информативное исследование для обнаружения сужения протоков за счет рубцов, камней, белковых пробок или опухолей, однако иногда оно может спровоцировать обострение панкреатита, поэтому его проводят далеко не всем пациентам);
- биопсию поджелудочной железы с дальнейшей микроскопической оценкой полученного образца панкреатической ткани (метод позволяет наиболее точно выявить воспаление, атрофию, фиброз поджелудочной железы, отличить доброкачественное новообразование от злокачественного, определить тип опухоли).
Однако окончательный вердикт доктора могут вынести только после комплексного анализа данных всех этих диагностических процедур. При всем этом далеко не последнее значение имеют откровенность пациентов при составлении плана обследования, квалификация врачей, качество аппаратуры и реактивов.
К какому врачу обратиться
Если у вас есть какие-то проблемы с пищеварением, в том числе с поджелудочной железой, необходимо обратиться к терапевту или гастроэнтерологу, которые назначат комплексное обследование. В диагностике болезней поджелудочной железы важную роль играют врачи-эндоскописты, рентгенологи.
видео версия статьи:
Загрузка…
Посмотрите популярные статьи
Источник
Лабораторное исследование функции поджелудочной железы производят путем контроля ее ферментативной и гормональной деятельности.
Значительное число заболеваний pancreas приводит к нарушению нормального оттока панкреатического сока в двенадцатиперстную кишку или первичному нарушению ферментативной деятельности железы. Таким образом, определяя количество панкреатического сока и концентрацию ферментов в нем, можно составить первое впечатление о деятельности железы. Как уже было сказано (глава 1), в области вставочных отделов происходит обмен между кровью, лимфой и образующимся секретом. При повышении давления в протоках железы возможно поступление энзимов в кровоток, поэтому измерение степени ферментемии дополняет наши представления о функциональных изменениях поджелудочной железы.
Для выявления функциональных возможностей pancreas необходимо определение ферментативной реакции в ответ на специфические раздражители, однако это не всегда выполнимо, а иногда и противопоказано, в частности при острых процессах в поджелудочной железе или в связи с неотложностью диагностических процедур.
Внутрисекреторная функция поджелудочной железы почти всегда страдает при ее заболеваниях; необходимо при этом помнить о внепанкреатической регуляции уровня сахара крови и о колебании его нормальных цифр в зависимости от возраста. Остро развивающийся диабет в результате тяжелых деструктивных процессов в поджелудочной железе, наблюдающийся у взрослых пациентов (Э. Г. Каюмов, Д. Т. Таджиев, 1967; И. Н. Марков, Б. С. Розанов, 1976), у детей мы не встречали. Повышенные цифры сахара крови у них и патологическая сахарная кривая, отмечающиеся после тяжелого панкреонекроза, как правило, в течение непродолжительного времени постепенно приходят к норме.
Клинические проявления при заболеваниях pancreas у детей обычно развиваются чрезвычайно остро, что резко ограничивает время для дифференциально-диагностических мероприятий. Основная диагностика поражения органа возможна по так называемому «феномену уклонения ферментов», т. е. увеличению поступления ферментов, помимо естественного пути, в кровь и лимфу. Однако необходимо помнить, что при заболевании поджелудочной железы может быть и нормальное количество в крови одного из ферментов.
В случаях неотложной диагностики сложные способы обследования больного неприменимы, а пробы со стимулированием секреции противопоказаны.
Наиболее распространенными в детской практике являются методы исследования амилазы (диастазы) сыворотки крови и мочи, которые могут быть разделены на две группы: сахарифицирующие и декстринирующие. Сахарифицирующие основаны на определении сахара, образующегося из крахмала под воздействием амилазы крови, декстринирующие — на определении крахмала, оставшегося после воздействия амилазы крови. К первой группе относятся методы Энгельгардта, Герчука, и др.; ко второй — Вольгемута, Smith и Roe в модификации Уголева и др. Подробное описание методов приведено в различных специальных руководствах (Й. Тодоров; В. М. Глузкина, 1972, и др.), однако все авторы единодушны в своей оценке декстринирующих методов, как более точных. Нормальные цифры амилазы крови у детей — до 64 ЕВ (единиц Вольгемута), при этом обязательно одновременно определяется амилаза мочи (нормальное содержание также до 64 ЕВ). Исследование амилазы крови по Вольгемуту является весьма приблизительным методом и поэтому может применяться только при грубых нарушениях. С 1970 года для определения активности амилазы крови мы пользуемся методикой Smith — Roe — Уголева, в достоверности которой убедились на значительном опыте диагностики заболеваний поджелудочной железы. Кроме того, для определения средних величин активности амилазы в норме мы исследовали 78 детей разных возрастных групп с интеркуррентными заболеваниями.
Средние цифры активности амилазы у детей в возрасте от 2 до 5 лет составляют 9,0±0,42 Е, а у старшего возраста средние цифры соответствуют данным В. М. Глузкиной и составляют 15,1 ±0,67 Е.
При оценке результатов исследования необходимо учитывать, что однократное повышение амилазы крови и мочи не имеет важного значения. Необходимы неоднократные измерения в динамике в течение 1—2 сут. Тем не менее однократный подъем, особенно до высоких (более 19 Е) цифр, заставляет предположить заболевание поджелудочной железы и требует повторного обследования.
Повышение цифр амилазы крови и мочи возможно у больных с кишечной непроходимостью, поражением слюнных желез, перитонитом, нарушением выделительной функции почек (В. М. Глузкина; А. В. Смирнов, и др.). Это связано с тем, что большая часть амилазы, основным продуцентом которой является поджелудочная железа, попадает по выводным протокам в кишечник, и лишь небольшое количество — в кровоток, откуда происходит последующая экскреция слюнными железами, почками, кишечником. Следовательно, повышение уровня амилазы может происходить в результате препятствия оттоку панкреатического сока в двенадцатиперстную кишку, разрушения ацинарной ткани с массивным поступлением амилазы в кровоток, а также вследствие нарушения экскреции амилазы крой естественным путем (при этом амилаза крови повышается незначительно). В детской практике необходимо обращать большое внимание на возможность подъема амилазы на 128—256 ЕВ как на первое проявление эпидемического паротита и орхита. В продромальном периоде заболеваний этот симптом может быть единственным. При тяжелых септических заболеваниях и перитонитах аппендикулярного происхождения (обследовано по 20 детей в возрасте от 2 мес до 14 лет) мы ни разу не отмечали подъема активности амилазы. Расхождение полученных результатов с данными других авторов (Byrne, Boyd, 1957; И. Тодоров), которые наблюдали подъем амилазы при перитоните в 20% случаев, мы объясняем обязательным применением у наших больных продленной перидуральной анестезии в послеоперационном периоде, что предупреждало парез кишечника и снимало гипертензию в протоках pancreas.
Таким образом, подъем амилазной активности крови и мочи свидетельствует о попадании панкреатического сока в кровь и возможном поражении аципарной ткани железы. Простота и быстрота определения амилазы позволяют пользоваться этим тестом для достоверного суждения о внешнесекреторной функции поджелудочной железы.
Определение липазы для характеристики патологических изменений pancreas до сих пор не вошло в клиническую практику в связи со сложностью метода, однако некоторые авторы (В. А. Проценко, К. Д. Тоскин, Ю. Н. Колесников, 1968) рекомендуют это исследование при диагностике острых процессов в поджелудочной железе. Активность липазы (в крови) повышается несколько раньше, чем амилазы, и держится значительно дольше. Активность липазы мочи повышается медленнее. Для неотложной диагностики определение концентрации липазы крови и мочи у детей не применяется. В связи с длительным нахождением липазы в крови (после подъема ее уровня) исследование в динамике не отражает активности процесса. Однако при плановом обследовании ферментативной деятельности поджелудочной железы при подозрении на опухолевый процесс или хронический панкреатит этот метод диагностики в последнее время применяется все шире (А. В. Смирнов и др.).
Определение активности трипсина и его ингибитора до настоящего вермени не нашло применения в неотложной диагностике поражений поджелудочной железы, несмотря на кажущуюся органоспецифичность этого исследования, главным образом в связи с тем, что субстрат для его определения труднодоступен. Кроме того, при этом необходимо определять параллельно активность ингибитора трипсина, что занимает много времени и требует использования сложных биохимических методик, а получаемые результаты довольно спорны. Норма содержания трипсина в крови колеблется от 0 до 5 миллиединиц, активность ингибитора трипсина — 30—600 миллиединиц (А. Н. Шабанов и др., 1967).
Для уточнения нарушений функции поджелудочной железы необходимо проведение проб с нагрузками или стимуляцией pancreas. При этом представляет интерес ферментообразующая и секреторная функция железы, а также проходимость ее протока. Стимуляторами являются простигмин (прозерин), глюкоза и секретин. Пробы с препаратами, вызывающими нарушение оттока (морфин), у детей не применяются. Для проверки оттока поджелудочного сока в двенадцатиперстную кишку одновременно контролируется его выделение в кишку (общее количество, ферментативная активность) и уровень ферментов в крови и моче после стимуляции. Чаще всего в полученных жидкостях определяется уровень амилазы. Достоверность динамики сывороточных энзимов повышается, если исследуется не только амилаза, но и липаза, трипсин и ингибитор трипсина. Использование провоцирующих тестов противопоказано при подозрении на острые заболевания pancreas. Мы применяем пробы со стимуляцией только в тех случаях, когда предполагается хронический процесс в поджелудочной железе.
Техника проведения простигминового (прозеринового) теста. После введения ребенку подкожно прозерина в возрастной дозировке (0,1 мл 0,05% раствора на год жизни, после 10 лет—1,0 мл) производят исследование амилазы сыворотки крови через каждые 30 мин в течение 2 ч. При расстройствах оттока, но сохранении внешнесекреторной функции железы у некоторых детей наблюдается подъем амилазы во втором и третьем измерении.
При снижении ацинарной функции отмечается снижение уровня амилазы.
Метод «диастазных кривых» (при нагрузке сахарами) наиболее часто используется для определения функциональных возможностей поджелудочной железы у детей. (Л. В. Клименская, 1973). Это объясняется физиологическим характером раздражителя (глюкоза) и достаточно достоверным контролем за результатом обследования (определение изменения уровня амилазы). Исследование проводят так же, как и при исследовании сахарной кривой. При этом одновременно определяются экзокринная, эндокринная функции и возможное нарушение оттока панкреатического сока. Точность результатов можно значительно повысить, если перейти с сахарифицирующих методов определения амилолитической активности, которые рекомендует Л. В. Клименская, на декстринирующие (по Smith — Roe — Уголеву).
Техника обследования методом «диастазных кривы х». За несколько дней до обследования ребенок получает обычную диету без ограничения и излишних количеств глюкозы. При этом следует избегать пищи, богатой жирами.
Перед нагрузкой ставят путем венопункции аппарат капельного введения жидкости, берут кровь для первого определения амилазной активности и концентрации сахара, затем вводят физиологический раствор (3—5 капель в минуту) для предотвращения тромбирования иглы в ходе исследования. В дальнейшем повторно берут кровь на амилазную активность и концентрацию сахара каждые 30 мин в течение 3 ч. На 60-й минуте в ходе исследования ребенок выпивает еще такое же количество глюкозы.
Получаемые результаты отмечаются в виде графика, где ордината представляет концентрацию сахара крови или амилазную активность, а абсцисса — время взятия крови (рис. 10).

10. Патологические варианты гликемических кривых при хроническом панкреатите
у детей старше 7 лет. / — диабетоидная; 2 — двугорбая с отрицательным эффектом Штауба—Трауготта; 3 — плоская кривая; 4 — нормальная.
При оценке инсулярной активности поджелудочной железы необходимо учитывать, что в норме дети на глюкозную нагрузку реагируют не так, как взрослые.
У грудных детей в ответ на повторное введение глюкозы может повторно повыситься концентрация сахара в крови больше, чем при первом введении (отрицательный эффект Штауба — Трауготта). Дети до 7 лет также иногда дают при обследовании отрицательный эффект Штауба — Трауготта.
Некоторые авторы (Koecher, 1955) относят к патологии только случаи превышения второго зубца над первым более 20мг%.
Оценивая диастазную кривую, мы смогли отметить определенные варианты, которые объясняются, по всей вероятности, исходя из следующих данных. Подъем амилазы крови после первой нагрузки до высоких цифр и еще больший подъем при.
Повторной нагрузке происходит при достаточной ацинарной активности поджелудочной железы и нарушении оттока панкреатического сока вследствие нарушения проходимости на уровне отдельных протоков или сфинктера Одди (рис. 11, А). Снижение амилазной активности после первого введения глюкозы и подъем после второго введения до уровня, превышающего исходный и норму, указывает, по нашему мнению, на субкомпен-сированный процессе в поджелудочной железе, протекающий с сохранением ацинарной активности и некоторой задержкой оттока при нарушенной проницаемости клеточных мембран (рис. 11, Б). Последнее наблюдалось нами при недлительных процессах в поджелудочной железе и в дальнейшем часто приходило к норме. И, наконец, возможен вариант, при котором после первого и второго приема глюкозы амилазная (диастазная) кривая неудержимо стремится вниз, достигая 4—5 ЕА (рис. 11,6).

11. Патологические варианты диастазных кривых при хроническом панкреатите у детей. N — норма. Объяснения в тексте.
Мы оцениваем такую реакцию pancreas на стимуляцию глюкозой, как свидетельство значительного истощения ферментативной функции железы в результате дистрофических процессов в ацинарной ткани.
Достаточно достоверной пробой у детей, по нашему мнению, является так называемая крахмальная проба. Она основана на способности панкреатического фермента расщеплять крахмал до амилаз, которые поступают из кишечника в кровь. При нарушении амилолитической активности поджелудочного сока количество поступающих в кровь дисахаридов после нагрузки крахмалом уменьшено.
Техника проведения крахмальной пробы. Для сравнения накануне проводят исследование сахарной кривой с однократной нагрузкой. Больной получает натощак количество крахмала, растворенного в воде, равное количеству глюкозы, применяемому при исследовании гликемической кривой. Затем определяют сахар крови каждые 30 мин в течение 2— 2,5 ч. Этот тест считается положительным, если отношение количества сахара после приема глюкозы к количеству сахара после приема крахмала меньше 2 в своих максимальных величинах.

12. Результаты исследования сахарной кривой больной Е., 13 лет, при проведении нагрузки глюкозой (а) и крахмалом (б).
На рис. 12 даны графики исследования больной Е. (13 лет), через 1,5 года после перенесенного панкреонекроза, на которых наблюдается явное снижение амилолитической функции поджелудочной железы, что отражается в клиническом течении хронического панкреатита.
Исследование дуоденального сока при функциональной диагностике поджелудочной железы привлекает внимание педиатров сравнительной простотой получения материала при достаточной информативности результатов. Техника зондирования двенадцатиперстной кишки описана во всех руководствах по педиатрии. Следует подчеркнуть, что при заборе содержимого duodenum наиболее трудным и важным является получение чистого поджелудочного сока без примеси желчи. При исследовании обращают внимание на общий объем панкреатической секреции, бикарбонатную и амилазную активность сока. Рекомендуют исследовать также содержание липазы, трипсина и ингибитора.
В качестве стимулятора панкреатической секреции используют секретин. Мы не применяли этот препарат. Однако некоторые авторы с успехом использовали его у взрослых, отмечая достаточно постоянные результаты (А. А. Шелагуров; А. А. Шалимов, 1970, и др.). В детской практике применяют в качестве раздражителя 0,5% раствор соляной кислоты при зондировании двенадцатиперстной кишки натощак (Л. В. Клименская; Б. Я. Резник, Н. И. Коваль, 1973). После введения раствора соляной кислоты содержание ферментов определяют через 25 и 50 мин. В норме должно наблюдаться быстрое повышение активности ферментов, общего объема секрета и концентрации бикарбоната. При патологии, после введения раздражителя, изменения могут не наступить, либо происходит постепенное снижение концентрации ферментов. Это указывает на рубцовые процессы в паренхиме поджелудочной железы с нарушением ацинарной функции. Быстрое снижение концентрации ферментов на фоне первоначально нормального содержания часто свидетельствует о нарушениях проходимости панкреатического протока в связи со спазмом сфинктера Одди. При этом исследовании внешнесекреторной функции поджелудочной железы необходимо помнить о возможности нарушения образования эндогенного панкреозимина, в связи с чем отмечается низкая концентрация амилазы в дуоденальном соке. 3. А. Спасская и С. В. Косарева (1977) считают, что у детей более информативной является проба с панкреозимин-холецистокинином.
Исследование назначают натощак. Препарат вводят внутривенно из расчета 1 ед. на 1 кг массы больного. Затем определяют активность амилазы крови по Рой—Смит—Уголеву (2 раза через каждый час). Параллельно исследуют амилазу панкреатического сока каждые 20 мин в течение первого часа. При нормальной функции поджелудочной железы активность амилазы крови повышается до 26,9±2,6Е, в дуоденальном содержимом до 3418± 777,5 Е.
Оценивая результаты проб, необходимо учитывать возрастные варианты количества секрета и содержания ферментов в поджелудочном соке.
Варианты функциональной диагностики поджелудочной железы не ограничиваются выше изложенными. Путем подбора соответствующих раздражителей и контроля за ответом железы в виде ферментемии или изменениями в дуоденальном содержимом можно представить себе в каждом отдельном случае, какое поражение pancreas превалирует у обследуемого ребенка.
Источник