Липолитической функции поджелудочной железы
Государственное
бюджетное образовательное учреждение
высшего профессионального образования
«Северо – Осетинская государственная
медицинская академия» Министерства
здравоохранения и социального развития
Российской Федерации.
Кафедра госпитальной
хирургии с онкологией
Острый
панкреатит
МЕТОДИЧЕСКАЯ РАЗРАБОТКА ДЛЯ СТУДЕНТОВ
5-6 КУРСОВ ЛЕЧЕБНОГО, ПЕДИАТРИЧЕСКОГО И
МЕДИКО-ПРОФИЛАКТИЧЕСКОГО ФАКУЛЬТЕТОВ
ПО ХИРУРГИИ
Составители
: проф.,
д.м.н. Тотиков В.З., асс. Калицова М.В.,
асс. Тотиков
З.В., асс. Медоев В.В., асс. Зураев К.Э.
ВЛАДИКАВКАЗ 2012г.
Рецензенты:
Доктор медицинских наук., профессор
Мильдзихов Г.Б.
Доктор медицинских наук., профессор
Хутиев Ц.С.
Утверждено
на заседании ЦКУМС ГБОУ ВПО СОГМА
Минздрава России
Протокол
№ 7 от 07.06.2013 года
ВВЕДЕНИЕ.
Острый
панкреатит– асептическое воспаление
поджелудочной железы демаркационного
характера, в основе которого лежат
процессы некробиоза панкреатоцитов и
ферментной аутоагрессии с последующим
развитием некроза, дегенерации железы
и присоединением вторичной инфекции.
Среди
острых заболеваний органов брюшной
полости острый панкреатит занимает
особое положение по своей природе и
тяжести страдания. Еще 25 лет тому назад
острый панкреатит составлял 0,5-1 % от
всех острых хирургических
заболеваний органов брюшной полости.
В настоящее время его частота возросла
в 10-15 раз. В группе хирургических
заболеваний, требующих срочного
стационарного лечения, острый панкреатит
почастоте занимает третье место
после острого аппендицита и острого
холецистита.
Несмотря
на определенные успехи в лечении
заболевания, сохраняется высокая
летальность, которая составляет 4–19 %,
а при деструктивных, особенно тяжелых
формах – 20-80%, послеоперационная
летальность
составляет около 20,9%. Доля инфекционных
осложнений среди причин смерти больных
с деструктивным панкреатитом составляет
около 80%.
1
. АНАТОМИЯ И ФИЗИОЛОГИЯ ПОДЖЕЛУДОЧНОЙ
ЖЕЛЕЗЫ.
Поджелудочная железа (рancreas) представляет
собой продолговатый орган, эмбриологически
относящийся к брюшной полости, но
находящийся забрюшинно и лежащий почти
поперек задней стенки брюшной полости
в верхнем ее этаже. Она располагается
кпереди от позвоночного столба на уровне
L1позади желудка,
простираясь от двенадцатиперстной
кишки до селезенки (рис. 1).
Располагаясь забрюшинно,
она тесно соседствует с забрюшинными
органами и сосудами: правымипочечными
артерией и веной, начальным отделом
воротной вены, верхними брыжеечными
сосудами, аортой и начальным отделом
грудного лимфатического протока,
селезеночной и нижней брыжеечной венами,
солнечным нервным сплетением, левой
почкой и надпочечником.
Поджелудочная железа — небольшой орган.
Масса ее составляет 70-80 граммов, длина
от 10 до 23 см (в среднем 16-17 см), ширина
от 3 до 9 см, толщина, в зависимости от
отдела, – 2-3 см.
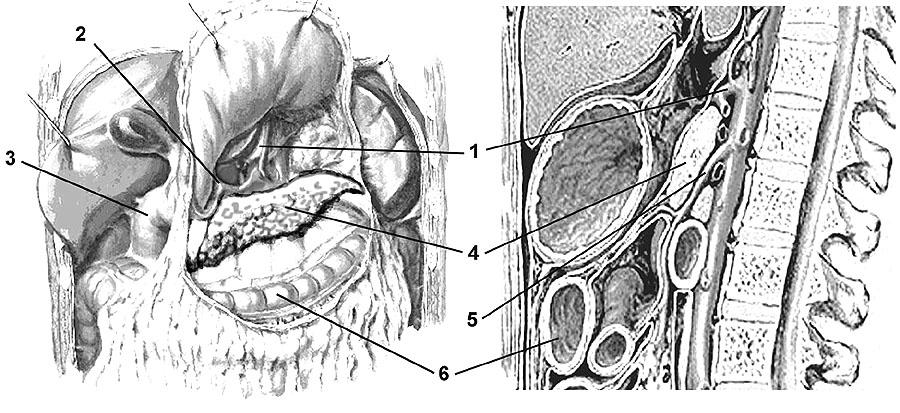
Рис. 1. Топографическая
анатомия поджелудочной железы.
А — Верхний этаж
брюшной полости (желудок отведен кпереди
и кверху.
Б — Сагиттальный
срез верхней половины брюшной полости
по средней линии.
1.
Чревный ствол. 2. Воротная вена. 3.
Двенадцатиперстная кишка.
4.
Поджелудочная железа. 5. Верхняя брыжеечная
артерия.
6.
Ободочная кишка.
Поджелудочная железа имеет три четко
выраженных отдела: головку, тело и хвост
(рис. 2). Строение железы дольчатое. Каждая
долька имеет свой проток; соединяясь
эти протоки образуют главный панкреатический
проток (вирсунгов проток). Длина его в
среднем 20 см, диаметр – 7,2 мм. Дольковые
протоки головки поджелудочной
железы сливаются во второй (добавочный)
ее проток, имеющий название санториниева
протока. Приблизительно в каждом пятом
случае вирсунгов и санториниев протоки
не связаны между собой. Оба протока
впадают в двенадцатиперстную кишку.
Вирсунгов проток чаще всего впадает
совместно с общим желчным протоком
через большой дуоденальный сосок
(Vateri) (рис. 3 а, в). При этом
может быть выражена ампула фатерова
соска (рис. 3 в). В редких случаях главный
панкреатический проток впадает
непосредственно в общий желчный проток
(рис. 3 б) или имеет самостоятельное место
впадения в двенадцатиперстную кишку
(рис. 3 г). Санториниев проток впадает в
двенадцатиперстную кишку через малый
дуоденальный сосок, расположенный на
2,0 – 2,5 см. проксимальнеефатерова
соска. Примерно у 8% людей добавочный
проток отсутствует.
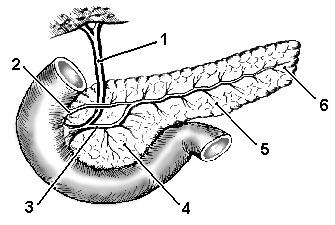
Рис.
2. Отделы и протоки поджелудочной железы:
1. Общий желчный
проток. 2. Дополнительный панкреатический
проток (санториниев). 3. Главный
панкреатический проток (вирсунгов). 4.
Головка поджелудочной железы. 5. Тело
поджелудочной железы. 6. Хвост поджелудочной
железы.
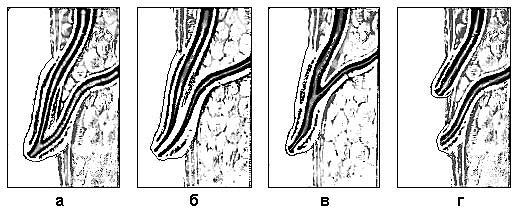
Рис. 3. Схемы вариантов
впадения в двенадцатиперстную кишку
общего желчного и главного панкреатического
протоков.
Фатеров сосок имеет эффективную
гладкомышечную сфинктерную систему
(сфинктер Одди), включающую три сфинктера:
общий для панкреатического и общего
желчного протоков и два отдельных для
каждого из них. Благодаря тонкой нервной
и гормональной регуляции, общий сфинктер
контролирует порционный выброс в
двенадцатиперстную кишку панкреатического
секрета и желчи.
Собственный
сфинктер панкреатического протока
препятствует забросу (рефлюксу) в него
желчи и дуоденального содержимого.
Создается градиент давления в протоках.
В общем желчном протоке нормальное
давление составляет 7 — 17 мм. рт. ст., а в
панкреатическом – от 15 до 30 мм. рт. ст..
Спереди
поджелудочная железа покрыта брюшиной,
которую иногда неправильно называют
капсулой. Капсула у железы действительно
есть. Она очень тонкая (42-63 мкм.) и окружает
каждую дольку, продолжаясь во внутриорганные
прослойки. Кроме того, железа имеет
тоненькую фасцию, которая сверху, снизу
и сзади отделяет орган от окружающей
его рыхлой забрюшинной жировой клетчатки.
Фасция не выражена на передне-нижней
поверхности и в области хвоста. Именно
поэтому при остром панкреатите
экссудат часто распространяется книзу
и влево — к брыжейке ободочной кишки и
параколической клетчатке слева, вызывая
тяжелый целлюлит (парапанкреатит).
Поджелудочная
железа не имеет собственных крупных
артериальных сосудов. Она кровоснабжается
многочисленными ветвями от артерий
других органов: печеночной, селезеночной
и верхней брыжеечной артерий (рис. 4).
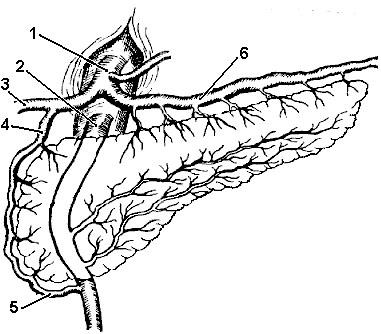
Рис. 4. Кровоснабжение
поджелудочной железы:
1. Чревный ствол..
2. Верхняя брыжеечная артерия. 3 Печеночная
артерия. 4. Верхняя панкреатодуоденальная
артерия. 5. Нижняя панкреатодуоденальная
артерия. 6. Селезеночная артерия
—
7 —
Источники кровоснабжения разные для
головки, тела и хвоста поджелудочной
железы. Головку снабжают верхняя и
нижняя панкреатодуоденальные артерии
(aa. рancreaticoduodenalissuperioretinferior).Arteriapancreaticoduodenalissuperiorотходит от печеночной артерии и делится
на переднюю и заднюю.
Arteria pancreaticoduodenalis inferior отходит
от a. mesenterica superior и
также имеет
переднюю и заднюю
ветви. Эти артерии окружают головку
поджелудочной железы, образуя артериальные
дуги. Тело и хвост поджелудочной железы
кровоснабжаются вариантными ветвями
от селезеночной артерии.
В
енозный отток от поджелудочной
железы осуществляется в систему воротной
вены (v.portae).
Вены впадают или непосредственно в
воротную вену, или в селезеночную и
верхнюю брыжеечную вены, идущие рядом
с одноименными артериями (рис. 5).
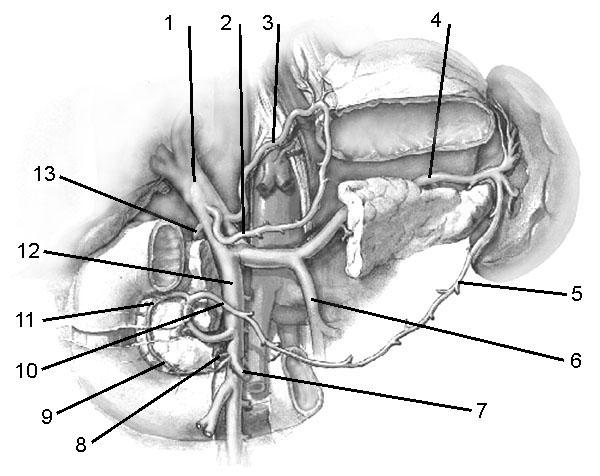
Рис. 5. Венозная
система поджелудочной железы.
1. Воротная вена.
2. Правая желудочная вена. 3. Левая
желудочная вена. 4. Селезеночная вена.
5. Левая желудочносальниковая вена. 6.
Нижняя брыжеечная вена. 7. Средняя
толстокишечная вена. 8. Задняя нижняя
поджелудочнодвенадцатиперстнокишечная
вена. 9. Передняя нижняя
поджелудочнодвенадцатиперстнокишечная
вена 10. Правая желудочно-сальниковая
вена. 11. Передняя верхняя
панкреатодвенадцатиперстно-кишечная
вена. 12. Верхняя брыжеечная вена. 13.
Задняя верхняя панкреатодвенадцатиперстнокишечная
вена.
От головки венозный отток происходит
через переднюю и заднюю верхние
панкреатодуоденальные вены в
супрадуоденальную часть воротной вены.
Кроме того, от головки венозная кровь
оттекает в переднюю нижнюю
панкреатодуоденальную вену (v.pancreatiсoduodenalisanteriorinferior)
и в правуюv.gastroepiploica,
которая совместно сv.colicaedextraeобразует общий ствол,
именуемыйv.gastrocolicaили стволом Генле. Этот ствол впадает
в верхнюю брыжеечную вену (v.mesentericasuperior)
у нижнего края поджелудочной железы на
границе головки и тела. От тела
поджелудочной железы дренаж венозной
крови также осуществляется черезv.pancreatiсoduodenalisposteriorinferiorнепосредственно вv.mesentericasuperior,
иногда с первой тонкокишечной веной.
От тела и хвоста поджелудочной железы
отходят многочисленные венозные ветви,
впадающие в селезеночную и верхнюю
брыжеечную вены.
В
патогенезе и течении заболеваний
поджелудочной железы большое значение
имеет ее лимфатическая система. Огромна
ее роль в секреции и распространении
панкреатических ферментов. Лимфатические
капилляры образуют трехмерные сети
вокруг панкреатических ацинусов и
впадают в лимфатические сосуды, образующие
в толще органа сплетения. Лимфоотток в
основном происходит через 6 отводящих
лимфатических сосудов, несущих лимфу
в панкреатодуоденальные, верхние
панкреатические, селезеночные и нижние
панкреатические лимфатические узлы
(рис. 6).
Конечными
коллекторами являются чревные и верхние
брыжеечные лимфатические узлы. При
затруднении оттока секрета поджелудочной
железы по ее протокам, возможно его
распространение по лимфатической
системе, что приводит к быстрому повышению
концентрации панкреатических ферментов
в лимфе и крови. Некоторые лимфатические
капилляры, тесно прилегая к секреторным
клеткам и ацинусам, минуя внутриорганную
лимфатическую сеть, впадают в начальный
отдел грудного протока. Кроме того,
лимфа от поджелудочной железы может
через коллатерали оттекать в левую
половину грудной клетки. С этим связывают
частое развитие левосторонних плевритов
при остром панкреатите.
Иннервация
поджелудочной железы в основном
осуществляется левым блуждающим нервом
и постганглионарными волокнами левых
чревных нервов, идущими от селезеночного,
печеночного, верхнего брыжеечного и
чревного сплетений. В толще поджелудочной
железы образуется панкреатическое
сплетение, в состав которого входят
внутриорганные нервные узлы и стволы.
Окончания нервов содержат хемо- и
барорецепторы.
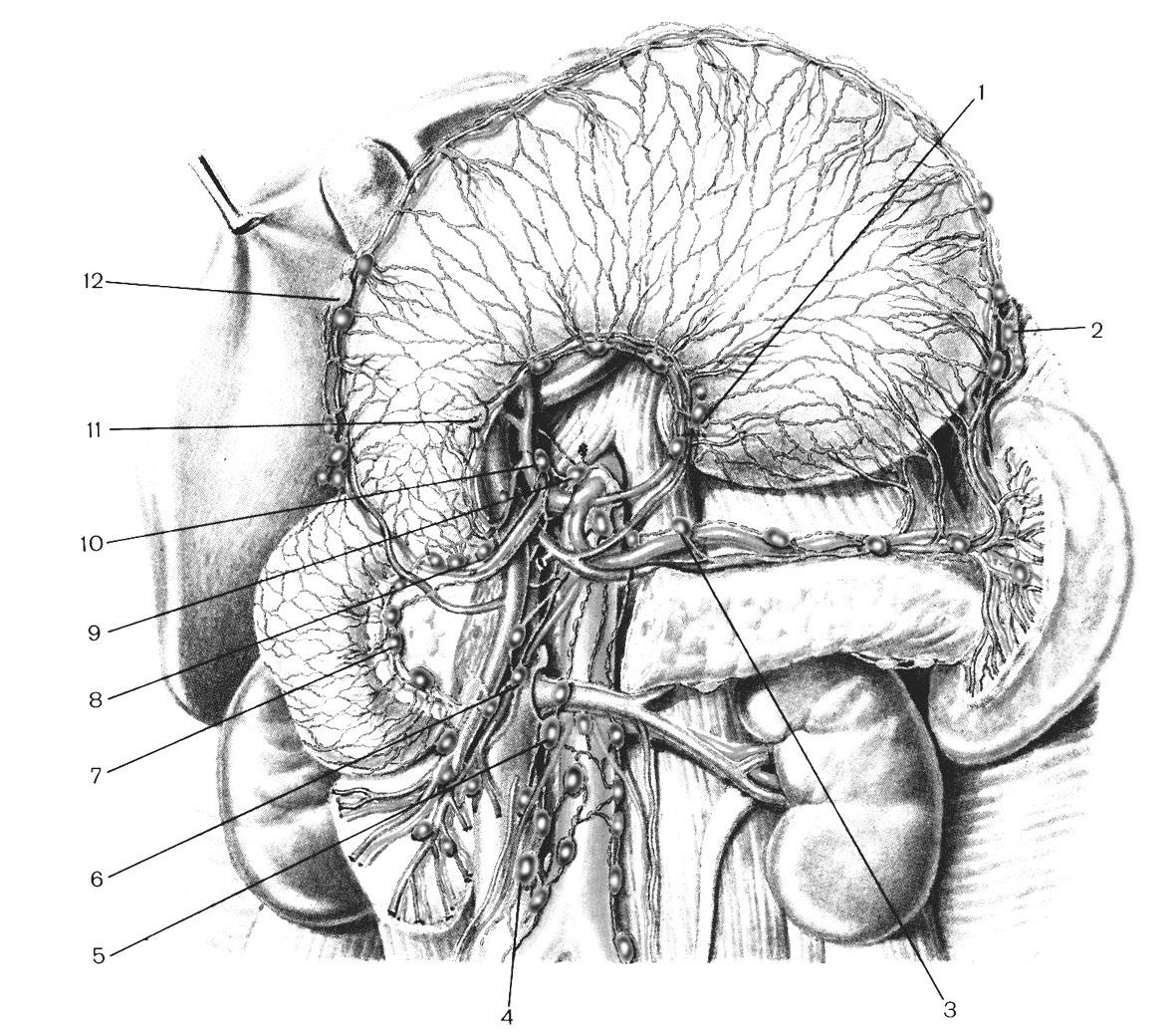
Рис. 6. Лимфатические
узлы поджелудочной железы.
1. Желудочные
(левые). 2. Желудочно-сальниковые (левые).
3. Верхние панкреатические. 4. Поясничные
5. Нижние брыжеечные. 6. Верхние брыжеечные.
7. Панкреатодуоденальные. 8. Пилорические.
9. Чревные. 10. Печеночные. 11. Желудочные
(правые). 12. Желудочно-сальниковые
(правые).
Поджелудочная
железа – единственный орган, где не
проявляется антагонистическое влияние
симпатической и парасимпатической
нервной систем: и блуждающий, и чревный
нервы являются для нее секреторными.
Состав панкреатического секрета не
меняется при раздражении каждого из
них. Широкие нервные связи поджелудочной
железы обусловливают характерную
иррадиацию болей при остром панкреатите.
Поджелудочная
железа выполняет две основные
физиологические функции: экзокринную
и эндокринную. Экзокринная (внешнесекреторная)
функция осуществляется благодаря
секреции и выделению в двенадцатиперстную
кишку сока, содержащего набор ферментов.
Эти ферменты способны лизировать все
основные группы пищевых полимеров.
Эндокринная
(внутрисекреторная) функция поджелудочной
железы заключается в выделении в кровь
ряда полипептидных гормонов, регулирующих
ассимиляцию некоторых пищевых ингредиентов
и метаболические процессы в организме.
Осуществляя свои функции, поджелудочная
железа участвует в деятельности различных
органов и систем, которая нарушается
при ее заболеваниях, в частности — при
остром панкреатите.
Основной внешнесекреторной структурной
единицей поджелудочной железы является
долька, образованная многочисленными
ацинусами. Особенностью секреторной
деятельности ацинарного аппарата
поджелудочной железы является
непрерывность функции ацинусов,
обеспечиваемая дискретной и асинхронной
функцией отдельных клеток. Таким образом,
поддерживается непрерывность и
“неистощимость” секреции дольки
поджелудочной железы. 20% общей массы
поджелудочной железы приходится на
ферменты. При массе 80-100 г. орган продуцирует
в сутки 1,5-2 литра сока поджелудочной
железы, в состав которого входят 15
ферментов. Процесс секреции вызывает
потерю до 20% суммарного белка, содержащегося
в железе, который через 5-6 часов после
пика выделительной активности полностью
восстанавливается.
1 .
.
Липаза
1.-амилаза.
2.
Фосфолипазы А и В
3.
Холестероэстераза
4.
Липопротеинлипаза
5.
Эстеразы



Экзопептидазы
1.
Карбоксипептидазы А и Б
2.
Аминопептидазы
Эндопептидазы
Нуклеазы
1.
Трипсин
1. Рибонуклеазы
2.
Химотрипсин
2. Дезоксирибонуклеазы
3.
Эластаза
4.
Коллагеназа
5.
Промежуточная эндопептидаза
Из
всех синтезируемых поджелудочной
железой ферментов наибольшее значение
имеют протеолитические ферменты –
протеазы. Они участвуют в пищеварении,
а также обладают кининогеназным
действием. Они вызывают образование
вазоактивных полипептидов (кининов) из
плазменных и тканевых кининогенов.
Кининовая система осуществляет
гуморальную регуляцию гемодинамики,
свертывания крови и фибринолиза,
секреторного процесса и функции почек.
Липаза секретируется в активном виде
и осуществляет гидролиз жиров. Максимальная
активность липазы наблюдается при рН
7,0-8,0 в присутствии желчных кислот.
Фосфолипазы выделяются в виде неактивных
энзимогенов и активируются трипсином.
Гликолитический фермент -амилаза
гидролизируетL-связи
углеводных цепей таким образом, что в
итоге образуется смесь глюкозы и
мальтозы.
Ферментный
состав панкреатического сока адаптирован
к количеству и качеству принимаемой
пищи, зависит от режима и характера
питания, соотношения животной и
растительной пищи. На секреторную
активность поджелудочной железы
оказывают влияние пищевые ингредиенты.
Голодание
приводит к снижению объема сока и
концентрации в нем ферментов. Прием
пищи стимулирует сокоотделение.
Кроме ферментов, секрет поджелудочной
железы содержит 98,7% воды, ионы бикарбоната
НСО2-и хлора Cl-.
Суммарная концентрация этих ионов
обычно постоянна. Основные катионы К+иNa+. Их концентрация
соответствует таковой во внеклеточной
жидкости. Сок поджелудочной железы
изотоничен с плазмой крови и имеет
щелочную реакцию.
В
панкреатическом соке обнаруживаются
также аминокислоты и сиаловые кислоты,
содержание которых определяется
состоянием поджелудочной железы. В
небольшом количестве содержатся
серотонин и гистамин.
Внешнесекреторный
аппарат поджелудочной железы продуцирует
также целый ряд биологически активных
веществ, играющих важную роль в регуляции
обменно-трофических процессов, влияющих
на кровообращение и функциональную
активность тонкой кишки.
Эндокринная функция поджелудочной
железы обеспечивается выработкой
гормонов клетками панкреатических
островков Лангерганса: -клетки
продуцируют глюкагон,-клетки
– инсулин,-клетки
– соматостатин,PР-клетки
– панкреатический полипептид.
Глюкагон
снижает объем сока и секрецию ферментов
и не влияет на секрецию электролитов.
Инсулин стимулирует секрецию ферментов,
не влияет на выделение воды и бикарбоната.
Панкреатический полипептид ингибирует
секрецию ферментов. Кроме того, на
секрецию поджелудочной железы оказывают
влияние гормоны гипофиза, щитовидной
и паращитовидной желез, надпочечников.
Стимуляторами
панкреатической секреции являются
дофамин; кальций, магний и их соли; соли
желчных кислот, жиры, белки и продукты
их распада; гастрин, простогландин Е. К
ингибиторам секреции относятся
кальцитонин, вазопрессин, адреналин и
норадреналин, антихолинергические
вещества, внутривенно введенная глюкоза.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Поджелудочная железа (Pancreas) — железа двойной функции: внешнесекреторной и внутрисекреторной. Внешнесекреторная функция заключается в синтезе и выделении в двенадцатиперстную кишку сока, содержащего пищеварительные ферменты и электролиты, внутрисекреторная — в синтезе и выделении в кровь гормонов.
Внешнесекреторная часть железы сильно развита и составляет более 95 % ее массы. Она имеет дольчатое строение и состоит из альвеол (ацинусов) и выводных протоков. Основная масса ацинусов (железисто-пузырьковидные концевые отделы) представлена панкреатическими клетками — панкреацитами — секретируемыми клетками.
Внутрисекреторная часть железы представлена островками Лангерганса, которые составляют около 30 % массы железы. Различают несколько видов островков Лангерганса по способности секретировать полипептидные гормоны: Аклетки продуцируют глюкогон, В-клетки — инсулин, D-клетки — самостатин. Основную массу островков Лангерганса (около 60 %) составляют В-клетки.
Поджелудочная железа лежит в брыжейке двенадцатиперстной кишки, на печени, разделяясь на правую, левую и среднюю доли. Проток поджелудочной железы открывается в двенадцатиперстную кишку самостоятельно или вместе с желчным протоком. Иногда встречается добавочный проток, который впадает в двенадцатиперстную кишку самостоятельно. Иннервируется поджелудочная железа симпатическими и парасимпатическими нервами (п. vagus).
У собак железа длинная, узкая, красноватого цвета, образует более объемистую левую ветвь и более длинную правую ветвь, достигающую почек. Поджелудочный проток открывается в двенадцатиперстную кишку вместе с желчным протоком. Иногда встречается добавочный проток. Абсолютная масса железы 13-18 г.
У крупного рогатого скота поджелудочная железа располагается вдоль двенадцатиперстной кишки от 12го грудного до 2-4го поясничного позвонка, под правой ножкой диафрагмы, частично на лабиринте ободочной кишки. Состоит из поперечной и правой продольной ветвей, соединяющихся под углом в правой стороне. Выводной проток открывается обособленно от желчного протока на расстоянии 30-40 см от него (у овец вместе с желчным протоком). Абсолютная масса железы у крупного рогатого скота 350-500 г, у овец 50-70 г.
У лошадей на поджелудочной железе различают среднюю часть — тело, прилежащее к воротному изгибу двенадцатиперстной кишки. Левый конец железы, или хвост, длинный и узкий, достигает слева слепого мешка желудка, соединяясь с ним, селезенкой и левой почкой. Правый конец железы, или головка, доходит до правой почки, слепой и ободочной кишки. Поджелудочный проток открывается вместе с печеночным. Иногда встречается дополнительный проток. Цвет железы желтоватый, абсолютная масса до 250-350 г.
У свиней на железе различают среднюю, правую и левую доли. Через среднюю долю проходит воротная вена печени. Железа лежит под двумя последними грудными и двумя первыми поясничными позвонками. Проток один, открывается на 13-20 см дистальнее устья желчного протока. Абсолютная масса железы 150 г.
Внешнесекреторная (экзогенная) функция поджелудочной железы. Основной продукт внешнесекреторной функции поджелудочной железы — пищеварительный сок, который содержит 90 % воды и 10% плотного осадка. Плотность сока 1,008-1,010; рН 7,2-8,0 (у лошадей 7,30-7,58; у крупного рогатого скота 8). В состав плотного осадка входят белковые вещества и минеральные соединения: бикарбонат натрия, хлорид натрия, хлорид кальция, фосфорнокислый натрий и др.
Сок поджелудочной железы содержит протеолитические и нуклеолитические ферменты (трипсин, хемотрипсин, карбоксипептидазы, эластазу, нуклеазы, аминопептидазу, коллагеназу, дипептидазу), амилолитические ферменты (аамилазу, мальтазу, лактазу, инвертазу) и липолитические ферменты (липазу, фосфолипазу, холинэстеразу, карбоксиэстеразу, моноглицеридлипазу, щелочную фосфатазу). Трипсин расщепляет белки до аминокислот и выделяется в виде неактивного трипсиногена, который активируется ферментом кишечного сока энтерокиназой. Химотрипсин расщепляет белки и полипептиды до аминокислот и выделяется в форме неактивного химотрипсиногена; активируется трипсином. Карбоксиполипептидазы действуют на полипептиды, отщепляя от них аминокислоты. Дипептидазы расщепляют дипептиды на свободные аминокислоты. Эластаза действует на белки соединительной ткани — эластин, коллаген. Протаминаза расщепляет протамины, нуклеазы — нуклеиновые кислоты на мононуклеотиды и фосфорную кислоту.
При воспалении поджелудочной железы, аутоиммунных процессах протеолитические ферменты становятся активными уже в самой железе, вызывая ее разрушение. а-Амилаза расщепляет крахмал и гликоген до мальтозы; мальтаза — мальтозу до глюкозы; лактаза расщепляет молочный сахар на глюкозу и галактозу (она имеет существенное значение в пищеварении молодняка), инвертаза — сахарозу на глюкозу и фруктозу; липаза и другие липолитические ферменты расщепляют жиры на глицерин и жирные кислоты. Липолитические ферменты, в частности липаза, секретируются в активном состоянии, но расщепляют только жир, эмульгированный желчными кислотами. Амилазы, также как и липазы, в соке поджелудочной железы находятся в активном состоянии.
Из электролитов в соке поджелудочной железы содержатся натрий, калий, хлор, кальций, магний, цинк, медь и значительное количество бикарбонатов, обеспечивающих нейтрализацию кислого содержимого двенадцатиперстной кишки. Тем самым создается оптимальная среда для активных ферментов.
Доказано, что помимо перечисленного выше действия сок поджелудочной железы обладает свойством регуляции микробной ассоциации в двенадцатиперстной кишке, оказывая определенное бактерицидное действие. Превращение поступления в кишечник панкреатического сока ведет к усиленному бактериальному росту в проксимальном отделе тонкого кишечника у собак.
Эндокринная (гормональная) функция поджелудочной железы. Важнейшими гормонами поджелудочной железы являются инсулин, глюкогон и соматостатин.
Инсулин образуется в Вклетках из предшественника — проинсулина. Синтезируемый проинсулин поступает в аппарат Гольджи, где расщепляется на молекулу Спептида и молекулу инсулина. Из аппарата Гольджи (пластинчатый комплекс) инсулин, Спептид и частично проинсулин поступают в везикулы, где инсулин связывается с цинком и депонируется в таком состоянии. Под влиянием различных стимулов инсулин освобождается от цинка и поступает в прекапиллярное пространство. Основным стимулятором секреции инсулина служит глюкоза: при ее повышении в крови усиливается синтез инсулина. В определенной степени этим свойством обладают аминокислоты аргинин и лейцин, а также глюкогон, глетрин, секретин, глюкокортикоиды, соматостатин, никотиновая кислота. Инсулин в крови находится в свободном и связанном с белками плазмы состоянии. Распад инсулина происходит в печени под влиянием глютатионтрансферазы и глютатионредуктазы, в почках под влиянием инсулиназы, в жировой ткани под влиянием протеолитических ферментов. Проинсулин и Спептид тоже подвергаются дегидратации в печени. Его биологическое действие обусловлено способностью связываться со специфическими рецепторами клеточной цитоплазматической мембраны.
Инсулин усиливает синтез углеводов, белков, нуклеиновых кислот и жира. Он ускоряет транспорт глюкозы в клетки инсулинозависимых тканей (печень, мышцы, жировая ткань), стимулирует синтез гликогена в печени и подавляет глюконеогенез (образование глюкозы из неуглеводных компонентов), гликогенолиз (распад гликогена), что в конечном итоге ведет к снижению уровня сахара в крови. Этот гормон ускоряет транспорт аминокислот через цитоплазматическую мембрану клеток, стимулирует синтез белка. Инсулин участвует в процессе включения жирных кислот в триглицериды жировой ткани, стимулирует синтез липидов и подавляет липолиз (распад жира).
В регуляции синтеза белка и утилизации углеводов вместе с инсулином участвуют кальций и магний. Концентрация инсулина в крови человека 15-20 мкЕД/мл.
Глюкогон — полипептид, секреция которого регулируется глюкозой, аминокислотами, гастроинтестинальными гормонами (панклеозимин) и симпатической нервной системой. Секреция глюкогона усиливается при снижении в крови сахара, СЖК, раздражении симпатической нервной системы, а угнетается при гипергликемии, повышении уровня СЖК, соматостатина. Под влиянием глюкогона стимулируется глюконеогенез, ускоряется распад гликогена, т. е. увеличивается продукция глюкозы. Под действием глюкогона ускоряется синтез активной формы фосфорилазы, участвующей в образовании глюкозы из неуглеводных компонентов (глюконеогенез). Глюкогон способен связываться с рецепторами адипацитов (клеток жировой ткани), способствуя распаду триглицеридов с образованием глицерина и СЖК. Глюконеогенез сопровождается не только образованием глюкозы, но и промежуточных продуктов обмена веществ — кетоновых тел, развитием кетоацидоза. Содержание в плазме крови глюкогона у человека составляет 50-70пг/мл. Концентрация этого гормона в крови увеличивается при голодании (голодный кетоз у овец), хронических заболеваниях печени.
Соматостатин — гормон, основной синтез которого осуществляется в гипоталамусе, а также в D-клетках поджелудочной железы. Соматостатин подавляет секрецию СТГ, АКТГ, ТТГ, гастрина, глюкогона, инсулина, ренина, секретина, вазоактивного желудочного пептида, желудочного сока, панкреатических ферментов и электролитов. Содержание соматостатина в крови повышается при сахарном диабете I типа, D-клеточной опухоли поджелудочной железы (соматостатиноме). Говоря о гормонах поджелудочной железы, следует отметить, что энергетический баланс в организме поддерживается сплошными биохимическими процессами, в которых непосредственное участие принимают инсулин, глюкогон и частично соматостатин. Так, во время голодания уровень в крови инсулина снижается, а глюкогона повышается, усиливается глюконеогенез. Благодаря этому поддерживается минимальный уровень глюкозы в крови. Усиление липолиза сопровождается повышением в крови СЖК, которые используются сердечной и другими мышцами, печенью, почками в качестве энергетического материала. В условиях гипогликемии источником энергии становятся и кетокислоты.
Нейроэндокринная регуляция функции поджелудочной железы. Деятельность поджелудочной железы находится под влиянием парасимпатической (n. vagus) и симпатической (чревные нервы) нервной системы, гипоталамогипофизарной системы и других желез внутренней секреции. В частности, блуждающий нерв играет определенную роль в регуляции ферментообразования. Секреторные волокна входят также в состав симпатических нервов, иннервирующих поджелудочную железу. При стимуляции отдельных волокон блуждающего нерва с усилением сокоотделения происходит и его торможение. Основоположником отечественной физиологии И. П. Павловым доказано, что отделение поджелудочного сока начинается при виде корма или раздражении рецепторов полости рта и глотки. Этот феномен необходимо учитывать в случаях назначения голодной диеты при остром панкреатите у собак, кошек и других животных, не допуская их зрительного и обонятельного контакта с кормом.
Наряду с нервной происходит и гуморальная регуляция функции поджелудочной железы. Поступление соляной кислоты в двенадцатиперстную кишку вызывает секрецию поджелудочного сока даже после перерезки блуждающих и чревных (симпатических) нервов и разрушения продолговатого мозга. Это положение лежит в основе назначения медикаментов, снижающих секрецию поджелудочного сока при остром панкреатите. Под влиянием соляной кислоты желудочного сока, поступающего в кишечник, из клеток слизистой оболочки тонкой кишки выделяется просекретин. Соляная кислота активирует просекретин, превращая его в секретин. Всасываясь в кровь, секретин действует на поджелудочную железу, усиливая выделение ею сока: одновременно он тормозит функцию обкладочных желез, чем препятствует чрезмерно интенсивной секреции соляной кислоты железами желудка. Секретин в физиологическом отношении является гормоном. Под влиянием секретина образуется большое количество поджелудочного сока, бедного ферментами и богатого щелочами. Учитывая эту физиологическую особенность, лечение острого панкреатита направлено на снижение секреции соляной кислоты в желудке, подавление активности секретина.
В слизистой оболочке двенадцатиперстной кишки образуется также гормон панкреозимин, который усиливает образование ферментов в поджелудочном соке. Подобное действие оказывают гастрин (образуется в желудке), инсулин, соли желчных кислот.
Тормозящее влияние на секрецию панкреатического сока оказывают нейропептиды — гастроингибирующий полипептид (ГИП), панкреатический полипептид (ПП), вазоактивный интерстинальный полипептид (ВИП), а также гормон соматостатин.
При лечении плотоядных животных с нарушением внешнесекреторной функции поджелудочной железы необходимо иметь в виду, что на молоко выделяется мало сока, на мясо, черный хлеб — много. При кормлении мясом выделяется много трипсина, при кормлении молоком — много липазы и трипсина.
Источник vetclub.ru
Источник


