Мед при некрозе поджелудочной железы
Общие правила
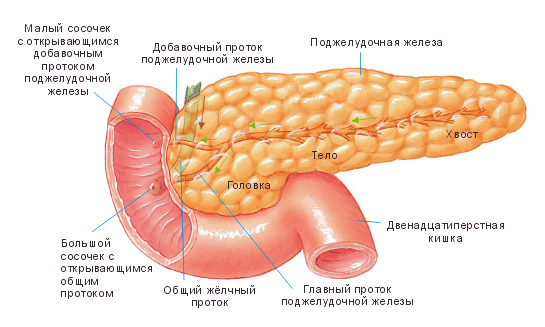
Панкреонекроз представляет собой одну из форм острого/хронического панкреатита для которого характерны выраженные деструктивные процессы в ткани поджелудочной железы. Различают:
- асептический неосложненный панкреонекроз (острый некротический);
- асептический осложненный мелкоочаговый панкреонекроз (инфильтративно-некротический);
- инфицированный крупноочаговый панкреонекроз (гнойно-некротический).
Деструктивные формы панкреатита являются наиболее сложными формами заболевания и развиваются у 30-35% пациентов с воспалением поджелудочной железы. Особую опасность представляет инфицированный некроз поджелудочной железы, являющийся субстратом для развития тяжелых гнойных осложнений (флегмона забрюшинного пространства, панкреатогенный абсцесс, гнойный перитонит). Летальность при осложненных формах панкреонекроза достигает 25-40%. Инфицирование очагов некроза поджелудочной железы обусловлено, главным образом, транслокацией микрофлоры кишечника и является чаще всего полимикробным (кишечная палочка, клебсиела, энтеробактерии, протей, энтерококки).
Лечебная тактика определяется преимущественно формой заболевания. Так, если при остронекротической/инфильтративно-некротической форме ведущее значение отводится консервативной терапии и в значительно меньшей степени — операционному вмешательству, то при гнойно-некротической форме основным подходом к лечению является хирургическая операция. Правильно организованное питание при панкреонекрозе является неотъемлемой и важнейшей составляющей консервативной терапии.
Диета при панкреонекрозе поджелудочной железы базируется на лечебном Столе №5П (ее вариантах) и основывается на щажении поджелудочной железы от различных негативных факторов воздействия, уменьшении рефлекторной возбудимости желчного пузыря и стаза в желчных протоках/12-перстной кишке, исключении стимуляторов панкреатической секреции. Лечебное питание рассматривается в качестве важнейшего звена фармакотерапии метаболических расстройств и является основой качественного обеспечения энергетических/пластических потребностей организма пациента.
Современная концепция нутритивной поддержки больного при панкреонекрозе отказалась от концепции продолжительной (2-3 дневной) «голодной» диеты. Достоверно установлено, что голодание вызывает развитие гиподиспротеинемии, метаболического ацидоза, ускоряет развитие липолиза, усугубляет дегенеративные изменения в железе. Поэтому, продолжительность голодной диеты не должна превышать одних суток (а в тяжелых случаях от нее вообще следует отказаться) с переводом больного сразу на парентеральное питание с использованием концентрированных растворов аминокислот, глюкозы и жировых эмульсий (Интралипид 10-20%, Липовеноз), а в дальнейшем — постепенным переводом на энтеральное/смешанное питание и постепенным введением продуктов из рациона Диеты 5П первого варианта.
Установлено, что раннее парентеральное/энтеральное питание способствует ускорению репаративных процессов в поджелудочной железе и ЖКТ в целом. Алгоритм, этапы и длительность нутритивной поддержки в той или иной форме (парентерального/энтерального/смешанного и собственно диетического питания) определяются формой панкреонекроза, состоянием пациента и наличием осложнений.
Этап перевода больного непосредственно на диетическое питание должен быть постепенным. В первые 4-5 дней день в рацион вводится минеральная негазированная щелочная вода (Ессентуки №17, Боржоми), отвар шиповника, некрепкий чай маленькими порциями и назначается низкокалорийное питание, рацион питания которого содержит 60 г белков и не более 50 г жиров.
В рационе присутствуют вареные продукты, полужидкой консистенции и лишь на 5-6 сутки пища готовится в полувязкой консистенции. Основу рациона составляет углеводная пища, поскольку она в меньшей степени стимулирует секреторную функцию поджелудочной железы. В первый/второй день разрешены:
- отвары круп (за исключением пшенной/кукурузной крупы) или слизистые несоленые супы;
- овощные отвары;
- черствый белый хлеб/сухари;
- жидкие хорошо протертые каши;
- протертые компоты/желе и кисели из фруктового сока с сахарозаменителем (ксилитом);
- некрепкий зеленый чай с сахаром.
На третьи сутки в рацион к углеводной пище постепенно добавляют продукты, содержащие белок: паровой омлет из 1-2 яиц в день, некислую творожную пасту/пудинг. На 4-е сутки — суп из отварного мяса, каши на молоке. С 6-7 дня рацион расширяется за счет добавления протертых овощных супов (кроме капусты), сливочного масла, морковного, свекольного или картофельного пюре, рыбного/мясного суфле, а еще через 3-4дня – паровые котлеты из курицы, говядины, индейки, рыбы (кожу, жир и сухожилия удаляют).
Приемы пищи дробные (до 8 раз) и порциями не более 250 г, начиная с 50-100 г. По мере стихания симптоматики (уменьшения боли/улучшении переваривания) больного переводят на второй вариант диеты, энергетическая ценность которой повышена до 1600 ккал/сутки с содержанием 70-80 г белка, 50 г жира и 200-250 г углеводов из которых 15 г приходится на сахар, 5-6 г поваренной соли.
Объем свободной жидкости 1,5-2. Пища готовится в отварном/паровом виде, протирается, а позже — просто тщательно измельчается. Аналогичные подходы к диетическому питанию практикуются и после операции при панкреонекрозе.
Следует учитывать, что длительность нахождения на лечебном питании должна составлять не менее одного года, а в ряде случаев соблюдаться пожизненно. Основной Стол 5П представляет собой физиологически полноценное питание с содержанием белка на уровне 110-120 г, жиров — нижнюю границу нормы (70-80 г/сутки) и незначительное ограничение углеводов, в основном за счет простых углеводов. Предусмотрено исключение из рациона экстрактивных веществ и грубой клетчатки.
С этой целью мясо варят несколько раз небольшими кусками, периодически сливая воду. Затем отваренное таким образом мясо используют для приготовления различных блюд. В рационе широко используются продукты, обладающие способностью ингибировать протеолитические ферменты: яичный белок, картофель, овсяная крупа, соевые бобы.
Исключаются тугоплавкие жиры животного происхождения, поскольку у больных зачастую имеет место стеаторея (наличие жиров в каловых массах), поэтому целесообразно вводить в рацион питания рафинированные/нерафинированные растительные масла.
Не разрешается употреблять продукты с выраженным сокогонным действием: бульоны на мясном/рыбном/костном и грибном бульонах, жаренные блюда. Категорически запрещается прием алкогольсодержащих напитков, оказывающих выраженную стимуляцию панкреатической секреции.
В период ремиссии рацион питания расширяется за счет овощей/фруктов, которые разрешается употреблять и в сыром виде в составе винегретов, салатов или гарниров. Помимо каш разрешается употреблять макароны, крупеники, плов с отварным мясом. Супы готовятся преимущественно не протертыми и постепенно вводят борщи свекольники, щи. Разрешается использовать в небольших количествах пряности и соусы домашнего приготовления.
В стадии ремиссии рекомендуется принимать негазированные мало- среднеминерализованные минеральные воды в теплом виде на протяжении месяца. Питание остается дробным (до 6 раз в сутки), без переедания. При наличии сопутствующих заболеваний (холецистит, гастрит) диета корректируется.
Разрешенные продукты
Рацион питания при панкреонекрозе поджелудочной железы включает:
- Овощные бульоны или супы (супы-пюре) на их основе, в которые вводят перетертые овощи и хорошо разваренные и перетертые крупы. Супы можно заправлять сливками, сливочным маслом, сметаной.
- Нежирные сорта говядины/телятины, кролика, курицы в виде рубленых изделий — котлет, фрикаделек, приготовленных на пару.
- Овсяную, гречневую крупы, белый рис, приготовленные на воде, перетертые и доведенные до полувязкой консистенции путем добавления молока или воды.
- Несвежий/вчерашний пшеничный хлеб, галетное печенье.
- Овощи (отварные/перетертые до состояния пюре — кабачки, морковь, картофель, тыква, цветная капуста свекла, зеленый горошек). На стадии ремиссии допускается употребление тертых огурцов и очищенных помидоров, сырой в тертом виде моркови и тыквы.
- Нежирные сорта морской/речной рыбы (сазан, судак, хек, треска, минтай, щука, окунь), готовят на пару в виде котлет или отваривают куском.
- Нежирные молочные/кисломолочные продукты и кальцинированный творог в виде запеканки и пудингов. Молоко разрешается добавлять только в уже готовые блюда, поскольку оно плохо переносится. Сметану и неострый сыр в тертом виде — в качестве приправы к блюдам.
- Паровые белковые омлеты (1 яйцо в день).
- Домашние соусы на овощном отваре с добавлением сливок/сметаны.
- Сладкие запеченные блоки, протерты сухофрукты и фрукты в виде пастилы, киселя, мусса. Ограничено допускаются сырые тщательно перетертые фрукты/ягоды.
- Из жиров — масло сливочное, рафинированные растительные масла.
Таблица разрешенных продуктов
| Белки, г | Жиры, г | Углеводы, г | Калории, ккал | |
Овощи и зелень | ||||
| кабачки | 0,6 | 0,3 | 4,6 | 24 |
| капуста брокколи | 3,0 | 0,4 | 5,2 | 28 |
| капуста цветная | 2,5 | 0,3 | 5,4 | 30 |
| картофель | 2,0 | 0,4 | 18,1 | 80 |
| морковь | 1,3 | 0,1 | 6,9 | 32 |
| огурцы | 0,8 | 0,1 | 2,8 | 15 |
| помидоры | 0,6 | 0,2 | 4,2 | 20 |
| тыква | 1,3 | 0,3 | 7,7 | 28 |
Фрукты | ||||
| яблоки | 0,4 | 0,4 | 9,8 | 47 |
Орехи и сухофрукты | ||||
| курага | 5,2 | 0,3 | 51,0 | 215 |
| урюк | 5,0 | 0,4 | 50,6 | 213 |
| чернослив | 2,3 | 0,7 | 57,5 | 231 |
Крупы и каши | ||||
| гречневая крупа (ядрица) | 12,6 | 3,3 | 62,1 | 313 |
| манная крупа | 10,3 | 1,0 | 73,3 | 328 |
| овсяная крупа | 12,3 | 6,1 | 59,5 | 342 |
| рис | 6,7 | 0,7 | 78,9 | 344 |
Хлебобулочные изделия | ||||
| хлеб пшеничный | 8,1 | 1,0 | 48,8 | 242 |
Кондитерские изделия | ||||
| варенье | 0,3 | 0,2 | 63,0 | 263 |
| желе | 2,7 | 0,0 | 17,9 | 79 |
| зефир | 0,8 | 0,0 | 78,5 | 304 |
| мармелад фруктово-ягодный | 0,4 | 0,0 | 76,6 | 293 |
| пастила | 0,5 | 0,0 | 80,8 | 310 |
| печенье мария | 8,7 | 8,8 | 70,9 | 400 |
Сырье и приправы | ||||
| мед | 0,8 | 0,0 | 81,5 | 329 |
| сахар | 0,0 | 0,0 | 99,7 | 398 |
Молочные продукты | ||||
| кефир 1.5% | 3,3 | 1,5 | 3,6 | 41 |
| простокваша 1% | 3,0 | 1,0 | 4,1 | 40 |
| ацидофилин 1% | 3,0 | 1,0 | 4,0 | 40 |
Сыры и творог | ||||
| творог 1% | 16,3 | 1,0 | 1,3 | 79 |
| творог 1.8% (нежирный) | 18,0 | 1,8 | 3,3 | 101 |
Мясные продукты | ||||
| говядина | 18,9 | 19,4 | 0,0 | 187 |
| кролик | 21,0 | 8,0 | 0,0 | 156 |
Птица | ||||
| куриная грудка вареная | 29,8 | 1,8 | 0,5 | 137 |
| индейки филе отварное | 25,0 | 1,0 | — | 130 |
Яйца | ||||
| яйца куриные | 12,7 | 10,9 | 0,7 | 157 |
Рыба и морепродукты | ||||
| камбала | 16,5 | 1,8 | 0,0 | 83 |
| минтай | 15,9 | 0,9 | 0,0 | 72 |
| путассу | 16,1 | 0,9 | — | 72 |
| треска | 17,7 | 0,7 | — | 78 |
| хек | 16,6 | 2,2 | 0,0 | 86 |
| щука | 18,4 | 0,8 | — | 82 |
Масла и жиры | ||||
| масло сливочное | 0,5 | 82,5 | 0,8 | 748 |
| масло подсолнечное | 0,0 | 99,9 | 0,0 | 899 |
Напитки безалкогольные | ||||
| вода | 0,0 | 0,0 | 0,0 | — |
| вода минеральная | 0,0 | 0,0 | 0,0 | — |
Соки и компоты | ||||
| абрикосовый сок | 0,9 | 0,1 | 9,0 | 38 |
| морковный сок | 1,1 | 0,1 | 6,4 | 28 |
| персиковый сок | 0,9 | 0,1 | 9,5 | 40 |
| тыквенный сок | 0,0 | 0,0 | 9,0 | 38 |
| шиповниковый сок | 0,1 | 0,0 | 17,6 | 70 |
| * данные указаны на 100 г продукта | ||||
Полностью или частично ограниченные продукты
Диетическое питание при панкреонекрозе поджелудочной железы предусматривает исключение из рациона:
- Супов на мясном/грибном/рыбном бульоне, окрошки, борща, свекольника, щей.
- Кулинарных/животных жиров, приправ/пряностей (кетчуп, хрен, майонез пряные травы, горчица, перец).
- Яйца жареные/приготовленные вкрутую, жирное молоко, соленый острый сыр, сливки, жирный творог с высокой кислотностью, сгущенного молока.
- Жирных сортов красного мяса/рыбы, мяса гуся и утки, копченостей, любых жареных блюд, икры рыб, консервов, соленой рыбы, колбасных изделий, субпродуктов.
- Овощей, содержащих грубую клетчатку (редис, репа, брюква, белокочанная капуста, редька баклажаны), грибы, бобовые.
- Ржаного/свежего пшеничного хлеба, слоеного теста, кондитерских изделий с кремом, блинов, пирожных, дрожжевой выпечки, сырников и оладий, жареных пирожков.
- Некоторых видов каш (ячневую, пшенную, перловую, кукурузную).
- Фруктов, содержащих простые углеводы (финики, бананы, виноград). Сырые овощи/фрукты — ограничено с осторожностью.
- Шоколад, мороженое, варенье, черный черный/зеленый крепкий кофе, мёд, виноградный сок, газированные/алкогольные напитки, какао.
Таблица запрещенных продуктов
| Белки, г | Жиры, г | Углеводы, г | Калории, ккал | |
Овощи и зелень | ||||
| овощи консервированные | 1,5 | 0,2 | 5,5 | 30 |
| баклажаны | 1,2 | 0,1 | 4,5 | 24 |
| брюква | 1,2 | 0,1 | 7,7 | 37 |
| горох | 6,0 | 0,0 | 9,0 | 60 |
| капуста | 1,8 | 0,1 | 4,7 | 27 |
| лук репчатый | 1,4 | 0,0 | 10,4 | 41 |
| нут | 19,0 | 6,0 | 61,0 | 364 |
| перец салатный | 1,3 | 0,0 | 5,3 | 27 |
| петрушка | 3,7 | 0,4 | 7,6 | 47 |
| редис | 1,2 | 0,1 | 3,4 | 19 |
| редька белая | 1,4 | 0,0 | 4,1 | 21 |
| укроп | 2,5 | 0,5 | 6,3 | 38 |
| фасоль | 7,8 | 0,5 | 21,5 | 123 |
| хрен | 3,2 | 0,4 | 10,5 | 56 |
| шпинат | 2,9 | 0,3 | 2,0 | 22 |
| щавель | 1,5 | 0,3 | 2,9 | 19 |
Фрукты | ||||
| бананы | 1,5 | 0,2 | 21,8 | 95 |
Ягоды | ||||
| виноград | 0,6 | 0,2 | 16,8 | 65 |
Грибы | ||||
| грибы | 3,5 | 2,0 | 2,5 | 30 |
| грибы маринованные | 2,2 | 0,4 | 0,0 | 20 |
Орехи и сухофрукты | ||||
| орехи | 15,0 | 40,0 | 20,0 | 500 |
| изюм | 2,9 | 0,6 | 66,0 | 264 |
| семечки | 22,6 | 49,4 | 4,1 | 567 |
| финики | 2,5 | 0,5 | 69,2 | 274 |
Крупы и каши | ||||
| кукурузная крупа | 8,3 | 1,2 | 75,0 | 337 |
| пшенная крупа | 11,5 | 3,3 | 69,3 | 348 |
| ячневая крупа | 10,4 | 1,3 | 66,3 | 324 |
Мука и макаронные изделия | ||||
| макароны | 10,4 | 1,1 | 69,7 | 337 |
| пельмени | 11,9 | 12,4 | 29,0 | 275 |
Хлебобулочные изделия | ||||
| булочки сдобные | 7,9 | 9,4 | 55,5 | 339 |
| хлеб ржаной | 6,6 | 1,2 | 34,2 | 165 |
Кондитерские изделия | ||||
| крем кондитерский | 0,2 | 26,0 | 16,5 | 300 |
| тесто песочное | 6,5 | 21,6 | 49,9 | 403 |
Мороженое | ||||
| мороженое | 3,7 | 6,9 | 22,1 | 189 |
Шоколад | ||||
| шоколад | 5,4 | 35,3 | 56,5 | 544 |
Сырье и приправы | ||||
| горчица | 5,7 | 6,4 | 22,0 | 162 |
| майонез | 2,4 | 67,0 | 3,9 | 627 |
Молочные продукты | ||||
| молоко 4.5% | 3,1 | 4,5 | 4,7 | 72 |
| сливки 35% (жирные) | 2,5 | 35,0 | 3,0 | 337 |
| сливки взбитые | 3,2 | 22,2 | 12,5 | 257 |
| сметана 30% | 2,4 | 30,0 | 3,1 | 294 |
Сыры и творог | ||||
| сыр пармезан | 33,0 | 28,0 | 0,0 | 392 |
Мясные продукты | ||||
| свинина жирная | 11,4 | 49,3 | 0,0 | 489 |
| сало | 2,4 | 89,0 | 0,0 | 797 |
| бекон | 23,0 | 45,0 | 0,0 | 500 |
Колбасные изделия | ||||
| колбаса с/копченая | 9,9 | 63,2 | 0,3 | 608 |
Птица | ||||
| курица копченая | 27,5 | 8,2 | 0,0 | 184 |
| утка | 16,5 | 61,2 | 0,0 | 346 |
| утка копченая | 19,0 | 28,4 | 0,0 | 337 |
| гусь | 16,1 | 33,3 | 0,0 | 364 |
Рыба и морепродукты | ||||
| рыба копченая | 26,8 | 9,9 | 0,0 | 196 |
| икра черная | 28,0 | 9,7 | 0,0 | 203 |
| икра лососевая зернистая | 32,0 | 15,0 | 0,0 | 263 |
| лосось | 19,8 | 6,3 | 0,0 | 142 |
| рыбные консервы | 17,5 | 2,0 | 0,0 | 88 |
| семга | 21,6 | 6,0 | — | 140 |
| форель | 19,2 | 2,1 | — | 97 |
Масла и жиры | ||||
| жир животный | 0,0 | 99,7 | 0,0 | 897 |
| жир кулинарный | 0,0 | 99,7 | 0,0 | 897 |
Напитки алкогольные | ||||
| вино красное сухое | 0,2 | 0,0 | 0,3 | 68 |
| водка | 0,0 | 0,0 | 0,1 | 235 |
| пиво | 0,3 | 0,0 | 4,6 | 42 |
Напитки безалкогольные | ||||
| вода содовая | 0,0 | 0,0 | 0,0 | — |
| кола | 0,0 | 0,0 | 10,4 | 42 |
| кофе растворимый сухой | 15,0 | 3,5 | 0,0 | 94 |
| спрайт | 0,1 | 0,0 | 7,0 | 29 |
Соки и компоты | ||||
| виноградный сок | 0,3 | 0,0 | 14,0 | 54 |
| * данные указаны на 100 г продукта | ||||
Меню (Режим питания)
Меню питания при панкреонекрозе поджелудочной железы строится на основании формы заболевания, клинической симптоматики и состояния пациента. В остром периоде рацион питания включает минимум продуктов, а по мере стихания процесса осуществляется постепенный переход на менее щадящую диету. Однако, на любом этапе питание должно быть избирательным и соблюдаться на протяжении длительного периода или пожизненно. При этом, даже после лечения нежелательны грубые диетические нарушения.
Плюсы и минусы
| Плюсы | Минусы |
|
|
Отзывы и результаты
Диета при панкреонекрозе поджелудочной железы требует тщательного ее соблюдения и недопущения погрешностей в еде. По отзывам пациентов, соблюдение лечебного питания позволяет купировать/уменьшить клиническую симптоматику заболевания. В отзывах многие пациенты пишут о необходимости приспосабливаться к индивидуальному питанию, поскольку эта диета должна соблюдаться практически пожизненно.
- «… В стационар попал с диагнозом: стерильный геморрагический распространённый панкреонекроз, асептическая флегмона слева (околоободочной клетчатки), панкреатогенный перитонит. Тяжесть — по шкале APACHE II — 10 баллов. Сразу же прооперировали. Находился в реанимации почти 5 суток, затем перевели в отделение. Почти неделю ничего ни ел, кололи все в вену, а затем перевели на специальные смеси. Теперь понемногу кушаю, диета строгая. Жене сказали, что, если выкарабкаюсь, всю оставшуюся жизнь придется сидеть на диете. Да я и не возражаю, лишь бы остался жив, ведь мне только 54 года»;
- «… Имею хронический панкреатит. За своим питанием слежу очень строго. Врачи предупредили о серьезном риске развития осложнений, в частности панкреонекроза. Подробно изучила все варианты диеты, принципы питания, разрешенные/запрещенные продукты. Приобрела все необходимое для приготовления пищи — качественную пароварку, изучила специфику приготовления диетических блюд. Пока чувствую себя нормально и, хотя приготовленная на пару и перетертая пища уже набила оскомину, я понимаю, что это мой удел до конца жизни, поэтому стараюсь на негативе не зацикливаться».
Цена диеты
Рацион питания при панкреонекрозе поджелудочной железы включает доступные продукты, но повышенное содержание продуктов, содержащих белок несколько увеличивает его стоимость, которая колеблется в среднем в пределах 1800-1900 рублей в неделю.
Источник
Панкреатит считается серьезным недугом, при котором наблюдается нарушение работы поджелудочной железы и пищеварительной системы. Для лечения болезни применяется широкий спектр мероприятий: медикаментозная терапия, физиотерапия, особая система питания. Можно ли кушать мед при панкреатите? Об этом рассказано в статье.
Особенности заболевания
Панкреатит – болезнь, при которой наблюдается воспаление поджелудочной железы. К причинам появления недуга относится закупорка протока железы проникновением в него камней или песка желчного пузыря. Перекрывание протока может привести к распространению новообразований.
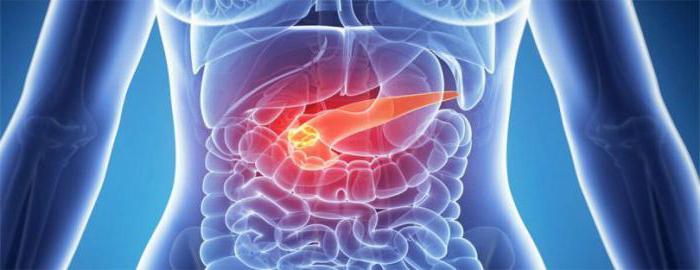
В итоге будет переход желудочного сока с пищеварительными ферментами в тонкий кишечник. Ферменты постепенно скапливаются и разрушают железистые ткани, выполняя местное переваривание. Поэтому при заболевании важно знать об особенностях питания, в том числе о тонкостях употребления меда.
Питание
Важным этапом лечения считается диета. Из меню надо убрать:
- жареную рыбу и мясо;
- супы на наваристом бульоне;
- овощи, фрукты, зелень;
- жирную, копченую, консервированную пищу;
- хлебобулочные изделия;
- острую пищу;
- алкоголь.

Можно ли мед при панкреатите? Все зависит от формы заболевания. Питание должно базироваться на несложных принципах:
- употреблять пищу надо через каждые 4 часа;
- порции следует делать маленькими, а продукты перетертыми;
- в рацион должно входить много белковых продуктов;
- следует уменьшить потребление углеводсодержащих изделий;
- с обострением нужно отказаться от пищи на 1-2 дня.
Польза меда
Сахар является сложноусваиваемым веществом и для здорового человека. А при воспалении поджелудочной железы сладкий продукт является не только вредным, но и опасным. Можно ли мед при панкреатите? Этот продукт считается простым моносахаридом, который включает 2 компонента: глюкозу и фруктозу. Оба вещества хорошо усваиваются поджелудочной железой, благодаря чему мед может применяться в качестве сахарозаменителя. Можно ли мед при панкреатите? Поджелудочная железа реагирует на продукт нормально, поэтому употреблять его можно.

Мед оказывает противовоспалительный и антисептический эффект. Также он укрепляет иммунитет, повышает тонус организма, ускоряет выздоровление. Продукт справляется с симптомами проявления панкреатита, включая запоры, которые часто проявляются при этой патологии.
Если интересует, можно ли мед при панкреатите, следует учитывать другое положительное действие продукта: он поддерживает осуществление функций поджелудочной железы, восстанавливает их, улучшает заживление ран. Эта сладость увеличивает устойчивость органа к воспалению, сохраняя клеточный геном, что защищает от перерождения тканей.
Вред
Продукт можно использовать не только для улучшения вкуса блюд, но и в лечении остальных симптомов. Рассматривая вопрос, можно ли принимать мед при панкреатите, следует учитывать и вред, если не придерживаться рекомендаций.
Продукт не следует употреблять людям, которые страдают аллергией. Если нарушить это правило, то могут возникнуть осложнения. Основным правилом считается умеренное применение продукта. При употреблении этой сладости в больших количествах у пациента происходит потеря аппетита, может быть спровоцирована рвота, спазмы, боли в желудке. Желательно узнать у специалиста, можно ли употреблять мед при панкреатите.
Какой мед разрешен?
Сейчас в магазинах можно встретить много разных видов меда. Чтобы выбрать качественный продукт, необходимо научиться оценивать его состав. Концентрация лечебных веществ определяется видом растений, сезоном сбора и местом, где пчелы собирали данную сладость.

Можно ли мед при панкреатите, по мнению специалистов? Они считают, что данный продукт будет полезен при этом заболевании. Желательно выбирать темные сорта, поскольку в них содержится много микроэлементов. Еще более полезным продуктом считаются соты, где концентрация лечебных веществ выше, чем в меде. Поэтому следует выбирать следующие сорта:
- гречишный;
- каштановый;
- акациевый;
- забрусный.
По химическому составу забрусный мед сильно отличается от других видов продукта. Он может очистить организм от разных патогенных микроорганизмов. С помощью этой сладости стимулируется микрофлора желудочно-кишечного тракта, уменьшается воспаление, очищается пищеварительная система, выводятся скопившиеся ферменты и микробактерии из протоков железы и тонкого кишечника.
Острая форма недуга
Время обострения болезни опасно – в этот период происходит отекание железы, воспаление. В данных условиях клетки не могут функционировать, и организм необходимо оградить от нагрузки.
Можно ли мед при обострении панкреатита? Употребление этого продукта приводит к выработке инсулина. Из-за этого увеличивается нагрузка на больной орган, поэтому при обострении сахар, мед и прочие подобные вещества есть запрещается. К опасным последствиям относят появление сахарного диабета. Глюкоза в организм не должна поступать, когда поджелудочная железа не выполняет свои функции или ее состояние неизвестно.
Хроническая форма
Следует учитывать, что этот сладкий продукт не лечит панкреатит. Применять его в качестве терапевтического метода не будет эффективным. Причем в некоторых случаях это может навредить. Можно ли есть мед при хроническом панкреатите? Этот продукт разрешен, если отсутствует непереносимость. Он обладает вспомогательным эффектом, улучшающим состояние человека.

Вводить мед в рацион следует постепенно, начиная с 1 ч. л. в день. А со временем следует увеличивать дозу. При глубокой ремиссии безвредно для здоровья будет 2 ст. л. в сутки. Но нужно соблюдать осторожность, так как самый безопасный и полезный продукт в неразумных пределах может быть мощным ядом. Мед употребляется в чистом виде, а также с чаем, морсом, компотом. Со временем ингредиент можно добавлять в запеканку, творог или кефир. Если нет обострения, сладость добавляется даже в несдобную выпечку.
Народные рецепты
Есть много рецептов с медом, которые применяются в лечении и профилактике панкреатита. Но не все эффективны при воспалении поджелудочной железы. К примеру, блюда с соком лимона, чесноком и жирным животным маслом недопустимы.
Следующие рецепты будут эффективны при отдельных симптомах панкреатита:
- Мед и алоэ. Для получения состава потребуется забрусный мед перемешать с соком алоэ (по 1 ст. л.). Употреблять можно перед приемом пищи не больше 1 ст. л.
- Мед с растительным маслом. Первый компонент берется в количестве 1 ст. л., а второй – 10 капель. Принимать нужно натощак по 1 ч. л.
- Мед (1 ложка) с молоком (2/3 части стакана). Смесь надо выпивать натощак, а затем не есть 4 часа.
- В чистом виде. Мед употребляется без дополнительных компонентов, что позволяет восстановить ослабленный организм. Следует начинать с 1 ч. л. ежедневно, а постепенно можно увеличивать дозу до 1-2 ст. ложек.

Как выбрать мед на рынке?
При покупке следует учитывать следующие нюансы:
- Цвет. Качественный продукт прозрачный. Если есть крахмал, сахар или примеси, мед будет мутноватым, с осадком.
- Аромат. У хорошего меда душистый запах. А сахарный почти не пахнет.
- Вязкость. Если обмакнуть палочку и вытянуть, то должна быть непрерывная медовая нить. Такой продукт качественный.
- Консистенция. У хорошего меда она нежная.
Покупка в магазине
- Желательно покупать развесной мед, ведь тогда получится оценить вкус и проверить качество.
- Если продается только расфасованный продукт, то надо ознакомиться с этикеткой. Качественный соответствует стандартам. Если указано «ТУ», то лучше не приобретать такой товар.
- По ГОСТу на этикетке обозначается государство-производитель, адрес фирмы, сбор и упаковка. Обязательно наличие импортера или экспортера, масса, условия хранения, сертификат.
- Не следует приобретать продукт с сахаром.

Мед может применяться от панкреатита, ведь он позволит улучшить самочувствие больного. Но не следует использовать его как единственное лекарство. Запрещено злоупотреблять продуктом, и тогда он будет полезным для здоровья.
Источник