Медицина заболевание поджелудочной железы симптомы
Общие сведения
Поджелудочная железа расположена глубоко в брюшной полости, вверху. Эта железа имеет огромное значение в процессе жизнедеятельности человека. Она вырабатывает ферменты, которые принимают непосредственное участие в процессе переваривания белков, углеводов и жиров.
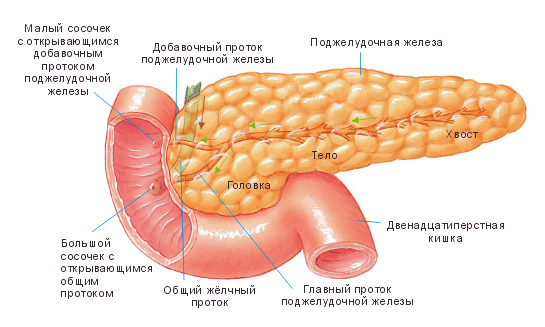
Строение поджелудочной железы
Сначала эти ферменты попадают в общий проток поджелудочной железы, а потом – в двенадцатиперстную кишку. Там и происходит их воздействие на пищу. К тому же именно в поджелудочной железе есть особенные клетки, которые вырабатывают жизненно необходимый гормон инсулин. Гормоны поджелудочной железы, попадая в кровь, осуществляют регуляцию обмена сахара в организме. Если инсулина поджелудочная железа вырабатывает недостаточно, то следствием такого сбоя становиться заболевание сахарным диабетом.
Симптомы заболеваний поджелудочной железы
Симптомы заболевания поджелудочной железы при разных недугах относительно схожи между собой. Прежде всего, при нарушениях функций поджелудочной железы у человека проявляются боли и диспептические расстройства. Болевые ощущения проявляются в животе, в подложечной области. Также боль может отдавать в левое подреберье, в спину или левую лопатку, принимать опоясывающий характер. Иногда боль имеет постоянный характер, в других случаях она проявляется приступами. После того, как человек передает, употребляет много жирной, острой или жареной еды, алкогольные напитки, боль значительно усиливается.
Болевые ощущения уменьшаются после применения холода, в то же время тепло только усиливает боль. Также ослабить боль можно, приняв определенную позу: для этого нужно сесть и согнуться вперед, можно также лечь на бок и притянуть к груди колени.
В процессе прощупывания живота боли могут проявиться в левом подреберье. В качестве диспептических признаков при заболеваниях поджелудочной железы чаще всего проявляется рвота и тошнота. Также возможен понос.
Если функции поджелудочной железы нарушены, у человека может заметно снизиться аппетит, соответственно, происходит снижение веса. Более подробные данные о заболеваниях дают результаты УЗИ, компьютерной томографии, ряда рентгеновских исследований.
Воспаление поджелудочной железы
Острый панкреатит
Внезапно проявляющееся у человека воспаление поджелудочной железы называют острым панкреатитом. Основными причинами такого недуга чаще всего является злоупотребление алкогольными напитками, болезни двенадцатиперстной кишки и желчного пузыря. В связи с указанными причинами нарушается процесс оттока секрета в протоки поджелудочной железы. Следовательно, в протоках повышается давление. Ферменты поджелудочной железы, которые отличаются высокой активностью, всасываются в ткань поджелудочной железы. Таким образом, происходит своеобразный процесс «самопереваривания» клеток. Очень быстро развивается сильное воспаление поджелудочной железы.
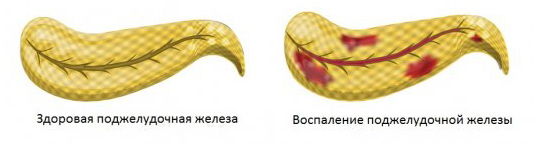
При остром панкреатите часто проявляются диффузные изменения поджелудочной железы. В тканях происходят кровоизлияния, отеки вплоть до возникновения некроза поджелудочной железы. Заболевание практически всегда начинается остро, его главным отличающим признаком является боль в обоих подреберьях, под ложечкой, иногда боль бывает опоясывающей.
Проявления боли очень сильные, и снять такие приступы сложно. Кроме того, приступы сопровождает частая рвота и постоянная тошнота. Общее состояние организма также очень плохое: артериальное давление понижено, пульс учащен. В данном случае в обязательном порядке необходима неотложная помощь. Как правило, пациента госпитализируют.
Хронический панкреатит
Иногда острая форма заболевания переходит в хронический панкреатит.
При хронической форме воспаления поджелудочной железы отмечается длительное течение недуга. Начальные этапы болезни могут выражаться отеками и кровоизлияниями. Далее, при развитии болезни, ткань железы становится меньшей в объеме, и ее замещает соединительная ткань. Причинами развития хронического панкреатита является злоупотребление алкоголем, наличие желчнокаменной болезни, язвенная болезнь и другие недуги двенадцатиперстной кишки. У больных атеросклерозом ввиду нарушений кровообращения в поджелудочной железе также может развиваться хронический панкреатит.
Расположение поджелудочной железы в организме
В начале болезни у человека периоды обострения возникают время от времени, их основной симптом – сильная боль, как при остром панкреатите. Лекарственные препараты снимают боль не всегда. В процессе развития заболевания уменьшается объем ткани железы, и проявляются признаки, которые обусловливает снижение количества ферментов поджелудочной железы. Пища плохо переваривается, у больного постоянно урчит в животе, аппетит снижается, возможны как поносы, так и запоры. Возможно также уменьшение выработки гормонов поджелудочной железы, вследствие чего может значительно повыситься уровень сахара в крови.
Диагностировать хронический панкреатит достаточно сложно, ведь большинство признаков болезни напоминают симптомы целого ряда заболеваний ЖКТ. Самые точные данные о заболевании поджелудочной железы можно получить в процессе исследования путем УЗИ, компьютерной томографии и рентгена протоков поджелудочной железы.
При лечении хронического панкреатита важно проявить достаточное терпение, придерживаться диеты и выполнять все рекомендации специалистов.
Лечение воспаления поджелудочной железы
При лечении поджелудочной железы необходимо параллельно провести соответствующую терапию тех болезней, которые могут стать причиной хронического воспаления поджелудочной железы. Очень важно полностью отказаться от употребления алкоголя. Если в желчном пузыре больного есть камни, их следует удалить.
При обострении болезни либо при острой форме недуга врач, как правило, назначает препараты, которые уменьшают выделение желудочного сока, а также средства ферментного типа, которые не содержат компонентов желчи. Рекомендуется вообще не принимать пищу в первые несколько дней лечения поджелудочной железы. При этом разрешено употребление негазированных щелочных минеральных вод, некрепкого чая.
Если болезнь перешла в более позднюю хроническую стадию, то ферментные средства следует принимать уже более длительный период. Препараты периодически следует менять, а если состояние больного улучшается, то на время в лечении поджелудочной железы можно делать перерыв.
Опухоли поджелудочной железы
Опухоль поджелудочной железы может быть двух видов: рак поджелудочной железы, который в наше время встречается относительно часто, и гормонально-активные опухоли, развивающиеся из специальных клеток. Эти опухоли в больших количествах выделяют гормоны поджелудочной железы.
 Рак поджелудочной железы может проявиться разнообразными симптомами. Признаки болезни могут быть разными, в зависимости от того, где именно – в каком месте железы — опухоль развивается. Так, если возникает рак головки органа, то у человека развивается желтуха из-за того, что общий желчный проток сдавлен. Если рак проявляется в теле или хвосте железы, то у больного стремительно прогрессирует сахарный диабет.
Рак поджелудочной железы может проявиться разнообразными симптомами. Признаки болезни могут быть разными, в зависимости от того, где именно – в каком месте железы — опухоль развивается. Так, если возникает рак головки органа, то у человека развивается желтуха из-за того, что общий желчный проток сдавлен. Если рак проявляется в теле или хвосте железы, то у больного стремительно прогрессирует сахарный диабет.
Чаще всего при раке поджелудочной железы наблюдаются такие же симптомы, как при прогрессирующем развитии хронического панкреатита. К тому же данное злокачественное заболевание часто возникает как следствие длительного воспаления поджелудочной железы. При этом человек чувствует очень сильные боли, значительно теряет в весе, у него снижается аппетит. На сегодняшний день благодаря исследованию с помощью ультразвука опухоль поджелудочной железы определяют на самых ранних стадиях.
Гормонально-активные опухоли бывают как доброкачественного, так и злокачественного характера. Начальными симптомами при таких заболеваниях являются признаки нарушения обменных процессов, при которых в крови появляется слишком большое количество определенного гормона. Именно увеличение содержания гормона в крови и является одним из методов диагностики опухолей такого рода. Также подобную опухоль можно распознать в процессе компьютерной томографии и УЗ-исследования. В данном случае возможно лечение путем хирургической операции, а также применение химиотерапии.
Киста поджелудочной железы
Киста поджелудочной железы – это ограниченная капсула, где скапливается жидкость в виде полостей. Киста может располагаться и непосредственно в железе, и в тканях около нее. Такой недуг с одинаковой частотой встречается и у мужчин, и у женщин в разном возрасте. Принято различать два вида кист: врожденные и приобретенные. В свою очередь, приобретенные кисты выделяют следующие: ретенционные, дегенерационные, пролиферационные, паразитарные.
Кроме того, иногда больному ставят диагноз «ложная киста». Это образование проявляется вследствие развития острого панкреатита либо некроза поджелудочной железы, который образовался вследствие травм. В полости ложной кисты, как правило, находится жидкость и некротические ткани. Ложная киста поджелудочной железы может располагаться в любой ее части и разрастаться до большого размера: иногда в кисте находится около 1-2 литров содержимого.
Если киста поджелудочной железы имеет небольшой размер, то у больного симптомы могут вообще не проявляться. Явные признаки болезни возникают тогда, когда киста разрастается до особенно больших размеров и сдавливает либо смещает органы, которые расположены рядом. При наличии в организме большой кисты у человека могут возникать боли вверху живота, похудание, периодические скачки температуры тела, диспепсические явления. Боль может быть как постоянной, так и приступообразной. Лечение кисты в данном случае производится хирургическим путем, при этом выбор методики зависит от размера и расположения образования в поджелудочной железе.
Камни поджелудочной железы
Камни в поджелудочной железе формируются сравнительно редко. Появление камней в протоках железы либо диффузное отложение солей в паренхиме железы может проявиться как самостоятельный недуг, либо как следствие раньше перенесенных заболеваний поджелудочной железы. Если рассматривать химический состав камней в поджелудочной железе, то чаще всего образуются они из карбонатов кальция и фосфора. Камни из солей магния, кремния и алюминия возникают реже. Они могут иметь разную величину, быть множественными, и возникать по одному. Камни чаще всего находятся в головке железы, реже — в других частях.
 До сегодняшнего дня до конца не ясны причины возникновения камней, но предполагается, что камни возникают вследствие нарушения фосфорно-кальциевого обмена в организме. Предрасполагают к появлению камней в поджелудочной железе застой панкреатического сока в поджелудочной железе и воспаления, которые возникают вследствие вторичной инфекции.
До сегодняшнего дня до конца не ясны причины возникновения камней, но предполагается, что камни возникают вследствие нарушения фосфорно-кальциевого обмена в организме. Предрасполагают к появлению камней в поджелудочной железе застой панкреатического сока в поджелудочной железе и воспаления, которые возникают вследствие вторичной инфекции.
Не всегда проявляются выраженные симптомы данного недуга. Часто камни выявляют случайно по результатам рентгеновского исследования. При выраженных симптомах больной чувствует постоянную сильную боль вверху живота, отдающую в спину. Случается, что боль периодически переходит в приступообразную форму. Болевые ощущения становятся более выраженными спустя несколько часов после приема пищи.
Если заболевание прогрессирует, то у больного чередуются запоры и поносы, снижается аппетит. Если происходит миграция камней в общий желчный проток из главного панкреатического протока, у пациента может проявиться механическая желтуха.
Для постановки диагноза врач руководствуется результатами опроса и осмотра больного, а также данными рентгеновских исследований. Способ лечения выбирают в зависимости от того, насколько тяжелым является состояние больного, есть ли осложнения. Если болезнь протекает легко, то достаточно будет назначения лечебного питания, симптоматической и заместительной терапии. Если заболевание имеет тяжелый характер, фиксируются частые приступы, то в данном случае назначают хирургическое лечение.
Диета при заболеваниях поджелудочной железы
При лечении поджелудочной железы очень важно строго придерживаться специальной диеты для поджелудочной железы. Существует набор продуктов, которые рекомендуется употреблять людям с заболеваниями поджелудочной железы. Следует включить в меню белый хлеб, а также черный хлеб вчерашней выпечки.
Диета для поджелудочной железы предполагает регулярное включение в рацион первых блюд – овощных и молочных супов, борщей, щи. На второе при соблюдении подобной диеты можно употреблять нежирную куртину, говядину, мясо кролика, рыбу в отварном виде либо в виде котлет на пару, фрикаделей, рагу. Разрешены овощи во всех видах, за исключением жареных. В диету для поджелудочной железы входит регулярное употребление круп, макарон, молочных продуктов и блюд. От жиров следует воздержаться, допускается сливочное масло в малых количествах и растительное масло. Также допустимо употребление одного яйца в день. В качестве напитков подойдет компот, кисель, слабый чай.
В диете не допускается употребление слишком горячих и холодных блюд, копченостей, рыбных, мясных бульонов, жирных видов рыбы, мяса, пряностей, шоколада, мороженого, кислых яблок, грибов, алкоголя. Важно учесть, что блюда следует готовить на пару либо отварными, нельзя добавлять в них специи.
Профилактика заболеваний поджелудочной железы
Методы профилактики заболеваний поджелудочной железы, прежде всего, заключаются в следовании некоторым важным правилам. Следует всегда помнить, что наиболее негативно на функционирование железы влияет алкоголь, курение, нерегулярные трапезы, слишком жирная пища. Всего этого следует по возможности избегать. Хорошим профилактическим методом является периодическое употребление травяных чаев из черники, крапивы, брусники, одуванчика, шиповника. При малейших проблемах с поджелудочной железой следует отказаться от острой и жареной пищи, слишком жирных блюд, не допускать перекусов «на ходу» и злоупотребления алкоголем.
Следует разнообразить рацион питания и сделать его более здоровым. В идеале принимать пищу нужно дробно, по четыре-пять раз в день, и между трапезами должны быть примерно одинаковые интервалы. Не менее важна умеренность в еде.
Если у человека имеются другие недуги желудочно-кишечного тракта, следует регулярно проходить исследования и консультации у врача.
Источник
Главная » Наше здоровье » Какие симптомы и признаки заболевания поджелудочной железы?
Роберт Прокофьев
23.05.2017

Заболевания поджелудочной железы негативно отражаются на многих функциях организма и проявляют себя диспепсическими расстройствами и болевым синдромом. Эта железа, несмотря на свой небольшой вес и размеры, играет важную роль, принимает непосредственное участие в пищеварительных процессах и отвечает за выработку ферментов и инсулина.
Любые сбои в работе органа могут привести к опасным последствиям, поэтому обращаться за медицинской помощью нужно при первых признаках неблагополучия.
Поджелудочная железа: ее роль в организме

Поджелудочная железа залегает в глубине брюшной полости, плотно прилегая к стенкам желудка. У взрослого человека орган весит всего 70- 80 г, а его размеры составляют 20-25 см. Тем не менее, он выполнят две важнейшие функции:
- Эндокринную. Заключается в выработке инсулина и гормона глюкагона, которые принимают непосредственное участие в углеводном обмене и отвечают за поддержание сахара в крови на нормальном уровне. При недостаточной выработке инсулина развивается такое заболевание, как сахарный диабет.
- Экзокринную. Отвечает за выработку панкреатического сока, необходимого для полноценного переваривания пищи. Именно в панкреатическом соке содержатся важнейшие ферменты, способствующие расщеплению углеводов, жиров и белков. Кроме ферментов, в нем присутствуют особые вещества, которые нейтрализуют кислую среду желудочного сока и защищают слизистую желудка от повреждений.
Причины заболеваний поджелудочной железы

Предрасполагающими факторами к возникновению заболеваний поджелудочной железы являются:
- патологии желчевыводящих путей и двенадцатиперстной кишки;
- затруднение оттока секрета вследствие опухолевых процессов;
- травмы железы;
- хронический алкоголизм;
- генетический фактор (врожденные аномалии);
- инфекционные заболевания;
- неправильное питание;
- влияние токсичных веществ и канцерогенов;
- психосоматический фактор, связанный с сильными стрессами.
Влияние алкоголя на поджелудочную железу неоднозначно. В некоторых случаях пациенты, страдающие хроническим алкоголизмом, избегают воспалительных процессов, тогда как прием даже небольшой дозы алкоголя может обернуться для непьющего, здорового человека летальным исходом вследствие деструкции поджелудочной железы.
Нередко поражение железы связано с аномалиями ее анатомического строения (перегибом, неправильным строением протоков, гипоплазией) или тяжелыми инфекциями матери и плода во время беременности. Кроме того, в развитии патологий поджелудочной железы определенную роль играют возраст и пол пациента, экологическая обстановка, образ жизни, профессиональные вредности, наличие сопутствующих заболеваний (диабета, холецистита, гепатита и пр.).
Симптомы
Основные признаки заболеваний поджелудочной железы — это болевой синдром, диспепсические расстройства, изменение цвета кожных покровов.
Болевые ощущения

Могут быть тупыми, тянущими, либо резкими и мучительными (при остром воспалительном процессе). Возникают они в подложечной области и могут преследовать больного постоянно, либо носить приступообразный характер и проявляться при нарушениях диеты (после употребления острой, жирной пищи, алкоголя, переедания) или стрессовых ситуациях. Боль обычно отдает в левое подреберье и лопатку, спину или носит опоясывающий характер.
Выраженность болевого синдрома снижается в определенной позе (лежа на боку, с согнутыми ногами). Можно облегчить страдания больного с помощью холодного компресса, тогда как применение тепла только усиливает боль и способствует распространению воспалительного процесса. При таком состоянии, как панкреонекроз, этот синдром выражен настолько сильно, что может привести к развитию болевого шока, представляющего угрозу жизни.
Диспепсические явления сопровождаются отсутствием аппетита, тошнотой, рвотой, расстройством стула (диареей, запорами). На начальном этапе наблюдается вздутие живота, метеоризм, задержка стула, что связано с недостаточным поступлением ферментов и желчных кислот. Затем, после нескольких дней запора появляется частый жидкий стул. Больного преследует мучительная жажда, сухость во рту, слабость, периодически может повышаться температура.
Рвота

Обусловлена интоксикацией организма и обычно не приносит облегчения. Сначала в рвотных массах присутствует содержимое желудка, а затем выходит лишь желчь. Постоянные приступы рвоты провоцируют потерю жидкости и электролитов и ведут к обезвоживанию организма.
В тяжелых случаях такое состояние сопровождается падением артериального давления, нарушением сердечного ритма, спутанностью сознания. При развитии ацидоза пациент может потерять сознание из-за гиповолемического шока.
Кожа становится бледной или желтушной. Это связано с тем, что отечная поджелудочная железа сдавливает желчные протоки. Кроме этого, вследствие интоксикации организма и сопутствующих дыхательных расстройств появляется синюшность в области носогубного треугольника, на коже живота (справа от пупка).
Дополнительно, во время пальпации живота выявляются специфические симптомы. Определить их и правильно оценить, может только врач. Уточнить диагноз помогут лабораторные исследования крови, кала и мочи, УЗИ или КТ поджелудочной железы, определение гормонального фона.
Распространенные заболевания поджелудочной железы
Остановимся подробнее на распространенных заболеваниях поджелудочной железы, расскажем о том, как они проявляются и какими методами лечатся. В этом списке:
- панкреатиты разной этиологии (острые, хронические, реактивные);
- опухоли и киста поджелудочной железы;
- муковисцидоз;
- панкреонекроз;
- поражение железы, связанное с развитием сахарного диабета;
- камни в поджелудочной железе.
Острый панкреатит

Это внезапно развивающееся воспаление поджелудочной железы, сопровождающееся отеком и поражением определенного отдела органа. В редких случаях развивается такое тяжелое состояние, как некроз, с нагноением тканей и кровоизлияниями, что ведет к летальному исходу даже при интенсивной терапии.
Причиной острого приступа может стать неумеренное употребление алкоголя, переедание (с преобладанием жирных и острых блюд), прием некоторых лекарственных средств, сопутствующие заболевания желчного пузыря и двенадцатиперстной кишки. Воспалительный процесс запускает нарушение оттока панкреатического секрета, что вызывает повышение давления в протоках железы. Высокоактивные ферменты проникают в ткани органа, вызывают развитие отека и нарушение выделения пищеварительных ферментов. В результате, вместо того, чтобы расщеплять пищу, они начинают переваривать клетки самой поджелудочной железы.
Во время приступа острого панкреатита больной испытывает сильные боли, которые тяжело снять медикаментами. Состояние усугубляет тошнота, рвота, падение артериального давления, нарушение сердечного ритма. При остром панкреатите больной нуждается в неотложной медицинской помощи и госпитализации.
Хронический панкреатит
Течение болезни длительное, сопровождающееся периодическими обострениями. Во время ремиссии болевой синдром отсутствует, при обострении появляется опоясывающая или тупая боль в эпистрагии разной степени интенсивности, отдающая в поясницу, спину, под левую лопатку.
Отмечается снижение аппетита, тошнота, случаются единичные приступы рвоты пищей или желчью. Присутствует вздутие живота, метеоризм, неустойчивость стула (запор, диарея). Как правило, рецидив болезни возникает на фоне нарушения диеты, стресса, употребления алкоголя, обострения желчнокаменной болезни или холецистита.
Опухолевые процессы

В поджелудочной железе разделяют на гормонально- активные опухоли и злокачественные образования (рак). Гормональные опухоли бывают доброкачественными и злокачественными и развиваются вследствие переизбытка гормонов поджелудочной железы. Такие процессы обычно сопровождаются нарушением обменных процессов.
Рак поджелудочной железы в последние годы встречается довольно часто. На ранних стадиях возможны приступы тошноты, появление неустойчивого жирного стула, вздутие живота, отсутствие аппетита, потеря веса. Боли могут возникать периодически или носить постоянный характер. На поздних стадиях рака состояние осложняется частой рвотой и профузной диареей, кожные покровы становятся бледными или желтушными.
Киста поджелудочной железы
При небольших размерах кисты выраженность болевого синдрома слабая, если же образование крупное, оно сдавливает нервные окончания и протоки железы и вызывает сильные боли. Если поражению подвергается головка органа, отмечается похудение, учащение стула, вздутие живота.
В тех случаях, когда киста формируется в теле или хвосте поджелудочной железы, появляется тошнота, запоры и обесцвеченный стул. Кисту крупных размеров можно прощупать через брюшную стенку. При нагноении образования состояние больного осложняется повышением температуры.
При муковисцидозе возникают схваткообразные боли в кишечнике, появляется жидкий и жирный стул, объем которого в несколько раз превышает норму. Характерным признаком становится снижение аппетита, метеоризм, сухость во рту, отмечается мышечная слабость, появляются кристаллики соли на коже.
Сахарный диабет 1 типа, связанный с прекращением выработки инсулина поджелудочной железой, не сопровождается болевым синдромом. Характерными признаками является неутолимая жажда, кожный зуд, увеличение объема мочи, слабость и резкое ощущение голода при гипогликемических кризах, тошнота, повышенная потливость, резкое снижение веса.
Панкреонекроз
Сопровождается чрезвычайно острыми и резкими болями за грудиной или в надчревье, которые могут отдавать в спину, поясницу, ключицу. Иногда болевой синдром такой силы ведет к шоковому состоянию с потерей сознания. Среди прочих симптомов отмечается вздутие живота и запор. Пациенту необходима срочная медицинская помощь, иначе он может погибнуть от болевого или токсического шока.
Камни в поджелудочной железе
Формируются редко. Чаще всего они локализуются в головке железы и состоят из фосфора и карбонатов кальция. До сих пор точные причины возникновения камней не ясны, но предполагается, что причиной их появления становится застой панкреатического сока, нарушение фосфорно- кальциевого обмена или воспалительный процесс в тканях железы, сопровождающий вторичные инфекции.
Иногда характерные симптомы отсутствуют, и камни обнаруживают случайно, при рентгенологическом обследовании. Но чаще появляются выраженные боли в верней части живота, отдающие в спину. Причем, приступы боли становятся более выраженными через несколько часов после приема пищи. При прогрессировании болезни наблюдается отсутствие аппетита, чередование запоров и диареи. Если камни мигрируют в общий желчный проток, проявляется механическая желтуха.
Лечение

Схема терапии зависит от разновидности заболевания и подбирается врачом с учетом многих факторов: общего состояния больного, тяжести симптомов, наличия сопутствующих болезней и возможных противопоказаний. Основу лечебных мероприятий составляет медикаментозная терапия и соблюдение строгой диеты. В качестве дополнения к основному лечению можно использовать средства народной медицины (после консультации с врачом).
Острые формы панкреатита, панкреонекроз лечат в стационаре. Опухоли, кисты и камни в поджелудочной железе удаляют хирургическим путем. Прочие патологии, связанные с сопутствующими болезнями (муковисцидозом, сахарным диабетом, болезнями печени и желчного пузыря) нуждаются в специфическом лечении.
Лечение заболеваний поджелудочной железы медикаментами при обострении панкреатита строится на применении препаратов, уменьшающих выделение желудочного сока и приеме ферментов, не содержащих компонентов желчи. Устранить приступы тошноты помогут такие препараты, как Церукал или Мотилиум. Для снятия болевого синдрома рекомендуют принимать спазмолитики (Но-шпу, Папаверин, Мебеверин). При необходимости делают инъекции обезболивающих препаратов, применяют антибиотики, статины, ингибиторы протеаз, осуществляют инфузионную терапию.
При остром панкреатите советуют отказаться от приема пищи на 2-3 дня, в это время рекомендуют лишь негазированные минеральные воды (щелочные) и некрепкий зеленый чай. Затем, постепенно в меню больного вводят легкие протертые блюда и в последующем соблюдают строгую диету.

При хроническом панкреатите в период ремиссии показан прием ферментных препаратов, улучшающих процессы пищеварения (Фестала, Панкреатина, Мезима, Креона). Восстановить нормальную кислотность желудочного сока помогут антициды:
- Альмагель,
- Фосфалюгель,
- Маалокс.
Медикаменты следует периодически менять, а при улучшении состояния больного — делать перерыв в лечении.
Лечение заболеваний поджелудочной железы народными средствами
При патологиях поджелудочной железы хороший терапевтический эффект дает применение желчегонных трав. Растительные отвары способствуют снятию воспаления, улучшают отхождение желчи, устраняют застойные явления и способствуют улучшению пищеварительных процессов. Травяные сборы можно приобрести в любой аптеке. Для лечения поджелудочной железы чаще всего используют следующие растительные средства:
- кукурузные рыльца;
- корень одуванчика;
- чистотел;
- горец птичий;
- мята;
- семена укропа;
- ромашка;
- боярышник;
- бессмертник.
Отвар готовят в соответствии с инструкцией, указанной на упаковке. Удобнее всего использовать сборы, расфасованные в фильтр — пакетики. Их просто заваривают как чай, настаивают 15- 20 минут и принимают по 50 — 100 мл за полчаса до еды. Прием растительных отваров необходимо согласовывать с лечащим врачом, так как некоторые сборы могут подавлять действие медикаментов и снижать эффективность лечения.

При обострении панкреатита хорошо помогает сок квашеной капусты. Он содержит молочную кислоту, которая подавляет воспалительный процесс и способствует устранению болевого синдрома.
Диета при заболевании поджелудочной железы

Лечение острого панкреатита начинают с нескольких суток голодания. Это поможет снизить выработку пищеварительных ферментов и уменьшить выраженность воспалительного процесса. В течение 2-3 дней рекомендуют выпивать до 1,5 л теплой минеральной воды без газа или отвар шиповника (200-400 мл).
Далее назначается строгая панкреатическая диета №5п. Она максимально щадящая, малокалорийная, что позволяет нормализовать функцию поджелудочной железы. Ее суть заключается в резком ограничении жиров и углеводов с сохранением физиологической нормы белка.
Запрещенные продукты:
- жирные, острые и жареные блюда;
- сладкие газированные напитки;
- соленья, маринады, копчености;
- специи и приправы;
- колбасные изделия, сало, субпродукты;
- консервы и полуфабрикаты;
- сдобная выпечка, кондитерские изделия (особенно с кремом);
- животные жиры;
- мороженое;
- кислые фрукты (яблоки, цитрусы);
- сладости, шоколад, мед, варенье, сахар и прочие «быстрые» углеводы;
- кофе, какао;
- алкоголь.
Продукты с грубой клетчаткой и большим содержанием экстрактивных веществ, должны быть исключены. Они вызывают вздутие живота и провоцируют бродильные и гнилостные процессы в кишечнике. Нельзя употреблять сырые овощи и фрукты, белокочанную капусту, редис, репу, редьку, чеснок, щавель, добавлять в блюда пряности и специи.
Питание при заболеваниях поджелудочной железы должно быть не только химически, но и механически щадящим. А это значит, что все блюда нужно готовить в протертом виде, максимально облегчающем процесс усвоения. Такой способ термической обработки, как жарение, должен быть исключен. Все блюда необходимо готовить на пару, отваривать или запекать. Важно соблюдать температурный режим, при подаче блюда должны быть теплыми.
Блюда и продукты, рекомендованные к употреблению:

- первые блюда — протертые или слизистые супы из круп и овощей;
- нежирное мясо и рыба в виде паровых котлет, суфле, кнелей;
- паровые омлеты;
- овощные гарниры в виде пюре и паровых пудингов;
- печеные яблоки (сладких сортов);
- кисели, протертые компоты, муссы, желе;
- некрепкий зеленый чай, минеральная вода без газа.
Разрешено добавлять в блюда небольшое количество сливочного масла. Хлеб можно употреблять только пшеничный и вчерашней выпечки (не более 50 г в день). Питание должно быть дробным, пищу употребляют небольшими порциями 5 — 6 раз в день.
Меры профилактики
Профилактические мероприятия по поддержанию функций поджелудочной железы строятся на соблюдении следующих рекомендаций:
- полный запрет на употребление алкогольных напитков;
- отказ от курения;
- правильное и сбалансированное питание;
- отказ от жирных, острых, высококалорийных блюд;
- соблюдение предписанной диеты;
- дробное питание;
- здоровый и активный образ жизни.
Не стоит допускать переедания, перекусов «на ходу». Необходимо соблюдать умеренность в еде, пищу принимать небольшими порциями, желательно в одно и то же время. Алкоголь необходимо исключить полностью, придерживаться здорового образа жизни, заниматься спортом, укреплять иммунитет. Хорошей профилактикой заболеваний поджелудочной железы является регулярное употребление травяных чаев с шиповником, брусникой, черникой, боярышником, мятой.
При малейших сбоях в работе поджелудочной железы, необходимо корректировать рацион питания и ограничивать употребление жиров и углеводов. Любые проблемы с ЖКТ должны стать поводом для обращения к врачу, прохождения полноценного обследования и своевременного лечения.
Источник


