Местоположение поджелудочной железы ее строение гипо и гиперфункция
Гипофункция и гиперфункция поджелудочной железы относятся к весьма серьёзным заболеваниям, которые, при отсутствии соответствующего лечения, могут привести даже к летальному исходу. Возникновение подобного заболевания связано с дисфункцией нервной системы и гипогликемией (снижение до минимального уровня глюкозы в организме). Для борьбы с данной болезнью необходимо вводить внутривенно глюкозу, которая способна нормализовать состояние пациента и блокировать симптоматику заболевания.

Гипофункция может привести к развитию сахарного диабета. В таком случае больному необходимо вводить инсулин для поддержания нормальной работы органа. Своевременное лечение гипо- и гиперфункции поджелудочной железы поможет справиться с болезнью и повысит шансы на более быстрое выздоровление.
Причины гипофункции
Эндокринная часть поджелудочной железы способна образовывать особую клеточную группу, которую принято называть островками Лангерганса. Скопление эндокринных клеток, продуцирующих гормоны, локализуются в хвосте железы. Благодаря этой группе клеток, поджелудочная железа может вырабатывать три вида гормона:
- глюкагон – повышает уровень глюкозы в крови;
- инсулин – регулирует уровень глюкозы;
- липокаин – регулирует жировой обмен в печени.
Поражение островков Лангерганса может привести к гипофункции поджелудочной железы. Природа этого поражения способна варьироваться.
Симптомы гипофункции
Стоит не забывать о том, что симптомы данного заболевания носят исключительно индивидуальный характер и могут варьироваться в зависимости от состояния пациента. Пониженная функция поджелудочной железы проявляется следующими основными симптомами:
- постоянное ощущение жажды, обезвоживание;
- чувство сухости и дискомфорта во рту;
- часто мочеиспускание (полиурия);
- быстрая и резкая потеря веса;
- чувство тошноты, рвота;
- болезненные ощущения, локализованные в животе;
- быстрая утомляемость и слабость;
- помрачение сознания.
Подобная симптоматика может привести к диабетической коме. Если вы заметили наличие вышеперечисленных симптомов и ухудшение общего состояния, то немедленно обратитесь за помощью к специалисту.
Стоит обратить внимание на то, что высокий уровень глюкозы в крови может привести к разрушению некоторых тканей и сосудов. Иногда эти процессы могут привести к гангрене, слепоте, нарушениям сердечно-сосудистой системы и инсультам. Для того чтобы предотвратить подобные проявления болезни, необходимо отслеживать самочувствие и чаще ходить на врачебные осмотры.
Лечение гипофункции
Анализ мочи, показывающий уровень глюкозы в крови, поможет отследить работу поджелудочной железы. После сдачи анализа необходимо незамедлительно начать лечение. Врач назначает ввод искусственного инсулина внутривенно для поддержания нормального уровня глюкозы в крови.
Причины гиперфункции поджелудочной железы
Выявление основной причины возникновения гиперфункции железы очень важно для последующего лечения. Гиперфункция может возникнуть из-за снижения уровня глюкозы в крови. В ответ на это явление организм начинает резко увеличивать выработку инсулина, который в итоге он не способен нейтрализовать.
Гиперфункция поджелудочной железы распределяется по гендерному аспекту, потому что это заболевании намного чаще наблюдается у женщин, нежели у мужчин. Причиной такого явления становится дифференциация эндокринной системы, а также особые отличительные характеристики организма женщины (заболевание способно прогрессировать с меньшим интервалом времени, но в больших масштабах).
Известно, что гипогликемия является следствием гиперфункции поджелудочной железы.
Для того, чтобы отследить первые симптомы болезни, необходимо особенно внимательно отнестись к:
- рациону питания;
- общему состоянию организма;
- уровню глюкозы в крови.
Как проявляет себя гиперфункции поджелудочной железы?
Симптомы гиперфункции
Симптомы данного заболевания не носят ярко выраженный характер. Именно из-за этого пациентам сложно заметить какие-либо изменения в повседневном ритме жизни, и уж тем более обратиться к врачу. Первоначальные признаки повышения уровня глюкозы больше походят на обычную усталость и нервные переживания. При гиперфункции поджелудочной железы развиваются:
- общая усталость и слабость организма;
- ничем не обоснованная быстрая утомляемость;
- сонливость, упадок сил;
- состояние апатии;
- судороги ног и рук;
- обмороки.
Чем раньше вы правильно отреагируете на симптомы гиперфункции поджелудочной железы, тем быстрее, действеннее и эффективнее пройдёт лечение. Отсутствие своевременного лечения гиперфункции поджелудочной железы приводит к непоправимым последствиям, вплоть до остановки жизнедеятельности организма.
Симптоматика данного заболевания со временем становится более выраженной, пациент начинает испытывать огромный дискомфорт, вследствие чего нарушается привычный для него режим жизни.
Совет: цените и берегите своё здоровье, обязательно посещайте специалистов для плановых осмотров, включающих перечень дополнительных анализов. Это поможет значительно повысить вероятность скорейшего выздоровления.
Заболевания при гиперфункции поджелудочной железы могут быть очень серьезными.
Диагностирование заболевания
Диагностика заболевания заключена в нескольких этапах, что позволяет врачу на каждом из них получить обширные сведения о состоянии конкретного органа и организма в целом. Диагностирование болезни заключается в:
- определении уровня глюкозы;
- определении уровня инсулина;
- определении уровня проинсулина;
- функциональной пробе, которая берется после суточного голодания;
- проведении компьютерной томографии конкретных участков организма пациента.
Как вылечить гиперфункцию поджелудочной железы?

Лечение
Острые приступы болезни, как правило, нейтрализуются, благодаря введению глюкозы внутривенно. Пациент имеет право отказаться от данного способа и начать принимать во время резкого ухудшения состояния любые источники глюкозы. Гиперфункция поджелудочной железы может сопровождаться появлением опухолей в данном органе. В такой ситуации лечение болезни заключается в оперативном вмешательстве и удалении новообразования.
Иногда, благодаря индивидуальным особенностям пациента, подобное оперативное вмешательство строго противопоказано. Тогда пациенту необходимо соблюдать особую диету, принимать специальные лекарственные препараты и четко следовать врачебным предписаниям.
Но не забывайте о том, что подобный консервативный метод лечения считается менее результативным, в отличие от своевременного удаления опухоли.
В заключение
Всё еще считаете, что вылечить данное заболевание очень сложно? Если вашу голову посещают подобные мысли, то победа в борьбе с болезнями поджелудочной железы явно пока что не на вашей стороне. Или вы уже подумываете об оперативном вмешательстве? Это неудивительно, ведь поджелудочная железа является очень важным органом, правильное функционирование которого считается залогом хорошего самочувствия и здоровья в целом. Берегите себя и будьте здоровы!
Внимание, данная статья носит только информативный характер. Не стоит заниматься самолечением, потому подобный подход очень опасен, в особенности, если речь идёт о заболеваниях поджелудочной железы.
Источник
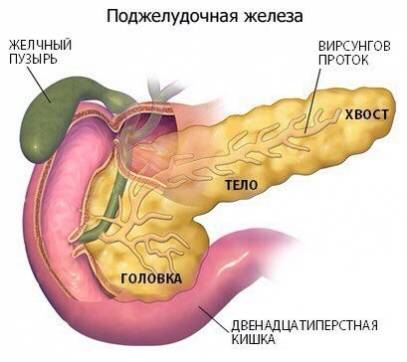
Поджелудочная железа — это сложно-альвеолярная железа смешанной секреции, которая выполняет внешнесекреторную (экскреторную, или экзокринную) и внутрисекреторную (инкреторную, или эндокринную) функции.
Структура поджелудочной железы
Эндокринная часть поджелудочной железы представлена островками Лангерганса. Они составляют около 1-3% массы железы (их общая количество- 1- 1500000) и представляют собой образования желтого цвета овальной или круглой формы величиной до 0,3 мм; некоторые из них достигают 1 мм в диаметре. Островки расположены по всей толщине железы, но большинство из них содержатся в ее хвосте. Выводных протоков у них нет. В каждом из островков содержится от 80 до 200 клеток. Количество островков различна в разные возрастные периоды (с возрастом их количество постепенно уменьшается), как и при различных заболеваниях (основным из которых является сахарный диабет). Островки состоят из клеток различных типов (насчитывают до 10 таких типов):
- $β$-клеток (60-90%),
- а-клеток (15-35%) — основные типы, которые секретируют в соответствии инсулин и глюкагон;
- $triangle$ -клетки (2-8%) — производят соматостатин;
- другие клетки составляют до 5% общей массы и секретируют гастрин, панкреатический полипептид, липокаин и другие гормоны. $β$-Клетки расположены преимущественно в центре островков, а другие типы клеток — по периферии.
Ткань железы имеет богатое кровоснабжение и иннервацию, что позволяет мгновенно реагировать на различные колебания обмена веществ. Стимуляция симпатической части нервной системы подавляет секрецию инсулина, а парасимпатической — усиливает.
Гипофункция поджелудочной железы
При дисфункции поджелудочной железы нарушается нормальное её функционирование. Различают два вида такой дисфункции — гипофункция и гиперфункция — состояния пониженного и повышенного выделения поджелудочной железой гормонов.
Определение 1
Гипофункция поджелудочной железы — это такое патологическое состояние, при котором поджелудочная железа не вырабатывает необходимого количества ее гормонов, в частности инсулина, и обусловленное разрушением островков Лангерганса.
Изменение антигенных свойств островковых клеток может быть обусловлена различными факторами. Ведущими среди них является вирусная инфекция, факторы внешней среды, в том числе нервный стресс и плохое питание. О роли вирусной инфекции свидетельствует факт частого выявления у больных высоких титров антител к некоторым вирусам. Сейчас считается вероятной участие некоторых вирусов в патогенезе гипофункции поджелудочной железы и, в частности, её крайней формы — сахарного диабета типа 1:
- вируса Коксаки ВЗ и В4,
- Реовирусы типа 3,
- цитомегаловируса,
- вируса паротита,
- врожденной краснухи,
- энцефаломиокардит,
- инфекционного мононуклеоза.
Сахарный диабет первого типа как крайний случай гипофункции поджелудочной железы
Острая гипофункция поджелудочной железы представляет из себя не что иное, как сахарный диабет типа 1, который является аутоиммунным заболеванием. Сахарный диабет типа 1 может быть индуцирован вирусной инфекцией, а также различными стрессовыми факторами внешней среды на фоне наследственной предрасположенности. Для этого типа диабета характерна сезонность заболеваемости с увеличением последней осенью и зимой (пик заболеваемости приходится на октябрь и январь).
При сахарном диабете типа 1 масса и размеры поджелудочной железы меньше, чем у лиц, не страдающих сахарным диабетом, или у пациентов с сахарным диабетом типа 2. Количество островков, а также количество инсулина, экстрагированного из поджелудочной железы у больных сахарным диабетом типа 1 значительно меньше по сравнению с нормой.
В этиопатогенезе сахарного диабета типа 1 целесообразно выделить генетическую предрасположенность, ассоциируется с определенными антигенами системы лейкоцитарных антигенов HLA (Human Leucocyte Antigens — антигены лейкоцитов человека), которая соединена с генами иммунного ответа. Антигены системы HLA размещены на небольшом участке шестой аутосомно хромосомы, где идентифицировано 5 локусов: А, В, С, D, DR. Антигены локусов А, В, С обнаруживают во всех ядровмисних клетках организма, антигены локуса D (DR, DRW) — в В-лимфоцитах и макрофагах. Установлено, что генетическая предрасположенность к сахарному диабету типа 1 связана с антигенами HLA В8 и В15 (вероятность развития заболевания в 2,5-3 раза выше, чем у лиц, не имеющих этих антигенов, а при одновременном наличии В8 и В15 риск заболевания возрастает в 8-9 раз).
Замечание 1
У больных сахарным диабетом типа 2 распределение антигенов не отличается от такового в общей популяции. Исследование локуса D показало, что наличие сахарного диабета типа 1 сочетается преимущественно с наличием антигенов DW3, DRW3, DR4 и DRW4, тогда как антиген DRW2 является маркером относительно небольшого риска возникновения сахарного диабета типа 1 (вызывает защитную и протективное действия).
Признаки и симптомы
Классические симптомы диабета типа 1 включают: полиурию (чрезмерное мочеиспускание), полидипсию (повышенную жажду), сухость во рту, многофагию (повышенный голод), усталость и потерю веса.
Замечание 2
Многие диабетики типа 1 диагностируются, когда они присутствуют при диабетическом кетоацидозе. Признаки и симптомы диабетического кетоацидоза включают сухую кожу, быстрое глубокое дыхание, сонливость, повышенную жажду, частое мочеиспускание, боль в животе и рвоту.
Около 12% людей с диабетом типа 1 имеют клиническую депрессию.
Около 6 процентов людей с диабетом типа 1 имеют целиакию, но в большинстве случаев нет симптомов пищеварения или ошибочно приписываются плохому контролю диабета, гастропареза или диабетической невропатии. В большинстве случаев целиакию диагностируют после начала диабета типа 1. Связь целиакии с диабетом типа 1 повышает риск осложнений, таких как ретинопатия и смертность. Эта ассоциация может быть объяснена совместными генетическими факторами, а также воспалениями или недостатками питания, вызванными необработанной целиакией, даже если диагноз диабета 1 типа диагностируется первым.
У некоторых людей с диабетом типа 1 происходят резкие и повторяющиеся колебания уровня глюкозы, часто возникающие без видимой причины; это называется «нестабильным диабетом» или «лабильным диабетом», а иногда и «хрупким диабетом», хотя этот термин больше не используется. Результатом таких колебаний могут быть нерегулярные и непредсказуемые гипергликемии, иногда связанные с кетоацидозом, а иногда и с серьезными гипогликемиями. Хрупкий диабет возникает не чаще, чем у 1% до 2% диабетиков.
Источник
Гипофункция и гиперфункция поджелудочной железы являются довольно серьезными заболеваниями, которые могут привести к смертельному исходу в том случае, если не будет осуществлено своевременное лечение. Следует помнить, что такое заболевание встречается редко. Развитие данной патологии в большинстве случаев обусловлено нарушением функционирования нервной системы, а также пониженным уровнем глюкозы в крови человека.
Причины возникновения и симптомы избыточной работы железы
Гиперфункция поджелудочной железы способствует уменьшению количества глюкозы в крови. Чаще всего такое явление происходит по следующим причинам:
- несоблюдение правил лечения сахарного диабета и применение неправильной дозировки инсулина;
- развитие новообразований различной локализации, в частности в головном мозге;
- образование инсулиномы (опухоль доброкачественного характера, повышающая уровень инсулина, располагающаяся в самой железе или в других органах пищеварительной системы);
- формирование глюкагономы (новообразование, локализующееся чаще всего на островках Лангерганса, которое очень часто перерождается в злокачественную опухоль).
Независимо от того, какие факторы способствовали заболеванию, развитие гиперфункции является довольно опасной проблемой. Поэтому очень важно выявить патологию в поджелудочной железе на ранних этапах развития.

Симптоматика, сопровождающая гиперфункцию, обусловлена возникновением гипогликемии, которая и является главным признаком болезни. Поскольку данное заболевание очень редкое, его зачастую могут спутать с иным недугом, обладающим похожими симптомами. Если поджелудочная железа вырабатывает слишком много секрета, то это приводит к появлению следующих симптомов:
- По утрам человеку очень сложно сконцентрироваться. Он становится рассеянным, часто повторяет одни и те же действия, не может быстро отвечать на те или иные вопросы.
- Присутствует ярко выраженное психомоторное возбуждение. Больной постоянно мечется, не может найти себе места, ввиду чего возникает ощущение, что человек пьян.
- Случаются припадки, имеющие некоторое сходство с эпилептическими, но меньшей продолжительности.
- Появляются нейровегетативные расстройства, которые проявляются в виде резких изменений артериального давления, повышенной потливости, нарушением сердечного ритма, покраснением кожного покрова на лице.
- Быстрое прогрессирование заболевания эндокринных желез может спровоцировать появление спутанности сознания, которая может быть различной выраженности.
- В некоторых случаях появляется состояние, подобное сну, при котором человек направляется в неопределенное место, не осознавая того. После этого он не понимает где находится и как попал туда.

Диагностика и лечение состояния
Гиперфункция является довольно редкой патологией. Ученые доказали, что женщины страдают данным заболеванием намного чаще, чем представители мужского пола. Это объясняется некоторыми особенностями строения организма и гормональной системы.
Для того чтобы выявить болезнь такого характера, используются следующие методы диагностики:
- определение уровня глюкозы в крови;
- определение количества вырабатываемого инсулина;
- определение уровня проинсулина;
- взятие функциональной пробы, осуществляемое с помощью суточного голодания;
- осуществление компьютерной томографии конкретных участков в организме.
Если были обнаружены новообразования различной локализации, проводится анализ крови на присутствие раковых клеток и онкомаркеров (специфичных белков, которые продуцируются злокачественными опухолями).
Главная задача диагностики заключается не только в выявлении присутствия повышенной секреции, но и в выяснении факторов, спровоцировавших ее развитие. Терапия при заболеваниях такого характера должна быть направлена в первую очередь на устранения причин патологии, иначе болезнь будет возвращаться снова и снова.
Лечение повышенной секреции поджелудочной железы в острой форме осуществляется с помощью внутривенного введения раствора глюкозы. Если больной начинает ощущать ухудшение состояния своего организма, то ему можно съесть что-то сладкое или выпить газированный напиток. Если в организме была обнаружена инсулинома, то терапия проводится с помощью хирургического вмешательства, в ходе которого опухоль полностью удаляется. В случае злокачественного характера новообразования проводится иссечение определенной части железы, чаще всего ее хвостика. В том случае, когда оперативное вмешательство невозможно по тем или иным причинам, врач назначает лекарственные средства, которые уменьшают количество вырабатываемого инсулина.
Очень важным моментом при терапии гиперфункции является диета. Она подразумевает употребление большого количества жидкости и частое принятие пищи маленькими порциями. Рекомендуется включить в рацион больше продуктов с высоким содержанием углеводов. Необходимо полностью отказаться от газированных напитков, жареной и жирной пищи, копченостей и большого количества специй. Обязательно нужно употреблять свежие овощи и фрукты.
Гипофункция
В случае если поджелудочной железой вырабатывается пониженная доза инсулина, развивается сахарный диабет. Гипофункция поджелудочной железы возникает в результате разрушения структуры островков Лангерганса.
К факторам риска относятся:
- наследственная предрасположенность;
- наличие лишнего веса;
- частые стрессовые ситуации и нервное перенапряжение.

Симптомы гипофункции могут быть разными. Это зависит от индивидуальных особенностей человека и стадии развития патологии. Чаще всего при таких болезнях наблюдаются следующие признаки:
- обезвоживание организма, сопровождающееся частым ощущением жажды;
- сухость слизистой оболочки в полости рта;
- частое и обильное мочеиспускание;
- быстрое снижение массы тела;
- тошнота и рвота;
- болезненные ощущения в области живота;
- нарушение сознания;
- повышенная утомляемость.
Для выявления заболевания необходимо провести анализ мочи на количество глюкозы. Лечение следует начинать сразу же после сдачи анализов. В первую очередь осуществляются инъекции искусственного инсулина. Это необходимо для того, чтобы нормализовать уровень глюкозы.
Если к другим симптомам патологии присоединяется нарушение пищеварительной деятельности, головокружение и хроническая усталость, то есть риск развития диабетической комы. При наличии таких признаков необходимо провести анализы крови на уровень сахара и мочи на количество ацетона.
Вылечить заболевание данного характера полностью невозможно, однако при правильной терапии удастся значительно улучшить качество жизни больного.
Профилактика
Для того чтобы предотвратить развитие нарушения функционирования поджелудочной железы, следует выполнять некоторые профилактические правила, которые снизят риск появления многих болезней. Необходимо полностью отказаться от курения и употребления алкоголя, а также придерживаться правильного питания и вести активный образ жизни. В целях поддержания железы в нормальном состоянии рекомендуется принимать витаминно-минеральные комплексы, особенно в осенне-зимний период.
Источник


