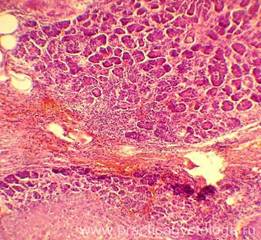
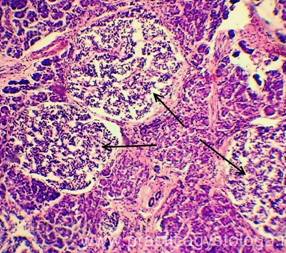
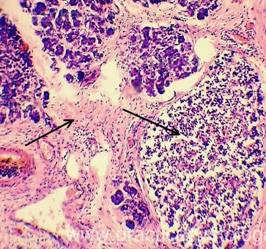
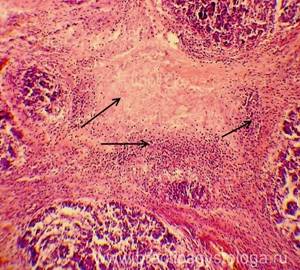
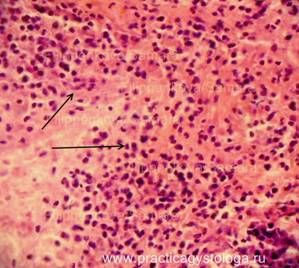
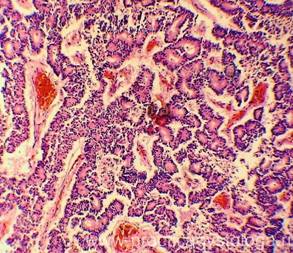
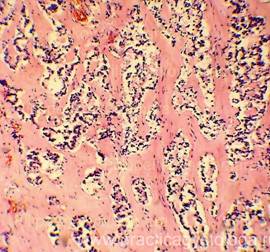
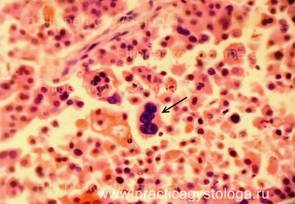
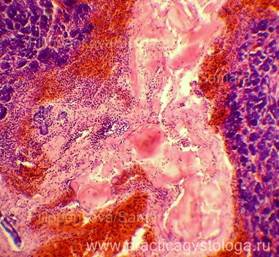
Микропрепарат некроз поджелудочной железы
Ы
Верстка: вставить рисунок 14.1.
Рис.
14.1. Микропрепараты.
Силикоз лёгкого (узелковая форма): а —
силикотический узелок состоит из
концентрических слоев коллагеновых
волокон (1). Вокруг узелка скопление
клеток-лимфоцитов, макрофагов, фибробластов
(2). В прилежащей ткани лёгкого диффузный
склероз (3); б — при окраске пикрофуксином
по ван Гизону коллагеновые волокна
периферических отделов силикотического
узелка окрашиваются в красный цвет (1),
в центре узелка участки гиалиноза и
распада желтого цвета (2), диффузный
склероз окружающей ткани лёгкого (3). Из
[1]: ×100
Ы
Верстка: вставить рисунок 14.2.
Рис.
14.2. Макропрепарат.
Хроническое лёгочное сердце. Размеры
и масса сердца увеличены преимущественно
за счет его правых отделов. Утолщена
стенка, увеличены размеры сосочковых
и трабекулярных мышц правого желудочка,
расширены полости правых предсердия и
желудочка
Ы
Верстка: вставить рисунок 14.3.
Рис.
14.3. Макропрепарат.
Алкогольный стеатоз печени (жировой
гепатоз, жировая дистрофия печени,
«гусиная» печень). Размеры и масса печени
увеличены (масса печени — 3900 г),
консистенция плотноватая, поверхность
гладкая, передний край закруглен, с
поверхности и на разрезе — однородного
глинистого вида, желтого или
желто-коричневого цвета
Ы
Верстка: вставить рисунок 14.4.
Рис.
14.4. Макропрепарат.
Алкогольный (микронодулярный, мелкоузловой,
портальный) цирроз печени. Печень
увеличена или уменьшена в размерах,
плотной консистенции, с мелкобугристой
(диаметр узлов — до 1 см) поверхностью
коричневато-желтого цвета. Деформация
органа обусловлена узлами-регенератами,
которые выступают над поверхностью
печени и очагами разрастания рубцовой
ткани, формирующими втяжения. На разрезе
печень коричневато-желтого цвета, с
множеством разной толщины прослоек
соединительной ткани серого цвета в
виде колец диаметром не более 1 см,
окружающих сохранившуюся печёночную
ткань
Ы
Верстка: вставить рисунок 14.5.
Рис.
14.5. Микропрепараты.
Алкогольный стеатоз печени (жировой
гепатоз, жировая дистрофия печени,
«гусиная» печень): а — отложения
липидов в цитоплазме гепатоцитов при
окраске гематоксилином и эозином
выглядят как прозрачные пустые вакуоли.
Ядра гепатоцитов оттеснены на периферию.
Алкогольный гиалин (ярко эозинофильные
включения в цитоплазме части гепатоцитов
— тельца Маллори) с очаговой инфильтрацией
нейтрофильными лейкоцитами, указывают
на алкогольную этиологию стеатоза
печени; б — отложения липидов в
цитоплазме гепатоцитов окрашиваются
суданом III в желто-оранжевый цвет с
докраской гематоксилином (алкогольная
крупнокапельная жировая дистрофия
печени); а — ×400,
б — ×200
Ы
Верстка: вставить рисунок 14.6.
Рис.
14.6. Макропрепараты.
а — Алкогольный, смешанный,
преимущественно геморрагический
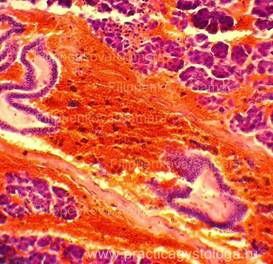
панкреонекроз. Поджелудочная железа
увеличена в размерах, отёчная, в ее ткани
крупные сливные очаги некроза с
геморрагическим пропитыванием в
сочетании со стеатонекрозами (небольшими
очагами жирового некроза желтовато-белого
цвета); б — алкогольный жировой
панкреонекроз. Субтотальный жировой
панкреонекроз: поджелудочная железа
увеличена в размерах, отёчная, в ее ткани
множественные сливные округлые и
неправильной формы очажки желтовато-белого
цвета, замазкоподобного вида
(стеатонекрозы), препараты Н.О. Крюкова
Ы
Верстка: вставить рисунок 14.7.
Рис.
14.7. Микропрепарат.
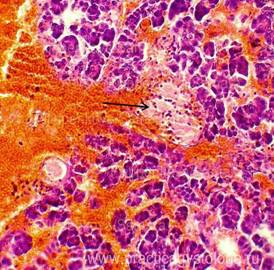
Алкогольный смешанный панкреонекроз.
В ткани поджелудочной железы сливные
крупные очаги некроза паренхимы, жировой
клетчатки (стеатонекрозы), местами с
геморрагической инфильтрацией
некротических масс. Выражена воспалительная
инфильтрация нейтрофильными лейкоцитами;
×60
Ы
Верстка: вставить рисунок 14.8.
Рис.
14.8. Микропрепараты.
Алкогольный монолобулярный цирроз
печени. Дольковое и балочное строение
печени резко нарушено. Паренхима печени
представлена ложными дольками разной
величины, образованных после разделения
истинных долек узкими прослойками
соединительной ткани — септами. Септы
инфильтрированы лимфоцитами, макрофагами,
с примесью полиморфноядерных лейкоцитов
(слабо выраженная воспалительная
инфильтрация, воспалительный инфильтрат
не проникает за пограничную пластинку
в ткань долек — неактивный цирроз).
Расширены вены портального тракта (один
из признаков синдрома портальной
гипертензии). Гиперплазия желчных
протоков в склерозированных портальных
трактах. В ложных дольках отсутствует
балочное строение, непостоянно
определяются центральные вены, гепатоциты
в состоянии жировой дистрофии и
извращенной регенерации (крупные, с
гиперхромными ядрами, двуядерные),
некоторые с алкогольным гиалином в
цитоплазме (тельца Маллори), очаговый
внутриклеточный холестаз (а, вверху
слева); б — соединительная ткань
окрашивается в красный цвет при окраске
пикрофуксином по Ван Гизону; ×100
Ы
Верстка: вставить рисунок 14.9.
Рис.
14.9. Макропрепарат.
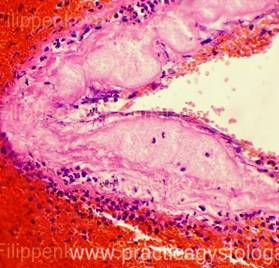
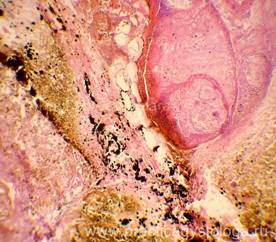
Жировые некрозы (стеатонекрозы) в брюшине
сальниковой сумки и капсулы поджелудочной
железы при алкогольном панкреонекрозе.
Множественные сливные округлые и
неправильной формы очажки желтовато-белого
цвета, замазкоподобного вида (стеатонекрозы)
в брюшине сальниковой сумки, малом
сальнике (верху — желудок), капсуле и
ткани поджелудочной железы (сальниковая
сумка вскрыта). Препарат А.Н. Кузина
и Б.А. Колонтарева
Ы
Верстка: вставить рисунок 14.10.
Рис.
14.10. Макропрепарат.
Псевдомембранозный колит. Внизу, для
сравнения — неизмененная толстая кишка.
Вверху: на слизистой оболочке толстой
кишки сливные бляшковидные наложения
зеленовато-желтого цвета, плотно спаянные
с подлежащими тканями (при отторжении
образуются язвы), которые представляют
собой некротические массы на месте
верхних отделов крипт, пронизанные
фибрином с лейкоцитарной инфильтрацией
(фибринозное дифтеритическое воспаление).
Псевдомембранозный колит является
осложнением антибиотикотерапии,
возбудитель — Clostridium
difficile. Препарат
Е.В. Федотова
Ы
Верстка: вставить рисунок 14.11.
Рис.
14.11. Макропрепарат.
Постгипоксическая энцефалопатия после
клинической смерти и длительных
реанимационных мероприятий. Тотальное
серое размягчение (колликвационный
некроз) ткани головного мозга, особенно
выраженное в коре больших полушарий.
Реанимационные мероприятия и интенсивная
терапия в течение нескольких суток
после констатации клинической смерти,
длившейся 12 мин
Ы
Верстка: вставить рисунок 14.12.
Рис.
14.12. Макропрепарат.
Алкогольная кардиомиопатия. Вариант
дилатационной кардиомиопа-тии: размеры
и масса сердца увеличены (кардиомегалия,
масса 900 г), округлой, шарообразной
формы («бычье», «пивное» сердце),
консистенция дряблая (на разрезе стенки
желудочков могут быть утолщены или
истончены, миокард глинистого вида,
полости расширены)
Ы
Верстка: вставить рисунок 14.13.
Рис.
14.13. Микропрепараты.
Алкогольная кардиомиопатия: а —
липоматоз и склероз стромы миокарда
левого желудочка, окраска пикрофуксином
по ван Гизону; б — сочетание гипертрофии
и атрофии кардиомиоцитов, их липофусциноз,
очаги фрагментации, жировая и белковая
дистрофия, отёк стромы; в — контрактурные
повреждения кардиомиоцитов при
алкогольной кардиомиопатии, окраска
по методу Ли (гематоксилин-основной
фуксинпикриновая кислота). Препараты
В.С. Паукова (а, в); а, б — ×200,
в — ×400
Ы
Верстка: вставить рисунок 14.14.
Рис.
14.14. Макропрепарат.
Инфекционный (полипозно-язвенный)
эндокардит при хронической наркомании.
Тромботические наложения пестрого вида
(с участками серого и темно-красного
цвета), плотноватой консистенции,
крошащиеся, с очагами обызвествления,
полиповидной формы на язвенных дефектах
частично разрушенных створок аортального
клапана сердца (эндокардит ранее
интактных клапанов — первичный эндокардит
или болезнь Черногубова). Размеры и
масса сердца увеличены, утолщена стенка
левого желудочка, умеренный склероз
эндокарда
Ы
Верстка: вставить рисунок 14.15.
Рис.
14.15. Микропрепарат.
Инфекционный (полипозно-язвенный)
эндокардит при хронической наркомании.
Некроз и изъязвление створки митрального
клапана, выраженная воспалительная
лейкоцитарная и лимфо-макрофагальная
инфильтрация (1) в области язвенного
дефекта — тромботические наложения из
фибрина, эритроцитов, пронизанные
лейкоцитами, с базофильными (сине-фиолетового
цвета) отложениями солей кальция и
колониями бактерий (2); ×120
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
| Алгоритм и примеры описания микропрепаратов поджелудочной железы. |
1. Состояние кровенаполнения (очаговое или диффузное венозно-капиллярное полнокровие, умеренное кровенаполнение, слабое кровенаполнение, неравномерное кровенаполнение), нарушения реологических свойств крови (эритростазы с диапедезными микрогеморрагиями, лейкостазы, разделение крови на плазму и форменные элементы, плазмостазы). Состояние сосудистых стенок (не изменены, утолщены за счёт склероза, гиалиноза, плазматического пропитывания).
2. Наличие отёка стромы, кровоизлияний, характеристика последних (диапедезные, деструктивные, диапедезно-деструктивные, мелко-, средне- и крупноочаговые, сливающиеся друг с другом, цвет, наличие и степень выраженности гемолиза эритроцитов, клеточная реакция в виде реактивного лейкоцитоза, макрофагальной реакции, пролиферации фибробластов).
3. Склероз (очаговый, сетчатый, очагово-диффузный, распространённый фиброз с очагами круглоклеточной инфильтрации).
4. Очаги некроза железистой ткани, клеточная реакция.
5. Очаги липоматоза железы (мелкие, средней величины, крупные, сливающиеся друг с другом).
6. Состояние инсулярных островков Лангерганса (средней величины, мелкие в состоянии атрофии, крупные, с признаками гиперплазии, с отёком стромы, в небольшом, умеренном и большом количестве на площади изученных срезов).
7. Состояние протоков (стенки не изменены или утолщены за счёт склероза, острого гнойного или продуктивного воспаления, в состоянии дистонии, спазма, перидуктальный склероз). Содержимое просветов протоков (слущенный эпителий, бледно-розовое гомогенное содержимое, уплотнённое насыщенно-розовое содержимое, гнойный экссудат и др.).
8. Патологические состояния (опухоли и др.).
Пример№1.
ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА (1объект) — резко выраженное диффузное венозно-капиллярное полнокровие, эритростазы, диапедезные микрогеморрагии и мелкоочаговые диапедезно-деструктивные кровоизлияния насыщенно-красного цвета, с небольшим количеством лейкоцитов. В отдельных сосудах разделение крови на плазму и форменные элементы, плазмостазы. Строение железистой ткани не нарушено. Отдельные протоки в состоянии нерезкого спазма, стенки их не изменены. Инсулярные островки Лангерганса в данных срезах не представлены.
Пример№2.
ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА (1объект, в анамнезе сахарный диабет 1 типа, тяжёлое течение) —очагово-диффузное венозно-капиллярное полнокровие. Слабо-умеренный отёк стромы. Выраженный диффузный склероз типа, с очаговым слабым-умеренным продуктивным воспалением. Средне- и крупноочаговый липоматоз железы. Умеренно выраженный перидуктальный склероз, стенки протоков со слабым-умеренным склерозом, диффузным слабо-умеренным продуктивным воспалением. Инсулярные островки Лангерганса в состоянии атрофии различной степени выраженности, в умеренном количестве на площади изученных срезов. Немногочисленные островки Лангерганса резко увеличены в размерах за счёт гиперплазии. Картина хронического склерозирующего панкреатита.
|
|
Рис. 1, 2. Картина хронического склерозирующего панкреатита. Выраженная гиперплазия ряда инсулярных островков Лангерганса (стрелки). Окраска: гематоксилин и эозин. Увеличение х100 и х250. | |
Пример№3.
ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА (1объект) — неравномерное кровенаполнение сосудов (участки слабого кровенаполнения граничат с очагами выраженного венозно-капиллярного полнокровия с эритростазами, внутрисосудистым лейкоцитозом, диапедезными микрогеморрагиями). Стенки отдельных сосудов слабо и умеренно утолщены за счёт слабого и умеренного склероза, в состоянии дистонии. Резко выраженный диффузный отёк стромы. Умеренно выраженный сетчатый склероз с диффузно расположенными небольшими очагами слабой и умеренной круглоклеточной инфильтрации. В ряде полей зрения расположены средней величины очаги некроза ткани железы с выраженной перифокальной лейкоцитарной инфильтрацией. Инсулярные островки Лангерганса средней величины и с признаками слабой-умеренной их гиперплазии. Картина обострения хронического склерозирующего панкреатита в виде очагового острого гнойно-некротического воспаления.
|
|
Рис. 3, 4. Картина очагового острого гнойно-некротического панкреатита. На фоне сетчатого склероза, выраженного отёка стромы очаги некроза ткани железы с выраженной лейкоцитарной инфильтрацией (стрелки). Окраска: гематоксилин и эозин. Увеличение х100 и х250. | |
Пример№4.
ПОДЖЕЛУДОЧНАЯ ЖЕЛЕЗА (1объект) — преобладает неравномерно выраженное венозно-капиллярное полнокровие, эритростазы. Стенки ряда сосудов со слабым и умеренным склерозом, в состоянии дистонии, нерезкого спазма. На большей площади срезов разрастание атипичной ткани с гистологической картиной аденокарциномы инфильтрирующего типа роста. На фоне неравномерно выраженной стромы, её отёка расположено большое количество мелких желёз с полиморфизмом клеток, наличием гигантских многоядерных уродливых клеток. В просветах ряда железистых структур — бледно-розовое гомогенное содержимое. Немногочисленные мелкие очаги некроза опухолевой ткани со слабой и умеренной реактивной лейкоцитарной инфильтрацией.
|
|
Рис. 5, 6. Аденокарцинома поджелудочной железы. Окраска: гематоксилин и эозин. Увеличение х100. | |
|
|
Рис. 7, 8. Уродливые гигантские многоядерные клетки в толще аденокарциномы поджелудочной железы (стрелки). Окраска: гематоксилин и эозин. Увеличение х400. | |
|
|
|
|
Рис. 9-14. Распространенные деструктивные кровоизлияния в ткани поджелудочной железы на фоне выраженного отёка её стромы. Кровоизлияния тёмно-красного цвета, с неравномерным частичным гемолизом эритроцитов, очаговым лейкоцитозом, включениями рыхлого фибрина с расположением лейкоцитов по ходу его нитей, свежими внутрипросветными тромбами, фибриноидным некрозом стенок отдельных сосудов. Окраска: гематоксилин и эозин. Увеличение х100, х250, х400. | |
|
|
|
|
| Рис. 15-17. Картина панкреонекроза. Некроз, распространенные диапедезно-деструктивные кровоизлияния, выраженная очагово-диффузная лейкоцитарная инфильтрация в толще железистой ткани. В прсветах протоков уплотнённое содержимое. Окраска: гематоксилин и эозин. Увеличение х100, х250 |
Источник
Прижизненное морфологическое исследование ПЖ (биопсию) выполняют редко, что связано с трудностью забора материала, обусловленной глубоким забрюшинным расположением органа, опасностью его травматизации, сопровождающейся активацией ферментов и угрозой развития острого посттравматического панкреатита. Возможно проведение пункционной биопсии ПЖ под контролем УЗИ или КТ. В большинстве случаев её выполняют для дифференциальной диагностики индуративных панкреатитов и очагового поражения ПЖ (опухоли, паразитарное поражение, туберкулёз, очаговая форма аутоиммунного панкреатита и др.).
Разработаны критерии определения тяжести ХП по результатам УЗИ, КТ, ЭРХПГ, позволяющие с достаточной точностью определить выраженность структурных нарушений. При ОП риск от выполнения инвазивного вмешательства (пункции) значительно превышает диагностическую значимость морфологического исследования, особенно если принять во внимание высокую точность современных методов визуализации ПЖ и весь арсенал современных биохимических методов исследования (диагностика феномена уклонения ферментов в кровь, определения уровня экспрессии цитокинов и др.), позволяющих достоверно диагностировать ОП.
Необходимо отметить, что в большинстве случаев выполняют тонкоигольную биопсию ПЖ, позволяющую провести только цитологическое исследование, т.е. получить отдельные группы клеток, что неактуально для диагностики панкреатитов. Пункция ПЖ толстой иглой, позволяющая осуществить забор значительного количества материала для гистологического исследования, чрезвычайно травматична и грозит серьёзными осложнениями (деструктивный постманипуляционный панкреатит). Именно поэтому в настоящее время считают, что прямых показаний к проведению пункции ПЖ у больных панкреатитами нет.
Прижизненное морфологическое исследование проводят во всех случаях после резекции ПЖ, панкреатэктомии и открытой биопсии ПЖ. Подавляющее большинство исследований, посвященных изучению патоморфологии панкреатитов, выполнено на аутопсий ном материале.
Острый панкреатит
Первое систематическое описание морфологии ОП было сделано R. Fitz ешё в 1889 г. Спустя семь лет Н. Chiari выдвинул предположение, состоящее в оценке ОП как процесса самопереваривания.
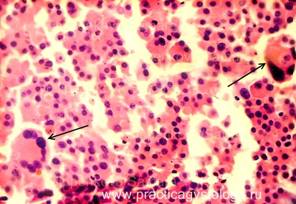
При ОП возникают изменения в структуре ацинарных клеток и нарушение их функции, развивается острая местная и системная воспалительная реакция. Основой патоморфологических изменений при ОП считают повреждение ацинарных клеток, в результате которого возникает интерстициальный отёк. При этом ПЖ увеличивается в размерах, могут возникать небольшие зоны очагового некроза, располагающиеся как в самом органе, так и вокруг него (в забрюшинной клетчатке).
Острая воспалительная реакция прогрессирует достаточно быстро (в течение нескольких минут). Начальный иммунный клеточный ответ характеризуется периваскулярной полиморфноклеточной инфильтрацией в ПЖ. В течение часа начинается прогрессирующая миграция мононуклеарных лейкоцитов (включая макрофаги и лимфоциты) в очаг воспаления. Радикалы кислорода и другие вещества, выделяемые фагоцитами, усугубляют повреждения, воздействуя, в частности, на эндотелиальные клетки капилляров ПЖ. В результате увеличивается проницаемость сосудов, что облегчает доступ циркулирующим форменным элементам крови (нейтрофилам, моноцитам, тромбоцитам) и различным гуморальным факторам (например, компонентам комплемента и цитокинам) к микроокружению ацинарных клеток.
Микроскопически отёк может быть как интерлобулярным, так и интралобулярным. Скопления ацинарных клеток выглядят рассредоточенными и разделёнными прослойками сравнительно редкой соединительнотканной матрицы (см. рис. 4-1). Хотя ОП в большинстве случаев завершается благоприятно для больного и морфологически характеризуется только отёком, в 5—10% случаев он прогрессирует до панкреонекроза — необратимого локального процесса, в ряде случаев сопровождающегося полиорганной недостаточностью.

Рис. 4—1. Гистологические изменения при остром панкреатите (микрофотограмма): а — перидуктальная воспалительная реакция; б — воспаление ограничено периметром долек, видны небольшие очаги некроза
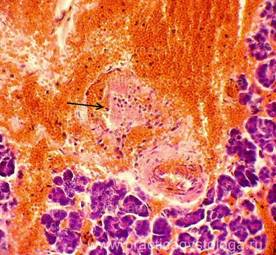
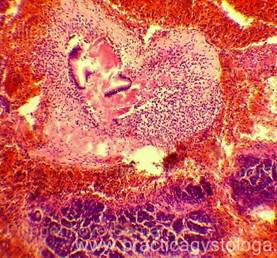
В этом случае возникает длительная нетрудоспособность, высока частота летальных исходов. Гистологически обнаруживают обширные некрозы паренхимы, зоны микроабсцессов, тромбоз в микрососудистом русле, очаговые кровоизлияния (см. рис. 4-2). Все указанные нарушения, как правило, прогрессируют из первичных отёчных изменений.

Рис. 4—2. Гистологические изменения при остром деструктивном панкреатите (микрофотограмма): а — панлобулярный некроз; б — острый геморрагический панкреатит; экзокринная ткань поджелудочной железы (слева) в значительной степени сохранена, в то время как прилежащая жировая ткань (в центре и справа) распадается, при этом видны только клеточные остатки и кровоизлияние. Некротизированный жир имеет сильное сродство к кальцию, который быстро откладывается в нём; базофилия некротизированной ткани (внизу) — показатель наличия кальция
При прогрессирующем ОП деструктивно-воспалительные изменения обнаруживают не только в ПЖ (собственно панкреатит), но и в забрюшинной клетчатке (парапанкреатит), брюшине (перитонит) и её связках (лигаментит), большом и малом сальнике (оментит), сальниковой сумке (оментобурсит), жировых подвесках толстой кишки (эпиплоит). Нередко панкреатические ферменты повреждают жёлчный пузырь, в результате чего возникает ферментативный острый холецистит.
В развитии морфологических изменений при прогрессирующем ОП выделяют четыре периода и восемь фаз (табл. 4-1). Начальными считают периоды альтерации паренхимы ПЖ с возможным формированием очагов некроза, что выражается интенсивной экссудацией в интерстиций органа, забрюшинное клеточное пространство (иногда с геморрагическим пропитыванием) и полость брюшины. Во втором периоде происходит тромбирование сосудов ПЖ и забрюшинной клетчатки с резким ослаблением и прекращением экссудации. Завершающая фаза второго периода морфологических изменений при ОП — образование некрозов и их эволюция.
Таблица 4-1. Периоды тканевой деструкции при остром панкреатите

За периодом образования очагов некрозов следует период реактивных изменений в них, приводящих к развитию перифокального воспаления. В его первой фазе наблюдают воспалительный отёк и инфильтрацию, а в последующих — ферментативное расплавление, инфильтрацию и секвестрацию некротизированных тканей. Присоединение эндогенной или экзогенной инфекции при неоправданных ранних хирургических вмешательствах на повреждённой ПЖ превращает зоны повреждения в очаги гнойно-гнилостного расплавления (нагноение клетчаточных пространств) и секвестрации. Если альтерация ПЖ и возникает в этих обстоятельствах, то её считают вторичной.
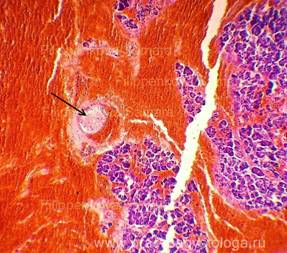
В периоде репарации структура паренхимы и функция ПЖ могут восстановиться полностью (отёчный панкреатит) либо частично, с формированием рецидивирующего панкреатита, свищей, псевдокист ПЖ или сочетанием этих изменений (см. рис. 4-3). В последнем случае возможно развитие функциональных нарушений

Рис. 4—3. Псевдокиста поджелудочной железы, возникшая в исходе острого панкреатита (фотография при лапаротомии): округлая полость с геморрагическим содержимым
В соответствии с клинико-морфологической классификацией выделяют различные морфологические формы ОП.
• Интерстициальный ОП:
— серозный;
— серозно-геморрагический.
• Некротический ОП:
— преимущественно жировой;
— преимущественно геморрагический.
• Гнойно-некротический ОП.
Указанные морфологические формы могут последовательно переходить друг в друга.
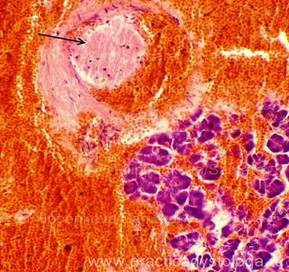
Под влиянием благоприятных факторов (например, раннего полноценного лечения уже на догоспитальном этапе) развитие морфологических изменений может остановиться на ранней стадии отёка и интерстициального ОП. При некротическом ОП в ранние сроки в ПЖ обнаруживают смешанный некроз с преобладанием геморрагического или жирового компонента (см. рис. 4-4). Происходит достаточно быстрая резорбция геморрагического компонента некроза.

Рис. 4—4. Смешанный панкреонекроз с преобладанием геморрагического компонента (макропрепарат): обширные зоны некроза паренхимы, фокусы кровоизлияний и небольшие очаги стеатонекроза
На поздних сроках обнаруживают преимущественно жировой некроз, который в асептических условиях рассасывается очень медленно. Эффективное лечение может предупредить переход некротической формы в гнойно-некротическую (наиболее опасную) и обеспечить быстрое наступление периода реституции.
Паренхиматозный некроз, характеризующийся преимущественным поражением ацинарных клеток, относят к разряду колликвационного. Обычно он протекает с выраженными геморрагическими изменениями не только в ПЖ и забрюшинной клетчатке, но и в отдалённых отделах брюшной полости. Некротизированные ткани при такой форме некроза быстро расплавляются, образуя гноевидную серую массу с большим содержанием протеолитических ферментов.
Жировой некроз (стеатонекроз) вызывает фосфолипаза. Чаще всего он возникает в условиях лимфостаза, нарастающего по мерс развития альтерации в ПЖ. Его обнаруживают как в самой ПЖ, так и в тканях, содержащих большое количество клетчатки, чаще — в забрюшинном пространстве и большом сальнике (см. рис. 4-5). Стеатонекроз, относящийся к разряду коагуляционного (сухого) некроза, вызывает резкую перифокальную воспалительную реакцию. В отличие от кровоизлияний стеатонекрозы рассасываются медленно, в местах их локализации образуются мелкие или крупные перифокальные инфильтраты. Массивные жировые некрозы могут вызывать реактивный асептический перитонит.

Рис. 4—5. Жировой некроз при остром панкреатите (макропрепарат при аутопсии): а — большие зоны некроза, захватывающие сальник и хвост поджелудочной железы; б — множественные просовидные фокусы стеатонекроза на брыжейке и сальнике
При тяжёлом течении прогрессирующего ОП наблюдают признаки системного воспалительного ответа или синдрома множественных органных дисфункций. Возникают панкреатогенные поражения сердца, лёгких, печени, почек и других органов.
Маев И.В., Кучерявый Ю.А.
Источник