Нарушение функции поджелудочной железы симптомы у детей

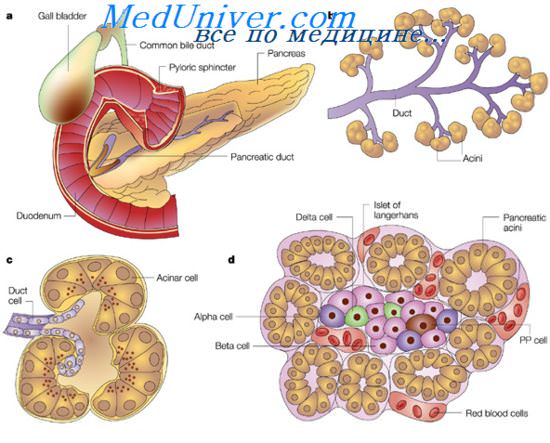
Недостаточность поджелудочной железы у детей занимает лидирующее положение среди патологии органов пищеварительного тракта, отличается многообразием причин и клинических проявлений. Они во многом объясняются анатомическим расположением: железа занимает центральное положение в брюшной полости, часть ее — ретроперитонеально (забрюшинно), головка тесно соприкасается с двенадцатиперстной кишкой, хвост расположен в воротах селезенки.
Причины появления патологии у ребенка
Поджелудочная железа является единственным органом с двойной функцией – внутренней и внешней секрецией:
- вырабатывает поджелудочный сок, содержащий ферменты и биологически активные вещества;
- синтезирует инсулин и глюкагон, принимающие участие в углеводном обмене и влияющие на микроциркуляцию других органов и систем.
В связи с многообразием функций и участием поджелудочной железы во многих процессах в организме, нарушение ее деятельности может быть вызвано различными причинами:
- неправильный режим питания и вредная еда;
- травмы живота;
- стрессы и хронические психоэмоциональные перенапряжения;
- инфекции (вирусные и бактериальные).

Несмотря на различные причины, приводящие к нарушению работы поджелудочной железы, клиническая картина во всех случаях имеет сходные симптомы: как при воспалительном процессе, так и при недостаточности ферментов, не связанной с воспалением.
Панкреатическая недостаточность у детей бывает первичной и вторичной.
Первичную вызывают немодифицируемые факторы (их не может изменить ни врач, ни пациент). Это определенные заболевания или патологические состояния:
- врожденная непроходимость общего панкреатического протока;
- рецидивирующий панкреатит, генетически обусловленный;
- недостаточный синтез некоторых энзимов — дефицит липазы или трипсина из-за дисфункции поджелудочной железы.
У детей в основном развивается вторичная недостаточность железы (панкреатопатия, диспанкреатизм).
К причинам срыва поджелудочной железы у ребенка относятся:
- вредная пища;
- переедание;
- временное снижение функций железы.
К вторичной недостаточности приводят воспалительные заболевания соседних пищеварительных органов:
- гастродуоденит;
- холецистит;
- дискинезия желчевыводящих путей.
Диагностические мероприятия
Нарушенная работа поджелудочной железы проявляется всеми типичными симптомами: болью, тошнотой, рвотой, сниженным аппетитом, поносом. В некоторых случаях длительное время клинические проявления могут отсутствовать. Но в дальнейшем это приводит к выраженным изменениям пищеварительного процесса.
Диагностика таких состояний представляет определенные трудности из-за нечеткости проявлений и незначительных изменений при функциональных методах обследования.
Биохимические показатели крови – активность ферментов (чаще всего — амилазы). При обострении хронического панкреатита цифры превышают норму в 3 раза. В других случаях этот процесс бывает настолько кратковременным, что определить ее увеличение в крови не удается.

Копрограмма — кал блестящий, жирный, вязкий и липкий, «прилипает к горшку», при анализе в нем выявляется:
- большое количество жиров — стеаторея;
- непереваренные мышечные волокна — креаторея;
- крахмальные зерна как результат неполного расщепления углеводов — амилорея.
Фекальный эластазный тест – золотой стандарт диагностики. Определяется эластаза-1: она не изменяется при прохождении через весь кишечник:
- норма эластазы — не ниже 200 мкг/г;
- умеренная недостаточность — 200–100 мкг/г;
- выраженная недостаточность — менее 100 мкг/г.
Инструментальные методы исследования.
УЗИ определяет:
- эхогенность поджелудочной железы;
- изменение размеров;
- четкость контуров;
- наличие кист или кальцификатов.
Томография (компьютерная, магнитно-резонансная) дает четкую картину строения ткани железы, точно определяют даже незначительные структурные изменения.
Существует достаточное количество других функциональных и лабораторных исследований, но в данном случае они будут неинформативными.
Лечение болезни у детей
Лечебные мероприятия регулируют внешнесекреторный недостаток функции поджелудочной железы и восстанавливают ферментный сбой в организме. В обязательном порядке проводится терапия основной патологии, вызвавшей секреторный дефицит. Расстройство, возникшее в других органах, также корректируется приемом лекарственных препаратов.
Если ребенок жалуется на тошноту, отказывается от еды, у него появилась боль в животе, рвота и понос, используется весь спектр симптоматической терапии.
Медикаментозное лечение
Медикаментозное лечение заключается в проведении заместительной терапии. Новые препараты, направленные на выполнение этой функции, позволяют употреблять необходимое по возрасту количество жиров, а нехватка липазы компенсируется адекватной дозировкой лекарства. Это улучшает нутритивный статус, что важно, поскольку детский организм постоянно растет.
Ферментативный препарат подбирается по содержащемуся в нем панкреатину, в состав которого входят основные ферменты (липаза, амилаза, протеазы). Назначаются Панкреатин, Фестал, Мезим-форте и другие.
Более эффективно использование Креона, который выпускается в виде капсул, содержащих микросферы в pH-чувствительных оболочках. Благодаря такой инновационной форме микрокапсулы, содержащие фермент, начинают расщеплять жиры, углеводы и белки в двенадцатиперстной кишке, pH-устойчивая оболочка не дает соляной кислоте в желудке нарушать целостность микросфер, они поступают в просвет двенадцатиперстной кишки неповрежденными. Только там происходит высвобождение фермента.

Детский возраст не противопоказание к назначению Креона. Чтобы малыш мог глотать препарат, капсулу открывают и с небольшим количеством воды дают выпить микросферы.
К достоинствам современных ферментных препаратов относится:
- возможность применения в любом возрасте;
- отсутствие побочных действий;
- хорошая переносимость.
Последний пункт особенно важен, поскольку в некоторых ситуациях заместительную терапию назначают на всю жизнь. Детям с энзимной недостаточностью препараты необходимо принимать от нескольких недель до нескольких месяцев.
Креон имеет широкий спектр показаний, но главное назначение — восполнить экзокринный недостаток поджелудочной железы. Критерий правильно подобранной дозы – нормализация стула и уменьшение его частоты.
Если имеются заболевания органов пищеварения, которые привели к панкреатическому сбою, параллельно рекомендуется принимать:
- спазмолитики (Дюспаталин);
- прокинетики;
- ингибиторы протонной помпы.
Все препараты назначаются только педиатром или гастроэнтерологом индивидуально, учитывая состояние пациента.
Народные методы
В связи со сложностью проблемы, длительностью лечения ферментами, высокой вероятностью осложнений врачи категорически не рекомендуют панкреатическую недостаточность у детей лечить народными методами. Это может спровоцировать аллергические реакции, которые станут толчком к клиническим проявлениям даже в случаях бессимптомного течения патологии.
Возможные осложнения заболевания
При соблюдении рекомендаций, назначенных врачом, и правильном распорядке дня, включая обязательное временное ограничение в некоторых продуктах, осложнения не наступят. В противном случае внешнесекреторная недостаточность поджелудочной железы проявится яркой клинической симптоматикой панкреатита и в дальнейшем приобретет хроническое течение с обострениями, требующими лечения в стационаре.
Диета в период болезни
Диета при этой патологии является неотъемлемой частью лечения. Нарушать ее нельзя даже при приеме заместительной терапии.
Иногда специалисты назначают ограничения в питании на год и больше. Чтобы не сорвать достигнутое лечением равновесие, необходимо соблюдать режим питания:
- механически и химически щадящая еда;
- температурный режим — еда должна быть теплой;
- дробный прием (5–6 раз в день) маленькими порциями;
- ограничение слишком жирной, жареной, копченой и пряной пищи;
- прием достаточного количества жидкости (запрещены газированные напитки, крепкий чай, кофе);
- соблюдение интервалов между едой и времен ее приема.
Профилактика и советы родителям
Чтобы не пришлось лечить и ограничивать в еде ребенка, родителям необходимо внимательно следить за пищеварением малыша. Своевременное обращение к специалисту и лечение патологических отклонений предупредит развитие хронических заболеваний. Соблюдение режима дня, правильный прием пищи поможет избежать проблем со здоровьем детей.
Список литературы
- Бельмер С.В. Проблемы пищеварительной недостаточности: определение, выявление, коррекция. Российский медицинский журнал.2003 г. №3 Т. 11 стр. 119–121.
- Нецветаев А.В. Хирургическая патология поджелудочной железы у детей (клиника, диагностика, лечение). Автореферат диссертации.
- Коровина Н.А., Захарова И.Н., Малова Н.Е. Экзокринная недостаточность поджелудочной железы: проблемы и решения (руководство для врачей). М. 2004 г.
- Коротько Г.Ф. Секреция поджелудочной железы. 2-е дополненное издание. Издательство Кубанского Государственного университета 2005 г.
- Бельмер С.В., Гасилина Т.В., Завалин П.А., Коваленко А.А. Экзокринная недостаточность поджелудочной железы у детей: методы диагностики и коррекции (методические аспекты). М. 2001 г.
Источник
В медицинской терминологии термин «дисфункция поджелудочной железы» часто употребляется по отношению к этому органу в связи с диагностированным панкреатитом. Это не совсем корректное выражение, ведь дисфункция подразумевает нарушение физиологической работы органа, а также определенные симптомы, по которым это можно вычислить.
Что такое дисфункция поджелудочной железы?
Основная задача поджелудочной железы — выработка пищеварительных ферментов для переваривания основных групп питательных веществ: жиров, белков и углеводов. Кроме того, этот орган имеет железы внутренней секреции, продуцируя гормоны, способствующие метаболизму углеводов.
При недостаточной секреции ферментов и гормонов, у пациента появляются характерные симптомы, позволяющие заподозрить дисфункцию поджелудочной железы. Причины подобного состояния довольно разнообразны, но обычно речь идет о воспалительных заболеваниях, аутоиммунных и врожденных патологиях.
Причины заболевания
 Подобные патологии, как и большинство заболеваний ЖКТ, возникают вследствие неправильного питания, злоупотребления алкоголем и курения. Все эти факторы повышают риск неправильной работы поджелудочной железы, а также могут привести к ее полной дисфункции.
Подобные патологии, как и большинство заболеваний ЖКТ, возникают вследствие неправильного питания, злоупотребления алкоголем и курения. Все эти факторы повышают риск неправильной работы поджелудочной железы, а также могут привести к ее полной дисфункции.
Наследственная предрасположенность также может увеличить шансы приобрести заболевание поджелудочной железы (склонность к сахарному диабету — яркий пример), а также врожденные патологии развития этого органа.
Заболевания органов желудочно – кишечного тракта также способствуют возникновению проблем в работе поджелудочной железы. Внутренние органы тесно связаны с «самочувствием» билиарной системы, поэтому возможные нарушения в работе печени и желчного пузыря могут сказаться и на здоровье поджелудочной.
Симптомы
Нарушения в работе поджелудочной железы обычно развиваются в течение длительного времени. На ранних стадиях симптоматика менее выражена и проявляется в основном периодическими нарушениями пищеварения, незначительным дискомфортом в желудке, тошнотой и отрыжкой. По мере прогрессирования заболевания, пациент может жаловаться на следующие симптомы.
Основные признаки дисфункции поджелудочной железы:
- Диарея, сменяющаяся запором и наоборот.
- Вздутие и урчание в животе, возникающие после приема пищи.
- Отрыжка кислым, неприятный запах изо рта.
- Боли в области живота нечеткой локализации.
- Кашеобразный стул с непереваренными остатками пищи, часто оставляющий жирный след.
- Затруднения опорожнения кишечника, резкий запах кала.
Интенсивность негативных проявлений может меняться по индивидуальным показателям. Считается, что особенно часто и резко проявляются подобные признаки у пациентов, злоупотребляющих алкоголем. Боли и негативные проявления усиливаются при употреблении жирной и острой пищи, а также в стрессовых ситуациях и после физической нагрузки.
Диагностика
Определить дисфункцию поджелудочной железы трудно только по одним лишь симптомам. Лучшим вариантом будет обращение к опытному гастроэнтерологу, прохождению соответствующего обследования. При этом важно определить причину патологии, ведь подобный симптом не выступает отдельным заболеванием, а служит признаком другой болезни.
Как проводится обследование:
- Сбор жалоб и изучение анамнеза пациента.
- Личный осмотр, определение места локализации болевых ощущений и размеров пальпируемых органов.
- Расширенный биохимический анализ крови.
- Специальный тест на альфа – амилазу.
- УЗИ поджелудочной железы, позволяющее оценить физические параметры органа, структурные изменения и затруднение функций.
В ходе обследования могут понадобиться дополнительные процедуры, например, полное обследование желудочно – кишечного тракта. Подобные назначения обязательно согласовываются с лечащим врачом, чтобы определить максимально подходящее и информативное исследование.
Лечение
Терапия дисфункции поджелудочной железы полностью зависит от диагностируемого заболевания. Обычно острая и хроническая форма панкреатита лечиться медикаментозно, требует соблюдения строгой диеты и режима питания.
При тяжелых патологиях и необратимых изменениях тканей, выявлении опухолей и некроза тканей, решается вопрос оперативного удаления (полного или частичного) этого органа.
Медикаментозная терапия включает прием ферментсодержащих препаратов, если подобные нарушения привели к недостаточной выработке ферментов. В противном случае, когда секреторная активность органа превышает норму, используются средства с обратным эффектом, подавляющие активность желез.
При сильном болевом синдроме используются спазмолитики, помогающие расслабить мышцы. Пациентам с подобными патологиями рекомендовано санитарно – курортное лечение минеральными водами.
Питание
 Особую роль при лечении заболеваний поджелудочной железы требуется уделить питанию. Значение имеет не только качественный состав рациона, но и способ приготовления и частота употребления пищи.
Особую роль при лечении заболеваний поджелудочной железы требуется уделить питанию. Значение имеет не только качественный состав рациона, но и способ приготовления и частота употребления пищи.
Для пациентов с диагностируемой дисфункцией поджелудочной железы диета должна быть пожизненной и включать несколько основных правил.
Питание при дисфункции поджелудочной железы:
- Рацион дробный, небольшими порциями.
- Частота приема пищи не должна включать промежутки более четырех часов.
- Приготовление пищи исключает процесс жарки, копчения и маринования.
- Предпочтение стоит отдавать простым блюдам с минимумом ингредиентов.
- Употреблять не менее 1,5 – 2 литров чистой воды ежедневно.
- В рационе следует ограничить употребление жирной и соленой пищи, избегать острого и пряностей.
Также следует придерживаться посильной физической нагрузки, избавиться от лишнего веса, который также представляет угрозу при подобных заболеваниях.
Профилактика
Предупреждение заболеваний желудочно – кишечного тракта заключается в соблюдении принципов здорового питания.
Рацион должен быть разнообразным и достаточным, но при этом исключать жаренных и жирных блюд, которые так не любит поджелудочная железа. Также важно вовремя проходит обследования и лечение хронических заболеваний, бережно относится к своему здоровью.
Патологии и заболевания желудочно – кишечного тракта часто приводят к развитию дисфункции поджелудочной железы. Это чревато появлением неприятных симптомов и окончательным расстройством пищеварения, поэтому обязательно стоит обратить внимание на тревожные признаки.
В нашей статье рассмотрена основная информация о подобных недугах, а также приведены способы их лечения и профилактики.
Загрузка…
Источник
Последнее обновление статьи: 12.04.2018 г.
Ваш ребёнок просыпается посреди ночи взволнованный, у него тошнота, и болит живот, затем происходит рвота. Обычно эти симптомы составляют всего лишь 24-часовое расстройство желудка. Но иногда есть другая причина. Симптомы панкреатита у детей зачастую схожи с признаками ротавирусной инфекции, что вводит в заблуждение многих родителей.
Детский панкреатит, как правило, проходит быстро, без долгосрочного нарушения поджелудочной железы. Важно рано распознать симптомы, чтобы уменьшить риск осложнений. Ребёнок на короткое время может нуждаться в лечении или изменениях в питании.
Что такое детский панкреатит?
Панкреатит — заболевание поджелудочной железы воспалительного характера. Поджелудочная железа — орган, который является частью пищеварительной системы и анатомически расположен сразу за желудком.
Этот орган производит гормоны инсулин и глюкагон, регулирующие количество сахара в организме.
Но поджелудочная железа также имеет определяющее значение в пищеварении. Она производит необходимые ферменты, которые помогают перерабатывать съеденную нами пищу.
Если поджелудочная железа здорова, ферменты не становятся активными, пока не достигнут двенадцатиперстной кишки. Но когда железа воспаляется, ферменты активируются на ранней стадии, пока ещё находятся в самом органе, и агрессивно воздействуют на внутренние структуры.
Ткани поджелудочной железы, которые вырабатывают ферменты, повреждаются и перестают продуцировать новые ферменты. Со временем эти повреждения тканей могут стать хроническими.
Причины панкреатита у детей:
- жёлчнокаменная болезнь. От 10 % до 30 % детей с панкреатитом могут страдать от жёлчных камней. Лечение этого состояния может помочь восстановить нормальную работу поджелудочной железы;
- полиорганические заболевания. Двадцать процентов случаев острой формы панкреатита вызываются состояниями, влияющими на несколько органов или систем органов, такими как сепсис, гемолитико-уремический синдром или системная красная волчанка;
- метаболические заболевания. Метаболические расстройства могут быть причиной 2 — 7 % случаев острого панкреатита. Это нарушение метаболизма у детей с высоким уровнем липидов или кальция в крови:
- инфекции. Острый панкреатит иногда диагностируется, когда ребёнок страдает от инфекции. Однако трудно установить прямую связь между этими двумя условиями. Некоторые из инфекционных заболеваний, которые были связаны с панкреатитом, включают эпидемический паротит, краснуху, цитомегаловирусную инфекцию, вирус иммунодефицита человека, аденовирус и Коксаки вирус группы B;
- анатомические аномалии. Нарушения в строении поджелудочной железы или жёлчных путей могут привести к панкреатиту;
- панкреатит может быть спровоцирован медикаментами. Считается, что лекарственные средства вызывают одну четверть случаев панкреатита. Не совсем понятно, почему некоторые препараты могут вызывать панкреатит. Один из факторов заключается в том, что дети, лечившиеся этими препаратами, имеют дополнительные нарушения или условия, предрасполагающие их к панкреатиту;
- панкреатит иногда вызывается травмой. Травма поджелудочной железы может спровоцировать острый панкреатит. Механическое повреждение может произойти при автокатастрофе, во время занятий спортом, при падениях или по причине жёстокого обращения с детьми;
- панкреатит бывает наследственным, что означает, что он был передан одним или обоими родителями. Это связано с муковисцидозом, генетической мутацией, которая обнаруживается у ребёнка, но не у родителей;
- наконец, существует большое количество случаев панкреатита, где причина неизвестна. Это называется идиопатический панкреатит.
Формы панкреатита
Острый панкреатит
Острая форма панкреатита — резкое воспаление, длящееся в течение короткого отрезка времени. Течение заболевания — от лёгкого дискомфорта до тяжёлой, опасной для жизни болезни. Большинство детей с острой формой заболевания полностью восстанавливается после получения правильной терапии. В тяжёлых случаях острая форма приводит к кровотечению в органе, серьёзному повреждению тканей, инфекции и образованию кист. Тяжёлый панкреатит наносит ущерб другим важным для жизни органам (сердцу, лёгким, почкам).
В редких случаях повторяющиеся приступы острого панкреатита приведут к хроническому течению болезни, что со временем вызовет стойкое повреждение поджелудочной железы.
Симптомы
Острый панкреатит у детей обычно быстро проходит, в течение недели. Но важно заранее увидеть симптомы и обратиться к специалисту, чтобы уменьшить риск осложнений.
Самый распространённый симптом острого панкреатита — интенсивная боль в верхнем отделе живота. Эта боль обычно гораздо более сильная, чем типичные колики. Она может быть постоянной, спазматического характера, усиливающаяся после еды. Ребёнку при этом трудно находиться в вертикальном положении.
Другие признаки панкреатита у детей:
- вздутый, чувствительный живот;
- боль отдаёт в спину;
- тошнота;
- рвота;
- потеря аппетита;
- высокая температура;
- учащённое сердцебиение.
Симптомы панкреатита неспецифичны и легко могут быть перепутаны с признаками другой патологии. Они разнятся в зависимости от возраста и уровня развития ребёнка. Например, младенцы, не умеющие говорить, будут очень сильно плакать.
Диагностика
Постановка диагноза часто является проблемой. Иногда панкреатит ошибочно диагностируется как запор, синдром раздражённого кишечника.
Для диагностики доктор проведёт тщательный клинический осмотр и изучит историю болезни ребёнка.
Специалист порекомендует выполнить:
- анализ крови, чтобы выяснить, как работает поджелудочная железа;
- ультразвуковое исследование;
- компьютерную томографию для проверки признаков повреждения поджелудочной железы;
- МРТ (магнитно-резонансная томография) для проверки аномалий в развитии поджелудочной железы;
- эндоскопическую ретроградную холангиопанкреатографию для изучения тонкого кишечника, протока поджелудочной железы и остальных частей желудочно-кишечного тракта;
- генетические тесты для поиска возможной наследственной причины.
Лечение острого панкреатита у детей
Лечение панкреатита у детей представляет собой поддерживающую терапию. Не существует единого лекарства или лечения, которые помогут поджелудочной железе восстановиться. Детям, страдающим от абдоминальной боли, можно дать болеутоляющее средство. Тошноту и рвоту лечат противорвотными препаратами.
Если ребёнок не может есть, потому что у него боль, тошнота или рвота, его не кормят, а дают жидкость через вену во избежание обезвоживания.
Малыш может начать кушать, когда почувствует голод и будет готов к употреблению пищи. В плане питания предлагается определённый рацион из начальных диет, начиная от прозрачных питательных бульонов и заканчивая обычными продуктами питания.
Выбор зависит от тяжести состояния ребёнка и предпочтения лечащего врача. У малыша, как правило, восстанавливается хорошее самочувствие в первые сутки или двое после приступа острого панкреатита.
Бывает, что симптомы более серьёзные или сохраняются на более длительный период времени. В этом случае ребёнку будет дано питание через зонд, чтобы предотвратить расстройство пищеварения и улучшить восстановление организма.
Хронический панкреатит
Хронический панкреатит у детей также является воспалением поджелудочной железы. Только вместо повреждения, которое со временем проходит при остром панкреатите, воспаление у некоторых более восприимчивых детей продолжается и вызывает постоянные нарушения в структуре и работе поджелудочной железы. Генетические и экологические факторы могут отвечать за восприимчивость к панкреатиту.
Состояние болезни сохраняется длительное время и медленно разрушает структуры поджелудочной железы. Например, она может потерять способность вырабатывать инсулин. В результате у ребёнка возникает непереносимость глюкозы. Хронический панкреатит также приводит к потере массы тела из-за плохого пищеварения.
Хронический панкреатит у детей редок. Диагноз может быть поставлен у ребёнка любого возраста, но чаще встречается после 10 лет.
Симптомы:
- дети обычно испытывают признаки и симптомы, идентичные симптомам, вызванным острым панкреатитом. Это пронзительная боль в животе, ухудшающаяся после еды, эпизоды которой будут повторяться снова и снова;
- другим распространённым симптомом является потеря массы тела. Частично причина в том, что ребёнок не способен принимать пищу. В некоторых случаях дети избегают еды, потому что это усугубляет болезненные симптомы. Иногда панкреатит может вызвать снижение аппетита, что приводит к потере массы тела.
Другие симптомы хронической формы заболевания включают:
- тошноту;
- рвоту (рвота может быть желтоватой, зеленоватой или буроватой из-за примеси жёлчи);
- диарею и жирный стул;
- нарушения переваривания пищи;
- жёлтый цвет кожи;
- встречается боль в спине или в левом плече.
Диагностика
Лабораторная диагностика хронического панкреатита для ребёнка аналогична острому панкреатиту. Диагноз хронического панкреатита требует поиска непоправимого повреждения поджелудочной железы, потери пищеварительной функции или диабета. Повреждение оценивают с помощью рентгенографических исследований (КТ или МРТ-сканирование поджелудочной железы) и специальными эндоскопическими процедурами.
Лечение хронического панкреатита
Клинические рекомендации фокусируются на уменьшении боли и улучшении функции пищеварения. Повреждения поджелудочной железе нельзя исправить, но при правильном уходе можно управлять большинством симптомов.
Лечить детский панкреатит можно тремя путями:
Медикаментозная терапия
- Болеутоляющие.
- Препараты на основе пищеварительных ферментов (если уровень ферментов слишком низкий) для нормального переваривания пищи.
- Жирорастворимые витамины A, D, E и K, поскольку затруднение поглощения жиров также препятствует способности организма воспринимать эти витамины, которые играют определяющую роль в поддержании здоровья.
- Инсулин (при развитии диабета).
- Стероиды, если у ребёнка панкреатит аутоиммунного генеза, возникающий, когда иммунные клетки атакуют свою же поджелудочную железу.
Эндоскопическая терапия. В некоторых случаях используют эндоскоп для уменьшения боли и избавления от механических препятствий. Эндоскоп — это длинная гибкая трубка, которую врач вводит через рот.
Это позволяет доктору удалять камни в протоках поджелудочной железы, помещать небольшие трубки (стенты) для укрепления их стенок, улучшить истечение жёлчи или нейтрализовать места подтекания пищеварительных соков.
Хирургия. Операция не нужна большинству детей. Однако если у ребёнка сильная боль, не поддающаяся лекарствам, удаление участка поджелудочной железы иногда помогает. Хирургическое вмешательство также используется, чтобы разблокировать канал поджелудочной железы или расширить его, если он очень узкий.
Не у всех детей, которые испытывают острые приступы панкреатита, развивается его хроническая форма.
Нет чётких доказательств того, что требуется специальное детское питание при хроническом панкреатите. Однако многие доктора прописывают диету с маленьким содержанием жиров и рекомендуют пациентам есть более часто маленькими порциями, с менее чем 10 граммами жира.
Хронический панкреатит вылечить невозможно, это пожизненное состояние, симптомы периодически возникают, а затем исчезают. Детей необходимо регулярно показывать к врачу, чтобы оценить их состояние, обеспечить достаточное питание и обсудить варианты лечения. Он будет регулярно проводить эндокринные исследования для выявления любых проблем, связанных с толерантностью к глюкозе или развитием диабета.
У детей с хроническим течением болезни повышенный риск возникновения рака поджелудочной железы. Степень опасности зависит от основной причины панкреатита, семейного анамнеза и типа генетического вовлечения.
Реактивный панкреатит у детей
Реактивный панкреатит у ребёнка немного отличается от других форм болезни.
Реактивный панкреатит у детей не является независимым заболеванием. Это ответ организма ребёнка на различные неблагоприятные эффекты в виде воспаления поджелудочной железы.
Причины этой формы болезни:
- Обычные детские инфекционные заболевания (ОРВИ, ангина и прочее).
- Патология органов пищеварения.
- Травма живота.
- Применение сильнодействующих антибиотиков.
- Отравление химическими токсинами.
- Нерегулярное питание.
- Продукты плохого качества и различного рода неполезные для детского организма «вкусняшки».
- Введение в прикорм грудному ребёнку не подходящих по возрасту продуктов (кислый сок, мясо).
Разница между реактивным панкреатитом и острой формой болезни:
- Причина реактивного панкреатита — заболевания других органов, а острый панкреатит возникает из-за прямых токсических и повреждающих действий различных условий.
- Реактивный панкреатит, если не лечить, переходит в острую форму, но острый панкреатит не превратится в реактивный.
- При условии исключения основного заболевания реактивный панкреатит эффективно лечится.
- При определении симптоматики реактивного панкреатита на первом плане стоят симптомы основного заболевания, а потом признаки панкреатита. При остром же панкреатите основными симптомами становятся признаки нарушения поджелудочной железы.
- При диагностике реактивного панкреатита вместе с установлением симптомов панкреатита обнаруживаются симптомы заболевания других органов. А при острой форме – не обязательно.
Сходства:
- Диагностика происходит при помощи одинаковых методов исследования.
- Лечение назначается то же самое, как при острой форме болезни.
- Методы профилактики часто совпадают.
Признаки реактивной формы воспаления железы можно разбить на две группы: клинические проявления первопричинного заболевания и признаки самого воспаления поджелудочной.
Например, если реактивный панкреатит спровоцирован кишечной инфекцией, часто имеется высокая температура и жидкий стул несколько раз за день.
Начало, как правило, острое.
Наиболее типичные симптомы реактивного панкреатита
Сильная боль в животе. Ребёнок, вероятно, свернется в положение эмбриона, чтобы облегчить своё состояние После первых 2 дней боль обычно усиливается.
Другие признаки включают:
- постоянную рвоту, усиливающуюся после первых 2 дней;
- отсутствие аппетита;
- желтуху (жёлтое окрашивание кожи);
- высокую температуру;
- боль в спине и в левом плече.
Долгосрочные признаки включают обезвоживание и сниженное кровяное давление.
У маленьких деток симптомы сглажены и не сильно выражены. Комбинация одного из этих признаков со стойкой болью в животе — причина немедленного обращения к специалисту. Самостоятельные попытки родителей справиться с положением приведут к тяжёлым последствиям.
Диагностика:
- Когда доктор подозревает реактивный панкреатит, первым шагом является проведение анализов крови (тест на амилазу и липазу), чтобы выяснить, находятся ли ферменты поджелудочной железы на нормальном уровне.
- Если они завышены, врач направит на УЗИ брюшной полости, чтобы выявить возможные признаки воспаления, завалов или камней в протоке поджелудочной железы.
- Иногда врач рекомендует выполнить компьютерную томографию брюшной полости, чтобы подтвердить диагноз панкреатита.
Лечение
Лечение реактивного панкреатита у детей должно проводиться только в больнице. Обязателен постельный режим.
Лечение реактивной формы состоит из трёх частей – диетотерапии, лечение основной болезни, лечения панкреатита. Без них полное выздоровление поджелудочной железы невозможно.
Диета при реактивном панкреатите у детей имеет большое значение для лечения. На 1 — 2 дня (на усмотрение врача) еда абсолютно исключается с целью обеспечения разгрузки для воспалённого органа. В это время ребёнок должен быть обеспечен только питьём. Требуемое количество воды определяется доктором.
Меню расширяется очень медленно. Калорийность пищи должна быть небольшой (маленькие порции каждые 3 — 4 часа). Первые две недели еда в протёртом виде.
Диета при панкреатите у детей
Диетические рекомендации при панкреатите:
- необходимо соблюдать диету с маленьким содержанием жиров. Экономно употребляйте жиры и масла;
- исключите жареные продукты;
- можно пищу запекать, варить, готовить на пару;
- включить фрукты и овощи;
- есть часто, маленькими порциями.
Продукты, которые необходимо исключить:
- жареная еда;
- мясные полуфабрикаты;
- яичный желток;
- жирное красное мясо;
- коровье молоко;
- сливочное масло;
- сметана;
- маргарин;
- мороженое;
- жареные бобы;
- арахис и масло из него;
- орехи и семена;
- чипсы кукурузные или картофельные;
- выпечка из бисквитного и песочного теста (кексы, печенья);
- заправка салата (майонез, растительное масло);
- сало.
Что можно кушать?
В детский рацион следует включить следующие продукты и блюда:
- нежирные мясные блюда;
- птицу без кожи;
- яичный белок;
- обезжиренные или нежирные молочные продукты;
- миндальное, рисовое молоко;
- чечевицу;
- фасоль;
- соевые продукты;
- хлеб из муки 2-го сорта;
- цельные зерновые злаки;
- рис;
- макаронные изделия;
- овощи и фрукты, свежие или замороженные;
- соки овощные и фруктовые;
- чай;
- овощные супы;
- воду.
Диетическое меню для детей с панкреатитом должно содержать продукты, которые имеют пищеварительные ферменты. Например, ананасы, папайя.
Пример меню
Завтрак:
- два белка яйца со шпинатом;
- один ломтик цельного пшеничного тоста;
- чай.
Второй завтрак:
- яблоко;
- чай на травах.
Обед:
- рис, красная или чёрная фасоль;
- одна лепешка;
- 100 г мяса куриной грудки;
- вода или сок.
Полдник:
- крекеры из муки низкого сорта;
- банан;
- вода.
Ужин:
- паста с креветками;
- маленькая порция зелёного салата (без масла) с обезжиренным соусом или бальзамическим уксусом;
- сок или вода.
Закуска после ужина:
- греческий йогурт нежирный с черникой и мёдом;
- вода или чай на травах.
Поговорите с детским врачом и специалистом по диетологии о рационе ребёнка. Если есть диабет, целиакия, нетерпимость лактозы или другие проблемы со здоровьем, требуются изменения в диете.
Источник