Нарушения секреторной функции поджелудочной железы патофизиология
Воспалительные
процессы в ткани поджелудочной железы
приводят к развитию панкреатита, острого
и хронического. В этиологии острого
панкреатита существенное значение
придают злоупотреблению алкоголем,
перееданию, избытку жирной пищи, желчным
камням и полипам просвета поджелудочной
железы, механическому повреждению,
инфекциям и интоксикациям. В результате
происходит повышение секреции
панкреатического сока и нарушение его
оттока из поджелудочной железы.
Ключевую
роль при этом играет активация фосфолипазы
А2, вызывающей разрушение мембраны
клеток с высвобождением из них ферментов,
следствием чего становится аутолиз
(самопереваривание) ткани железы, некроз
ее отдельных участков, запуск кининовой
системы с последующим нарушением
гемодинамики, дыхания и др. В тяжелых
случаях развивается панкреатический
шок. Определенную роль в патогенезе
панкреатитов играют нарушения
кровоснабжения железы и иммунопатологические
процессы.
При
снижении эндокринной функции поджелудочной
железы вероятен муковисцидоз (у больных
нарушен обмен жира и белка), проявляющийся
хронической стеатореей и выраженной
гипотрофией, поскольку становится
невозможным всасывание частично
переваренных продуктов.
Особый
раздел патологии ЖКТ составляют болезни
оперированного желудка. Как правило,
после гастрэктомии (частичной или
тотальной) расстройство всасывания
незначительно. Однако быстрая эвакуация
содержимого из небольшого остаточного
желудка в двенадцатиперстную кишку
чревата демпинг-синдром и гипогликемией.
При
демпинг-синдроме вскоре после приема
пищи больной испытывает чувство
дискомфорта в области живота, обморочное
состояние, тошноту. Полагают, синдром
обусловлен внезапным перемещением в
двенадцатиперстную кишку жидкости,
имеющей высокое осмотическое давление.
До того, как эта чрезмерно большая
нагрузка устраняется в результате
всасывания, вода поступает в соответствии
с осмотическим градиентом из внеклеточной
жидкости в просвет кишечника. Уменьшение
объема плазмы вызывает обморочное
состояние, тогда как нарастание объема
жидкого содержимого сопровождается
чувством дискомфорта в области живота.
Демпинг
— синдром сопровождается гипогликемией,
если пища, богатая глюкозой, поступает
двенадцатиперстную кишку быстрее, чем
обычно. В подобном случае скорость
всасывания глюкозы очень высока. Резкое
увеличение концентрации в плазме глюкозы
вызывает выброс инсулина, в результате
ее содержание там быстро падает, и
нередко появляются симптомы гипогликемии,
наблюдаемые в типичных случаях через
2 ч после приема пищи.
Глава 11. Патофизиология печени
Этиологические
факторы, вызывающие заболевания печени,
многочисленны и разнообразны. Выделяют
следующие основные их группы.
1. Биологические факторы
Основные
инфекционные факторы, повреждающие
печень — вирусы. В настоящее время
известно пять видов вирусов гепатита:
—
вирус гепатита А;
—
вирус гепатита В;
—
вирус гепатита С;
—
вирус гепатита ни А ни В:
1)
вирус спорадического гепатита ни А ни
В;
2)
вирус эпидемического гепатита ни А ни
В.
Названные
вирусы обладают прямой гепатотропностью.
Некоторые другие вирусы при их циркуляции
в крови тоже влияют на печень; тогда
печеночная симптоматика присоединяется
к основному заболеванию (инфекционному
мононуклеозу, желтой лихорадке,
цитомегалии, герпесу, отдельным видам
энтеровирусной инфекции).
Бактерии,
как правило, не вызывают собственно
заболеваний печени, но способны нарушать
ее функции и инициировать различные
печеночные синдромы. Выраженные нарушения
отмечаются при лептоспирозе, токсоплазмозе,
бруцеллезе. Хронические заболевания
печени развиваются при туберкулезе,
сифилисе.
Грибковые
поражения печени, как правило, вторичны,
т.е. возникают на фоне какого-то другого
заболевания.
Можно
говорить о паразитарном поражении
печени, например, эхинококком или
желчевыводящих путей, например,
описторхиями. Отметим также поражения
печени при аскаридозе, амебиазе.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
30.03.20151.23 Mб38Patologicheskaya_anatomia_-_Strukov_Serov.docx
- #
- #
- #
Источник
Воспалительные
процессы в ткани поджелудочной железы
приводят к развитию панкреатита, острого
и хронического. В этиологии острого
панкреатита существенное значение
придают злоупотреблению алкоголем,
перееданию, избытку жирной пищи, желчным
камням и полипам просвета поджелудочной
железы, механическому повреждению,
инфекциям и интоксикациям. В результате
происходит повышение секреции
панкреатического сока и нарушение его
оттока из поджелудочной железы.
Ключевую
роль при этом играет активация фосфолипазы
А2, вызывающей разрушение мембраны
клеток с высвобождением из них ферментов,
следствием чего становится аутолиз
(самопереваривание) ткани железы, некроз
ее отдельных участков, запуск кининовой
системы с последующим нарушением
гемодинамики, дыхания и др. В тяжелых
случаях развивается панкреатический
шок. Определенную роль в патогенезе
панкреатитов играют нарушения
кровоснабжения железы и иммунопатологические
процессы.
При
снижении эндокринной функции поджелудочной
железы вероятен муковисцидоз (у больных
нарушен обмен жира и белка), проявляющийся
хронической стеатореей и выраженной
гипотрофией, поскольку становится
невозможным всасывание частично
переваренных продуктов.
Особый
раздел патологии ЖКТ составляют болезни
оперированного желудка. Как правило,
после гастрэктомии (частичной или
тотальной) расстройство всасывания
незначительно. Однако быстрая эвакуация
содержимого из небольшого остаточного
желудка в двенадцатиперстную кишку
чревата демпинг-синдром и гипогликемией.
При
демпинг-синдроме вскоре после приема
пищи больной испытывает чувство
дискомфорта в области живота, обморочное
состояние, тошноту. Полагают, синдром
обусловлен внезапным перемещением в
двенадцатиперстную кишку жидкости,
имеющей высокое осмотическое давление.
До того, как эта чрезмерно большая
нагрузка устраняется в результате
всасывания, вода поступает в соответствии
с осмотическим градиентом из внеклеточной
жидкости в просвет кишечника. Уменьшение
объема плазмы вызывает обморочное
состояние, тогда как нарастание объема
жидкого содержимого сопровождается
чувством дискомфорта в области живота.
Демпинг
— синдром сопровождается гипогликемией,
если пища, богатая глюкозой, поступает
двенадцатиперстную кишку быстрее, чем
обычно. В подобном случае скорость
всасывания глюкозы очень высока. Резкое
увеличение концентрации в плазме глюкозы
вызывает выброс инсулина, в результате
ее содержание там быстро падает, и
нередко появляются симптомы гипогликемии,
наблюдаемые в типичных случаях через
2 ч после приема пищи.
Глава 11. Патофизиология печени
Этиологические
факторы, вызывающие заболевания печени,
многочисленны и разнообразны. Выделяют
следующие основные их группы.
1. Биологические факторы
Основные
инфекционные факторы, повреждающие
печень — вирусы. В настоящее время
известно пять видов вирусов гепатита:
—
вирус гепатита А;
—
вирус гепатита В;
—
вирус гепатита С;
—
вирус гепатита ни А ни В:
1)
вирус спорадического гепатита ни А ни
В;
2)
вирус эпидемического гепатита ни А ни
В.
Названные
вирусы обладают прямой гепатотропностью.
Некоторые другие вирусы при их циркуляции
в крови тоже влияют на печень; тогда
печеночная симптоматика присоединяется
к основному заболеванию (инфекционному
мононуклеозу, желтой лихорадке,
цитомегалии, герпесу, отдельным видам
энтеровирусной инфекции).
Бактерии,
как правило, не вызывают собственно
заболеваний печени, но способны нарушать
ее функции и инициировать различные
печеночные синдромы. Выраженные нарушения
отмечаются при лептоспирозе, токсоплазмозе,
бруцеллезе. Хронические заболевания
печени развиваются при туберкулезе,
сифилисе.
Грибковые
поражения печени, как правило, вторичны,
т.е. возникают на фоне какого-то другого
заболевания.
Можно
говорить о паразитарном поражении
печени, например, эхинококком или
желчевыводящих путей, например,
описторхиями. Отметим также поражения
печени при аскаридозе, амебиазе.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Воспалительные
процессы в ткани поджелудочной железы
приводят к развитию панкреатита, острого
и хронического. В этиологии острого
панкреатита существенное значение
придают злоупотреблению алкоголем,
перееданию, избытку жирной пищи, желчным
камням и полипам просвета поджелудочной
железы, механическому повреждению,
инфекциям и интоксикациям. В результате
происходит повышение секреции
панкреатического сока и нарушение его
оттока из поджелудочной железы.
Ключевую
роль при этом играет активация фосфолипазы
А2, вызывающей разрушение мембраны
клеток с высвобождением из них ферментов,
следствием чего становится аутолиз
(самопереваривание) ткани железы, некроз
ее отдельных участков, запуск кининовой
системы с последующим нарушением
гемодинамики, дыхания и др. В тяжелых
случаях развивается панкреатический
шок. Определенную роль в патогенезе
панкреатитов играют нарушения
кровоснабжения железы и иммунопатологические
процессы.
При
снижении эндокринной функции поджелудочной
железы вероятен муковисцидоз (у больных
нарушен обмен жира и белка), проявляющийся
хронической стеатореей и выраженной
гипотрофией, поскольку становится
невозможным всасывание частично
переваренных продуктов.
Особый
раздел патологии ЖКТ составляют болезни
оперированного желудка. Как правило,
после гастрэктомии (частичной или
тотальной) расстройство всасывания
незначительно. Однако быстрая эвакуация
содержимого из небольшого остаточного
желудка в двенадцатиперстную кишку
чревата демпинг-синдром и гипогликемией.
При
демпинг-синдроме вскоре после приема
пищи больной испытывает чувство
дискомфорта в области живота, обморочное
состояние, тошноту. Полагают, синдром
обусловлен внезапным перемещением в
двенадцатиперстную кишку жидкости,
имеющей высокое осмотическое давление.
До того, как эта чрезмерно большая
нагрузка устраняется в результате
всасывания, вода поступает в соответствии
с осмотическим градиентом из внеклеточной
жидкости в просвет кишечника. Уменьшение
объема плазмы вызывает обморочное
состояние, тогда как нарастание объема
жидкого содержимого сопровождается
чувством дискомфорта в области живота.
Демпинг
— синдром сопровождается гипогликемией,
если пища, богатая глюкозой, поступает
двенадцатиперстную кишку быстрее, чем
обычно. В подобном случае скорость
всасывания глюкозы очень высока. Резкое
увеличение концентрации в плазме глюкозы
вызывает выброс инсулина, в результате
ее содержание там быстро падает, и
нередко появляются симптомы гипогликемии,
наблюдаемые в типичных случаях через
2 ч после приема пищи.
Глава 11. Патофизиология печени
Этиологические
факторы, вызывающие заболевания печени,
многочисленны и разнообразны. Выделяют
следующие основные их группы.
1. Биологические факторы
Основные
инфекционные факторы, повреждающие
печень — вирусы. В настоящее время
известно пять видов вирусов гепатита:
—
вирус гепатита А;
—
вирус гепатита В;
—
вирус гепатита С;
—
вирус гепатита ни А ни В:
1)
вирус спорадического гепатита ни А ни
В;
2)
вирус эпидемического гепатита ни А ни
В.
Названные
вирусы обладают прямой гепатотропностью.
Некоторые другие вирусы при их циркуляции
в крови тоже влияют на печень; тогда
печеночная симптоматика присоединяется
к основному заболеванию (инфекционному
мононуклеозу, желтой лихорадке,
цитомегалии, герпесу, отдельным видам
энтеровирусной инфекции).
Бактерии,
как правило, не вызывают собственно
заболеваний печени, но способны нарушать
ее функции и инициировать различные
печеночные синдромы. Выраженные нарушения
отмечаются при лептоспирозе, токсоплазмозе,
бруцеллезе. Хронические заболевания
печени развиваются при туберкулезе,
сифилисе.
Грибковые
поражения печени, как правило, вторичны,
т.е. возникают на фоне какого-то другого
заболевания.
Можно
говорить о паразитарном поражении
печени, например, эхинококком или
желчевыводящих путей, например,
описторхиями. Отметим также поражения
печени при аскаридозе, амебиазе.
Соседние файлы в предмете [НЕСОРТИРОВАННОЕ]
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Если
гипоталамус называют «компаратором»
импульсов ЦНС и вегетативной нервной
системы, то подобное же сравнение
справедливо по отношению к поджелудочной
железе, которая, как известно, обладает
экскреторной и инкреторной активностью.
Секреты поджелудочной железы содержат
ряд ферментов, которые, дополняя ферменты
кишечного сока, позволяют расщепить в
пищеварительном тракте любое вещество,
употребляемое в пищу. Сок поджелудочной
железы включает в себя различные
неорганические вещества, главным
образом, натрий, калий, бикарбонат и
хлор рН этого сока отчетливо щелочной
(7,5-8,0).
Ацинарные
клетки поджелудочной железы (основные
функциональные единицы железы) составляют
84% клеток всей железы. Главной их функцией
является секреция различных ферментов.
Касаясь
гормонального аспекта в работе
поджелудочной железы, следует отметить,
что она напрямую связана с
гастроинтестинальными гормонами, что
позволило ввести термин
«гастроэнтеро-панкреатическая
система». Гормоны желудка и кишечника,
вырабатываемые в ответ на пищевые
стимулы, поступают в поджелудочную
железу и сенсибилизируют соответствующие
эндокринные клетки. Процесс сенсибилизации
осуществляются до того, как всасываемое
в ЖКТ вещество достигнет в высокой
концентрации поджелудочной железы.
Таким образом, эндокринные клетки
желудка и кишечника способны «снимать
пробу» с содержимого пищеварительного
тракта и «предупреждать»
соответствующие эндокринные клетки
поджелудочной железы о необходимости
предстоящей деятельности, поэтому
последние оказываются заранее готовыми
к выполнению своей роли в метаболизме
поступающих пищевых веществ.
Воспалительные
процессы в ткани поджелудочной железы
приводят к развитию панкреатита .,
который может быть острым и хроническим.
В этиологии острого панкреатита
существенное значение придают
злоупотреблению алкоголем, перееданию,
жирной пищи, желчным камням и полипам
просвета поджелудочной железы,
механическому повреждению, инфекциям
и интоксикациям. В результате происходит
повышение секреции панкреатического
сока и нарушение его оттока из поджелудочной
железы. Что же происходит в самой железе,
если ее мощные гидролитические ферменты
не имеют выхода и задерживаются в ней?
Ключевую
роль при этом играет активация
фосфолипазы-а2, твызывающей разрушение
мембраны клеток с освобождением из них
ферментов. Следствием этого является
аутолиз (самопереваривание) ткани
железы, некроз ее отдельных участков,
запуск кининовой системы с последующим
нарушением гемодинамики, дыхания и
других систем организма. В тяжелых
случаях развивается панкреатический
шок. Определенную роль в патогенезе
панкреатитов играют нарушения
кровоснабжения железы и иммунологические
процессы.
При
снижении экзокринной функции
поджелудочной железы может развиться
муковисцидоз, когда у больных нарушен
обмен жира и белка, что проявляется
хронической стеатореей и выраженной
гипотрофией, поскольку становится
невозможным всасывание частично
переваренных продуктов.
Особый
раздел патологии ЖКТ составляют болезни
оперированного желудка. Как правило,
после гастрэктомии (частичной или
тотальной) расстройство всасывания
бывает незначительным. Однако быстрая
эвакуация содержимого из небольшого
остаточного желудка в 12-перстную кишку
может иметь два последствия: демпинг-синдром
и гипогликемию.
Демпинг-синдром
проявляется тем, что вскоре после приема
пищи больной испытывает чувство
дискомфорта в области живота, обморочное
состояние, тошноту. Полагают, что этот
синдром обусловлен внезапным
перемещением в 12-перстную кишку жидкости,
имеющей высокое осмотическое давление.
До того, как эта чрезмерно большая
нагрузка устраняется в результате
всысывания, вода поступает в соответствии
с осмотическим градиентом из внеклеточной
жидкости в просвет кишечника. Уменьшение
объема плазмы вызывает обморочное
состояние, тогда как нарастание объема
жидкого содержимого сопровождается
чувством дискомфорта в области живота.
Демпинг-синдром
может сопровождаться гипогликемией .,
если пища, богатая глюкозой, поступает
в двенадцатиперстную кишку быстрее,
чем обычно. В этом случае скорость
всасывания глюкозы бывает очень высокой.
Резкое увеличение концентрации глюкозы
в плазме вызывает выброс инсулина, в
результате которого ее содержание в
плазме быстро падает. При этом могут
появиться симптомы гипогликемии,
наблюдаемые в типичных случаях через
2 часа после приема пищи.
В
то же время следует сказать, что
компенсаторные возможности ЖКТ достаточно
велики, что и позволяет больным даже
после сложных хирургических вмешательств
полноценно жить и работать. Естественно,
что в этом случае все ровно приходится
идти на сознательные ограничения в
приеме и выборе пищи.
Соседние файлы в папке ЛЕКЦИИ
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
- #
Источник
Этот
орган расположен под желудком. У
поджелудочной железы есть эндокринная
функция, но она также является экзокринной
железой (железой внешней секреции, с
выводным протоком). Как эндокринная
железа она производит инсулин и
соматостатин, глюкагон — три гормона,
которые контролируют количество сахара
в крови. Эти гормоны производятся
участками железы, называемым островками
Лангерганса. Поджелудочная железа также
выделяет пищеварительные соки в
двенадцатиперстную кишку (тонкую кишку).
Эти соки, которые смешиваются с желчью,
являются смесью ферментов, которые
переваривают пищу. 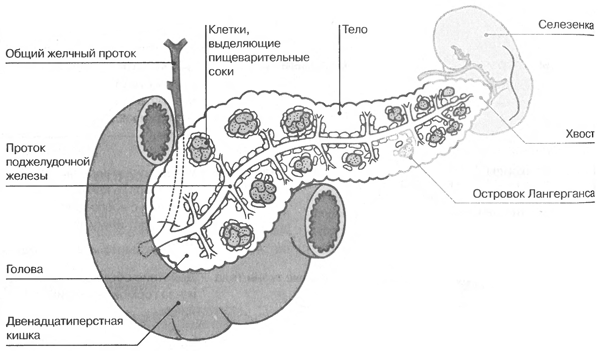
43. Половые железы, внутрисекреторная функция. Физиологическая роль эндокринной части половых желез в организме.
Половые гормоны вырабатываются
половыми железами, которые относятся
к числу смешанных, так как часть их
клеток выполняет внешнесекреторную
функцию, другая часть- внутрисекреторную.
Половые гормоны в течение всей жизни
оказывают мощное влияние на формирование
тела, обмен веществ и половое поведение.
Мужские половые
гормоны(андрогены) вырабатываются
особыми клетками семенников. Они выделены
из экстрактов семенников, а также из
мочи мужчин.
Истинным мужским половым
гормоном является тестостерон и его
производное- андростерон. Они обусловливают
развитие полового аппарата и рост
половых органов, развитие вторичных
половых признаков: огрубление голоса,
изменение телосложения — шире становится
плечи, увеличиваются мышцы, усиливается
рост волос на теле и лице. Совместно с
гормонами гипофиза тестостерон активирует
сперматогенез (созревание сперматозоидов).
Женские половые гормоны-эстрогены
вырабатываются в яичниках. Они оказывают
влияние на развитие половых органов,
выработку яйцеклеток, обусловливают
подготовку яйцеклеток к оплодотворению,
матки- к беременности, молочных желез-
к кормлению ребенка.
Истинным женским половым
гормоном считают эстрадиол. К женским
половым гормонам относится и
прогестерон-гормон беременности(гормон
желтого тела).
Патология половых желез.
При гиперфункции семенников в раннем
возрасте отмечается преждевременное
половое созревание, быстрый рост тела
и развитие вторичных половых признаков.
Поражение семенников или их
удаление(кастрация) в раннем возрасте
вызывает прекращение роста и развития
половых органов; вторичные половые
признаки не развиваются, увеличивается
период роста костей в длину, отсутствует
половое влечение, не растут волосы на
лице, голос сохраняется высоким в течении
жизни.
Гиперфункция яичников
вызывает ранее половое созревание с
выраженными вторичными признаками и
менструацией. Описаны случаи раннего
полового созревания девочек в 4-5 лет.
44. Внутренняя среда организма, компоненты и её значение для жизнедеятельности человека. Кровь. Состав крови. Возрастные особенности строения и функционирования сердечно-сосудистой системы человека.
Внутренней
средой организма
называют совокупность биологических
жидкостей (кровь, лимфа, тканевая
жидкость), омывающих клетки и структуры
тканей и принимающих участие в процессах
обмена веществ. Предложил понятие
«внутренняя среда» в 19 веке Клод
Бернар, подчеркивая тем самым, что в
отличие от изменчивой внешней среды, в
которой существует живой организм,
постоянство жизненных процессов клеток
требует соответствующего постоянства
их окружения, т.е. внутренней среды.
Кровь—
это жидкая ткань, состоящая из плазмы
и взвешенных в ней кровяных клеток.
Кровь заключена в систему сосудов и
находится в состоянии непрерывного
движения.
Возрастные
особенности сердечно — сосудистой
системы.
В
процессе развития ребенка в его
сердечно-сосудистой системе происходят
существенные морфологические и
функциональные изменения. Формирование
сердца у эмбриона начинается со второй
недели эмбриогенеза и четырехкамерное
сердце образуется уже к концу третьей
недели. Кровообращение плода имеет свои
особенности, связанные прежде всего с
тем, что до рождения кислород поступает
в организм через плаценту и так называемую
пупочную вену.
Пупочная
вена разветвляется на два сосуда, один
питает печень, другой соединяется с
нижней полой веной. В результате в нижней
полой вене происходит смешивание крови,
богатой кислородом (из пупочной вены)
и крови, оттекающей от органов и тканей
плода. Таким образом, в правое предсердие
попадает смешанная кровь. Как и после
рождения, систола предсердий сердца
плода направляет кровь в желудочки,
оттуда из левого желудочка она поступает
в аорту, из правого — в легочную артерию.
Однако предсердия плода не обособлены,
а соединяются с помощью овального
отверстия, поэтому левый желудочек
направляет в аорту кровь частично и из
правого предсердия. По легочной артерии
в легкие попадает весьма незначительное
количество крови, так как легкие у плода
не функционируют. Большая же часть
крови, выбрасываемой из правого желудочка
в легочной ствол, по временно
функционирующему сосуду — боталлову
протоку — попадает в аорту.
Важнейшую
роль в кровоснабжении плода выполняют
пупочные артерии, отходящие от подвздошных
артерий. Через пупочное отверстие они
выходят из организма плода и разветвляясь,
образуют в плаценте густую сеть
капилляров, от которой берет начало
пупочная вена. Кровеносная система
плода замкнута. Кровь матери никогда
не попадает в кровеносные сосуды плода
и наоборот. Поступление кислорода в
кровь плода осуществляется путем
диффузии, так как его парциальное
давление в материнских сосудах плаценты
всегда выше, чем в крови плода.
После
рождения пупочные артерии и вена
запустевают и превращаются в связки. С
первым вдохом новорожденного начинает
функционировать малый круг кровообращения.
Поэтому обычно боталлов проток и овальное
отверстие быстро зарастают. У детей
относительная масса сердца и общий
просвет сосудов больше, чем у взрослых,
что в значительной степени облегчает
процессы кровообращения. Рост сердца
находится в тесной связи с общим ростом
тела. Наиболее интенсивно сердце растет
в первые годы жизни и в конце подросткового
периода. С возрастом меняются также
положение и форма сердца. У новорожденного
сердце шаровидной формы и расположено
значительно выше, чем у взрослого.
Различия по этим показателям ликвидируются
только к десяти годам. К 12-летнему
возрасту исчезают и основные функциональные
различия в сердечно-сосудистой системе.
Соседние файлы в предмете Анатомия и физиология
- #
- #
Источник


