Недостаточность поджелудочной железы комаровский
Что делать родителям, если у ребенка увеличена поджелудочная железа? В каком случае нужно «бить тревогу» и заниматься подробным и углубленным обследованием? Каких размеров вообще должна быть поджелудочная железа у детей здоровых, и у детей с нарушением функции пищеварения? Обычно такие, или подобные вопросы задают родители после того, как ребенку было проведено УЗИ брюшной полости, и в результатах было указано, что размеры железы превышают норму.
Данная ситуация – не повод для беспокойства. Для этого нужны основания. Вспомните, что каких – то тридцать лет назад никто и не слыхал об УЗИ, и ситуаций, связанных с тем, что существует увеличенная поджелудочная железа у ребенка, просто не было. Для того, чтобы выявить заболевание, орган должен подавать «признаки болезни». Какие причины могут привести к увеличению железы, и является это состояние вариантом нормы, или патологией?
Причины увеличения поджелудочной железы у детей
Содержание статьи
у ребенка увеличена поджелудочная железа что делать
Обычно орган увеличивается в размерах (гипертрофируется) в том случае, если повышается нагрузка на него. Так, у атлета гипертрофирована мышца сердца, а у пловца хорошо развиты лёгкие и грудная клетка. Какие причины приводят к панкреатической гипертрофии у ребенка?
Прежде всего, к ним относится дефицит панкреатических ферментов, которые, выделяясь в недостаточном количестве в просвет кишечника, вызывают недостаточное всасывание в тонком кишечнике. В свою очередь, ферментативная недостаточность может возникнуть вследствие:
- хронического панкреатита. Он часто возникает при однообразном питании.
Важно, что современные дети имеют все шансы «испортить» свое пищеварение. Фастфуд, бесконечные «хот-доги», жевательная резинка и попкорн, цветной жевательный мармелад, дешёвая сладкая газировка и прочая, перенасыщенная красителями и вредными веществами продукция, способна вызвать воспаление и боль, на основании которых можно выставить диагноз первичного хронического панкреатита.
- врожденных нарушений в структуре поджелудочной железы;
- функциональных, обратимых состояний. Примером такого диагноза является дисбактериоз кишечника.
Почему увеличена вся поджелудочная железа или ее часть
Все дело может быть просто в том, что организм ребенка начал расти, он начал больше кушать, и рост поджелудочной железы немного «обгоняет» опорно-двигательный аппарат. Отсюда и кажущееся ее увеличение.
Причины увеличения поджелудочной железы у ребенка полностью, а не отдельных частей могут быть следующими:
- вследствие тупой травмы живота и появления отёка железы. Но это острая и неотложная симптоматика, и здесь всё понятно;
- при наличии муковисцидоза. В данном случае, выделяется густой секрет, который препятствует нормальному дренированию протоков. Но такой диагноз, обычно, выставляется в очень раннем возрасте, зачастую, даже в родильном доме;
- при воспалительных поражениях кишечника (например, при гастродуоденитах);
- при аутоиммунных заболеваниях и индивидуальных аномалиях развития этого органа.
А вот в том случае, если, например, увеличен хвост поджелудочной железы у ребенка, или ее тело, то причиной могут быть, как и у взрослых, образование камня в протоках поджелудочной железы, появлением кисты. В некоторых случаях, но очень редко, этот признак пожжет говорить об образовании опухоли, поэтому нужно продолжать обследование.
Тем не менее, какими бы не были догадки, нужно обратить внимания на клинические проявления. Если есть симптомы, то они могут свидетельствовать о различных патологических процессах в железе.
Симптомы увеличения поджелудочной железы
увеличение поджелудочной железы у детей причины
Следует понять, что нет такого «симптома увеличенной железы». Увеличение органа может сопровождаться различными «проблемами», например, отёком, воспалением, ишемией, ожирением. Так, симптомами, которые могут вести к гипертрофии «поджелудочной» у ребенка, являются:
- горечь во рту. Свидетельствует о расстройстве желчеотделения, возможном дуоденогастральном рефлюксе, то есть обратном забросе желчи в желудок. При этом вредное влияние желчи на поджелудочную железу и приводит к увеличению железы;
- отрыжка, тяжесть в животе, урчание и вздутие живота, метеоризм. Это симптомы верхней диспепсии. Поджелудочная железа вполне может быть их причиной. В том случае, если перистальтика кишечника хорошая, и активность ферментов нормальная, то переваренная пища всасывается в кровь. А если активность ферментов низкая, то пища не переваривается до конца, и начинает бродить в кишечнике. В результате возникают неприятные симптомы, связанные с повышенным газообразованием.
- неустойчивый стул. Свидетельствует о дисбактериозе, который развился вследствие мальабсорбции, то есть недостаточного всасывания. В результате в толстый кишечник поступило много непереваренных белков в виде волокон мяса, непереваренный жир, который стал раздражать стенки кишечника и вызвал понос;
- боли в эпигастрии, а также боли, которые носят опоясывающий характер. Они свидетельствуют о ферментной аутоагрессии, и говорят о возможном течении хронического панкреатита с периодическими обострениями и ремиссиями.
Что делать, если обследование показало, что есть нарушения? Какое должно проводиться лечение?
Лечение при увеличенной поджелудочной железе
Что делать, если у ребенка увеличена поджелудочная железа? Искать причину. Оставим в покое редкие причины, такие, как муковисцидоз, врожденные аномалии и кисты, и поговорим о том «хроническом панкреатите школьников», который подстерегает ребят, отвыкших от полноценной, домашней пищи, и перешедших на питание «кусками».
Основой лечения панкреатита, а вместе с тем, и увеличения поджелудочной железы является диета.
Питание при увеличенной поджелудочной железе
Диета при увеличенной поджелудочной железе у ребенка может быть назначена сразу, после самого факта обнаружения этого увеличения: даже если всё нормально, и тревога оказалась излишней, то все равно, временный отдых пойдет органам пищеварения на пользу. Увеличенная поджелудочная железа у ребенка получит передышку, и питание поможет улучшить пищеварение. Принципами лечебного питания при гипертрофии поджелудочной железы у ребенка являются:
- дробное и частое питание небольшими порциями;
- исключение всего, что раздражает и вредит пищеварению: гамбургеров, острых куриных крылышек «Ростикс», «хот-догов», «Колы», особенно холодной после жирной и горячей картошки фри;
- отказ от жирного, копченого, острого, жареного;
- запрет на консервы, домашние соленья и маринады;
- отказ от острых приправ и соусов, от майонеза, ограничение соевого соуса;
- не рекомендуются жирные, наваристые рыбные, грибные и куриные бульоны и супы.
Разрешается для детей следующая пища:
- крупы, каши, макаронные изделия;
- молочнокислые нежирные продукты, запеканки;
- овощные супы и вторые блюда, гарниры;
- сладкие соусы и молочные соусы;
- нежирная рыба и мясо (курятина, индюшатина);
- мясные и рыбные блюда желательно подавать отварными, или приготовленными в пароварке;
- разрешаются кисели, чай, некрепкий кофе, минеральная вода без газа;
- фрукты и ягоды, кроме очень кислых.
В том случае, если удастся убедить своего ребенка в том, что это – не тягостная диета, а элитная пища здорового человека, а в здоровом теле – здоровый дух, то это будет не только большим шагом вперед на пути к решению частной проблемы с поджелудочной железой, но и вообще, большим шагом к здоровью в будущем.
О ферментах
Кроме диеты, при наличии симптомов метеоризма, неустойчивого стула полезно посоветоваться с педиатром и попринимать ребенку ферментные препараты, которые облегчат пищеварение, и помогут поджелудочной железе справиться с работой. Их существует много, и можно выбрать средство на любой вкус. К наиболее эффективным относятся: «Креон», «Фестал», «Энзистал», «Панкреатин-форте», «Панзинорм».
Принимать эти препараты нужно во время каждого приема пищи. В том случае, если самочувствие улучшится, то можно провести коррекцию дисбактериоза. Ребенку можно давать натуральные кисломолочные блюда, и препараты, содержащие бифидобактерии: «Бифацил», «Бифидумбактерин»
Эти несложные мероприятия помогут не только справиться с неприятными симптомами, но и через некоторое время добиться уменьшения размеров поджелудочной железы. Улучшится пищеварение, нормализуется сон, память. Ведь недаром говорят: «мы состоим из того, что съели накануне». Так пусть мы состоим только из полноценного и здорового «строительного материала». Это поможет противостоять многим жизненным проблемам, когда ваш ребенок вырастет.
Источник
Панкреатит у детей встречается в 5-25% случаев гастроэнтерологических заболеваний. Из-за сложности ранней диагностики патологии и особенностей детского организма панкреатит в педиатрии представляет большую проблему. Код по МКБ 10 панкреатита – К86 «Другие болезни поджелудочной железы».
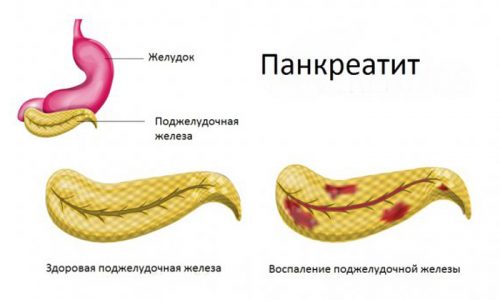
Панкреатит у детей встречается в 5-25% случаев гастроэнтерологических заболеваний.
Классификация панкреатита
Международная классификация по характеру течения детский панкреатит подразделяет:
- на острый;
- на острый рецидивирующий;
- на хронический;
- на обострение хронической патологии.
По происхождению панкреатит классифицируют как:
- первичный;
- вторичный.
По характеру нарушения и области поражения панкреатит подразделяют:
- на отечную форму – разрушение отдельных клеток, продуцирующих сок поджелудочной железы;
- на деструктивный (панкреонекроз) – отмечаются очаги некроза различной величины и локализации: мелкоочаговый, среднеочаговый, крупноочаговый, тотально-субтотальный (некрозом поражены все отделы железы).
Многие ученые считают, что реактивный панкреатит не следует выделять в самостоятельную форму.
Он является только переходящим комплексом симптомов, возникающих на фоне патологии органов, связанных общей функцией с поджелудочной.
По выполнению функций железы панкреатит бывает:
- с нарушением внешнесекреторной функции (синтез и выделение сока): гиперсекреторный (избыточный), гипосекреторный (недостаточный), обтурационный (блокирование выделения), с нормальной функцией;
- с нарушением внутрисекреторной функции (синтез инсулина): гиперсекреция, гипосекреция.
Острый
Эта форма панкреатита характеризуется катаральным воспалением, отеком и деструктивными нарушениями железы, вызванными активацией ферментов внутри органа и интоксикацией продуктами распада. У ребенка патология сопровождается выраженными симптомами воспаления, некроза тканей и нарушением работы ЖКТ.
Хронический
Хронический панкреатит – прогрессирующее воспалительное заболевание, которое характеризуется снижением функции или разрушением тканей и протоковой системы. Эта форма патологии имеет периоды обострения и затихания. Чаще всего хронический панкреатит диагностируется в школьном возрасте (6-17 лет) и является следствием острой формы.

Чаще всего хронический панкреатит диагностируется в школьном возрасте (6-17 лет) и является следствием острой формы.
Причины панкреатита у детей
Возникновение панкреатита у детей может быть следствием врожденных и внутриутробных аномалий, проявляться под действием внешних и внутренних факторов. Все причины, вызывающие панкреатит, подразделяют:
- на вызывающие затруднение оттока панкреатического сока заболевания ЖКТ (41,8%): патологии желчных протоков (41,3%), аномалии железы, травмы в области живота;
- на приводящие к непосредственному повреждению серозной оболочки и железистой ткани: бактериально-вирусные инфекции (гепатит, паротит, сальмонеллез, вызываемые цитомегаловирусной, герпетической, микоплазменной инфекциями, энтеровирус), гельминтозы.
Кроме перечисленных факторов, приступ панкреатита могут вызвать:
- аллергия;
- пищевые нарушения, вызванные употреблением жирной, острой, сладкой еды, перееданием, голоданием;
- продукты, содержащие «Е»;
- токсическое воздействие лекарств (НПВП, антибиотики, гормоны).
Причиной развития панкреатита у детей может быть «сбой» в иммунной системе, вызывающий аутоиммунный процесс, когда организм воспринимает собственные белки как чужеродные.
Панкреатит у детей Шершун О Вебинар
панкреатит хронический
Симптомы
При остром панкреатите наблюдаются такие признаки:
- болевые ощущения в эпигастральной области;
- тошнота;
- рвота;
- слабость;
- потеря аппетита.
Проявления патологического процесса – это:
- бледность лица;
- посинение губ;
- обезвоживание организма – вызывает жажду, утоление которой сопровождается сильной рвотой;
- тахикардия (сердцебиение);
- поверхностное дыхание.
При прогрессировании панкреатита ребенок становится вялым, не двигается, развивается парез ЖКТ (паралитическая непроходимость), который приводит к запору. Выраженная интоксикация сопровождается повышением температуры до +38…+39°С, а при гнойном панкреатите отмечается истощающая лихорадка.
При хронической форме панкреатита симптомы способны отсутствовать в период затихания или быть менее выраженными.
Приступы тошноты могут быть вызваны погрешностями соблюдения диеты, стрессом, чрезмерной физической нагрузкой. Боль усиливается при нагрузках, погрешностях питания. Она может отдавать в поясницу, спину, под лопатку.
Хроническая патология сопровождается расстройством питания – отсутствием аппетита, отказом от пищи и такими нарушениями:
- изжогой;
- тошнотой и рвотой;
- запором или диареей.
Каловые массы при панкреатите имеют «жирный» блеск, неприятный гнилостный запах. Отмечается повышенное газообразование, увеличение объема живота.
К какому врачу обратиться при обнаружении панкреатита у ребенка?
При появлении симптомов, схожих с панкреатическими, необходимо обратиться к педиатру, который даст направление к узкому специалисту – детскому гастроэнтерологу. Помощь в разработке диетического питания окажет диетолог.

При появлении симптомов, схожих с панкреатическими, необходимо обратиться к педиатру.
Диагностика
Для постановки диагноза используют следующие методы исследования:
- клинический анализ крови, который позволяет выявить признаки воспаления;
- биохимический анализ крови на количество ферментов железы;
- в анализе кала – копрограмме – устанавливают содержание непереваренных пищевых остатков, крахмала и жира;
- анализ мочи на диастазу;
- УЗИ – показывает состояние и параметры железы (его проводят натощак и после пищевой нагрузки);
- высокоинформативный иммуноферментный анализ кала на эластазу-1;
- комбинированное рентгенэндоскопическое исследование;
- компьютерную томографию, МРТ.
Как лечить
Лечение острого панкреатита у детей врачи проводят в условиях стационара. Больному ребенку предписывается постельный режим и диетическое питание. При лечении хронического панкреатита учитываются особенности протекания патологии.
Лекарственные препараты
Для терапии панкреатита применяют симптоматическое и патогенетическое лечение медицинскими препаратами с применением:
- анальгетиков и спазмолитиков;
- холинолитиков;
- антацидов;
- ферментных и антиферментных препаратов.
Применение лекарств не только снижает боль, но и стимулирует отток панкреатического сока.
Для восстановления перистальтики ЖКТ применяют Цизаприд, Домперидон. Для торможения секреторной функции – Атропин, Метацин, Платифиллин.
Хороший эффект в комплексной терапии панкреатита у детей показало применение регуляторных пептидов – Сандостатина и Октреотида.
Для устранения обезвоживания и признаков интоксикации назначается инфузионная терапия – внутривенное введение Реополиглюкина, глюкозы, аминокислоты, жировых эмульсий.
Заместительная терапия ферментами подразумевает применение препаратов, устойчивых к действию пищеварительных веществ, например, микрогранулированного препарата Панцитрат.
Для снижения продукции и воздействия соляной кислоты прописывают антацидные лекарства – Маалокс, Фосфалюгель, Альмагель.
Для предупреждения инфицирования кист и свищей назначают Цефотаксим, Амоксициллин. Дозировка таблеток и курс лечения зависят от формы патологии, степени поражения железы и того, сколько лет пациенту.
Народные средства
В домашних условиях лечить панкреатит можно только вне обострения и под контролем гастроэнтеролога. В качестве обволакивающего средства рекомендуют пить овсяный кисель.
Для поддерживающей терапии хронического панкреатита принимают отвары барбариса, душицы, земляники лесной, календулы, крапивы, репяшка, сушеницы болотной, хвоща полевого, шиповника, яснотки. Из предложенного списка берут 5-6 трав в равном количестве.
Сырье измельчают, смешивают. 15 г порошка заливают ½ л кипятка и настаивают в термосе 8-10 часов. Пить теплым по 1/3 стакана после еды 4 раза в день и ½ стакана – перед сном.
Диета
В период обострения проводят курсы полноценного питания с помощью внутривенного и зондового введения стандартных пищевых смесей из молочного белка, соевого гидролизата и полиненасыщенных жирных кислот.При стабилизации состояния ребенка его переводят на диетический стол №5.
Диетическое меню включает легкоусвояемые продукты. Правильно составленный рацион содержит физиологическую норму белка и ограничивает жиры и углеводы.
Для нормализации витаминно-минерального баланса необходимо включать специальные добавки.

Диетическое меню включает легкоусвояемые продукты.
Особенности в зависимости от возраста
Особенности течения панкреатита у детей обусловлены возрастными отличиями в строении и функционировании железы.
У маленьких детей
У новорожденных поджелудочная железа составляет всего 0,1% от массы тела. Бедность паренхиматозного слоя обуславливает низкую секреторную функцию. Младенец, питаясь молоком матери, не нуждается в полном комплексе пищеварительных ферментов.
Но при искусственном вскармливании панкреатит может быть вызван аллергической реакцией на смеси. Первичная панкреатическая недостаточность развивается при врожденной патологии и сопровождается задержкой роста, дефицитом массы тела и хронической диареей.
В период отказа от грудного вскармливания проявляются первые симптомы синдрома Швахмана-Даймонда, вызванные дисфункцией ферментов поджелудочной железы. Через несколько месяцев после введения прикорма малышам у них может обнаружиться целиакия (нарушение пищеварения), вызывающая панкреатит.
У детей в 2 года жизни отмечается резкий рост железы – она увеличивается в 4 раза, что связано с изменением питания. Увеличивается и секреция ферментов. Часто в этот период отмечается недостаточность амилазы.
До года дети не могут переварить крахмал – это физиологическое состояние, но при нарушении питания оно может вызвать панкреатит.
Если в 3 года малыш пробует вредные и экзотические продукты, то следует ожидать появления первых симптомов нарушения функций ЖКТ и панкреатита. В 4 года ребенок контактирует с большим количеством сверстников, часто болея инфекционными, паразитарными и вирусными патологиями, что влияет на работу железы. С 5 лет и до 7 происходит второй скачек роста и функций железы. При несовершенстве ферментативной функции органа и нарушении питания у детей возникает недостаточность железы.
Какой должен быть размер поджелудочной железы в норме у детей? Об этом читайте в статье.
У малышей панкреатит проявлялся тошнотой, рвотой, болью в эпигастрии, задержкой физического развития.
У детей постарше
С 6 лет и до 10 размеры железы увеличиваются в 10 раз. В этот период отмечается преобладание функции секреции инсулина над продукцией ферментов. Поэтому и у младших школьников требуется применение рационального питания и исключение вредных продуктов. При анализе истории болезни панкреатита у детей с 7 лет установлено, что 6,9% детей родились недоношенными.
У детей 8 лет и старше патология была вызвана нерегулярностью питания, сухоедением. В группе детей 6-9 лет факторами, вызвавшими панкреатит.
У детей 8 лет и старше патология была вызвана нерегулярностью питания, сухоедением. В группе детей 6-9 лет факторами, вызвавшими панкреатит, стали:
- ранний перевод на искусственное вскармливание;
- погрешности питания;
- частые ОРЗ и ОРВИ;
- гельминтозы;
- применение антибиотиков и нестероидных противовоспалительных средств (НПВП) у малышей;
- перенесенные кишечные инфекции;
- травмы живота.
Профилактика
В качестве мер профилактики развития панкреатита следует:
- поддерживать нормальный режим питания;
- исключить продукты, содержащие опасные добавки;
- не прибегать к самолечению и неоправданному применению антибиотиков, НПВП и других лекарственных препаратов;
- своевременно лечить инфекционные, вирусные и паразитарные заболевания;
- следить за состоянием пищеварительной системы.
Комаровский о детском панкреатите
Во многих программах доктор Комаровский рассказывает о проблемах с ЖКТ и поджелудочной железой у детей. Педиатр советует придерживаться регулярного, полезного питания, избегать переедания и совместного введения первых и вторых блюд в одном приеме пищи. Комаровский рекомендует кормить ребенка тогда, когда он проголодается.

Педиатр Комаровский советует придерживаться регулярного, полезного питания, избегать переедания и совместного введения первых и вторых блюд в одном приеме пищи.
Источник