Некрсеквестрэктомия из поджелудочной железы
Исходом панкреонекроза может быть клиническое выздоровление. При этом в поджелудочной железе, сальниковой сумке, забрюшинной клетчатке остаются ограниченные скопления жидкости, рубцующиеся очаги деструкции, участки асептического некроза, ложные кисты.
Поздние постнекротические осложнения развиваются в сроки от нескольких месяцев до нескольких лет, но чаще всего в первый год после перенесенного деструктивного панкреатита.
Развитие гнойных заболеваний, связанных с перенесенным в прошлом панкреонекрозом, служит свидетельством достаточных защитных сил организма, которые на первом этапе позволили локализовать и отграничить патологический процесс, отодвинуть развитие гнойных осложнений. Большинство поступивших в клинику больных с гнойными осложнениями перенесенного панкреатита ранее уже находились на стационарном лечении и получали антибактериальные препараты широкого спектра действия.
Постнекротические гнойные осложнения различают по характеру и распространенности. Абсцесс представляет собой нагноение жидкостных образований в поджелудочной железе, сальниковой сумке, парапанкреатической и забрюшинной клетчатке вследствие перенесенного в прошлом острого панкреатита. Возможно нагноение кист поджелудочной железы.
Бывают как единичные, отграниченные, локализованные гнойники (абсцесс сальниковой сумки, абсцесс поджелудочной железы, нагноившаяся ложная киста поджелудочной железы), так и обширные гнойно-некротические процессы, выходящие за пределы железы и сальниковой сумки, распространяющиеся на забрюшинное клетчаточное пространство и вниз до полости малого таза или вверх до средостения.
Чаще встречаются абсцесс сальниковой сумки, нагноившаяся ложная киста поджелудочной железы, абсцесс поджелудочной железы, реже — забрюшинная флегмона. Редко наблюдают сочетание нескольких гнойных заболеваний. Гнойный процесс может распространиться на соседние органы с прорывом абсцесса в брюшную полость, в забрюшинное, поддиафрагмальное пространства.
Локализованные гнойные очаги во всех случаях оказываются плотно окружены инфильтративно-воспаленными тканями, тесно связаны с окружающими органами, зачастую с их деформацией и нарушением функции.
Кроме гноя, воспалительные очаги содержат как фрагменты некротических масс (секвестры), так и фиксированные некротические ткани, что определяется длительностью, локализацией и распространенностью процесса Множественные очаги гнойно-некротической секвестрации имеют сложные топографические взаимоотношения с окружающими органами.
Такие гнойные процессы обусловливают гнойно-резорбтивную лихорадку и эндотоксикоз, выраженность которых определяется патоморфологическими изменениями в поджелудочной железе и окружающих клетчаточных пространствах. Клиническая картина часто включает в себя тяжелое общее состояние, гектическую лихорадку с ознобом и проливным потом, тахикардию (до 120 в минуту), бледность кожных покровов с землистым оттенком, иктеричность склер, некоторую сухость языка и умеренную жажду, инфильтрат в эпигастральной области и в области подреберий с парезом желудочно-кишечного тракта.
Клиническая картина абсцесса сальниковой сумки ярко выражена и проявляется общими признаками гнойного воспаления, а также объемным образованием брюшной полости со сдавлением окружающих органов, формированием инфильтрата в эпи- или мезогастрии. Этот признак индивидуальный, и его выраженность определяется распространенностью гнойно-некротического процесса.
Нагноившаяся псевдокиста, абсцесс поджелудочной железы не имеют патогномоничных признаков. Локализация болей, общие признаки гнойного воспаления, панкреонекроз в анамнезе, киста поджелудочной железы, пальпируемое образование в верхней половине живота позволяют предположить нагноение кисты поджелудочной железы. Результаты УЗИ, КТ, МРТ подтверждают диагноз. В сомнительных случаях показана диагностическая пункция.
Парапанкреатические абсцессы сопровождаются клинической картиной, соответствующей забрюшинной флегмоне или абсцессу.
Важное значение в диагностике гнойных осложнений панкреонекроза принадлежит специальным методам исследования.
Наиболее информативно УЗИ, которое выявляет зоны пониженной эхогенности с четким, ровным контуром, содержащие включения повышенной эхогенности (мелко- и крупнодисперсная взвесь, секвестры). Доступность и простота определяют УЗИ как скрининг-метод при подозрении на гнойные осложнения панкреонекроза.
Сформированные жидкостные образования парапанкреатической зоны хорошо видны при УЗИ. Метод позволяет оценить состояние желчного пузыря, желчных протоков, мочевой системы, что важно для дифференциальной диагностики. Возможности УЗИ ограничены в случаях повышенной пневматизации кишечника при динамической кишечной непроходимости.
При эзофагогастродуоденоскопии можно обнаружить косвенные признаки объемного патологического процесса в поджелудочной железе и окружающих ее органах и тканях в виде деформации верхнего отдела желудочно-кишечного тракта из-за сдавления и выраженных воспалительных изменений слизистой оболочки желудка и двенадцатиперстной кишки. Подобные изменения выявляют тогда, когда стенка органов прилежит к абсцессу или воспалительный процесс распространяется на стенку желудка или кишки.
Обзорная рентгенография в ряде случаев указывает на косвенные признаки воспалительного процесса в верхнем этаже брюшной полости. При этом выявляют множественные тонкокишечные уровни, высокое стояние левого купола диафрагмы с ограничением ее подвижности, снижение прозрачности легочной ткани с появлением дисковидных базальных ателектазов, пневмонитов и экссудативного плеврита.
При рентгенографии брюшной полости в ряде случаев удается выявить неспецифические симптомы гнойных образований в поджелудочной железе или окружающих тканях: скопление жидкости, пузырьки газа. Этот признак патогномоничен для панкреатогенного абсцесса, но выявляется редко.
КТ — наиболее информативный метод исследований при отграничении воспалительного очага. КТ позволяет четко регистрировать участки деструкции, устанавливать их точные размеры, локализацию, глубину расположения, а также взаимоотношения с окружающими органами и тканями. При абсцессе, флегмоне можно определить скопления жидкости в виде очагов низкой плотности. Разрешающая способность КТ выше, чем УЗИ, так как КТ дает возможность выявить плотность жидкостного образования. В сомнительных случаях важную роль играет тонкоигольная пункция жидкостного образования под контролем КТ.
Контрастная КТ при внутривенном введении контрастных препаратов позволяет выявить с высокой точностью аррозию сосудов в поджелудочной железе и парапанкреатических сосудах.
Показания к КТ при панкреонекрозе определяются необходимостью оценки масштаба и характера поражения железы и забрюшинной клетчатки. Метод играет важную роль в планировании и выполнении пункции, дренирования жидкостного образования, позволяет определить вовлечение в процесс соседних органов — желчных путей, сосудов.
МРТ у больных с гнойными заболеваниями поджелудочной железы и окружающих тканей позволяет обнаружить неправильной формы инфильтративно-жидкостные образования как в поджелудочной железе, так и в окружающих клетчаточных пространствах. Преимущества МРТ перед КТ заключаются в лучшей
Дифференциации плотных и жидкостных образований поджелудочной железы и окружающих органов и тканей. Не менее важна меньшая лучевая нагрузка на больных и персонал. К недостаткам КТ, МРТ следует отнести сложную техническую оснащенность, трудности транспортировки больных и дороговизну.
Показанием к селективной ангиографии служат аррозионные кровотечения. Цель исследования — установление источника кровотечения и проведение чрескатетерной эмболизации. Кровотечение в области головки поджелудочной железы является основным показанием для эмболизации, так как остановка такого кровотечения хирургическим методом затруднительна.
Поздние гнойные постнекротические осложнения, развившиеся через несколько месяцев после панкреонекроза (абсцесс, флегмона, нагноившаяся киста), служат показанием к неотложному хирургическому вмешательству. В случаях прорыва гнойника в свободную брюшную полость с развитием распространенного гнойного перитонита, при осложнении нагноившейся кисты или абсцесса поджелудочной железы внутренним кровотечением операцию выполняют в экстренном порядке.
Важное значение при этом придается интраоперационной топической диагностике различных форм гнойных осложнений панкреатита, которая всегда затруднена в связи с выраженным воспалительно-инфильтративным процессом в верхнем этаже брюшной полости. Это резко утолщенная, инфильтрированная желудочно-ободочная связка с распространением гнойно-воспалительной инфильтрации на большую кривизну желудка и заднюю стенку поперечной ободочной кишки, ее брыжейку и далее на корень брыжейки тонкой кишки. В подобной ситуации определяют инфильтративно-гнойный, каменистой плотности инфильтрат, разделение которого оказывается не только чрезвычайно трудным, но и опасным.
Ревизию брюшной полости начинают с осмотра париетальной и висцеральной брюшины, большого сальника, пальпаторного исследования зон поражения в области сальниковой сумки, подпеченочного и поддиафрагмальных пространств, латеральных каналов, нижней поверхности брыжейки ободочной кишки и брыжейки тонкой кишки. Экссудат в свободной брюшной полости служит основанием к обязательному микробиологическому исследованию его.
Следующим этапом оперативного вмешательства является вскрытие сальниковой сумки путем широкого рассечения желудочно-ободочной связки после отграничения марлевыми полотенцами зоны гнойного воспаления от свободной брюшной полости. Желудочно-ободочную связку в наиболее бессосудистой зоне, ближе к селезенке, разделяют тупым путем, а затем продольно рассекают на зажимах. В ряде случаев в сальниковой сумке обнаруживают гной с хлопьями и свободно плавающими секвестрами.
После аспирации гноя и тщательной санации полости сальниковой сумки раствором антисептика удаляют поверхностно расположенные секвестрированные фрагменты железистой ткани и парапанкреатической клетчатки. Продвижение к поджелудочной железе осуществляют путем тупого разделения (дигитоклазия) некротизированной клетчатки по верхнему и нижнему краю железы и далее по направлению к ретропанкреатической зоне.
Значительно труднее осуществить подход к поджелудочной железе в случаях, когда сальниковая сумка облитерована или закрыта инфильтрированными, пропитанными гноем стенками органов, ее образующих. Задняя стенка желудка плотно спаяна с задней стенкой поперечной ободочной кишки, ее брыжейкой и с брюшиной, покрывающей железу, что не позволяет точно определить локализацию гнойника.
Однако при осторожном разделении органов из глубины инфильтрата под давлением выделяется гной, что позволяет в последующем определить направление поиска гнойной полости. После полного отделения задней стенки желудка от покрывающей поджелудочную железу клетчатки открывается полость с гнойно-некротическими массами, среди которых или под которыми располагается оставшаяся ткань поджелудочной железы.
Сальниковая сумка зачастую имеет фрагментированный вид, представлена множеством отграниченных друг от друга полостей с гнойно-некротическим детритом. В этих случаях поиск гнойных очагов производят путем разделения пальцем всех уплотнений и инфильтратов как в сальниковой сумке, так и в парапанкреатической и забрюшинной клетчатке.
При локализации гнойно-некротических процессов в дистальной части поджелудочной железы с распространением на левое парапанкреатическое и забрюшинное пространства возникает необходимость в мобилизации селезеночного угла толстой кишки.
При гнойном очаге в панкреатодуоденальной зоне производят мобилизацию печеночного угла толстой кишки и двенадцатиперстной кишки по Кохеру, что позволяет произвести полноценную ревизию забрюшинного пространства и санацию гнойника.
Таким образом, последовательное, осторожное и тщательное разделение тканей и пальпаторное исследование клетчатки окружающей железу дают возможность точно определить расположение гнойно-некротических очагов. Это подтверждается пункцией, если по ходу разделения тканей определить гнойник не удается.
Собственно некрсеквестрэктомия не вызывает особых трудностей, так как к этому времени очаги гнойно-некротического воспаления уже четко отграничены от жизнеспособных тканей. Омертвевшие ткани полностью отделены от здоровых и свободно удаляются после вскрытия гнойной полости. При этом не всегда удается точно определить происхождение удаляемых секвестров (отторгшиеся фрагменты поджелудочной железы или окружающей ее жировой клетчатки). Некрсеквестрэктомию обязательно дополняют пальцевым исследованием гнойной полости на предмет ее размеров, формы, карманов или сообщений с другими полостями.
Некрсеквестрэктомия сопровождается санацией гнойно-некротических полостей путем неоднократного заполнения их растворами антисептика с удалением жидкости электроотсосом. Вместе с промывной жидкостью удаляют тканевый детрит, фибрин, гной.
Необходимо отметить, что даже расширенная некрсеквестрэктомия не обеспечивает полного удаления всех нежизнеспособных тканей. Часть из них бывает еще достаточно плотно спаяна с окружающими жизнеспособными структурами, а попытка отделения сопровождается повышенной кровоточивостью тканей. В связи с этим возникает необходимость в этапных некрсеквестрэктомиях в послеоперационном периоде.
Следующим, важным этапом оперативного вмешательства при поздних гнойных осложнениях панкреонекроза является дренирование остаточной гнойно-некротической полости. Способ дренирования зависит от локализации и формы остаточных полостей. Большинство полостей имеют сложную, неправильную форму со множеством карманов.
Для дренирования необходимы максимально полное отграничение гнойно-некротических очагов от свободной брюшной полости и полноценное удаление жидкого детрита и вновь формирующихся секвестров в послеоперационном периоде. С целью дренирования применяют силиконовые дренажные трубки и одновременно марлевые тампоны (сигарообразный дренаж Пенроза).
Применение одних дренажных трубок не только не позволяет добиться отграничения зоны воспаления от свободной брюшной полости, но и не обеспечивает адекватного дренирования многокамерных сложных полостей. Большие марлевые тампоны максимально отграничивают очаг воспаления и деструкции, а самое главное, способствуют формированию широких каналов, через которые в последующем осуществляют как эндоскопические, так и чрездренажные санации с активной аспирацией детрита, промывных вод.
После широкой некрсеквестрэктомии и тщательной санации гнойных полостей растворами антисептиков в ближайшие несколько дней после операции значительно снижается гнойная интоксикация. Это позволяет выдержать марлевые тампоны с целью создания широких, хорошо сформированных и отграниченных от свободной брюшной полости раневых каналов. Через дренажи в таких раневых каналах в последующем и осуществляют длительные санации расположенных глубоко в брюшной полости и забрюшинном пространстве остаточных гнойно-некротических полостей, в частности с использованием эндоскопических методов.
С течением времени дренажные трубки заменяют на дренажи меньшего диаметра, что позволяет исключить вероятность пролежней полых органов и крупных сосудов. Дренажи заменяли на 10—12-е сутки после операции после предварительной чрездренажной фистулографии. При этом исследовании отмечают, как правило, значительное уменьшение остаточных полостей, дренирование которых возможно дренажами меньшего диаметра.
При нагноившихся кистах поджелудочной железы методом выбора хирургического лечения, независимо от их зрелости и связи с главным панкреатическим протоком, служат вскрытие кисты, удаление гноя и тканевого детрита с последующим наружным дренированием. Более чем в половине случаев полость кисты бывает связана с главным панкреатическим протоком, что сопровождается в послеоперационном периоде формированием наружных панкреатических свищей, которые часто требуют в последующем повторного оперативного вмешательства. При отсутствии связи кисты с главным панкреатическим протоком отмечают быстрое самостоятельное заживление ее, чему в немалой степени способствует метод этапных санаций.
В ряде случаев нагноение ложных кист поджелудочной железы сочетается с аррозивным кровотечением. Основным условием для его возникновения служит продолжающийся некротический процесс или гнойное расплавление тканей. Радикальной операцией при этом является дистальная резекция хвоста поджелудочной железы вместе с кистой. При невозможности резекции кисту вскрывают, удаляют тканевой детрит и прошивают место кровотечения с тампонадой полости кисты и наружным дренированием. Рецидивы кровотечения возникают у каждого 4-го больного.
Не менее тяжелым осложнением нагноившихся ложных кист поджелудочной железы является развитие распространенного перитонита при прорыве кисты в брюшную полость. Отграниченный фибринозный или фибринозно-гнойный перитонит только в верхнем этаже брюшной полости служит показанием к санации брюшной полости, ее дренированию и ушиванию раны передней брюшной стенки до бурсопанкреатостомы.
При распространенном гнойном перитоните накладывают лапаростому с временным закрытием раны передней брюшной стенки при помощи застежки-молнии, фиксированной к коже, широким дренированием брюшной полости и выполнением в ближайшем послеоперационном периоде плановых санаций.
Послеоперационное лечение больных гнойными постнекротическими осложнениями проводят по общим правилам. Выполняют этапные некрэктомии, санацию очагов некроза, полости гнойника, а также проводят комплексное лечение, антибактериальную, детоксикационную терапию, иммунокоррекцию, симптоматическое лечение.
В.К. Гостищев
Источник
Показания, этапы и техника некрэктомии поджелудочной железы при панкреатите
а) Показания для некрэктомии поджелудочной железы. Абсолютные показания: наличие инфицированного некроза или ухудшение клинического состояния (органная недостаточность) несмотря на максимальную консервативную терапию панкреонекроза.
б) Предоперационная подготовка:
— Предоперационные исследования: компьютерная томография, ультразвуковое исследование, возможна чрескожная пункция (микробиологическое исследование).
— Подготовка пациента: назогастральный зонд, интенсивное замещение объема жидкости.
в) Специфические риски, информированное согласие пациента:
— Эрозия сосуда и смежных органов (желудок, тонкая и толстая кишка) с кровотечением или формированием свища (более 50% случаев)
— Необходимость холецистэктомии/Т-образного дренажа или спленэктомии (более 30% случаев)
— Многократные лапаротомии/лапаростома
г) Обезболивание. Общее обезболивание (интубация).
д) Положение пациента. Лежа на спине.
е) Оперативный доступ при некрэктомии поджелудочной железы. Верхняя поперечная лапаротомия.
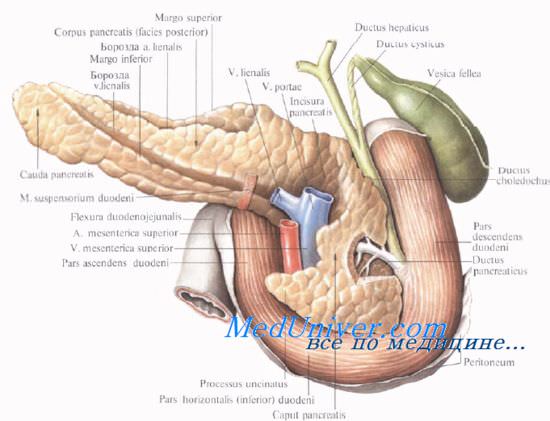
Анатомия и топография поджелудочной железы
ж) Этапы некрэктомии поджелудочной железы:
— Разрез кожи
— Вскрытие сальниковой сумки
— Идентификация некротических изменений
— Некрэктомия
— Лаваж сальниковой сумки
— Закрытие сальниковой сумки
з) Анатомические особенности, серьезные риски, оперативные приемы:
— Избегайте формальной резекции поджелудочной железы в острой ситуации.
— Тщательно обследуйте все некротизированные области и выполните консервативную тупую хирургическую обработку.
— При значительных некротических изменениях за пределами сальниковой сумки сочетайте лаваж сумки с плановыми ревизиями (временное закрытие брюшной полости рассасывающейся сеткой, покрытой адгезивной пленкой).
Предупреждение: не пропустите образование пролежней органов вследствие длительного стояния дренажей, особенно пролежней толстой кишки (используйте мягкие дренажи, например из силикона).
и) Мэры при специфических осложнениях:
— Для тампонирования диффузного кровотечения из области некрэктомии могут потребоваться брюшные салфетки, они должны быть оставлены на 24-48 часов.
— Кишечный свищ следует лечить хирургически. Если панкреатический свищ хорошо дренируется, придерживайтесь выжидательной тактики; выполняйте ревизию только после полного восстановления пациента. Высока вероятность самопроизвольного закрытия.
к) Послеоперационный уход после некрэктомии поджелудочной железы:
— Медицинский уход: удаляйте промывной катетер только после возвращения лабораторных данных к норме и при чистом отделяемом по дренажу. Прекращайте плановые ревизии, когда воспалительный некротический процесс в брюшной полости стихает, и клиническая ситуация стабилизируется.
После прекращения поступления отделяемого по дренажам они могут быть удалены; при повторном формировании ограниченных скоплений жидкости или абсцессов применяйте чрескожное дренирование.
— Возобновление питания: питание возобновляется при значительной нормализации лабораторных показателей и функции кишечника.
— Функция кишечника: назначьте поддерживающее лечение и, возможно, легкие пероральные слабительные средства. — Активизация: как только позволит общая ситуация. — Физиотерапия: дыхательные упражнения и общая физиотерапия.
— Период нетрудоспособности: возможно несколько месяцев.
л) Этапы и техника некрэктомии поджелудочной железы:
1. Разрез кожи
2. Вскрытие сальниковой сумки
3. Идентификация некротических изменений
4. Некрэктомия
5. Лаваж сальниковой сумки
6. Закрытие сальниковой сумки
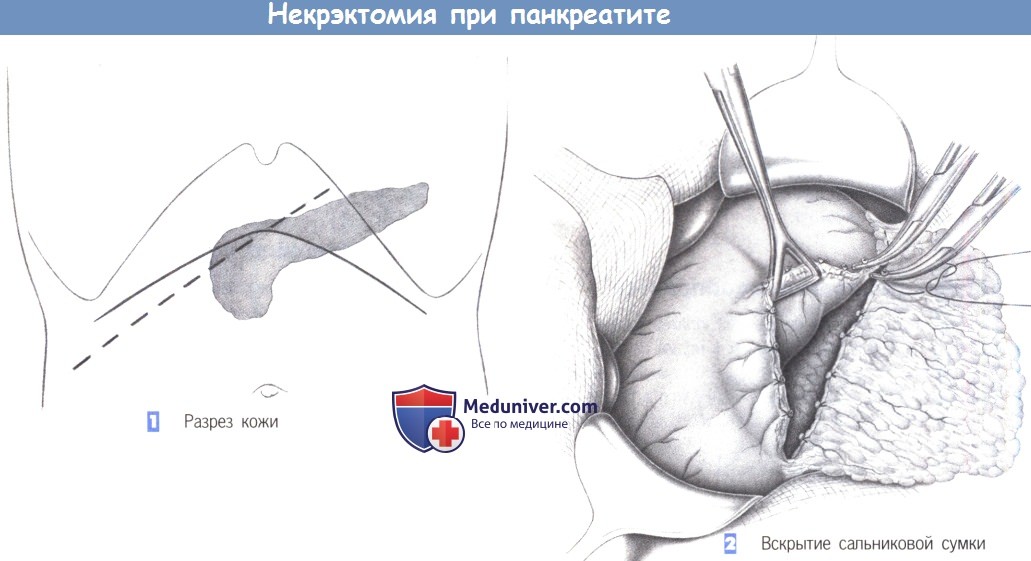
1. Разрез кожи. Доступ к поджелудочной железе может быть получен через правый подреберный разрез или даже верхнюю поперечную лапаротомию. Из-за лучшей доступности верхняя поперечная лапаротомия особенно рекомендуется при патологических процессах, локализованных в теле и хвосте поджелудочной железы.
2. Вскрытие сальниковой сумки. Выделение поджелудочной железы начинается с вскрытия сальниковой сумки. С этой целью желудочно-ободочная связка последовательно рассекается между зажимами Оверхольта вдоль большой кривизны желудка. Захват большой кривизны зажимами Дюваля позволяет сместить желудок в краниовентральном направлении, таким образом, обнажая поджелудочную железу в глубине брюшной полости.
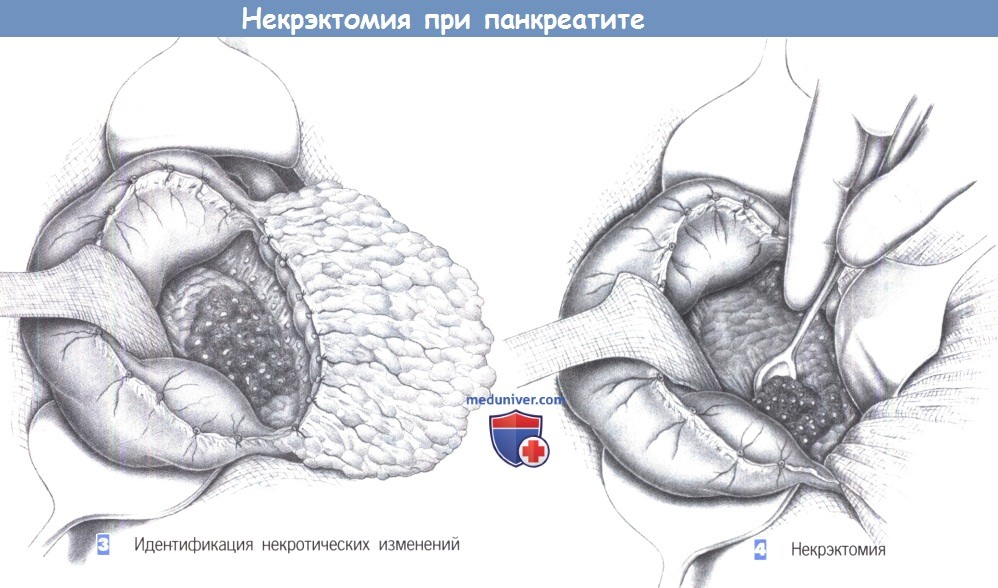
3. Идентификация некротических изменений. После полного обнажения большой кривизны желудка путем рассечения желудочно-ободочной связки, за желудок можно завести крючки для экспозиции всей передней поверхности поджелудочной железы. Некротизированные ткани имеют черноватый или сероватый цвет и сочетаются с зонами геморрагического пропитывания. Макроскопически не всегда можно отличить некроз поджелудочной железы от некроза перипанкреатических тканей.
4. Некрэктомия. Некротизированные ткани удаляются пальцами, ложкой Фолькмана или поверхностным иссечением. Диссекция продолжается до тех пор, пока капиллярное кровотечение из поджелудочной железы не укажет границу с жизнеспособной тканью. Нельзя удалять хорошо кровоснабжаемую ткань поджелудочной железы, так как позже это приведет к нарушению ее функции, а также увеличит риск рецидива кровотечения.
Особое внимание должно быть обращено на селезеночную вену и верхнюю брыжеечную вену, которые не должны быть повреждены в ходе некрэктомии.
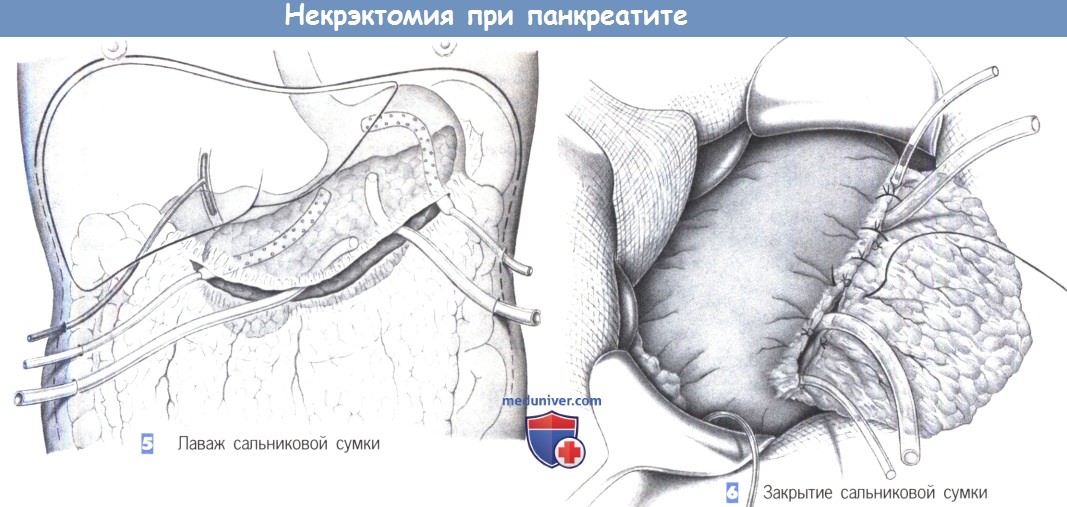
5. Лаваж сальниковой сумки. Полное удаление всего некротического материала из сальниковой сумки должно сопровождаться проточным лаважем. С этой целью сальниковая сумка непрерывно орошается 20 л изотонического раствора в течение 24 часов через два приводящих и два отводящих дренажа. Это приводит к вымыванию некротизированных тканей, эндотоксинов и цитотоксических веществ.
Для дренирования желчного дерева в общий желчный проток должен быть введен Т-образный дренаж. Дренаж Джексона-Пратта или его модификации оказались эффективными в качестве приводящих дренажей, тогда как в качестве отводящих дренажей в самую нижнюю точку сальниковой сумки вводятся трубки с широким просветом (по крайней мере, 10 мм).
6. Закрытие сальниковой сумки. Закрытая ирригационная система создается путем восстановления сальниковой сумки отдельными швами. С этой целью желудочно-ободочная связка герметично восстанавливается над дренажами. В послеоперационном периоде промывание продолжается до тех пор, пока прозрачное, негеморрагическое отделяемое по дренажам не укажет на прекращение некротического процесса.
— Также рекомендуем «Показания, этапы и техника наложения анастамоза псевдокисты поджелудочной железы с тонкой кишкой»
Оглавление темы «Этапы и техника операций в абдоминальной хирургии»:
- Показания, этапы и техника гепатикоеюностомии
- Показания, этапы и техника клиновидной резекции печени
- Показания, этапы и техника операции при кисте печени
- Показания, этапы и техника левосторонней лобэктомии печени
- Показания, этапы и техника операции при разрыве печени
- Показания, этапы и техника катетеризации печеночной артерии
- Показания, этапы и техника некрэктомии поджелудочной железы при панкреатите
- Показания, этапы и техника наложения анастамоза псевдокисты поджелудочной железы с тонкой кишкой
- Показания, этапы и техника резекции хвоста поджелудочной железы
- Показания, этапы и техника удаления селезенки (спленэктомии)
Источник


