Образование перешейка поджелудочной железы
Поджелудочная железа продуцирует необходимый для слаженной работы организма инсулин. Поэтому при подозрении на онкологию или формирование конкрементов нужно пройти тщательную диагностику и немедленно приступить к лечению.
Поджелудочная железа продуцирует необходимый для слаженной работы организма инсулин.
Виды
Различают несколько типов образований, оказывающих отрицательное влияние на работу органа.
Очаговое
Выявляется в соединительной ткани железы. Может проявляться в качестве изменения, сопровождающего воспалительный процесс. Но чаще подобный диагноз свидетельствует о наличии псевдокисты или камней, в т. ч. и в желчном пузыре, злокачественного новообразования.
Нередко клиническая картина становится признаком метастазов опухоли, сформированной в ином органе.
Опасности в первую очередь подвержены пациенты, проходившие лечение онкологии. Даже единичные раковые клетки, оставшиеся в тканях, способны привести к заболеванию.
Объемное
Встречаются такие образования редко. Среди распространенных диагнозов – экскреторные или островковые кисты выводных протоков, которые могут сформироваться из эпителия. Основным признаком поражения является спонтанная гипогликемия, т. к. железа вырабатывает избыточное количество инсулина.
Рак поджелудочной железы протекает с неблагоприятными прогнозами, лечится тяжело.
Злокачественное
Рак поджелудочной железы протекает с неблагоприятными прогнозами, лечится тяжело. Чем раньше выявлено заболевание, тем эффективнее терапия.
Выявляют:
- Эпителиальные опухоли.
- Поражение лимфоидной ткани.
- Метастазы, проникшие из прочих органов.
Характеризуется процесс быстрым увеличением образования и распространением метастазов в иные органы. Нередко затрагиваются сосуды селезенки, проявляется непроходимость 12-перстной кишки, протока желчной железы.
Читайте также: Гастрошизис
Подробнее о гастростоме
Где находится селезенка – читайте здесь.
Доброкачественные опухоли
Риски мутации клеток отсутствуют. Но пораженные ткани выделяют излишний объем гормонов, попадающих в кровоток.
Лейомиома поджелудочной поражает мышцы.
Опухоли, имеющие доброкачественную природу, подразделяют на такие виды:
- Невриномы и ганглионевриномы неврогенного характера.Аденомы и цистаденомы – изменения в эпителии.
- Фибромы и липомы – развиваются в соединительной ткани.
- Лейомиомы – поражают мышцы.
- Инсулома – островное образование.
- Гемангиомы и лимфангиомы – затрагивают сосуды.
При увеличении размеров опухоли сдавливают соседние органы, препятствуя их функционированию.
Образование головки
В норме эта часть органа не должна превышать размеров в 25-30 мл. Но необязательно разрастание говорит о присутствии патологии – это может быть индивидуальной особенностью организма. Чтобы убедиться в наличии образования, проходят ультразвуковое сканирование. Однако данный вид исследования не позволяет детально рассмотреть головку, а при наличии ожирения точность диагностики снижается.
Увеличение размера свидетельствует о присутствии таких проблем:
- Нередко выявляется панкреатит – воспаление поджелудочной железы, носящее острый либо хронический характер. Острая форма патологии способна спровоцировать абсцесс.
- Возможно образование доброкачественной либо раковой опухоли, кисты.
- Иногда патология связана с аномальным развитием органа. Подобная картина часто имеет наследственное происхождение.
- К выраженной симптоматике приводит закупорка протоков камнем или паразитом, что провоцирует отечность и уплотнение тканей.
Увеличение размера поджелудочной железы свидетельствует о развитии острого панкреатита.
Лечение подбирается индивидуально, зависит от провокаторов проблемы.
Причины прогрессирования
Образования в поджелудочной железе быстро развиваются под влиянием следующих факторов:
- Курение. В табачном дыме содержатся канцерогены, стимулирующие рост раковых клеток.
- Панкреатит. Хроническое заболевание нарушает кровоснабжение железы, метаболические процессы.
- Пожилой возраст. Снижается иммунитет, что препятствует борьбе организма с образованиями.
- Гендерная принадлежность. По статистике, злокачественные опухоли в поджелудочной железе чаще развиваются у мужчин.
- Сахарный диабет. Приводит к разрушению бета-клеток островков Лангерханса и усиливает риск развития опухоли.
- Ожирение. Избыток холестерина и липидов также способствует онкологии.
- Нерегулярное питание. Повышает нагрузку на орган, снижает выработку ферментов.
- Алкоголизм. Разрушает клеточные структуры.
Если имеется наследственная предрасположенность к образованиям в тканях поджелудочной железы, желательно избавиться от привычки курить и употреблять спиртные напитки, ежегодно проходить обследование.
Симптомы
Клиническая картина во многом зависит от вида патологии. Однако прослеживаются общие признаки:
- Кашицеобразный и жидкий стул, частое опорожнение кишечника.
- Боль в подложечной области. Нередко симптом проявляется в левом подреберье или лопатке, пояснице, носит опоясывающий характер. Усиливается после жирной и острой пищи, принятия спиртного.
- Тяжесть в эпигастрии, тошнота и позывы к рвоте.
- Вздутие живота, усиление метеоризма.
- Снижение веса, потеря аппетита, бледность кожи.
Подобная картина порой сопровождает заболевания желчного пузыря и кишечника, стенокардию, воспаление аппендикса. Поэтому необходима профессиональная диагностика.
Нарушения работы органа также сопровождаются симптомами, характерными для сахарного диабета. Пациент жалуется на постоянную жажду и сухость слизистых ротовой полости.
Диагностика
Обследование проводят с применением лабораторных и аппаратных методов.
Для определения патологии проводят биохимический анализ крови.
Анализы
Показаны:
- Биохимический анализ крови. Определяет содержание холестерина, билирубина, липопротеидов, глюкозы, амилазы, мочевины. При нарушенной концентрации веществ назначают диагностику с применением КТ, МРТ, с помощью которых выявляют место расположения опухоли, ее размеры, наличие метастазов.
- Исследование ферментов. В этом случае изучают образцы биологических жидкостей.
Если подозрение на онкологию подтверждается, с помощью эндоскопии берут кусочек ткани для биопсии и отправляют материал в лабораторию для дальнейшего изучения. При отсутствии риска развития опухоли для постановки диагноза достаточно анализов крови и мочи.
УЗИ
Ультразвуковой метод часто применяется для выявления доброкачественного либо ракового процесса. Метастазы и кисты обладают высокой эхогенностью, поэтому легко отслеживаются при диагностике данным способом. Но только при размере опухоли больше 2 см.
Лечение и прогноз
Терапия проходит с положительным результатом, если заболевание выявлено на ранней стадии. Желательно не пренебрегать рекомендациями врача и не прерывать процедуры при улучшении состояния.
При онкологии показано использование настойки чистотела.
Травами
Перед лечением целебными растениями необходимо убедиться в отсутствии аллергической реакции на компоненты.
Рецепты:
- При онкологии показано использование чистотела. Готовят настойку стеблей свежего растения на медицинском спирте. Выдерживают средство 30 дней в неосвещенном месте. Принимают по 1 ч. л. 3 раза в сутки. Курс – 3 недели.
- Помогает льняное масло. Ингредиент разводят равным объемом картофельного сока. Пьют 21 день.
- Настой полыни. Полезен при воспалительных процессах. 1 стаканом кипятка заваривают 1 ст. л. сырья.
Какое средство применять при выявленной патологии, подскажет врач. Следует учесть, что народные рецепты снижают симптоматику, но не устраняют причины заболевания.
Хирургическое
Любое образование в тканях поджелудочной железы требует удаления. В зависимости от патологии назначают:
- Иссечение 12-перстной кишки и опухоли головки.
- Устранение новообразования.
- Лапароскопию, если изменения прослеживаются в хвостовой части.
[morkovin_vg video=”XK2VxRAUilA;OInayiKoOpc;2yTFL4Dk_L0″]
Проведение операций при онкологии является необходимостью, т. к. заболевание сопровождается быстрым распространением метастазов и поражением прочих органов уже на ранней стадии.
Источник
Хирургическая анатомия поджелудачной железы. Оперативная анатомия панкреаз.
Поджелудочная железа — орган экзокринной и эндокринной секреции с множественными функциями, не все из которых полностью изучены. Этот орган расположен глубоко в брюшной полости, прилегая к верхней части задней стенки живота. Железа простирается от внутреннего края нисходящей части двенадцатиперстной кишки до ворот селезенки, идет несколько вверх и влево. Средняя масса поджелудочной железы составляет 80 г, а длина варьирует между 14 и 22 см. Ее средняя высота на уровне головки равна 7 см, а толщина на этом уровне составляет 20—25 мм.
Эндокринная секреция обусловлена островками Langerhans. число которых приближается к одному миллиону. Общая масса островков около 1 г.
Поджелудочная железа — это неподвижный орган, только ее хвост может совершать незначительные движения в краниокаудальном направлении.
Поджелудочную железу обычно условно разделяют на четыре части: 1 — головку, 2 — перешеек, 3 — тело, 4 — хвост. Некоторые анатомы разделяют поджелудочную железу на пять сегментов, добавляя крючковидный отросток, являющийся, на самом деле, частью головки поджелудочной железы, несмотря на наличие некоторых особенностей, которые будут описаны ниже.
С точки зрения хирургической анатомии (по концепции, предложенной Couinaud), поджелудочная железа — это продолговатый орган, расположенный поперечно, в котором различают две половины: правую и левую (right pancreas и left pancreas), при мобилизации которых используют разные хирургические доступы. Правая и левая половины поджелудочной железы соединяются между собой отделом, соответствующим воротам поджелудочной железы, через который в железу входят крупные артерии, расходящиеся затем вправо и влево. То же самое происходит и с нервными элементами, которые входят в поджелудочную железу, формируя нервные сплетения.
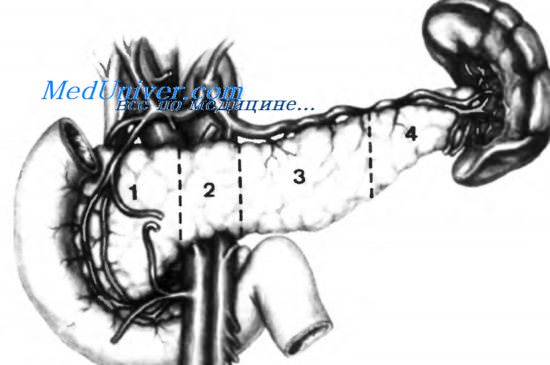
Головка поджелудочной железы
Этот сегмент простирается от внутренней границы двенадцатиперстной кишки до правого края верхней брыжеечной вены. Некоторые авторы рассматривают левую границу на уровне борозды, в которой залегает желудочно-двенадцатиперстная артерия по переднему и верхнему краю поджелудочной железы. Крючковидный отросток, который, как уже было сказано, является частью головки поджелудочной железы, образует крючок, направленный вниз и влево, проходящий позади верхних брыжеечных сосудов, в то время как оставшаяся часть поджелудочной железы проходит впереди этих сосудов.
Перешеек поджелудочной железы
Это сегмент, соединяющий головку поджелудочной железы с телом. Его диаметр обычно меньше диаметра головки. Очень часто перешеек поджелудочной железы описывают как линию, отделяющую головку от тела. Это не совсем верно, и мы должны считать, что перешеек — это сегмент поджелудочной железы, покрывающий верхние брыжеечные сосуды.
Его ширина равна 2—6 см, в среднем 4 см. Задняя поверхность перешейка поджелудочной железы не имеет эфферентных вен, впадающих в переднюю стенку воротной или верхней брыжеечной вены. Эти вены впадают в латеральные стенки воротной или верхней брыжеечной вены. Однако могут быть некоторые исключения.
Тело поджелудочной железы
Этот сегмент простирается от перешейка поджелудочной железы (левый край верхней брыжеечной артерии) до хвоста. Граница между телом и хвостом, вероятно, наиболее условная среди сегментов поджелудочной железы. Тело поджелудочной железы выступает вперед в малую сальниковую сумку из-за выпячивания кпереди тел первого и второго поясничных позвонков.
Хвост поджелудочной железы
Это самый узкий и наиболее подаижный сегмент поджелудочной железы. Его конец достигает ворот селезенки, хотя и не всегда.
— Также рекомендуем «Крючковидный отросток поджелудочной железы. Аномалии печеночной артерии. Вены поджелудочной железы.»
Оглавление темы «Операции при портальной гипертензии. Хирургическая анатомия панкреаз.»:
1. Портокавальный анастомоз бок в бок. Техника портокавального анастомоза бок в бок.
2. Анастомоз верхней брыжеечной вены с нижней полой веной при портальной гипертензии.
3. Перитонеовенозный шунт LeVeen. Описание особенностей перитонеовенозного шунта.
4. Техника установки перитонеовенозного шунта LeVeen. Особенности операции перитонеовенозного шунтирования.
5. Этапы имплантации перитонеовенозного шунта LeVeen. Завершение операции перитонеовенозного шунтирования.
6. Осложнения перитонеовенозного шунта. Послеоперационное ведение больных с перитонеовенозным шунтом.
7. Трансъюгулярные внутрипеченочные портосистемные шунты. Особенности внутрипеченочных шунтов.
8. Хирургическая анатомия поджелудачной железы. Оперативная анатомия панкреаз.
9. Крючковидный отросток поджелудочной железы. Аномалии печеночной артерии. Вены поджелудочной железы.
10. Псевдокисты поджелудочной железы. Хирургическое лечение псевдокист поджелудочной железы.
Источник
При локализации кисты в перешейке и теле поджелудочной железы особенностью клинического течения является то, что она практически не вызывает блокады ни желчевыводящих путей, ни пилородуоденальной зоны. Киста может достигать больших размеров, приводя к деформации желудка. Обычно она занимает всю сальниковую сумку, отражая основной этиологический фактор — результат деструктивного панкреатита.
Как правило, киста захватывает весь верхний край железы и ее переднюю поверхность, подчеркивая ложный характер происхождения. Действительно, капсула кисты образуется через 2—4 месяца после деструктивных процессов. Реже киста локализуется по нижнему краю железы. Расположение кисты позади нее больше указывает на врожденный характер. В просвете кисты иногда содержатся некротические массы, но такой этиологический фактор образования кисты практически не влияет на отток панкреатического сока основным выводным протоком.
Этим объясняется факт почти полного отсутствия болевого синдрома. Больного обычно больше всего волнует наличие опухолевидного образования в эпигастральной области, давящего на желудок. Киста может достигать больших размеров и деформировать переднюю стенку живота. В конечном результате роста оболочка кисты истончается и может наступить перфорация в брюшную полость. Такие кисты часто имеют соединительнотканные перемычки в полости, и иногда при УЗИ трактуются как множественные кисты. Однако опыт показывает, что такая киста является многокамерной (рис. 133).

Рис. 133. Многокамерная ложная киста тела поджелудочной железы:
1 — камеры кисты тела поджелудочной железы; 2 — желудок; 3 — двенадцатиперстная кишка; 4 — поджелудочная железа; 5 — селезенка
Постоянный рост кисты объясняется открытием ацинусов в просвет кисты при одновременной блокировке оттока поджелудочного сока естественным путем в результате циротического процесса. Вскрытие кисты в брюшную полость бывает двояким: 1) внезапное вскрытие со всеми признаками асептического перитонита; 2) периодическое вскрытие кисты, т.е. между кистой и брюшной полостью образуется периодически закрывающийся панкреатический перитонеальный свищ.
Внезапное вскрытие кисты в брюшную полость сопровождается болевым синдромом и появлением симптомов раздражения брюшины. Одновременно опухолевидное образование в эпигастральной области уменьшается или изчезает.
В зависимости от характера содержимого кисты протекает дальнейшее развитие клинической картины перфорации. Если в содержимом имеется большое количество ферментов с наличием воспалительного экссудата (часто гнойного), то постепенно развивается клиническая картина острого разлитого перитонита. Все эти явления протекают почти при нормальной температуре тела. Иногда перфорация кисты бывает незначительной по величине отверстия. По мере снижения давления внутри кисты это отверстие закрывается, чтобы в последующем неоднократно открываться.
При асептическом характере содержимого кисты развивается определенное парадоксальное равновесие клинической картины — жидкость в брюшной полости и отсутствие выраженных перитонеальных симптомов. Такое состояние называется «панкреатическим асцитом», а причина его образования — клапанный разрыв кисты. Это явление характерно для ложной кисты поджелудочной железы, расположенной обычно по ее верхнему краю и передней поверхности.
Естественно, возникшее таким образом осложнение является практически абсолютным показанием к операции -широкому наружному дренированию полости кисты.
Дренажи выводятся в правом и левом подреберье через контрапертуры. Хирургическим доступом является срединная л апаротомия (рис. 134). Лучше всего, чтобы дренажные трубки были с просветом не менее 5 мм в диаметре с боковыми отверстиями на конце. Внутренние торцы дренажа также должны быть сформированы в виде короны для того, чтобы просвет не закрывался прилежащими тканями. Налаживается постоянная аспирация. Исходом такого лечения является спасение жизни больного, пренебрегая при этом возможностью образования длительно незаживающего панкреатического свища.

Рис. 134. Схема дренирования ложной кисты поджелудочной железы после ее вскрытия в брюшную полость
Нагноение кисты тела и перешейка поджелудочной железы. Это осложнение является самым частым исходом кист этой локализации. Клинически оно протекает как развивающаяся флегмона или абсцесс: высокая температура тела, выраженная болевая реакция при пальпации в области локализации кисты. Последняя хорошо определяется при УЗИ.
Всегда имеется угроза вскрытия кисты в брюшную полость. Как правило, пациенты знают о наличии у них кисты. Все это помогает в своевременной санации нагноившейся кисты хирургическим путем. Опыт показывает, что консервативная антибактериальная терапия несколько уменьшает выраженность клинических проявлений, но не приводит к излечению. Так или иначе, требуется хирургическое вмешательство. Операция при нагноившихся кистах ограничивается широким наружным дренированием. Исходом такого дренирования впоследствии является формирование панкреатического свища.
Профилактикой разрыва и нагноение длительно существующей кисты является плановая ее санация. Если киста не сформировалась по срокам и имеются все признаки ее нагноения, то выбор хирургического лечения ограничивается наружным дренированием. Если же киста сформировалась и не имеется признаков воспаления, то чаще всего производится внутреннее дренирование по одному из представленных выше методик, в том числе и формированием гастроцистоанастомоза с помощью эндоскопической техники при имеющихся для этого условиях. К сожалению такие условия встречаются редко.
Учитывая различный характер расположения кисты перешейка и тела поджелудочной железы мы предпочитаем дренирование кист отключенной петлей тонкой кишки в нашей модификации, т.е. с широким цистогастральным анастомозом по типу «бок в бок». Это позволяет произвести операцию независимо от того, где располагается киста: по верхнему или по нижнему краю железы. Кроме того, по такому принципу выполнения операции имеются все возможности осуществления внутреннего дренирования нескольких кист.
Например, кист тела и головки, а иногда и хвоста. Однако нельзя забывать, что врожденные кисты, особенно расположенные позади поджелудочной железы даже больших размеров могут быть вылущены, т.е. выполнена полная энуклеация. Однако не следует забывать о нежной технике этой операции и целесообразности применения гидравлической препаровки тканей 0,25% раствором новокаина (по А.В. Вишневскому, чтобы предотвратить повреждение артериальных и венозных стволов, проходящих позади поджелудочной железы и стенки кисты.
Кисты перешейка, тела поджелудочной железы, и гастроэзофагеалъные кровотечения. Учитывая то, что киста чаще всего располагается по верхнему краю поджелудочной железы, в процесс эрозии стенок кровеносных сосудов включается селезеночная артерия и одноименная вена. Венозное кровотечение в кисту почти не бывает и оно склонно останавливаться самостоятельно из-за невысокого давления в вене. Кроме того, включение вены в эрозивный процесс происходит через выраженную воспалительную реакцию.
Она заканчивается тромбозом вены. Это ведет к ее тромбозу, блокаде венозного оттока из селезенки. Таким образом развивается подпеченочная портальная гипертензия (IV блок оттока). В этой ситуации кровотечение в кисту полностью исключается (рис. 135, 136). Полное поступление артериальной крови в селезенку приводит к расширению артериовенозных капилляров, а в результате этого — к спленомегалии. Селезеночно-эзофагеальные вены компенсаторно расширяются для сброса венозной крови в нижнюю полую вену. Желудочно-пищеводные венозные перетоки особенно хорошо выражены в подслизистом слое кардиально-пищеводной складки.

Рис. 135. Исходы эрозивного процесса в селезеночной вене (а) или артерии (б):
1 — киста поджелудочной железы в области тела; 2 — пищевод; 3 — желудок; 4 — селезенка; 5 — селезеночная вена; 6 — селезеночная артерия; 7 — тромбоз селезеночной вены; 8 — поджелудочная железа; 9 — эрозия селезеночной артерии; 10 — кровотечение в просвет кисты; 11 — варикозное расширение вен пищевода; 12 — венозные спленоэзофагеальные протоки

Рис. 136. Развитие синдрома портальной гипертензии (подпеченочно-селезеночный блок) кистой поджелудочной железы: 1 — двенадцатиперстная кишка; 2 — головка поджелудочной железы; 3 — аорта; 4 — пищевод; 5 — протоки-коллатерали из системы селезеночной вены в нижнюю полую вену; 6 — резкое расширение селезеночной вены; 7 — селезенка (гиперспленизм); 8 — киста; 9 — верхнебрыжеечная артерия; 10 — верхнебрыжеечная вена; 11 — портальная вена
Гастроэзофагеальный рефлюкс разрушает эти возникшие варикозно расширенные вены и приводит к совершенно иному генезу кровотечения — гастроэзофагеальному и неоднократному (И.Н. Гришин и соавт., 2007). Установление истинной причины портальной гипертензии происходит при адекватном хирургическом вмешательстве: спленэктомии с лигированием перетоков, наружном дренировании кисты или ее резекция вместе с развившейся аневризмой.
И.Н. Гришин, В.Н. Гриц, С.Н. Лагодич
Источник


