Общий желчный проток и проток поджелудочной железы открываются в
Оглавление темы «Желчный пузырь. Желчные протоки.»:
- Желчный пузырь. Топография желчного пузыря. Проекции желчного пузыря. Синтопия желчного пузыря.
- Брюшинный покров желчного пузыря. Кровоснабжение желчного пузыря. Иннервация желчного пузыря. Лимфоотток от желчного пузыря.
- Желчные протоки. Топография желчных протоков. Общий печеночный проток. Пузырный проток. Общий желчный проток.
Желчные протоки. Топография желчных протоков. Общий печеночный проток. Пузырный проток. Общий желчный проток.
Выходящие из печени правый и левый печеночные протоки в воротах печени соединяются, образуя общий печеночный проток, ductus hepaticus communis. Между листками печеночно-дуоденальной связки проток спускается на 2—3 см вниз, до места соединения с пузырным протоком. Позади него проходят правая ветвь собственной печеночной артерии (иногда она проходит впереди протока) и правая ветвь воротной вены.
Пузырный проток, ductus cysticus, диаметром 3—4 мм и длиной от 2,5 до 5 см, выйдя из шейки желчного пузыря, направляясь влево, впадает в общий печеночный проток. Угол впадения и расстояние от шейки желчного пузыря могут быть самыми разными. На слизистой оболочке протока выделяют спиральную складку, plica spiralis [Heister], играющую определенную роль в регулировании оттока желчи из желчного пузыря.
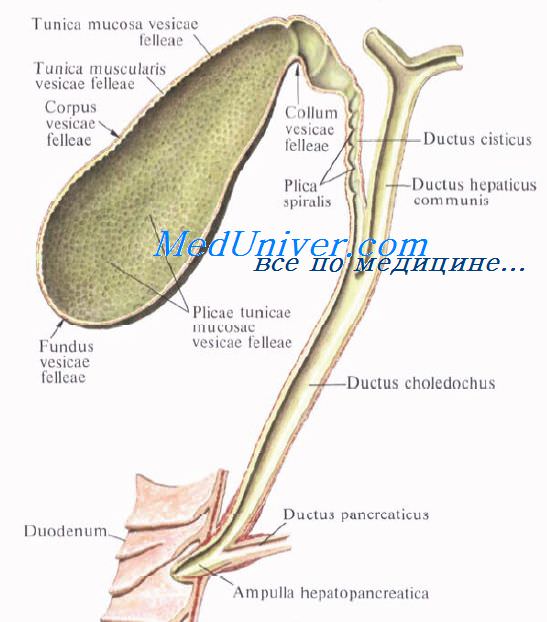
Общий желчный проток, ductus choledochus, образуется в результате соединения общего печеночного и пузырного протоков. Он располагается сначала в свободном правом крае печеночно-дуоденальной связки. Слева и несколько кзади от него располагается воротная вена. Общий желчный проток отводит желчь в двенадцатиперстную кишку. Его длина составляет в среднем 6—8 см. На протяжении общего желчного протока выделяют 4 части:
1) супрадуоденальная часть общего желчного протока идет до двенадцатиперстной кишки в правом крае lig. hepatoduodenale и имеет протяженность 1—3 см;
2) ретродуоденальная часть общего желчного протока длиной около 2 см располагается позади верхней горизонтальной части duodenum примерно на 3—4 см правее привратника желудка. Выше и слева от него проходит воротная вена, ниже и справа — a. gastroduodenalis;
3) панкреатическая часть общего желчного протока длиной до 3 см проходит в толще головки поджелудочной железы или позади нее. В этом случае проток прилегает к правому краю нижней полой вены. Воротная вена лежит глубже и пересекает панкреатическую часть общего желчного протока в косом направлении слева;
4) интерстициальная, конечная, часть общего желчного протока имеет длину до 1,5 см. Проток прободает заднемедиальную стенку средней трети нисходящей части двенадцатиперстной кишки в косом направлении и открывается на вершине большого (фатерова) сосочка двенадцатиперстной кишки, papilla duodeni major [Vater]. Сосочек расположен в области продольной складки слизистой оболочки кишки. Чаще всего конечная часть ductus choledochus сливается с протоком поджелудочной железы, образуя при вхождении в кишку печеночно-поджелудочную ампулу, ampulla hepatopancreatica [Vater].
В толще стенки большого дуоденального сосочка ампулу окружают гладкие кольцевые мышечные волокна, образующие сфинктер печеночно-поджелудочной ампулы, m. sphincter ampullae hepatopancreaticae.
Учебное видео анатомии желчного пузыря, желчных протоков и треугольника Кало
Скачать данное видео и просмотреть с другого видеохостинга можно на странице: Здесь.
— Также рекомендуем «Брюшная часть пищевода. Топография брюшной части пищевода. Угол Гиса.»
Источник
Анатомия
Поджелудочная железа имеет форму трехсторонней изогнутой призмы, ее вес составляет около 70-80 г. Она расположена горизонтально, забрюшинно, впереди брюшной аорты, на уровне I—II поясничных позвонков. Простираясь в поперечном направлении от ДПК до ворот селезенки, она занимает наиболее глубокое место в подложечной области (рисунок 1). Длина ПЖ от 15 до 23 см, ширина от 3 до 9 см, а толщина от 2 до 3 см.
Рисунок 1. Анатомия ПЖ:
1 — v. portae; 2 — a. hepatica; 3 — a. coeliaca; 4 — a. gastrica sinistra; 5 — aa. gastricae breves; 6 — a. lienalis; 7— pancreas; 8 — a. pancreaticoduodenalis superior; 9 — a. pancreaticoduoden-alis inferior;
10 — a. colica dextra; 11 — aorta; 12— jejunum; 13 — ductus Wirsungi;
14 — a. gasttod-uodenalis; 15 —lien; 16, 17—a. gastroepiploica dextra и sinistra
В ПЖ различают головку, тело и хвост. Головка расположена в подкове ДПК и имеет молоткообразную форму. По передней поверхности головки, направляясь к фатеровому сосочку, проходит ОЖП. Этой особенностью расположения протока обусловлена возможность возникновения МЖ при поражении патологическим процессом головки ПЖ.
Тело ПЖ простирается влево, передней поверхностью прилегая к задней стенке желудка, от которого отделяется узкой щелью — bursa omentalis, задняя поверхность прилегает к полой вене, аорте и солнечному сплетению, а нижняя соприкасается с нижней горизонтальной частью ДПК. Хвост ПЖ нередко глубоко вдается в ворота селезенки. Передняя н менее выраженная нижняя поверхность ПЖ покрыта брюшиной, а задняя расположена забрюшинно, где она прикрепляется тонкими пучками соединительной ткани к задней стенке брюшной полости. Хвост ПЖ, помимо селезенки, соприкасается с левой почкой. Нижняя поверхность ее прилегает спреди к поперечной ОК.
Около ПЖ расположены крупные кровеносные сосуды: аорта, НПВ, ВВ, а также сосуды желудка, ДПК, селезенки и левой почки. Панкреатический проток впадает совместно с ОЖП в ДПК через фате ров сосочек или общую ампулу глубиной 6-8 мм. Поступление в ДПК ПС и желчи регулируется сфинктером. Кроме главного панкреатического протока (ГПП) часто есть добавочный проток (accessorius Santorini). Он сливается с главным протоком или впадает в ДПК через добавочный сосочек. Анатомическое расположение протоков в ПЖ весьма вариабильно.
Наиболее частым типом расположения ходов в железе является магистральный и значительно реже — рассыпной. Иногда, кроме главной ПЖ, встречаются добавочные подобные железистые образования, расположенные преимущественно в стенке желудка, реже в селезенке.
Через всю толщу ПЖ проходит ГПП (d. Wirsungi), образующийся в результате слияния мелких дольковых протоков. Длина ГПП 9-23 см. Диаметр колеблется от 0,5 до 2 мм в хвостовой части, до 2-8 мм в области устья. Иногда в головке ПЖ ГПП соединяется с добавочным протоком и затем впадает в ОЖП, который проходит через головку ПЖ ближе к ее задней поверхности и открывается на вершине БДС (papilla vater).
В отдельных случаях добавочный проток впадает в ДПК самостоятельно, открываясь на небольшом сосочке — papilla duodenalis minons, расположенном на 2-3 см выше БДС. В 10% случаев добавочный проток берет на себя основную дренажную функцию ПЖ. Конечные отделы ОЖП и ГПП часто впадают в кишку совместно, образуя общую ампулу, которая своей конечной частью открывается на БДС (67%). Иногда оба протока сливаются в стенке ДПК, общая ампула отсутствует (30%). ОЖП и проток ПЖ могут впадать в ДПК раздельно или сливаться друг с другом в ткани ПЖ на значительном расстоянии от БДС (3%) (рисунок 2).
Рисунок 2. Варианты (а-г) впадения общего желчного и панкреатического протоков в ДПК:
1 — общий желчный проток; 2 — вирсунгов проток; 3 — ПЖ; 4 — слизистая оболочка ДПК
Паренхима ПЖ в основном состоит из железистой ткани, имеющей трубчато-альвеолярно-ацинозное строение, подобно околоушной слюнной железе. Она образует дольки размером от 2 до 5 мм, которые отделены друг от друга прослойками соединительной ткани, заключающей в себе нервы и выводные протоки.
Основные клетки железистых трубочек представлены низкоцилиндрическим эпителием. В цитоплазме этих клеток имеются проферменты в виде азурофильных зернышек.
Выводные протоки состоят из однослойного цилиндрического эпителия и соединительнотканной оболочки.
Среди паренхиматозных клеток ПЖ имеются скопления особых клеток, величиной от 0,1 до 1 мм. Эти овальной или округлой формы скопления называют панкреатическими островками (островки Лангерганса). Они не имеют выходных протоков и располагаются непосредственно в паренхиме долек.
Островковый аппарат составляет около 1 % массы железы. Он представляет собой самостоятельный орган внутренней секреции. В 1 г железы содержится от 3 до 25 тыс. островков. Островков меньше в головке и теле железы и больше в хвостовом отделе. Они расположены большей частью внутри дольки и окружены ретикулярной оболочкой. Островки состоят из скопления довольно крупных клеток разнообразной формы. В них выделяют четыре типа клеток: альфа (α)-, бета (β)-, гамма (γ)-, дельта (δ)-клетки, обладающие различными функциональными свойствами. β-клетки содержатся в большом количестве — они образуют инсулин. Полагают, что α-клетки имеют отношение к секреции гипергликемического фактора — глюкагона.
Основной структурной единицей экзокринной паренхимы ПЖ является ацинус, который состоит из 8-10 конической формы секреторных клеток. Эти клетки своими апикальными отделами формируют железистый ход. Ацинарные клетки имеют устроенный ультраструктурный аппарат, состоящий из эндоплазматического ретикулума, комплекса Гольджи и митохондрий.
Этот сложный аппарат обеспечивает выработку большого количества пищеварительных ферментов. Мембраны эндоплазматической сети густо усеяны рибосомами, на которых и происходит синтез первичного белка. Окончательное формирование секрета происходит в средних отделах цитоплазмы. Секреторный цикл завершается выделением гранул зимогена в просвет ацинозного протока.
Важная биологическая особенность деятельности ацинарной клетки состоит в том, что вырабатываемые ею пищеварительные ферменты отграничены (изолированы) от цитоплазмы мембранами и при выбросе готового секрета повреждения цитоплазмы ферментным секретом не происходит [П.К. Пермяков и др., 1979].
Кровоснабжение осуществляется ветвями артерий: ПА (a. hepatica) снабжает кровью большую часть головки железы, верхняя брыжеечная (a. mesenterica superior) кровоснабжает головку и тело ПЖ, гастродуоденальная (a. gastroduodenalis) и селезеночная (a. lienalis) снабжают кровью тело и хвост ПЖ, Вены ПЖ идут совместно с артериями и впадают в верхнюю брыжеечную (v. mesenterica superior) и селезеночную (v. lienalis) вены, по которым кровь из ПЖ оттекает в воротную вену (v. portae).
Лимфатические сосуды внутри органа прослеживаются по ходу кровеносных сосудов и начинаются в межклеточных пространствах железистой ткани.
Отток лимфы из ПЖ осуществляется в лимфатические узлы, расположенные по верхнему краю железы, между головкой ПЖ и ДПК, вблизи аорты, по ходу селезеночной вены и в воратах селезенки. Лимфатическая система ПЖ тесно связана с лимфатической системой желудка, кишечника, ДПК и желчевыводящих путей, что имеет значение при развитии патологических процессов в этих органах.
Иннервация ПЖ происходит за счет ветвей чревного, печеночного, селезеночного и верхнебрыжеечного сплетений. Из этих сплетений к железе отходят как адренергически-симпатические, так и колинергически-парасимпатические нервные волокна, которые впадают в ПЖ вместе с кровеносными сосудами, сопровождают их и проникают к долькам железы.
Первые — преимущественно от солнечного сплетения, почечного и печеночного сплетений, вторые — от правого блуждающего нерва (БН) и верхнего брыжеечного сплетения. Иннервация раздельна от иннервации железистых клеток. Имеется тесная связь с иннервацией ПЖ, желудка, ДПК, печени, желчевыводящих путей и ЖП, что во многом определяет их функциональную взаимозависимость.
Позади железы на уровне перехода головки в тело проходят верхние мезентериальные сосуды. Верхняя мезентериальная вена сливается с селезеночной, образуя основной ствол v. portae. На уровне верхнего края железы по направлению к хвосту идет селезеночная артерия и ниже ее селезеночная вена. Эти сосуды имеют множество ветвей (рисунок 3).
Рисунок 3. Топографо-анатомическое положение ПЖ (схема):
1 — ПЖ; 2 — ДГЖ; 3 — v. portae; 4 — truneus coeliacus: 5 — селезенка; 6 — а. mesenterica superior; 7— v. mesenterica superior
Физиология
ПЖ выполняет огромную работу, выделяя в сутки до 2 л секрета. По интенсивности функции в расчете на массу (80-100 г) ПЖ, пожалуй, можно сравнить лишь с почкой. Интенсивная секреторная деятельность вызывает потери до 20 % суммарного клеточного белка. Однако благодаря тому, что ацинарные клетки обладают скоростью ресинтеза утраченных структурных белков, они восполняются в течение 5-6 ч.
Экзокринная паренхима железы на протяжении жизни человека обеспечивает все уменьшающееся с возрастом количество клеточных элементов и пищеварительные функции органа.
ПЖ выполняет экзосекреторную и инкреторную функшш. Внешняя секреция ПЖ выражается в выделении ацинозной частью ПС, богатого ферментами (трипсин, липаза, лактаза, мальтаза, инвертаза, протеиназа, эрепсин и др.). Эти ферменты обладают большой переваривающей силой в отношении всех основных составных частей пищи. Попадая в кишечник вместе с желчью и кишечным соком, ПС обеспечивает процесс пищеварения. ПС представляет собой бесцветную щелочную жидкость. Он содержит неорганические и органические вещества.
Среди неорганических веществ преобладают бикарбонат натрия и хлористый натрий. ПС содержит также бикарбонат калия, хлористый калий, соли кальция, а также магний, цинк, кобальт и другие соединения. Органический состав ПС состоит преимущественно из глобулинов. В нем можно обнаружить креатинин, мочевину, мочевую кислоту и другие вещества.
Пищеварительные свойства ПС обусловлены ферментами. Амилаза а и В расщепляет крахмал и гликоген до дисахаридов. Липаза также выделяется в деятельном состоянии и значительно активируется желчными кислотами. Она расщепляет нейтральные жиры до жирных кислот и глицерина. Протеолитическими ферментами являются трипсин, химотрипсин и карбоксипептидаза. Трипсин активируется в ТК энтерокиназой, а химотрипсиноген — трипсином. ПЖ вырабатывает также и ингибитор трипсина, который предохраняет клетки органа от переваривания активным трипсином, образующимся из трипсиногена путем автокатализа.
Протеазы расщепляют белки и полипептиды до аминокислот. У человека секреция ПЖ происходит постоянно. Она может увеличиваться под влиянием нервных и гуморальных факторов. Секреторная функция ПЖ регулируется двумя механизмами: нервным и гуморальным. Первый осуществляется главным образом через веточки БН, а второй — с помощью секретина, гормонального вещества, образующегося в стенке ТК при поступлении в нее кислого содержимого из желудка и стимулирующего гематогенным путем секрецию ПЖ Наряду с секретином в СО ТК образуется вещество гормональной природы — панкреозимин, стимулирующий ферментообразование.
Естественными возбудителями панкреатической секреции являются поступающие из желудка пищевые продукты в смеси с ЖС. Активным сокогенным действием обладают введенные в ДПК слабые растворы СК, эфир и другие вещества, стимулирующие выделение секретина, а также фармакологические препараты секретина при внутривенном введении. Ферментообразование стимулируется введением жиров, различных ваготропных веществ, а также внутривенным введением очищенных препаратов панкреозимина. В случае выпадения внешнесекреторной функции ПЖ она в известной мере может быть замещена пищеварительной функцией. ПЖ обладает и внутрисекреторной деятельностью.
Выделяемый (β-клетками панкреатических островков) гормон инсулин является высокомолекулярным белковым веществом. Он легко разрушается протеолитическими ферментами пищеварительного тракта, что лишает возможности применять его перорально. Недостаточность инсулина приводит не только к увеличению концентрации сахара в крови и тканях, но и к обеднению печени гликогеном, увеличению в крови жира и накоплению в организме недокисленных продуктов жирового обмена в виде кетоновых тел.
В ПЖ образуется также (вырабатывается α-клетками) глюкагон (гипергликемический фактор), снижающий содержание гликогена в печени и мышцах, что приводит к гипергликемии. Недостаточное образование глюкагона может быть причиной гипогликемии и повышенной чувствительности к инсулину. В ПЖ обнаружен также липокаин и калликреин. Липокаин предотвращает гипергликемию и развитие жировой инфильтрации (липотропное действие) печени, а калликреин гипотензивное действие.
Глюкагон в противоположность инсулину способствует выделению глюкозы из запасов гликогена в печени и тем самым предотвращает возникновение гипогликемии. Липокаин образуется в α-клетках ПЖ.
Перейти к списку условных сокращений
Источник
Хоть поджелудочная железа и желчный пузырь – это отдельные звенья желудочно-кишечного тракта, но между ними есть тесная взаимосвязь. Чаще всего патология одного органа приводит к проявлениям заболевания у другого. К примеру, желчнокаменная болезнь зачастую вызывает панкреатит.
Поэтому нужно знать, как расположены органы, как они влияют друг на друга, а также как избежать серьезных патологий этих органов.
Месторасположение и связь
Эти органы располагают недалеко друг от друга. Однако не это самое главное, важно то, что желчный проток совместно с главным протоком поджелудочной железы соединяется в полости двенадцатиперстной кишки.
Желчный проток на пути к кишке пронизывает головку поджелудочной, где и сливается с ее протоком, и соединенные вместе, они открываются в стенке двенадцатиперстной кишки.
Но есть и такие патологии развития, когда протоки не сливаются в один. Открываются, но просто один рядом с другим – двумя отверстиями, расположенными на Фатеровом соске.
Функциональная связь
Поджелудочная железа и ЖП «трудятся» на благо общего дела. Ведь поджелудочную можно считать самой ответственной железой за пищеварение.
Кроме нее есть и другие железы, участвующие в пищеварении: в толще желудка, тонкого и толстого кишечника, а также слюнные. Вырабатываемые ферменты нужны для расщепления: белков, углеводов, жиров, которые поступают вместе с пищей.
Процесс расщепления и переваривания как раз и происходит в двенадцатиперстной кишке. Ведь в нее поступают ферменты ПЖ по главному протоку. Но большинство из веществ поступает в кишку в неактивном состоянии.
Ферменты становятся активными только в двенадцатиперстной кишке, а происходит это при помощи желчи. Но почему стенки кишки не перевариваются? Потому что она имеет дополнительную защиту от агрессивных воздействий секрета поджелудочной и желчного.
Оттого только в двенадцатиперстной кишке должны открываться протоки двух органов, и только в ней должно начинаться переваривание пищи.
Взаимоотношение между этими двумя органами колоссальное и очень тесное, которое направлено на обеспечение единой функции.
Поэтому не стоит лишний говорить о том, что патология одного органа сказывается на состоянии другого органа. Поэтому ЖКБ может легко вызвать болезнь поджелудочной железы.
Диагностика и различия патологий
Болезни поджелудочной железы, а также желчного пузыря очень схожи по клиническим проявлениям. Они дают болевые ощущения в области под правым ребром.
Причем боли появляются после чрезмерных нарушений в питании: алкогольные напитки, жирные, жареные продукты способны вызвать неприятные ощущения даже в незначительном количестве.
Кроме того, физические непомерные нагрузки могут породить боли в области правой половины живота, которые будут распространяться в плечо, и даже руку. Но при панкреатите неприятные ощущения чаще носят опоясывающий характер.
При патологиях появляются симптомы диспепсии:
- отрыжка;
- чувство изжоги;
- тошнота, доходящая до рвоты;
- вздутие.
Клиника имеет проявления астенического синдрома:
- повышенная утомляемость;
- невозможность концентрации;
- отсутствие чувства сна;
- выраженная слабость.
Ограничить проявления одной патологии от другой бывает почти невозможно из-за общности клинических проявлений, которые можно связать с патологией поджелудочной железой, а также желчного пузыря.
Существенные признаки патологии поджелудочной железы:
- панкреатический понос – учащенный жидкий стул серенького оттенка со смрадным запахом, содержащий остатки непереваренных продуктов;
- повторяющая рвота без улучшения;
- различные боли в абдоминальной области.
Отличительными признаками аномалии желчного пузыря становятся:
- портальная гипертензия;
- зуд кожи;
- желтушный оттенок кожи, слизистых;
- гиперплазия селезенки, характеризующаяся анемией, тромбоцитопенией и лейкопенией;
- скопление жидкости в брюшной полости.
Но одной симптоматики мало для того, чтобы выставить диагноз. Стоит проверить все функции этих органов у пациента.
Показатели диагностики
Чтобы исключить такую патологию, как новообразования нужно провести следующие обследования:
- УЗИ;
- КТ или МРТ;
- допплерография печеночных сосудов;
- спленопортография – рентген с введением контраста в портальные сосуды.
Данные методики позволяют оценить функциональное состояние тканей органов, определить наличие включений: камней, полипов, других формирований.
Лабораторная диагностика также включает большой набор показателей, которые стоит использовать для верификации «диагноза»:
- общий билирубин (фракции – прямой/непрямой);
- холестерин;
- диастаза мочи;
- амилаза крови;
- показатели общего анализа крови;
- щелочная фосфатаза;
- глюкоза крови;
- общий белок (альфа, бета, гамма фракции глобулинов);
- показатели коагулограммы.
Учитывая жалобы, анамнез, данные физикального осмотра и тяжесть состояния врач подберет спектр индивидуальных исследований. И только на основе принятых результатов могут назначить какие-либо медикаментозные средства или находиться решение о других способах терапии.
Лечение
Желчный пузырь – это орган, который выполняет вспомогательную функцию, поэтому при присутствии конкрементов, а также развитии патологии (гангренозное или флегмонозное поражение), совмещенной с панкреатитом, стоит выполнить холецистэктомию.
Иначе появление желчи в поджелудочной железе может привести к панкреонекрозу – это угрожающее жизни состояние, которое может привести к смерти.
Поэтому рано начатая операция гарантирует минимальные риски развития панкреонекроза. После хирургического вмешательства двенадцатиперстная кишка приобретает себе функции ЖП – при этом желчь, формируемая печенью, поступает сразу в кишку. И этот процесс становится постоянным и независящим от приема пищи.
Поэтому, слизистая ДПК страдает ежеминутно, что приводит к дисфункции микрофлоры в петлях кишечника. Это явление проявляется поносами или запорами, и также могут способствовать развитию панкреатита.
Если же удаляется ПЖ или ее пораженная часть, то пациенту прописывается заместительная терапия: ферменты и инсулин понижающие препараты. Дозировку должно подбирать только врач-эндокринолог или гастроэнтеролог, потому что каждый случай болезни уникален.
Терапия
Применение медикаментозной терапии может затягиваться на годы, а, может, и всю жизнь. Но, кроме этого, нужно придерживаться строгой диеты: при недостаточности инсулина – диета №9, при ферментативной недостаточности – диета №5.
Но чтобы отгородиться от пожизненного приема лекарств, а также тяжелых последствий – нужно строго соблюдать диету, оберегать здоровье и полностью отказаться от пагубных привычек. И ввести в привычку регулярно обращаться к врачу.
Осложнения
Любой сбой в работе одного органа может приводить к развитию новых болезней. Так, острый панкреатит может спровоцировать такие осложнения:
- внутреннее кровотечение в результате язвы желудка или ДПК;
- тромбоз сосудов;
- сухой плеврит, дыхательная недостаточность;
- пневмония;
- печеночная недостаточность;
- ишемическая болезнь сердца;
- хроническая болезнь почек;
- реактивные психозы;
- тахикардия;
- гнойные скопления в брюшине;
- заражение крови;
- перитонит.
Отклонения желчного пузыря сопровождаются:
- гнойное образование;
- перфорация стенок органа;
- излитие воспалительного экссудата в брюшину;
- перитонит;
- сепсис;
- острое воспаление поджелудочной железы.
Патологии двух органов могут приводить к развитию рака, нарушению функционирования соседних органов, рубцеванию стенок органов на месте дефекта от секрета железы. Впоследствии, это приводит к некрозу (отмиранию ткани), что нарушает химические реакции во всем организме.
Профилактика
Осложнения, как правило, развиваются на фоне лечения, которое «а-ля назначил сам себе», или из-за запоздалого обращения к специалистам.
Поэтому терапевт и гастроэнтеролог должны стать любимыми врачами, которых посещать нужно раз в полгода при наличии любых жалоб и раз в год, если абсолютно ничего не беспокоит.
Но чтобы избежать болезней, этих двух органов, нужно придерживаться следующего:
- избегать стрессовых ситуаций;
- отказаться от пагубных привычек;
- правильно питаться;
- привнести физическую активность в повседневные будни;
- регулярно отдыхать;
- чередовать отдых и работу;
- полюбить пешие прогулки и закаливание;
- проходить регулярную диспансеризацию.
Но и людей, ведущих здоровый образ жизни, могут настигать патологии ЖКТ. Тут нужно всегда помнить: своевременный визит к врачу – залог успешного лечения.
Но почему-то люди склонны игнорировать проблемы со стороны пищеварения, а ведь патологии поджелудочной железы и ЖП лучше лечатся на ранней стадии, а также быстрее начатое лечение значительно снижает риск развития осложнений.
Не стоит длительно терпеть болевые ощущения или горечь во рту, отрыжку и любые другие проявления дисфункции ЖКТ. Ведь все это все может привести к осложнениям – коме, инвалидности, смерти.
Источник


