Опухоль поджелудочной железы картинки
Опухоли поджелудочной железы классифицируются по своей локализации. Различают рак хвоста, головки и тела поджелудочной железы: все эти формы имеют симптоматические и гистологические различия. Опухоли классифицируются также по стадиям своего развития.
Виды онкологии поджелудочной железы
Головки
У мужчин данное заболевание диагностируется в 2 раза чаще, чем у женщин.
Рак головки поджелудочной железы встречается примерно в 60% всех случаев онкологических заболеваний этого органа. Характерной особенностью этого вида рака является развитие вторичной желтухи (желчной гипертензии).
- Вся информация на сайте носит ознакомительный характер и НЕ ЯВЛЯЕТСЯ руководством к действию!
- Поставить ТОЧНЫЙ ДИАГНОЗ Вам может только ВРАЧ!
- Убедительно просим Вас НЕ ЗАНИМАТЬСЯ самолечением, а записаться к специалисту!
- Здоровья Вам и Вашим близким! Не падайте духом
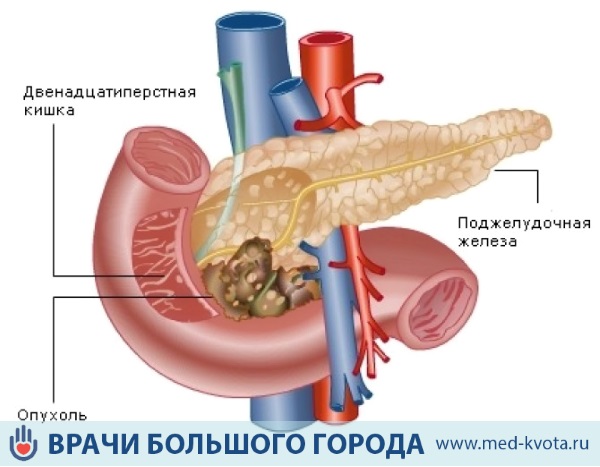
Данное состояние возникает при сдавливании опухолью желчного протока. Нарушение оттока желчи приводит к отравлению организма желчными токсинами, что вызывает желтушность кожи и склер, нарушение аппетита, тошноту, пищеварительные расстройства, окрашивание мочи в тёмный цвет, а стула – в белый, а также зуд во всём теле.
Симптомы заболевания при раке головке поджелудочной проявляются раньше, чем при других видах опухолей. Помимо симптомов гипертензии, у больных наблюдаются такие признаки, как: боль в верхней части живота, вздутие живота, повышенный билирубин в крови, слабость, апатия и снижение веса.

Фото: Рак головки поджелудочной железы
Тела
Рак тела поджелудочной железы встречается в 10% всех случаев рака. Специфичных симптомов для данной формы рака нет: особенность в том, что признаки развиваются позже, чем при раке головки этого органа. При этом механическая желтуха возникает только в 10% случаев.
Ещё одной характерной особенностью рака тела поджелудочной железы является более выраженный болевой синдром: это связано с прорастанием опухоли в многочисленные нервные сплетения, расположенные в непосредственной близости от органа.

Фото: Рак тела поджелудочной железы
Хвоста
Рак хвоста поджелудочной железы встречается ещё реже – в 5-8% случаев. Симптоматика напоминает рак тела поджелудочной железы – такое же позднее появление симптоматики и сильные болевые симптомы на стадии прорастания опухоли в соседние ткани. При этом желчная гипертензия тоже развивается нечасто – лишь в 1 случае из 10.
Опухоль хвоста более плотная и бугристая и лучше обнаруживается при пальпации. Рак данной локализации часто вызывает кишечные и внутренние кровотечения – при прорастании в крупные кровеносные сосуды. Иногда заболевание протекает под маской сахарного диабета, который на самом деле является вторичным заболеванием.

Фото: Рак хвоста поджелудочной железы
Стадии
Опухоли поджелудочной железы развиваются быстро, поэтому стадии могут сменять друг друга за считанные недели.
1 стадия
На первой стадии новообразование не превышает 2 см в диаметре и не выходит за пределы поджелудочной железы. Обычно на этом этапе опухоль не даёт никаких симптомов и поэтому обнаруживается редко. Иногда возникают болевые ощущения в правом подреберье, которые сами больные могут интерпретировать, как признаки желудочных и кишечных недомоганий.
Если же такая опухоль всё же диагностирована (иногда это происходит совершенно случайно), назначается срочная операция, которая предполагает удаление либо части поджелудочной железы, либо всего органа.
Часто проводится операция Уиппла – удаление железы, а также части желчного пузыря, желудка и кишечника. Иссекаются и лимфатические узлы, соседствующие с опухолью.
При лечении опухоли, диагностированной на начальной стадии, прогноз наиболее благоприятный, хотя операции можно выполнять лишь в 40-50% случаев. В остальных случаях операция не назначается по медицинским соображениям — опухоль располагается таким образом, что её удаление может вызвать обширные внутриполостные кровотечения, опасные для жизни.

Фото: 1 стадия
2 стадия
На 2 стадии опухоль поджелудочной железы выходит за пределы органа и распространяется на близлежащие ткани. Поражаются: двенадцатиперстная кишка, желчевыводящий проток, желудок. Поражение желчного протока вызывает механическую желтуху. Чуть позже опухоль поражает лимфатические узлы, которые находятся рядом. Размеры опухоли – более 2 см.
Оперативное лечение является наилучшим вариантом в плане прогноза выживаемости, но операции на этом этапе ещё более рискованны, чем на 1 стадии заболевания. Если хирургическое удаление невозможно, применяют химиотерапию и радиотерапию. Иногда используют методику «Кибер Нож» — точечное радиационное воздействие на опухоль.

Фото: 2 стадия
3 стадия
На этом этапе поражаются желудок, толстый кишечник, селезёнка. Опухоль захватывает также нервные узлы, что вызывает интенсивные болевые ощущения. Прорастание опухолью стенок кровеносных сосудов вызывает кровотечения, асцит. Могут возникнуть вторичные заболевания – острый панкреатит, сахарный диабет.
Радикальное оперативное лечение на 3 стадии почти не применяется, но паллиативные операции проводятся – чтобы восстановить проходимость кишечника, ликвидировать кровотечение из крупных кровеносных сосудов или устранить переполнение жидкостью брюшной полости.
Те же процедуры могут быть применены на 4 стадии рака поджелудочной.

Фото: 3 стадия
4 стадия
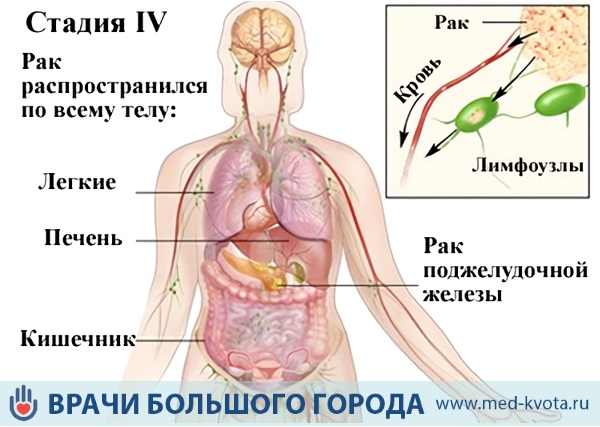
На 4 стадии метастазы поражают отдалённые органы – печень, почки, лёгкие, брюшину (на фото) костную ткань. Симптоматика может быть самой различной – от кровохарканья при метастазах в лёгких до острой печеночной недостаточности при множественном метастатическом поражении печени. Лечение направлено на устранение острых проявлений болезни и купирование болевых симптомов.
На этой стадии поджелудочная железа перестаёт выполнять свои функции, поэтому пищеварение пациента нуждается в медикаментозной стимуляции.

Фото: 4 стадия с метастазами в брюшине
 Химиотерапия при раке поджелудочной железы чаще всего проводится курсами через определенные промежутки времени, препараты зачастую вводятся внутривенно.
Химиотерапия при раке поджелудочной железы чаще всего проводится курсами через определенные промежутки времени, препараты зачастую вводятся внутривенно.
В этом разделе описан прогноз при раке поджелудочной железы с метастазами в печень.
О том, какие эффективны травы при раке поджелудочной железы, можно узнать здесь.
Ультразвуковая диагностика
Ультразвуковое исследование применяют на этапе диагностики заболевания и для оценки результатов лечения. Поскольку этот диагностический метод относится к самым безопасным, к процедуре прибегают довольно часто. Ультразвуковая диагностика показывает, какие изменения происходят в органах на разных стадиях развития опухоли.

Фото: УЗИ рака поджелудочной железы
Источник
Бесплатная консультация по лечению в Москве.
Звоните 8 (800) 350-85-60 или заполните форму ниже:
Рак головки поджелудочной железы — это злокачественная опухоль, которую образуют перерожденные железистые или эпителиальные клетки, выстилающие протоки. Рак поджелудочной железы занимает шестое место в статистике онкологических и четвертое среди заболеваний пищеварительного тракта. Поражение головки железы случается в 60–75% случаев.
Заболеваемость составляет 1,59–4% и, как показывает эпидемиология, процент неуклонно растет. У мужчин болезнь встречается в полтора раза чаще, чем у женщин. В группе риска — пожилые люди старше 50 лет. У подростков практически не обнаруживается, но вероятность развития после 30 лет повышается у курящих и употребляющих алкоголь. Смертность от этого вида в России — 5%.
Актуальность проблемы заключается в поздней диагностике — рак головки и тела поджелудочной железы долго развивается бессимптомно. Пациенты обращаются к специалисту, когда помощь уже запоздала, процесс неизлечим. Выживаемость в это время низкая, срок и продолжительность жизни снижаются. Запущенный рак и его последствия приводят к смерти.
Если вам или вашим близким нужна медпомощь, свяжитесь с нами. Специалисты сайта посоветуют клинику, в которой вы сможете получить эффективное лечение:
Виды рака головки поджелудочной железы
Разновидности рака головки поджелудочной железы описывают на основе локализации, распространенности, гистологии тканей.
Цитологическая картина позволяет выделить следующие типы:
- • аденокарцинома;
- • плоскоклеточный;
- • ацинарно-клеточный;
- • цистаденокарцинома;
- • недифференцированный.
Необходимо дифференцировать их от цистаденом, некоторые виды которых носят доброкачественный характер. Выделяют также желтушную, безжелтушную и кахексическую формы рака головки поджелудочной железы. Международная классификация TNM учитывает размеры, прорастание и отдаленное метастазирование.
Рак головки поджелудочной железы симптомы и признаки с фото
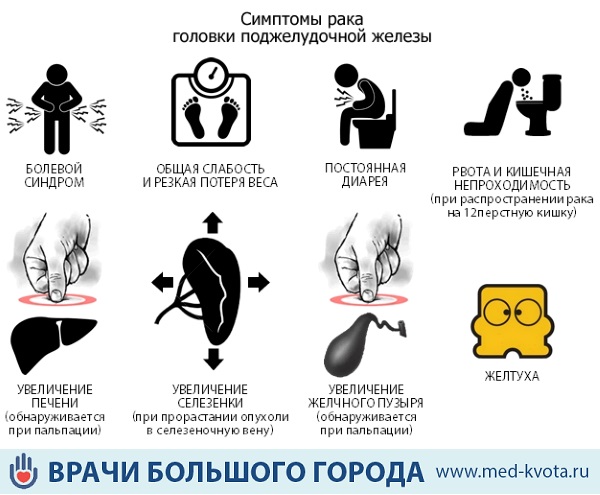
Начало рака головки поджелудочной железы имеет бессимптомный характер. На ранних стадиях видимые проявления, такие как пятна или уплотнения на теле, отсутствуют.
Предвестники и первые симптомы:
- • боль и жжение в правом подреберье — болит независимо от приема пищи, отдает в правую лопатку или в область позвоночника, усиливается в положении лежа на спине;
- • диспепсические явления (тошнота, ощущение вздутие живота, понос);
- • потеря аппетита, снижение веса на 9–12 кг за 2–3 месяца;
- • истощение, изможденный внешний вид;
- • слабость, утомляемость;
- • субфебрильная температура.
Локализация очага в головке поджелудочной железы вызывает нарушение оттока желчи и характерные, похожие на калькулезный холецистит, проявления:
- • желтизна на коже и склерах;
- • потемнение мочи;
- • обесцвеченный кал.
Самые первичные изменения происходят без печеночного приступа, который характерен для калькулезного холецистита. При пальпации в правом подреберье может прощупываться шишка — увеличенный желчный пузырь. Начальные желто-оранжевые оттенки цвета кожи связаны с поступлением в нее окисленного билирубина, а его восстановление выражается появлением зеленого оттенка.
Симптоматика у больного постепенно прогрессирует, появляются новые жалобы. При кахексической форме болезненность может отсутствовать, но есть явные признаки интоксикации:
- • температура;
- • частый пульс;
- • сухость кожных покровов;
- • жажда;
- • отсутствие аппетита;
- • учащенное дыхание.
К поздним относятся кровотечения из внутренних органов при прорастании в них раковой опухоли, воспаление в этой области, свищи.
Причины рака головки поджелудочной железы
Этиология рака головки поджелудочной железы разнообразна и недостаточно изучена. Он не заразен для окружающих и не передается контактным или воздушно-капельным путем другому человеку. Тем не менее, есть ряд инфекционных заболеваний, которые повышают риск заболеть, например, вирусный гепатит или описторхоз, клонорхоз — заразится ими можно, съев термически необработанную рыбу, морепродукты.
Обнаружение в организме Porphyromonas gingivalis (возбудителя некоторых гингивитов, пародонтоза, эндокардита, вагинита) увеличивает шансы заболеть в два раза. Бактерия Aggregatibacter actinomycetemcomitans также создает предрасположенность для его формирования.
Важную роль для появления рака головки поджелудочной железы играет наследственность. Обнаружен ген протеинкиназы PDK 1, который может запускать развитие и передается по наследству. Способствуют перерождению клеток и мутации генов KRAS2 и CDKN2A. Образуется рак головки поджелудочной железы и на фоне наследственных патологий (семейный полипоз, болезнь Крона, синдром Пейтца–Егерса, Линча).
Причины возникновения рака головки поджелудочной железы различны, например, психосоматика выдвигает нервно-психическую теорию, согласно которой онкология образуется на фоне психологических и эмоциональных нарушений.
Значение имеют также некоторые факторы, вызывающие повреждение, основные из которых:
- • курение (в табаке есть канцероген нитрозамин);
- • алкоголизм, в том числе женский, — провоцирует перерождение тканей;
- • работа в химической, нефтяной промышленности;
- • возраст старше 50 лет;
- • хронические процессы в поджелудочной железе, печени, двенадцатиперстной кишке, сахарный диабет;
- • неправильное питание, голодание, строгие диеты, которыми увлекаются многие девушки.
Стадии рака головки поджелудочной железы
Степень выраженности рака головки поджелудочной железы определяется стадией онкологии:
- • нулевая, или in situ (0) — на ранней стадии есть единичное поражение эпителиальных клеток;
- • первая (1) — новообразование менее 2 см;
- • вторая (2) — более 2 см, но не выходит за пределы головки поджелудочной железы;
- • третья (3) — выходит за ее пределы, но не вовлекает чревный ствол и верхнюю брыжеечную артерию, есть изменения в лимфатических узлах;
- • четвертая и последняя (4) — характеризуется отдаленными метастазами, распространяется на чревный ствол и верхнюю брыжеечную артерию, имеются пораженные лимфоузлы.
Диагностика рака головки поджелудочной железы
Диагностирование, если есть подозрение на рак головки поджелудочной железы, состоит из сбора анамнеза (истории болезни), внешнего осмотра, определения границ печени и селезенки с помощью пальце-пальцевой перкуссии.
Выявить рак головки поджелудочной железы помогают лабораторные анализы:
- • общий и биохимический анализ крови;
- • проверка кала и мочи на жир и билирубин;
- • печеночные пробы;
- • тест на опухолевый маркер СА 19–9.
Проверить распространенность помогут инструментальные исследования:
- • УЗИ;
- • эндоскопия;
- • ретроградная панкреатография;
- • ангиография;
- • релаксационная дуоденография;
- • компьютерная томография;
- • ПЭТ-КТ обследование (проявляет куда метастазирует рак);
- • магнитно-резонансная томография.
Биопсия и цитология биоматериала позволяют определить тип рака, излечим он или нет, какой будет динамика развития и тактика лечения.
Лечение рака головки поджелудочной железы
Рак головки поджелудочной железы смертельно опасен. Насколько он операбельный покажет заключение, которое даст врач-онколог. В нем отмечается диагноз, делается описание, прилагаются фотографии и рентгенологические снимки.
Эффективное средство против рака головки поджелудочной железы предлагает хирургия — удаление образования, что позволяет полностью избавиться от патологии, остановить и победить ее. После оперативного вмешательства наступает выздоровление. Клиническая ремиссия наблюдается у 20–40%, затем заболевание может возникнуть повторно. Шанс выжить, если возникли рецидивы, низкий, потому что в этот раз заболевание быстро прогрессирует. Однако бороться нужно всегда.
Если есть противопоказания к операции, запущенный и неоперабельный рак все равно требует лечения. Если его не лечить, прогноз крайне неблагоприятный: летальный исход наступает в течение 3–12 месяцев. Обычно проводят лучевую и химиотерапию, что замедляет скорость роста, распад, распространение.
Паллиативные вмешательства с установкой стентов в протоках, наложение анастомоза для отвода желчи и адекватное обезболивание могут помочь облегчить состояние больного. Чтобы не принимать сильные обезболивающие постоянно, через катетер делают спинномозговую анестезию. Ее цель — снять болевой синдром, увеличить продолжительность действия анальгетиков, снизить дозу препарата.

Профилактика рака головки поджелудочной железы
Предотвратить рак головки поджелудочной железы сложно, но в некоторых случаях человек может избежать его возникновения, следуя простым рекомендациям.
Необходимо:
- • бросить курить;
- • исключить прием алкогольных напитков;
- • соблюдать режим питания;
- • своевременно лечить предраковые патологии, сахарный диабет.
Защищает от онкологии и нормальный сон, здоровый образ жизни. Рекомендуется периодически проводить профилактические осмотры и санацию ротовой полости, использовать в пищу только правильно обработанные морепродукты.
Современная медицина позволяет вовремя выявить рак головки поджелудочной железы, незаметное протекание которого любит маскироваться под другие патологии. Невнимательное отношение к себе приводит к позднему диагностированию, поэтому стоит вовремя обратиться к специалистами, чтобы получить медицинскую помощь.
Источник
КАК ДИАГНОСТИРОВАТЬ РАК ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
Поджелудочная железа — очень важный орган, вырабатывающий нужный для пищеварения панкреатический сок, а также принимающий участие в выработке гормонов, в том числе инсулина. Опухолевые заболевания железы встречаются часто. К их особенностям следует отнести то, что ранние симптомы рака поджелудочной железы как таковые отсутствуют. На ранней стадии новообразования панкреато-дуоденальной зоны не проявляются какой-либо симптоматикой, из-за чего поздно диагностируются. Так, пациент длительное время может не подозревать об онкологическом заболевании. Симптомы появляются только при прорастании опухоли в соседние органы, при увеличении ее размеров (например, когда она сдавливает Фатеров сосочек, в который открываются желчные протоки). При таком варианте течения болезни появляется механическая желтуха. Это заставляет пациента идти на диагностическое исследование (КТ, МРТ, УЗИ), при котором и выявляется онкологический процесс. В остальных случаях новообразование может быть случайной находкой при исследованиях, выполненных по каким-то другим причинам. Чаще опухоль обнаруживается случайно при выполнении профилактического УЗИ.
КАК ПРОВЕРИТЬ ПОДЖЕЛУДОЧНУЮ ЖЕЛЕЗУ НА РАК
Сегодня существует несколько методов точной диагностики этой онкологии, как рентгеновских, так и не рентгеновских. В этой статье мы подробно рассмотрим, как выглядит рак поджелудочной на различных снимках, как его найти с помощью каждого из этих методов. Также мы приведем диагностические признаки рака поджелудочной железы, а также рассмотрим клинические примеры, иллюстрирующие это опасное заболевание.
Сегодня учеными доказано, что наиболее информативный способ проверить поджелудочную железу на рак, как можно раньше выявить онкопатологию – это магнитно-резонансная томография (МРТ). Это исследование позволяет хорошо визуализировать опухоль, определить ее структуру и строение, разграничить мягкотканый и кистозный компонент, выявить прорастание в парапанкреатическую клетчатку (то есть клетчатку, окружающую железу, от латинского слова «pancreas»), в соседние органы (в селезенку, в почечные фасции, в двенадцатиперстную кишку, в другие отделы кишечника, в сальник). При этом необходимо учитывать тот факт, что МРТ обязательно нужно выполнять на высокопольном аппарате (с напряженностью поля не <1,5 тесла), ведь только такой аппарат обеспечивает нужное качество диагностических изображений. При необходимости исследование дополняется введением контрастного вещества. Кроме того, следует иметь в виду, что анализ снимков должен проводиться опытным рентгенологом, имеющим хороший опыт в диагностике патологии панкреатодуоденальной зоны. Чтобы избежать диагностической ошибки, можно выполнить повторный анализ снимков МРТ и получить Второе мнение опытного специалиста (об этом внизу статьи).
Также образование в поджелудочной железе можно выявить посредством УЗИ. Это простой и доступный метод, при котором оценивается изменение структуры органа, изменение размеров (утолщение), наличие кистозного (жидкостного) компонента, степень расширения панкреатического протока, признаки прорастания (инвазии) рака в соседние ткани. Недотстатком УЗИ является низкое тканевое разрешение, и в сомнительных случаях назначаются томографические методы — компьютерная томография и МРТ.
Заподозрить объемное образование pancreas можно и при ФГДС (фиброгастродуоденоскопии) – исследовании органов системы пищеварения при помощи гибкого оптоволоконного зонда. При этом врач-эндоскопист может отметить деформацию (стойкую, непреходящую) двенадцатиперстной кишки и заподозрить какой-либо объемный процесс в панкреатодуоденальной зоне. При наличии такого подозрения обязательно назначается компьютерная или магнитно-резонансная томография.
КТ ДИАГНОСТИКА РАКА ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
Наибольшее распространение из рентгеновских методов визуализации панкреатических объемных процессов получила компьютерная томография. Исследование может быть как нативным (без контраста), так и с контрастом. Контрастирование при КТ помогает лучше дифференцировать нормальную и опухолевую ткань, а также четко выявить патологию сосудов, окружающих железу. Кроме того, делать контрастное усиление при КТ обязательно, если врач хочет исключить распространение процесса на печень (метастазы в печени) или окружающие лимфатические узлы.
ПРИЗНАКИ НОВООБРАЗОВАНИЯ (РАКА) ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ, ВЫЯВЛЯЕМЫЕ ПРИ КТ
1) Локальное утолщение (хвост, тело и головка утолщены равномерно). Утолщение также может быть диффузным (затрагивать все отделы) – в этом случае принято говорить о «псевдотуморозном панкреатите», а не о раке. Иногда различить эти два состояния по КТ или МРТ бывает сложно, и нужна консультация опытного лучевого диагноста. При локальном утолщении размер пораженного участка измеряется обычно на аксиальных срезах и оценивается по системе TNM (T – лат., «tumor» — опухоль, N – «nodus» — лимфатический узел, M – «мetastasis» — наличие метастазов в отдаленные органы, чаще всего печень).
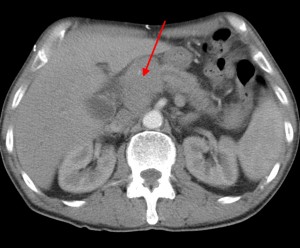
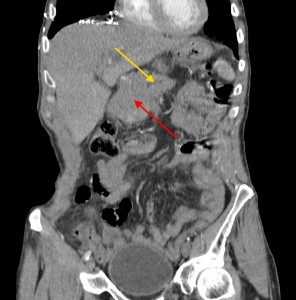
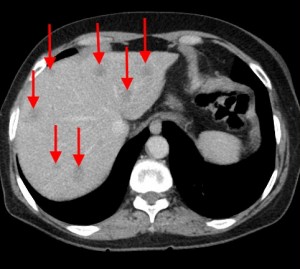
На изображениях: локальное утолщение головки pancreas за счет мягкотканого (солидного) новообразования, практически не накапливающего контраст (красная стрелка). Желтой стрелкой выделен расширенный Вирсунгов проток.
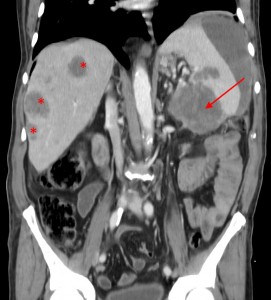
Хвост pancreas резко утолщен (желтая стрелка), структура его нарушена: видны множественные плохо контрастируемые участки (некроза и распада). Кроме того, имеет место асцит (жидкость в полости живота). Красной звездочкой выделен метастаз в паранефральную клетчатку (забрюшинно).
Тот же пациент. При анализе остальных сканов становится ясно, что объемный процесс не ограничивается только хвостом, а распространяется также на тело и головку. Прогноз здесь неблагоприятный, продолжительность жизни при такой распространенности онкопроцесса обычно невелика. На фото в верхнем ряду видно мягкотканое образование с очагом распада в центре, на изображениях в нижнем ряду (слева) – патологически измененные регионарные лимфатические узлы – в воротах печени, а также в клетчатке вблизи аорты и забрюшинно, в клетчатке вблизи ворот левой почки. Красной стрелкой выделен также большой солидно-кистозный участок в печени (метастатической природы). Зелеными стрелками – жидкость в брюшной полости.
2) Наличие образования, имеющего неоднородную структуру, с неровными краями (бугристыми). При компьютерной томографии можно оценить его структуру, определить преобладающий компонент (солидный, мягкотканый; либо жидкостной, кистозный), наличие участков некроза, гнойного расплавления, кальцинатов, кровоизлияний и т. д.
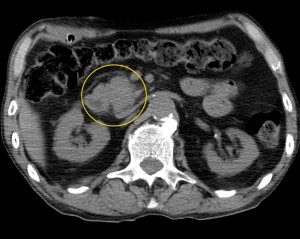
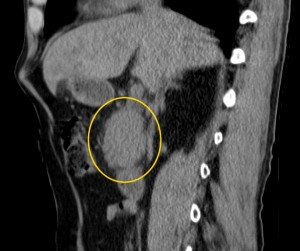
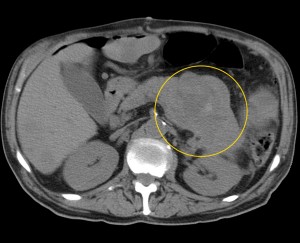
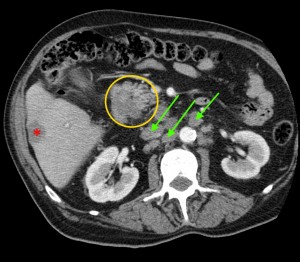
Как выглядит рак поджелудочной железы. Фото (КТ). В желтом круге выявлена патологическая ткань в области головки (с неровными краями, расположенного вблизи стенки двенадцатиперстной кишки).
3) Повышение плотности парапанкреатической клетчатки. «Мутность» клетчатки может свидетельствовать о ее опухолевой инфильтрации или (и) о присоединившейся инфекции, или об аутолизисе (самопереваривании) высвобожденными ферментами (в результате разрушения панкреатической ткани) и развитии панкреатита.
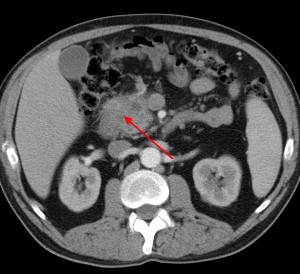
Обратите внимание: вблизи панкреатической головки клетчатка теряет свою обычную структуру, плотность ее выше, края головки смазанные, нечеткие. Все это признаки инфильтрации клетчатки раковыми клетками (контактное метастазирование) либо признаки панкреатита (вторичного).
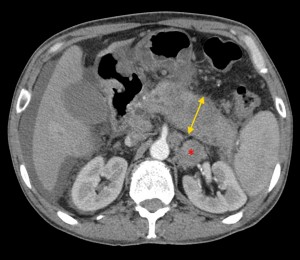
4) Расширение панкреатического (Вирсунгова) протока выше места поражения. Рак головки вызывает расширение панкреатического протока в области тела и хвоста (в норме он имеет ширину 1-2 мм, при опухолевых поражениях может расширяться до 0,5 см и более).
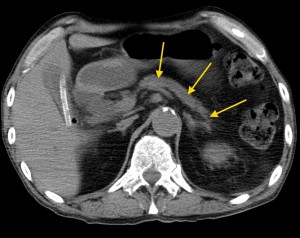
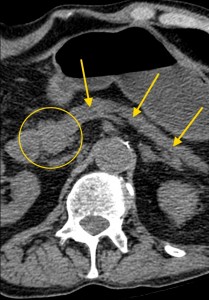
На изображениях: опухоль головки железы (в желтом круге), желтыми стрелками отмечен расширенный панкреатический (Вирсунгов) проток в результате нарушения оттока секрета. Нативная (без контраста) компьютерная томография.
5) Неравномерное накопление контрастированной крови опухолью (оно имеет меньшую плотность в сравнении с неизмененной тканью). Солидный (мягкотканный) компонент накапливает контраст, участки некроза и кистовидной перестройки его не накапливают, т. к. не имеют в своей структуре кровеносных сосудов, и остаются гиподенсными (низкой плотности).
6) Прорастание новообразования в ближайшие органы (в селезенку, в двенадцатиперстную кишку, в верхнюю полую вену, в воротную вену, в селезеночную вену, в hepar, в сальник, в фасцию Героты, отделяющую забрюшинное пространство от брюшной полости) являются крайне неблагоприятными признаками – маркерами неоперабельности новообразования (T4 по TNM).
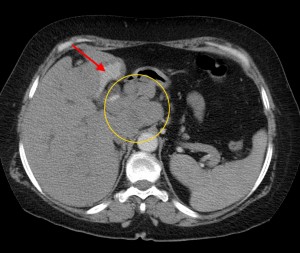
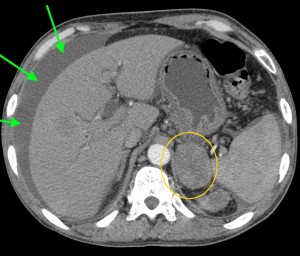
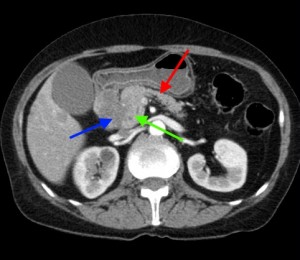
В данном случае при опухоли головки поджелудочной железы операция не показана, т. к. имеет место прорастание кровеносного сосуда и возникновение кровоизлияния в печеночную паренхиму (гематома выделена красной стрелкой), объемное образование – желтым кружком. По классификации TNM рак поджелудочной железы соответствует T4 (опухоль любого размера с прорастанием в окружающие ткани, в т. ч. в сосуды).
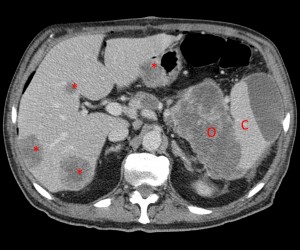
Объемное образование хвоста железы, прорастающее в селезенку (неоперабельное, TNM T4), слева – до контрастирования, справа – после введения контраста. Выявлен крупный кистозный очаг (О) в области хвоста (и также частично в области тела), с преобладающим жидкостным компонентом, с множественными зонами некроза, вплотную прилежащий к селезенке (С), прилежащий также к передней почечной фасции слева. Красными звездочками маркированы метастазы (отдаленные).
Тот же пациент. КТ-изображения, реформатированные во фронтальной плоскости, позволяют оценить распространенность поражения. Хорошо виден объемный процесс с прорастанием в селезенку, видна также жидкость по краю селезенки. Гиподенсные вторичные очаги в ткани печени.
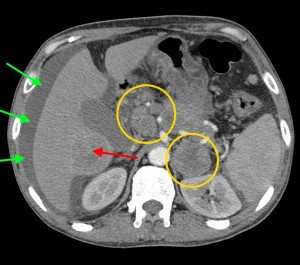
7) Наличие измененных и увеличенных лимфатических узлов в парапанкератической клетчатке, в парааортальной клетчатке, в воротах печени и (или) селезенки говорит о лимфогенном метастазировании новообразования, позволяет выставить N1 по системе TNM (N – лат. «nodus», лимфатический узел). TNM N1 означает поражение регионарных (расположенных вблизи органа) лимфоузлов и является неблагоприятным признаком, однако не исключает оперативное вмешательство.
Опухоль головки (в желтом круге) с метастазами в лимфатические узлы вблизи ворот печени, а также в парааортальные лимфоузлы (зеленые стрелки). Показаны изображения КТ с контрастированием (артериально-паренхиматозная фаза контрастирования). По классификации TNM новообразование относится к стадии N1M1 – наличие увеличенных регионарных узлов с патологически измененной структурой и отдаленных вторичных очагов.
8) Наличие метастазов в печень. Новообразование может метастазировать не только лимфогенным путем, но и гематогенным. Орган, который поражается первым – печень, при этом отсев опухолевых клеток происходит по системе воротной вены. Обнаружение метастазов в отдаленные органы при раке поджелудочной железы является неблагоприятным симптомом (по системе TNM выставляется M1 – «выявлены отдаленные метастазы»). Если при опухоли поджелудочной железы нашли отдаленные метастазы, операция не показана. Существуют, однако, современные способы лечения метастазов печени (химиоэмболизация, ультразвуковая аблация и т.п.), проводимые в передовых онкологических стационарах.
Компьютерная томография с контрастом. Стадия процесса M1 по классификации TNM (с наличием симптомов желтухи — за счет сдавления холедоха — и отдаленных метастазов). Слева красными стрелками выделены множественные гиподенсные (низкой плотности), слабо накапливающие контрастное вещество участки (1-3 см в диаметре), округлой формы, диффузно распределенные по всей площади среза. Справа под синей стрелкой – часть объемного процесса, не накапливающая контраст (которая содержит малое количество артериальных сосудов), под зеленой стрелкой мягкотканая часть образования, а под красной стрелкой – неизмененная часть органа (тело и хвост).
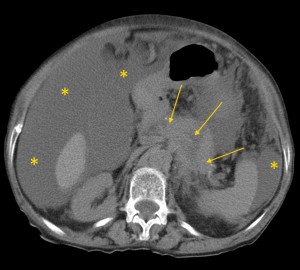
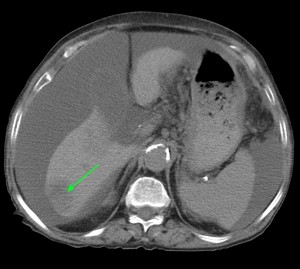
Рак хвоста поджелудочной железы. Симптомы КТ. Желтыми стрелками указано образование, имеющее неоднородную структуру, с множественными гиподенсными участками некроза и распада. Имеет место осложнение — массивный асцит, т.е. скопление жидкости в брюшной полости (жидкость помечена желтыми звездочками). Зеленой стрелкой выделен отдаленный метастаз.
ВТОРОЕ МНЕНИЕ ПРИ РАКЕ
Без сомнения, опухоль поджелудочной железы — опасный диагноз, который в ряде случаев имеет неблагоприятный прогноз. Выживаемость пациента, прогнозы по сроку жизни, успешность того или иного метода лечения, выбор хирургической тактики строго зависят от стадии опухолевого процесса. Поэтому важнейшим условием успешного лечения является не только своевременное выявление онкопатологии, но и точное ее стадирование по шкале TNM. В частности, онкологам очень важно знать, есть ли прорастание образования в окружающие органы и клетчатку, поражение сосудов, метастазирование в лимфатические узлы и печень. Поэтому необходимо не просто пройти современное диагностическое обследование, такое как КТ или МРТ, но и правильно проанализировать снимки, с целью выявления или исключения всех вышеперечисленных признаков.
Чтобы быть уверенным в достоверности диагностики, сегодня можно заказать пересмотр результатов КТ и МРТ у специалистов по лучевой диагностике онкологических заболеваний. Такой экспертный анализ проводится в учреждениях, которые специализируются на онкологической и хирургической патологии. Это позволяет повысить точность диагностики и описать заболевание по современным стандартам. Полученное в результате экспертное заключение является точным ориентиром для лечащих врачей — хирургов-онкологов.
Получить Второе мнение по КТ поджелудочной железы можно в системе Национальной телерадиологической сети (НТРС). В эту службу стекаются сложные и спорные диагностические случаи из всех росиийских регионов. Специалисты московского Института хирургии им. Вишневского и других профильных центров проведут удаленный пересмотр вашего КТ или МРТ. Достаточно загрузить снимки КТ или МРТ с диска на сайте НТРС, и получить в течение суток квалифицированное заключение с подписью врача.
Василий Вишняков, врач-радиолог
Читать подробнее о Втором мнении
Читать подробнее о телемедицине

Кандидат медицинских наук, член Европейского общества радиологов
Источник


