Опухоли поджелудочной железы гистология
Опухоли поджелудочной железы
Эпидемиология.
Злокачественные и доброкачественные гормонально-активные опухоли островкового аппарата поджелудочной железы встречаются довольно редко – одно наблюдение на 900 вскрытий. Среди них на долю злокачественных опухолей приходится 10% случаев. Женщины болеют в 2 раза чаще, чем мужчины. Наиболее часто встречаются в возрасте 35 – 55 лет.
Этиология.
Недостаточно изучена. В основе указанных заболеваний лежат хронические воспалительные и дегенеративные изменения в ткани поджелудочной железы, формирующиеся под воздействием пищевых, промышленных, наследственных и экологических факторов.
Классификация по месту локализации и происхождения опухоли:
· головка;
· тело;
· хвост;
· проток;
· островковые клетки поджелудочной железы;
· неуточнённые.
Гистологическая классификация опухолей поджелудочной железы.
1. Эпителиальные:
· из ацинарных клеток.
· из протокового эпителия.
· из эндокринных клеток.
· смешанного строения.
· неясного генеза.
2. Неэпителиального генеза.
3. Дизонтогенетические.
4. Кровеносной и лимфоидной ткани.
5. Метастатические.
Наиболее часто (до 80%) встречаются эпителиальные опухоли поджелудочной железы.
Гистологическая классификация эпителиальных опухолей:
1. Опухоли из ацинарных клеток:
· доброкачественные – аденома;
· злокачественные — ацинарноклеточный рак.
2. Опухоли из протокового эпителия:
· доброкачественные – цистаденомы;
· злокачественные – аденокарцинома, плоскоклеточный рак, анапластический рак, скиррозный рак.
3. Опухоли из эндокринной клеток — составляют 5% от всех опухолей поджелудочной железы. К ним относятся опухоли из островковых клеток (инсуломы, випомы, гастриномы и опухоли диффузной эндокринный системы– карциноиды:
· высокодифференцированные;
· средней степени дифференцировки;
· низкодифференцированные;
· опухоли смешанного строения;
· опухоли неясного гистогенеза;
· мукокарциноид;
· малодифференцированные эндокринные раки;
· опухолеподобные процессы:
— гиперплазия эндокринных клеток,
— эктопия эндокринной ткани поджелудочной железы,
— синдром множественной эндокринной неоплазии.
Функциональная классификация эндокринных опухолей:
1. Функциональные нарушения:
а) гипофункция;
б) гиперфункция:
· гипогликемия, ахлоргидрия, “панкреатическая диаррея” (наблюдается при островковоклеточных опухолях, випомах, из них до 15% являются злокачественными);
· гипергликемия;
· синдром Золлингера-Элисона (обусловлен гастриномой, проявляющейся триадой — пептическими язвами, экстримальной секрецией, агрессивностью течения);
· синдром Вермера-Моррисона (множественный эндокринный аденоматоз составляет 5% случаев от числа эндокринных опухолей);
· карциноидный синдром (повышенная секреция серотонина).
2. Отсутствие функциональных нарушений.
3. Неопределённое функциональное состояние.
Диагностика:
· Копрологический анализ, копроцитограмма.
· Биохимический анализ крови: электролиты, трансаминазы, щелочная фосфатаза, билирубин, креатинин, NH3, амилаза.
· Определение в крови серотонина, норадреналина, адреналина, кортизола, хромогранина А, гастрина, вазоактивного пептида, инсулина, С-пептида, панкреатического пептида, глюкагона, соматостатина.
· Определение суточной экскреции с мочой адреналина, норадреналина, ванилилминдальной кислоты, 5-ГОИУК (при необходимости проба с резерпином).
· Определение желудочной секреции.
· Эзофагофиброгастродуоденоскопия.
· Компьютерная томография и(или) ядерно-магнитно-резонансная томография, спиральная компьютерная томография с болюсным контрастным усилением.
· Эндоскопическое ультразвуковое исследование.
· Интраоперационное ультразвуковое исследование, поскольку большинство эндокринных опухолей имеют незначительный размер от 2 мм до 30 мм.
· Ангиография (целиакография), в том числе селективная абдоминальная ангиография с взятием крови из панкреатических вен и определением в ней гормонов.
· Ультразвуковое цветное допплеровское сканирование.
· Сцинтиграфия с радиоактивным октреотидом (Октрео-Скан).
Дифференциальная диагностика:
· хронический панкреатит,
· забрюшинные опухоли,
· кисты поджелудочной железы,
· пенетрирующие язвы желудка и 12-перстной кишки,
· сосудистые аневризмы,
· опухоли брыжейки кишечника,
· поражение поджелудочной железы при эхинококкозе и цистицеркозе.
Источник
Рак поджелудочной железы. Аденокарцинома поджелудочной железы.Аденомы (простая и панилярная цистаденомы). Кистозная опухоль чаще многокамерная, с кистами от 0,5 до 5—6 см в диаметре. Содержимое кист прозрачное желеобразное, а в случаях нагноения гноевидное. Локализуется чаще в хвосте поджелудочной железы в виде четко отграниченного, инкапсулированного опухолевою узла до 15 см в диаметре. Цистаденому следует отличать от врожденного поликистоза железы, для которого характерно наличие кистозпых образований но всем длиннику органа с резкой атрофией других отделов паренхимы. Кисты выстланы цилиндрическим или уплощенным эпителием, расположенным в один ряд. В редких случаях отмечается пролиферация клеток эпителия и образование папиллярных разрастаний. Строма фиброзная. В капсуле можно обнаружить отдельные группы ацинусов и островки Лангерганса. Возможна малигнизация. Рак поджелудочной железы в 90% обнаруживается у лиц старше 40 лет, в 1,5 раза чаще у мужчин. Головка поджелудочной железы поражается в 63,8%, тело в 23,1%, хвост в 7,2%. Остальные 5,9% приходятся на сочетанные поражения тех или иных отделов органа. При этом чаще речь идет о поражении тела и хвоста железы. Макроскопически опухоль имеет вид плотного узла неправильной формы, без четких границ, чаще волокнистого вида, белесовато-серого цвета. Размеры опухоли могут достигать 10 см в диаметре. Нередко в центре опухоли можно обнаружить очаги распада с формированием полостей неправильной формы. Подразделение опухолей на узловую форму, которая чаще наблюдается в головке, и диффузно-инфильтративную, чаще описываемую в теле и хвосте органа, является условным, так как при изучении гастотопограмм в обоих случаях отмечается выраженный инфильтративный рост опухоли.
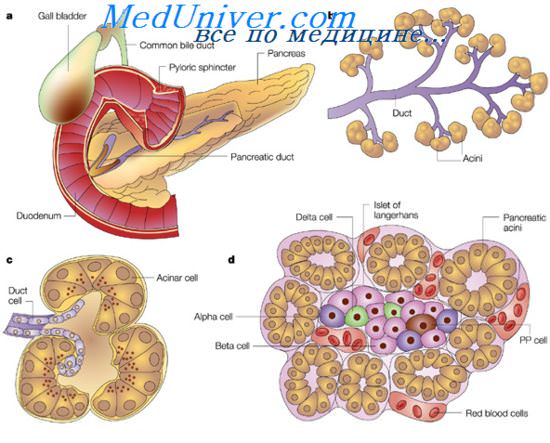
Поджелудочную железу желательно изучать на гистотопографических срезах, что позволяет более точно установить топографию опухоли, степень инвазии опухолевыми клетками соседних органов, а также детальнее оценить ее гистологическое строение. В поджелудочной железе, как ни в каком другом органе, выражено несоответствие между структурной и клеточной дифференцировкой раковой опухоли, т. е. способностью к формированию железистых сгруктур и степенью дифференцировки выстилающих их клеток. Это обстоятельство усложняет выделение гистологических типов рака. Основной гистологической формой рака поджелудочной железы является светлоклеточная аденокарцинома с разной степенью тканевой и клеточной дифференцировки, выраженности и развития cтромы. Ниже приводятся наиболее часго встречающиеся формы аденокарциномы. Плоскоклеточный рак в чистом виде встречается в 3,1%. Чаще он является компонентом злокачественных низкодифференцированных форм инкреторных гранулоцитом. Современное развитие методов морфологического исследования с применением электронной микроскопии, цитохимии и иммуноморфологии позволило расширить предсгавления о строении эндокринного аппарата поджелудочной железы. Оказалось, что только часть эндокринных клеток органа сконцентрирована в специализированные структуры панкреатические островки или островки Лангерганса. Часть же клеток входит в состав эпителия протоков. Их содержание в поджелудочной железе человека незначительно, и представлены они, как правило, аргирофильными клетками. Feyerter приписывает «протоковому органу» паракринную функцию Особое место отводится также ацино-островковым клеткам, которые сочетают структурные и функциональные черты как эндокринных, так и экзокринных клеток. Клеточный состав панкреатических островков представлен 3 основными типами клеток. — альфа-клетки—расположены по периферии островка, выделяют гормон глюкагон. под действием которого из гликогена образуются простые сахара, вследствие чего в периферической крови возрастает содержание глюкозы. — бета-клетки—располагаются в центре островка, выделяют гормон инсулин, который превращает глюкозу, поступающую в печень и мышечную ткань, в гликоген. — дельта-клетки—немногочисленны, расположены по периферии островка, вырабатывают соматостатин. Он обладает ингибирующим действием на процессы выделения глюкагона и инсулина альфа- и бета-клетками, а также тормозит синтез ферментов ацинозными клетками поджелудочной железы. Помимо этого, в островках описаны Д 1 клетки, продуцирующие гормональный полипептидный фактор, известный под названием вазоактивный интестинальный полипептид (ВИГТ), Д 2 клетки, вырабатывающие панкреатический полипептидный гормон (ПП) Часть авторов выделяет в составе островков недифференцированные клетки (С-клетки). Альфа- и бета-клетки иногда свободно лежат вблизи мелких выводных протоков, а также между клетками ацинусов. Функциональное значение расположенных таким образом клеток неясно Наряду с описанными в эпителии протоков поджелудочной железы обнаружены клетки, вырабатывающие полипептидные гормоны, а также биогенные амины. К ним относятся Ес-клетки, вырабатывающие серотонин и мелатонин. Последний обладает широким спектром метаболических и гомеостатических свойств. Наиболее важными физиологическими действиями мелатонина являются: усиление обменных процессов, влияние на пигментный обмен, регуляция суточных и сезонных биологических ритмов, антигонадотролные эффекты, седативное и галлюциногенное действие на ЦНС, ингибирующее действие на процессы пролиферации и деления клеток Среди клеток эпителия протоков выявлены также клетки, продуцирующие гастрин (G-клетки). — Также рекомендуем «Островки поджелудочной железы. Эндокринный аппарат поджелудочной железы.» Оглавление темы «Опухоли поджелудочной железы, почек, мочевого пузыря.»: |
Источник
Гистологическая классификация эпителиальных опухолей
- Опухоли из ацинарных клеток:
А. Доброкачественные (аденома)
Б. Злокачественные (ацинарноклеточный рак)
2. Опухоли из протокового эпителия:
А. Доброкачественные (цистаденома)
Б. Злокачественные (аденокарцинома, плоскоклеточный рак, анапластический рак)
3. Опухоли из эндокринных клеток (островковых и диффузной эндокринной
системы) – карциноиды
— высокодифференцированные;
— средней степени дифференцировки;
— низкодифференцированные.
- Опухоли смешанного строения
- Опухоли неясного гистогенеза
Доброкачественные опухоли
Клиническая картина и диагностика. Доброкачественные опухоли могут располагаться во всех отделах поджелудочной железы, быть одиночными или множественными и достигать различных размеров. Патогномоничных симптомов опухоли нет. Небольшие опухоли, как правило, протекают бессимптомно и являются случайной находкой при ультразвуковом исследовании, компьютерной томографии или лапаротомии, выполненных по поводу другого заболевания. При крупных опухолях (более 5 см в диаметре) больные обычно жалуются на тупые, нередко постоянные боли в животе, диспепсические расстройства, запор или понос, что обычно обусловлено сопутствующим хроническим панкреатитом. При локализации опухоли в головке железы наблюдают симптомы компрессии двенадцатиперстной кишки, еще реже развивается механическая желтуха, обусловленная сдавлением терминального отдела общего желчного протока.
Объективное исследование больного имеет малую диагностическую ценность. Пропальпировать саму опухоль удается достаточно редко (чаще всего при цистаденоме или тератоме).
Наиболее информативны данные УЗИ и КТ, при которых в ткани поджелудочной железы выявляют образование с ровными контурами. Окончательный диагноз возможен только после морфологического исследования биоптата опухоли, выполненного чрескожно под контролем УЗИ или КТ.
Лечение доброкачественных опухолей поджелудочной железы только хирургическое. При отсутствии клинической симптоматики и твердой уверенности в доброкачественной природе заболевания по данным чрескожной биопсии возможно наблюдение за больным с ежегодным ультразвуковым контролем за динамикой роста новообразования. Больным с большими опухолями, когда нельзя исключить злокачественное перерождение, а тем более при компрессионном синдроме показано оперативное лечение. Объем операции зависит прежде всего от размеров новообразования и его локализации. Опухоли, расположенные в головке и теле поджелудочной железы, обычно энуклеируют. При опухолях хвоста железы чаще используют дис-тальную резекцию органа.
Злокачественные опухоли
Злокачественные новообразования поджелудочной железы принято подразделять на эпителиальные (рак), неэпителиальные (различные виды сарком), смешанные и неклассифицируемые. Среди них наиболее часто наблюдают рак поджелудочной железы, в то время как другие виды опухолей встречаются крайне редко.
Рак поджелудочной железы
Опухоль занимает третье место в структуре злокачественных опухолей органов пищеварительной системы, уступая по частоте лишь раку желудка и колоректальному раку.
Метастазирует рак поджелудочной железы наиболее часто в забрюшин-ные лимфатические узлы и в лимфатические узлы, расположенные в пече-ночно-двенадцатиперстной связке. Гематогенное метастазирование происходит в печень, легкие, почки, надпочечники, кости.
Клишическая картина и диагностика. Клинические проявления заболевания зависят от размеров новообразования и его локализации. Рак головки поджелудочной железы в ранней стадии протекает бессимптомно или проявляется общими расстройствами — слабостью, повышенной утомляемостью, диспепсическими явлениями, тяжестью в животе. Иногда возникает понос, свидетельствующий о нарушениях внешнесекреторной функции поджелудочной железы. Позднее появляются боли в животе, постоянные, тупые, локализующиеся в эпигастральной области или правом подреберье. Нередко они иррадиируют в спину, поясницу, имеют опоясывающий характер (особенно часто при прорастании опухоли в чревное нервное сплетение). Перечисленные симптомы являются неспецифичными, обычно расцениваются как проявление хронического панкреатита или остеохондроза позвоночника. У многих больных первым и зачастую единственным симптомом рака головки поджелудочной железы является механическая желтуха, развивающаяся без предшествующего приступа острых болей в животе. Желтуха постепенно прогрессирует и сопровождается интенсивным кожным зудом. Менее чем у трети больных раком головки поджелудочной железы отмечаются боли в животе, а первым симптомом болезни является механическая желтуха. У больных с распространенным раком наблюдаются симптомы дуоденальной непроходимости, обусловленные компрессией вертикального, реже — нижнегоризонтального участка двенадцатиперстной кишки.
Опухоли в теле или в хвосте из-за отсутствия клинических проявлений болезни обнаруживаются в поздней стадии, когда возникают интенсивные боли в эпигастральной области или в спине. Они усиливаются в положении больного лежа на спине и ослабевают в положении сидя или в согнутом вперед положении. При сдавлении опухолью селезеночной вены иногда наблюдают ее тромб’оз, что клинически проявляется спленомегалией, реже — варикозным расширением вен пищевода (кровотечение при их разрыве) в связи с развитием регионарной портальной гипертензии.
У 15—20 % больных с распространенными формами рака отмечаются клинические и лабораторные признаки впервые выявленного сахарного диабета. Иногда первым клиническим признаком рака поджелудочной железы, особенно у пожилых больных, является приступ острого панкреатита без каких-либо очевидных провоцирующих факторов.
При объективном исследовании больных раком головки поджелудочной железы довольно часто (примерно у 30—40 % пациентов) выявляют гепато-мегалию и удается пропальпировать дно желчного пузыря. При механической желтухе наблюдается симптом Курвуазье. Асцит свидетельствует о запущенности опухолевого процесса и невозможности выполнения радикальной операции.
У больных раком дистальных отделов поджелудочной железы данные объективного исследования малоинформативные, и лишь при запушенных новообразованиях можно пропальпировать опухоль или опухолевый инфильтрат и нередко обнаруживать асцит и спленомегалию.
В рутинных анализах крови у больных с ранними формами рака поджелудочной железы обычно не выявляют каких-либо отклонений от нормы. В поздних стадиях можно обнаружить ускорение СОЭ, умеренную анемию. В биохимическом анализе крови обычно определяется гипопротеинемия, гипоальбуминемия, а у больных с механической желтухой — гипербилиру-бинемия, повышение уровня щелочной фосфатазы и трансаминаз, причем щелочная фосфатаза повышается в большей степени, чем трансаминазы.
Значительно более информативным является определение уровня опухолевых маркеров в крови. Из всех известных маркеров наиболее чувствительным и специфичным (около 90 %) при раке поджелудочной железы является карбоангидратный гликопротеин (СА-19-9) эмбрионального происхождения. У здоровых лиц его содержание в крови не превышает 37 ЕД, в то время как при раке поджелудочной железы этот показатель возрастает в десятки, а иногда и в сотни и тысячи раз. К сожалению, уровень СА-19-9 при раннем раке железы обычно не повышен, что существенно ограничивает применение данного метода в скрининговом исследовании на предмет выявления ранних форм рака поджелудочной железы, даже у больных, входящих в группу риска.
В последнее время появились сообщения о высокой степени информативности метода определения антигена СА 494 в крови при ранней диагностике рака поджелудочной железы и особенно при дифференциальной диагностике с хроническим панкреатитом.
Основное место в диагностике принадлежит инструментальным методам исследования.
Рентгенологическое исследование с контрастированием желудка и двенадцатиперстной кишки позволяет выявить только ряд косвенных симптомов рака поджелудочной железы, обусловленных давлением опухоли на соседние органы: деформацию и смещение желудка кпереди, смещение и развертывание «подковы» двенадцатиперстной кишки, сдавление ее нисходящей ветви с дефектом наполнения по внутреннему контуру. При значительных размерах рака тела поджелудочной железы рентгенологически можно выявить смещение малой кривизны желудка с утолщением и инфильтрацией складок слизистой оболочки в этой области, смещение и сдавление тощей кишки в области связки Трейтца. Однако эти рентгенологические данные являются поздними признаками рака поджелудочной железы. Рентгенологическое исследование позволяет обнаружить стеноз двенадцатиперстной кишки. Наиболее информативными из инструментальных методов исследования являются ультразвуковое исследование, компьютерная и магнитно-резонансная томография. Чувствительность последних двух методов несколько выше ультразвукового. Для верификации диагноза производят тонкоигольную пункционную биопсию новообразования под контролем ультразвукового исследования или компьютерной томографии.
У больных с протоковым раком весьма эффективным является цитологическое исследование аспирата из вирсунгова протока. Если же при компьютерной или магнитно-резонансной томографии удается выявить новообразование, а тем более верифицировать диагноз с помощью чрескожной пункции, необходимость выполнения данного исследования отпадает. Применявшаяся ранее селективная ангиография (целиакография и верхняя ме-зентерикография), при которой обнаруживают изменения архитектоники сосудов поджелудочной железы, появление зон гиперваскуляризации за счет вновь образованных сосудов, в настоящее время применяется редко. Это связано с гораздо более высокой информативностью неинвазивных инструментальных способов исследования
Дифференциальная диагностика.
Дифференциальный диагноз следует проводить с заболеваниями желчевыводящих путей (холедохолитиаз, стриктура большого дуоденального сосочка, опухоли внепеченочных желчных протоков), доброкачественными опухолями поджелудочной железы, хроническим панкреатитом. Ведущая роль при этом отводится инструментальным методам исследования, их сочетанию с чрескожной биопсией патологического очага в ткани железы. Следует отметить, что клиническая картина, а зачастую и данные инструментальных методов исследования при раке головки поджелудочной железы, двенадцатиперстной кишки, большого дуоденального сосочка и терминального отдела общего желчного протока весьма схожи. Даже во время интраоперационной ревизии иногда не удается установить первичную локализацию опухоли. В связи с этим данная группа новообразований, особенно при ранней стадии заболевания, обычно объединяется под термином «периампулярные опухоли». Это вполне объяснимо, так как хирургическая тактика единообразна и заключается в выполнении панкреатодуоденальной резекции.
Лечение.
На ранних стадиях заболевания применяют радикальные операции, на поздних — паллиативные. Выбор метода операции зависит от локализации опухоли и ее размеров.
При раке головки поджелудочной железы выполняют панкреатодуоденальную резекцию: удаляют головку и часть тела поджелудочной железы, двенадцатиперстную кишку и 10—12 см начального отдела тощей кишки, антральный отдел желудка, желчный пузырь и резецируют общий желчный проток, примерно на уровне впадения в него пузырного протока. Необходимо также удалить забрюшинные лимфатические узлы, а также лимфатические узлы, расположенные по ходу печеночно-двенадца-типерстной связки. У больных с небольшими опухолями стремятся сохранить антральный отдел желудка и привратник. Реконструктивный этап операции предусматривает формирование панкреатоеюнального, холедо-хоеюнального и гастроеюнального анастомозов. К сожалению, резекта-бельность при раке головки поджелудочной железы составляет не более 20 % в связи с местным распространением опухоли и наличием отдаленных метастазов. Послеоперационная летальность составляет в среднем 10—15 %. В специализированных хирургических центрах этот показатель не превышает 5—8 %. Отдаленные результаты панкреатодуоденальной резекции также малоутешительны. Пятилетняя переживаемость обычно не превышает 3—8 %.
При раке головки и тела поджелудочной железы,а также диффузном раке железы показана тотальная панкреатодуоденэктомия. Операция заключается в удалении всей поджелудочной железы, двенадцатиперстной кишки, антрального отдела желудка, дистальной части общего желчного протока, селезенки и регионарных лимфатических узлов. Операцию завершают наложением двух анастомозов — холедохоеюноанастомоза и гастроеюноанастомоза. Операция неизбежно приводит к развитию тяжелого сахарного диабета, плохо поддающегося инсулинотерапии, а отдаленные результаты операции панкреатэктомии значительно хуже, чем при панкреатодуоденальной резекции. В связи с этим данный тип вмешательства применяется редко.
При раке тела и хвоста поджелудочной железы выполняют левостороннюю (дистальную) резекцию органа в сочетании со сплен-эктомией. Культю проксимальной части поджелудочной железы ушивают наглухо. К сожалению, опухоли этой локализации обычно выявляют в запущенной стадии, когда радикальное хирургическое лечение невыполнимо. Отдаленные результаты дистальной резекции поджелудочной железы также малоутешительны. Средняя продолжительность жизни оперированных больных — около 10 мес, 5-летняя переживаемость — 5—8 %.
Рентгенотерапия в комбинации с химиотерапией несущественно продли-вает жизнь как оперированных пациентов, так и при их изолированном применении у неоперабельных больных.
Паллиативные операции при неоперабельных формах рака поджелудочной железы применяют для устранения обтурационной желтухи и непроходимости двенадцатиперстной кишки. Наиболее распространенными паллиативными билиодигестивными операциями являются операции холецисто- и холедохоеюностомии на выключенной по Ру петле тощей кишки.
При резком сужении опухолью просвета двенадцатиперстной кишки может возникнуть необходимость в гастроэнтеростомии для обеспечения эвакуации желудочного содержимого в тонкую кишку.
Не менее эффективным, но менее травматичным способом декомпрессии желчных путей является наружная холангиостомия, выполняемая под контролем УЗИ или КТ, а также эндопротезирование терминального отдела общего желчного протока с помощью пластиковых или металлических протезов, вводимых чреспеченочно в просвет общего желчного протока и далее через его суженный участок в двенадцатиперстную кишку. Средняя продолжительность жизни больных после различных типов паллиативных вмешательств составляет около 7 мес.
Современные методы полихимиотерапии и лучевое лечение лишь незначительно увеличивают продолжительность жизни пациентов.
Источник