От чего воспаляется поджелудочная железа у детей
Панкреатит у детей обычно имеет существенные различия с панкреатитом, проходящим у взрослого человека. Заболевание может передаваться наследственным путём, а также протекать малосимптомно и даже маскироваться в виде других болезней, связанных с пищеварительными органами.
Поэтому частенько панкреатит у детей путают с такими заболеваниями, как гастрит, гастродуоденит, дисбактериоз кишечника и многие другие.
Причины
Для развития такого заболевания, как воспаление поджелудочной железы у ребёнка, обычно выступает какой-либо повреждающий фактор. Обычно этим фактором становятся сами ферменты в поджелудочной железе, которые наносят вред органу при застое секрета. Именно это называют эффектом переваривания поджелудочной железы самой себя.
Основными причинами развития воспаления поджелудочной железы у детей обычно являются:
- Тупая травма живота, при которой повредились внутренние органы, в том числе поджелудочная железа;
- Различные врождённые аномалии поджелудочной и её протоков;
- Закупорки выводных протоков, часто наблюдаемые при паразитарных, а также желчекаменных болезнях.
- Воспалительные процессы, происходящие в кишечнике.
- Отложение кальция в протоках органа поджелудочной.
- Нарушения в работе желчевыводных протоков.
- Любое поражение поджелудочной железы, например из-за токсического воздействия какого-либо продукта;
- Непереносимость лактозы.
Не смотря на самые новейшие открытия в медицине, в 20 процентах случаев выявить причину развития заболевания врачи не в силах.
Симптомы
Главный фактор, характеризующий воспалённую поджелудочную железу у ребёнка – это острая опоясывающая боль в верхней части живота, как и в случае с панкреатитом у взрослого. Такой вид боли частенько может отдавать в левое плечо или левую ягодицу. Обычно подобный приступ случается сразу после приёма слишком острой, жаренной, копчёной или жирной еды.
Часто боль сопровождается рвотой, которая не приносит какого-либо облегчения, как в случае обычного расстройства желудка.
Помимо этого, происходят диспепсические расстройства в виде:
- отсутствия аппетита,
- вздутия живота,
- изжоги,
- отрыжки,
- задержки стула.
Обследование
Чтобы выяснить точно природу возникновения боли у ребёнка обычно проводят сразу несколько различных диагностик.
К ним относят:
- Лабораторные диагностики (исследование мочи, слюны и каловых масс);
- УЗИ;
- Фиброгастроскопия.
Лечение
Устраняются симптомы воспаления поджелудочной железы у ребёнка практически также как и в случае с острым панкреатитом у взрослого.
То есть, это:
- Полный голод, назначенный на 24 часа после последнего приступа, затем щадящая диета;
- Использование различных спазмолитических, противовоспалительных, а также антигельминтных средств;
- Терапии заместительного характера ферментными средствами, гормонального характера, а также применение холинолитиков и дюспаталина.
Все эти способы призваны облегчить боль и снять воспаление поджелудочной железы у ребёнка, однако в особо тяжёлых случаях порой принимается метод капельного внутривенного введения препаратов.
Острой формы
Острая форма заболевания поджелудочной железы (панкреатит) у детей — явление довольно редкое, но все же иногда встречается. В этом случае необходимо безотлагательное помещение ребенка в стационар.
Лечение такой формы панкреатита подразумевает абсолютное голодание в течение первых трех дней и полный физический и психологический покой. Пить можно только дегазированную минеральную воду (Боржоми или Ессентуки 4) в теплом виде. Прием жидкости должен осуществляться маленькими глотками и небольшими разовыми дозами. Такой рацион позволит справиться с чувством голода и свести болевой синдром на нет.
Уже с 3-4 дня можно постепенно вводить в рацион перетертую гречневую кашу, омлет на пару и несладкий теплый чай. Стоит помнить, что панкреатит острой формы требует соблюдения щадящего температурного режима (вся пища должна быть слегка теплой).
На 5-6 день можно давать некислый протертый творог, молочный кисель и сухой белый хлеб.
Еще через день рекомендуется расширить меню при помощи овощных пюре и перетертых вегетарианских супов.
Чуть позже можно переходить на употребление постного отварного мяса, приготовленного в виде пюре.
Примерно на 14 день диеты рекомендуется пробовать давать запеченные яблоки и фруктовые кисели. Свежие овощи и фрукты можно вводить в меню очень осторожно, внимательно наблюдая за состоянием ребенка.
Наряду с диетой лечение острого панкреатита у детей требует приема лекарственных препаратов для купирования бактериальной инфекции и болевых ощущений.
В этом случае лечащий врач назначит следующее:
- Спазмалитики и анальгетики — но-шпа, платифиллин, анальгин и пр;
- Дезинфицирующая терапия — внутривенное введение плазмы, 5-10% раствора глюкозы;
- В случае тяжелой формы заболевания лечение может состоять и из приема кортикостероидных препаратов.
Острый панкреатит у детей требует соблюдения строгой индивидуальной диеты на протяжении 10-15 дней. После чего можно постепенно расширять меню маленького пациента.
Хронической формы
Вялотекущая хроническая форма панкреатита у детей требует комплексного подхода и включает в себя следующее лечение:
- Период диагностики и восстановительной терапии в стационаре;
- Последующее диспансерное наблюдение у своего лечащего врача;
- Прохождение курса оздоровительной терапии в санаториях соответствующего профиля.
Итак, лечение хронического панкреатита у детей в стационаре происходит по следующей схеме:
- Для поддержания спокойного эмоционального фона назначают седативные препараты (валериана, бром и т.д.);
- В случае возникновения тянущих болевых ощущений лечить хронический панкреатит будут при помощи спазмолитиков и анальгетиков;
- Однако основное лечение хронической формы заболевания заключается в соблюдении диеты.
Итак, в первые два дня после помещения в стационар рекомендуется провести период голодания с применением только дегазированной минеральной воды (Боржоми, Ессентуки 4).
На третий день можно вводить в рацион слабый несладкий чай и белые сухарики, перетертый крупяной слизистый суп, отвар шиповника.
Лечение реактивного панкреатита
Вид заболевания, сопутствующий такой реакцией организма, как воспаление поджелудочной, у ребёнка, называемое реактивным панкреатитом, обычно бывает спровоцировано протеканием многими других процессов. К примеру, ОРВИ, грипп или ангина. Помимо этого, заболевание порой начинает свою активность из-за обильного потребления пищи, которая оказывает повышенное раздражение на пищеварительную систему.
Лечение обязательно должно проходить в стационаре, где за ребёнком смогут следить квалифицированные врачи. Они же и назначают диету, а также её продолжительность, призванную помочь при реактивном панкреатите.
Кроме этого, лечащие врачи проводят терапии специальными препаратами, которые:
- Тормозят деятельность поджелудочной;
- Имеют в своём составе ферменты, которые снижают болевые ощущения;
- Избавляют от спазмов.
Лекарства
Ребёнок с воспалённой поджелудочной железой должен находиться под постоянным наблюдением лечащего врача, а также принимать медикаменты, выписанные именно им.
Обычно маленькому пациенту назначают следующую группу лекарств:
- Препараты, содержащие в себе гормон соматостатин, который успокаивает на время восстановления раздражённую поджелудочную. К ним относят препарат Октреотид.
- Лекарства группы холинолитиков, призванные снизить выделения желудочного сока. Этим препаратом является Пирензепин.
- Препараты ферментов поджелудочной железы. К ним относят Панкреатин, Фестал, Мезим и другие.
- Дюспатин, снижающий спазм (один из главных причин боли).
- Различные антибиотики, кортикостероиды и другие.
Диета
Обычно диету при воспалении поджелудочной железы у ребёнка назначает лечащий врач. Назначенный режим питания должен быть регулярным (6-ти разовое питание), а также исключать определённые компоненты, способные вызвать раздражение поджелудочной железы. К последним относят: мучные, сладкие, жирные, тугоплавкие блюда, а также специи (острые, солёные). Соки, шоколадные продукты также нельзя.
Любое блюдо должно быть протёрто и приготовлено под паром. Обычно именно лечащий врач назначает точную диету, соответствующую таким особенностям ребёнка, как его вес, рост, общая активность и многое другое.
Автор: Филатова Анастасия Андреевна,
специально для сайта Zhkt.ru
Полезное видео о проблемах желчного пузыря и поджелудочной железы
Изменить город
Клиники Москвы

Он Клиник
Многопрофильный медицинский центр
Первичная стоимость приёма — низкая

МедЦентрСервис
медицинская клиника
Первичная стоимость приёма — высокая
Источник
Панкреатит – заболевание воспалительно-дистрофического характера поджелудочной железы (ПЖ) с ее протоками, нередко вызванное активным воздействием ее собственных ферментов.
Среди деток с заболеваниями органов пищеварения панкреатит встречается с частотой от 5 до 25 %.
Поджелудочная железа – один из органов пищеварительного тракта, является одновременно железой как внешней, так и внутренней секреции.
Внешнесекреторная ее функция состоит в выработке пищеварительного секрета, который по протокам поступает в 12-перстную кишку, где активируется желудочным соком и участвует в переваривании пищи.
Внутрисекреторная функция ПЖ заключается в выработке специальными клетками железы гормона инсулина, без которого невозможно усвоение глюкозы в организме.
Классификация панкреатита
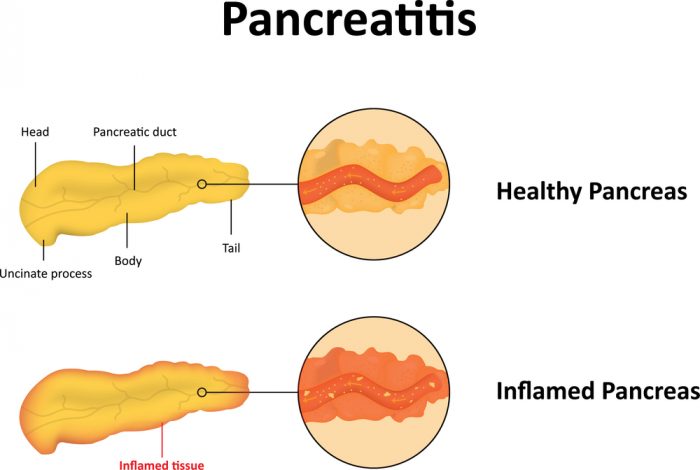
Вверху — здоровая поджелудочная железа, внизу — поджелудочная железа при панкреатите.
У детей выделяют острую и хроническую формы панкреатита. Хронический панкреатит диагностируют, если воспаление длится более 6 месяцев. При остром панкреатите развивается отек и катаральное воспаление ткани железы. При тяжелом его течении образуются кровоизлияния и может развиться некроз (омертвение) ткани железы в каком-либо участке.
По характеру изменений в ткани железы различают панкреатиты:
- острый отечный;
- геморрагический (с кровоизлияниями);
- гнойный;
- жировой панкреонекроз.
Хроническое прогрессирующее течение панкреатита приводит к дегенеративным изменениям: склерозированию, развитию фиброза (соединительной ткани вместо железистой) с последующей атрофией ткани ПЖ и постепенным нарушением ее функций.
В школьном возрасте у детей чаще развивается хронический панкреатит с латентным или рецидивирующим течением. В острой форме панкреатит у детей встречается в редких случаях.
По происхождению панкреатит бывает:
- первичным;
- вторичным или реактивным (при воспалении других органов, чаще всего пищеварительных);
- наследственным с аутосомно-доминантным типом передачи.
Реактивный воспалительный процесс может быть обратимым при проведении правильного лечения основного заболевания, а может трансформироваться в истинный панкреатит.
Если для латентного панкреатита нехарактерны выраженные клинические проявления, то рецидивирующий панкреатит имеет стадии обострения и ремиссии. Обострение хронического процесса так же, как и острый панкреатит, может быть легким, среднетяжелым или тяжелым.
Причины панкреатита
ПЖ является органом, который реагирует на любую патологию в детском организме, будь то инфекция или аллергическая реакция. Факторов и причин для развития панкреатита много. При определенных условиях повреждающим фактором для ткани ПЖ могут явиться ферменты, вырабатываемые самой железой, когда они начинают расщеплять и переваривать собственные ткани, а в кровь поступают токсические вещества, вызывающие интоксикацию.
Основные причины панкреатита у детей:
- Нарушение оттока, застой секрета ПЖ, активация ферментов в самой железе и разрушение ее ткани. Причинами застоя могут стать:
- тупые травмы живота: удар в живот или падение может приводить к повреждению ПЖ;
- пороки развития железы или ее выводных протоков (железа в форме подковы или кольца, перетяжки в протоках и др.);
- воспаление органов ЖКТ (гастродуоденит, энтерит) приводят к застою плохо переваренной пищи и повышению внутрикишечного давления, что затрудняет прохождение секрета ПЖ, вызывает его застой;
- заброс желчи в проток ПЖ и активация ее секрета при патологии желчевыводящих протоков;
- отложение кальцинатов в протоках ПЖ при передозировке витамина D;
- глистная инвазия (аскаридоз), перекрывающая выводной проток железы;
- сдавливание выводного протока железы камнями при желчнокаменной болезни.
- Неправильное питание ребенка:
- наличие в рационе продуктов, оказывающих раздражающее действие и стимулирующих функцию ПЖ (копченостей, консервов, чипсов, фаст-фуда, газированных напитков, острых блюд и др.); увеличенное количество пищеварительного сока может стать причиной острого панкреатита;
- нарушение режима питания: приемы пищи с большими интервалами, переедание;
- лактазная недостаточность (отсутствие или недостаточное количество в организме ребенка фермента для переваривания молочного сахара) может привести к панкреатиту уже в грудничковом возрасте.
- Пищевая аллергия приводит к панкреатиту в любом возрасте ребенка.
- Бактериальное или вирусное поражение ПЖ (при эпидемическом паротите, гриппе, дизентерии, ветряной оспе, сальмонеллезе, сепсисе и др.).
- Аутоиммунный процесс, когда в детском организме вырабатываются антитела к клеткам ткани ПЖ.
- Токсическое действие на ткань ПЖ некоторых лекарственных средств (Аспирина, Фуросемида, Метронидазола, некоторых антибиотиков, кортикостероидных препаратов, сульфаниламидов, цитостатиков, нестероидных противовоспалительных препаратов и др.) может вызвать реактивный панкреатит.
- Отравление тяжелым металлом (ртутью, свинцом и др.).
- Действие алкогольных напитков (у подростков).
- Эндокринная патология (гипотиреоз, или недостаточная функция щитовидной железы, ожирение).
- Злокачественное поражение ПЖ.
У некоторых детей (в 10-20 % случаев) установить причину развившегося панкреатита не удается.
Хронический панкреатит у детей чаще является вторичным или развивается вследствие острого воспалительного процесса в ПЖ.
Хронизации процесса способствуют:
- наследственная предрасположенность (наличие хронического заболевания у родителей);
- нарушение предписанной диеты при лечении или в восстановительном периоде;
- неправильное или несвоевременное лечение;
- наличие у ребенка аллергии, обменных нарушений и эндокринных заболеваний, желчнокаменной болезни.
Симптомы
 Спровоцировать развитие панкреатита могут погрешности в питании — употребление жирной, жареной, копченой пищи.
Спровоцировать развитие панкреатита могут погрешности в питании — употребление жирной, жареной, копченой пищи.
У детей в раннем возрасте клинические признаки панкреатита слабо выражены. Он протекает обычно в легкой латентной форме. Тяжелая гнойно-некротическая форма развивается в крайне редких случаях.
У детей старшего возраста воспаление ПЖ проявляется болевыми приступами.
Основное проявление острого панкреатита или обострения хронического – сильные боли в верхних отделах живота (в левом подреберье с иррадиацией в правое, в подложечной области). Очень часто беспокоят боли опоясывающего характера. Они могут отдавать в спину, левое плечо. Для облегчения боли ребенок старается принять вынужденное положение – лежа на левом боку, согнувшись, или на животе.
Спровоцировать болевой приступ могут погрешности в питании (употребление жирных, острых, жареных блюд, копченостей и др.).
Боли сопровождают такие симптомы:
- рвота, многократно возникающая, не приносящая облегчения;
- отрыжка;
- вздутие живота;
- задержка стула или понос;
- может быть изжога;
- ощущение тяжести в животе.
Температура у детей, как правило, остается нормальной, но бывает повышение ее не выше 37,5 ºС.
Поступающие в кровь продукты расщепления клеток железы под действием ферментов обуславливают симптомы интоксикации:
- головную боль;
- слабость;
- головокружение;
- отсутствие аппетита;
- бледность кожи (иногда мраморность);
- сухость во рту.
При развитии гнойного процесса и панкреонекроза повышается температура до высоких цифр, ухудшается состояние за счет нарастания интоксикации, развивается парез кишечника, появляются признаки раздражения брюшины.
При хроническом панкреатите кроме болевого синдрома характерным признаком является обильный стул, имеющий жирный блеск. Из-за повышенного содержания жира стул с трудом смывается со стенок унитаза.
При хроническом панкреатите боли могут иметь постоянный, ноющий характер или возникать периодически после физической нагрузки, нарушения в диетпитании или стресса, эмоционального переживания. Продолжительность болевого приступа варьируется от 1 часа до нескольких дней.
При хроническом процессе кроме диспепсических явлений (изжоги, отрыжки, тошноты, снижения аппетита) отмечается чередование запоров и поносов. Характерным является также снижение веса тела, астенический синдром (слабость, быстрая утомляемость, головные боли, эмоциональная лабильность).
К осложнениям панкреатита относятся:
- образование кисты ПЖ (полостного образования в ткани железы, заполненного жидкостью);
- панкреонекроз (омертвение ткани железы);
- перитонит (воспаление серозной оболочки в брюшной полости);
- абсцесс или флегмона (гнойники разного размера) в ткани ПЖ;
- сахарный диабет (хроническое эндокринологическое заболевание, связанное с недостатком инсулина в организме);
- плеврит (воспаление серозной оболочки в грудной полости).
Диагностика
Основой диагностики панкреатита являются клинические проявления, данные лабораторных и аппаратных исследований.
В клиническом анализе крови для панкреатита характерно увеличение содержания лейкоцитов, ускоренная СОЭ.
Биохимический анализ крови выявит повышенную активность ферментов, выделяемых ПЖ (амилазы, трипсина, липазы).
Активность ферментов (диастазы или амилазы) повышается и в анализе мочи.
Внешнесекреторную функцию ПЖ помогает оценить анализ кала (копрограмма, липидограмма): для панкреатита характерны стеаторея (повышенное содержание жира в испражнениях) и креаторея (повышение содержания азота в кале вследствие присутствия непереваренных мышечных и соединительнотканных волокон).
УЗИ выявляет отек, увеличенный объем поджелудочной железы при панкреатите, неоднородность эхо-структуры, наличие уплотнений, участков некроза. С помощью УЗИ выявляется аномалия развития железы или протоков, обнаруживаются камни в желчных протоках, проводится оценка состояния других внутренних органов.
В случае необходимости может проводиться ФГДС (эндоскопический осмотр желудка и 12-перстной кишки) для выявления нарушений оттока желчи и сока ПЖ.
В сложных для диагностики случаях, при осложнениях проводится МРТ и КТ брюшной полости, обзорная рентгенография.
Лечение
 Важнейшую роль в лечении панкреатита играет диета.
Важнейшую роль в лечении панкреатита играет диета.
Лечение детей с острым (или обострением хронического) панкреатитом проводится в условиях стационара. Назначается постельный режим. Лечение может проводиться консервативное и оперативное.
Целью консервативной терапии является:
- обеспечение функционального покоя пораженному органу;
- механическое и химическое щажение органов пищеварительного тракта;
- устранение причины панкреатита;
- купирование симптомов.
Назначается «пищевая пауза», т. е. голод на 1-3 дня. В это время разрешается питье щелочной минеральной теплой воды без газа (Ессентуки №4, Боржоми) маленькими глотками.
Медикаментозное лечение включает:
- Спазмолитики и обезболивающие средства (Но-шпу, Папаверин, Трамал, Баралгин, Анальгин). При очень сильных болях применяют наркотические анальгетики (Промедол). Морфин не используется из-за его способности вызывать спазм сфинктеров выводных протоков ПЖ и желчного пузыря, что затруднит отток панкреатического сока и усилит боли.
- Внутривенно капельно вводятся растворы глюкозы, плазма, солевые растворы, реополиглюкин, а также блокаторы протеолитических ферментов (Контрикал, Трасилол). Растворы обеспечивают питание ребенку и снимают интоксикацию.
- Антисекреторные препараты для снижения выделения панкреатических ферментов (Октреотид, Фамотидин).
- Препараты, улучшающие микроциркуляцию (Пентоксифиллин, Трентал, Дипиридамол).
- Антибиотики при бактериальном и гнойном процессе.
Все препараты вводятся в виде инъекций. Прием лекарств через рот разрешается после устранения болевого синдрома, примерно через неделю от начала заболевания.
При развитии осложнений, при прогрессировании болезни и неэффективности консервативного лечения решается вопрос о хирургическом лечении. При оперативном вмешательстве может проводиться резекция части ПЖ, некрэктомия (удаление некротизированного, то есть омертвевшего участка железы), дренирование абсцесса в тканях железы.
Во время голода проводится отсасывание содержимого из желудка ребенка, чтобы желудочный сок не провоцировал синтез и активацию ферментов ПЖ. Выделение желудочного сока происходит не только при попадании пищи в желудок, но и рефлекторно при одном виде пищи или при запахе ее. Вот поэтому удалять желудочный сок следует постоянно.
После уменьшения болей (примерно с 3-го дня) постепенно вводится питание ребенку (в отварном виде или на пару). На протяжении 2 недель блюда готовят без соли. Принимать пищу ребенок должен 5-6 р. за день маленькими порциями, протертую, теплую (50-60 0С), жидкой или полужидкой консистенции.
Сначала дают жидкую протертую кашу (кроме пшенной), сваренную на разведенном 1:1 молоке. С 6-го дня вводятся слизистые вегетарианские супы, жидкое овощное пюре (из картофеля, кабачков, цветной капусты, моркови). Разрешается кисель и компот из сухофруктов.
Постепенно вводятся:
- белковый омлет (на пару);
- сильно измельченный (дважды пропущенный через мясорубку) фарш из нежирного вареного мяса (говядины, курицы, крольчатины) в виде фрикаделек, кнелей, тефтелек, котлет (на пару);
- рыба нежирных сортов (судак, сазан, треска, окунь и др.);
- овощные запеканки;
- сладкие печеные яблоки.
Через месяц постепенно расширяют меню, блюда не требуют такого измельчения. Разрешаются пудинги, разнообразные кисломолочные продукты, подсушенный пшеничный хлеб, кисели из свежих ягод, некрепкий чай. В кашу можно добавить небольшую порцию (5 г) сливочного масла, в суп или овощное пюре – 1 ст. л. сливок или сметаны либо 1 ч. л. растительного масла.
Соблюдение диеты рекомендуется на протяжении 6 месяцев. Из рациона следует исключить:
- колбасные изделия;
- любые бульоны;
- паштеты;
- рыбные или мясные консервы;
- приправы, маринады;
- соленые и квашеные продукты;
- овощи: редис, шпинат, хрен, щавель, редьку, чеснок и лук, болгарский перец, горох;
- каши из перловой и пшенной крупы;
- жирное мясо (утку, свинину, гуся);
- жирную рыбу (скумбрию, семгу);
- орехи;
- сдобу, пирожные, торты;
- сгущенное молоко;
- шоколад, кофе;
- газированные напитки;
- кислые сорта фруктов и ягод, соки из них.
После начала кормления ребенка назначаются ферментные препараты (Креон, Панзинорм, Мезим-форте, Панкреатин) во время еды трижды в день. Прием препаратов следует продолжить в течение 3 месяцев прерывистыми курсами (принимать 2 недели, перерыв 1 неделя). Отменять прием ферментативных средств нужно с учетом результатов копрограммы, исключающих ферментативную недостаточность ПЖ.
Дети после лечения находятся на диспансерном наблюдении у гастроэнтеролога или педиатра. По назначению врача проводятся противорецидивные курсы. Желательно оздоровление детей в санаториях бальнеологического профиля.
Для ограничения физических нагрузок детям рекомендуются занятия в подготовительной группе на уроках физкультуры.
Прогноз
При легкой форме острого панкреатита прогноз благоприятный. В случае развития гнойного, геморрагического панкреатита или панкреонекроза имеется риск смертельного исхода.
При хроническом панкреатите у детей прогноз будет зависеть от частоты и тяжести обострений, от соблюдения диеты и других рекомендаций врача в период ремиссии.
Профилактика
Профилактические меры включают:
- рациональное питание ребенка в соответствии с возрастом;
- предупреждение заболеваний органов пищеварения;
- строгое соблюдение дозировок при медикаментозном лечении;
- своевременное лечение инфекций и глистных инвазий;
- соблюдение режима питания.
Резюме для родителей
Панкреатит у детей встречается не часто, но при выявлении его требует к себе серьезного отношения и терпеливого лечения, чтобы не допустить развития частых обострений и осложнений болезни.
Важно понимать значимость диетотерапии в лечении панкреатита. Частые рецидивы болезни, спровоцированные нарушениями в диете, промедление с лечением могут стать причиной развития сахарного диабета, который осложнит всю дальнейшую жизнь ребенка.
Врач-педиатр Е. О. Комаровский говорит о проблемах поджелудочной железы у детей:
Источник


