Открытия ученых по раку поджелудочной железы
Новости Центра медицинских исследований имени Джонса Хопкинса
В новом исследовании Johns Hopkins было показано, что рак поджелудочной железы развивается много медленнее, чем принято считать. Доказано наличие довольно длительного периода от появления раковой клетки до явных клинических признаков, в который можно диагностировать и успешно лечить злокачественную опухоль.
«Впервые у нас появилась возможность измерить период роста раковой опухоли и определить оптимальное время для лечебного вмешательства», – считает доктор философии и медицины, адъюнкт-профессор патологии и онкологии Johns Hopkins’ Sol Goldman Pancreatic Cancer Research Center доктор Christine lacobuzio-Donahue. Период, когда лечение может дать максимальный результат, как оказалось, не так короток. «В значительной же части случаев рак поджелудочной железы диагностируется, когда время для вмешательства безвозвратно упущено», – добавляет она. Известны трудности, не позволяющие обнаружить рак поджелудочной железы в ранней стадии. Методики современной визуальной диагностики не являются специфичными для выявления этой локализации рака.
Профессор и директор Центра генетических исследований рака Ludwig, главный специалист Johns Hopkins Kimmel Cancer Center, исследователь медицинского института Howard Hughes доктор Bert Vogelstein считает, что «во многих случаях рака есть период, когда имеющиеся диагностические тесты не могут обнаружить опухоль, и этот период достаточно продолжительный. Нам необходимо разработать более чувствительные диагностические процедуры, которые позволят нам выявить опухоль на самых ранних стадиях и вмешаться».
В работе, опубликованной 28 октября в журнале Nature, отмечено, что от первой мутации до развития ракового перерождения нормальной панкреатической клетки проходит десятилетие. В этот период перерождения клетка и должна удаляться, подобно тому, как общепринято удаление полипов толстой кишки в качестве профилактики рака.
После появления первой раковой клетки проходит в среднем 7 лет до развития той клетки, которая обладает достаточным агрессивным потенциалом, чтобы дать жизнь миллиарду клеток (формирующим опухоль размером со сливу), из коих хотя бы одна клетка оказывается способной к метастазированию. От появления первого метастаза до смерти пациент в среднем живет около 2,5 лет. «Конечно, результаты исследования опровергают тезис о том, что рак поджелудочной железы очень рано начинает метастазировать», – говорит доктор Iacobuzio-Donahue.
Для исследования были взяты образцы тканей у семи умерших от рака поджелудочной железы с метастазами в другие органы. Так как материал забирался в первые 6 часов после смерти, оказалось возможным достаточно долго поддерживать жизнь некоторых клеток, извлечь из них ДНК и изучить химическую структуру генов.
У всех пациентов имелись метастазы хотя бы двух локализаций, чаще всего в печени, легких и брюшине. В первичной опухоли и метастатических образованиях ученые обнаружили однотипные мутации. Идентифицированы и классифицированы все типы мутаций, обнаруженные как до появления метастазов, так и после диссеминации опухоли. Все обнаруженные варианты мутаций присутствовали в первичной опухоли за годы до развития клинически определяемых метастазов.
С помощью математической модели изучения прогрессии панкреатического рака, было подсчитано, что требуется в среднем около 11,7 лет до того периода, когда раковая клетка обретёт способность к агрессивному росту. После, чтобы выросла определяемая опухоль, проходит ещё 6,8 лет и до смерти больного 2,7 лет.
Специалисты Johns Hopkins считают, что для ранней диагностики необходимо разработать метод скрининга, подобно протоколам выявления рака молочной железы и кишечника. Хоть ранние стадии рака поджелудочной железы и не имеют клинических симптомов, как считает доктор Iacobuzio-Donahue, с определённого возраста какой-то когорте необходимо проводить эндоскопическое исследование с целью выявления патологии железы.
Другое исследование британских ученых – сотрудников Wellcome Trust Sanger Institute – в соавторстве с Iacobuzio-Donahue, также опубликованное в этом выпуске Nature, для выявления генетических перестановок изучало клетки и образцы тканей тех же больных, что и Johns Hopkins. Они нашли, что во всех метастазах и первичной опухоли почти половина генетических изменений была идентичной.
Работа поддержана Национальным институтом здоровья, Фондом Билла и Мелинды Гейтс, Мемориальным Фондом Уехара, Фондом AACR-Barletta, Фондом Джона Темплетона, Центром исследования панкреатического рака Sol Goldman, Фондом рака поджелудочной железы Михаэля Рольфа, Центром исследования рака поджелудочной железы Джоржа Рубиса, Фондом исследования рака поджелудочной железы Джозефа С. Монастра, Мемориального фонда Альфреда Скатена, Обществом Сигма Бета, Фондом Skip Viragh, Фондом Исследования Рака Вирджинии и Д.K. Людвиг, Программой Математической Биологии и Ж. Эпштейном.
В исследовании участвовали сотрудники Johns Hopkins: Shinichi Yachida, Sian Jones, Rebecca Leary, Baojin Fu, Mihoko Kamiyama, Ralph H. Hruban, James R. Eshleman, Victor E. Velculescu, Kenneth W. Kinzler; специалисты Гарвардского Университета Кембриджа Ivana Bozic и Martin A. Nowak.
Перевод Натальи Мещеряковой
16.11.2010 г.
« Назад к списку новостей
Источник
Рак остается одной из самых серьезных угроз для здоровья и основной причиной смерти во всем мире. Причин тому несколько, одна из главных состоит в том, что несмотря на развитие медицинских технологий, рак трудно диагностировать на его ранних стадиях. Вторая важная причина в том, что существует огромное количество видов и подвидов опухолей, каждая из которых требует определенного лечения, и очень сложно обеспечить пациентов персональной терапией, подходящей для каждого индивидуального случая.
За последние десятилетия ученым-онкологам удалось добиться небывалых успехов в лечении различных видов рака, речь идет о настоящих революциях в области онкологии, о прорывах, которые дарят надежду многим и многим пациентам с диагнозом онкология. Перед вами три самых впечатляющих открытия современной онкологии нескольких последних лет.
Иммунотерапия
Эта инновационная методика лечения злокачественных опухолей была названа учеными «переворотом» в современной онкологии. Иммунотерапия, такое название получила новая технология лечения, основывается на способности нашей иммунной системы создавать собственную защиту против проникновения раковых клеток и даже уничтожать их. Последние клинические испытания, результаты которых были опубликованы американскими учеными несколько недель назад, буквально потрясли научный мир. Они показали, что у пациентов с острой лимфоцитарной лейкемией, у которой лечение химиотерапией не принесло ожидаемого результата, после проведения курса иммунотерапии, в 94% случаев зафиксировано значительное ослабление болезни. Метод фокусируется на способности белых кровяных клеток типа Т убивать нежелательные клетки, в том числе и раковые, с которыми они сталкиваются. Проблема заключается в том, что, как правило, активность белых клеток крови снижается против хронических заболеваний, и зачастую они недостаточно сильны и недостаточно быстро действуют, чтобы противостоять беспорядочному делению раковых клеток. Используя генную инженерию, ученые поняли, что можно использовать эту способность Т-клеток, усилив их возможность обнаружения и противостояния раковым клеткам.
Американским ученым удалось извлечь из организма пациентов Т-клетки и создать из них новую модель, способную разрушать опухоли. Затем клетки были возвращены в тела пациентов, где они начали функционировать по заданной программе. Несмотря на то, что клинические испытания еще продолжаются, эти первые результаты указывают на огромный потенциал иммунотерапии.
Раннее обнаружение рака поджелудочной железы с помощью эндоскопического УЗИ
Рак поджелудочной железы считается одним из самых смертоносных видов злокачественной опухоли, который очень сложно распознать на ранних стадиях. Прежде всего, из-за его расположения в организме и отсутствия какой-либо симптоматики, указывающей на существование проблемы. Очень часто пациент начинает чувствовать неладное, когда уже слишком поздно. Международные исследования, проведенные в 20 крупнейших медицинских центрах разных стран, в том числе и в израильской клинике «Рамбам», были направлены на поиски решения проблемы и попытки найти путь обнаружения болезни на более ранних стадиях. Для этой цели учеными были изучены здоровые люди с семейной историей рака поджелудочной железы, которые по этой причине относятся к группе риска. Результатом исследований стал новый метод ранней диагностики рака поджелудочной железы с использованием эндоскопического ультразвукового устройства. Во время проведения проверки устройство способно очень близко приблизится к поджелудочной железе, и обнаружить опухоли там, где никакое другое устройство не может этого сделать. На сегодняшний день подобное обследование проводится в медицинском центре «Рамбам».
Анализ слюны для выявления рака легких
Давид Вонг, профессор онкологии университета Калифорнии, вместе со своими коллегами провели исследование, которое длилось в течение последнего десятилетия. Результаты исследования показали, что изменения в ДНК слюны указывает на наличие раковых клеток в легких пациентов. Данные экспериментов были представлены на ежегодном собрании Американской ассоциации содействия развитию науки в конце 2015 года, и медики надеются, что тест будет разрешен к применению FDA и станет доступен по всему миру к 2020 году.
Тест может стать более дешевой и простой альтернативой инвазивной биопсии. Тест занимает в среднем около 10 минут, не требует специальных приспособлений и может быть проведен в кабинете врача, во время приема.
Источник
Рак поджелудочной железы сложно обнаружить вовремя, когда он еще поддается лечению. Это делает его наиболее смертельной формой рака. Однако онкологам удалось разработать анализ крови, способный с высокой точностью определить болезнь. Однажды он сделает раннюю диагностику простой и надежной, надеются ученые. Исследование было опубликовано в журнале Science Translational Medicine.
Анализ основан на выявлении пяти белков, характерных для опухоли. Тестирование, проведенное на пациентах после операций в брюшной полости, с точностью в 84% определило тех, у кого был рак поджелудочной железы.
«Наше исследование подтверждает, что болезнь нельзя определить с помощью одного-единственного биомаркера», — говорит Рагху Каллури, один из исследователей. А объединение пяти биомаркеров, поясняет он, «может сделать анализ более мощным и помочь точнее определять людей с раком поджелудочной железы».
По оценкам Национального института онкологии США, в 2017 году в США будет зарегистрировано более 53 тыс. новых случаев рака поджелудочной железы и более 43 тыс. смертей от него. Пятилетняя выживаемость пациентов с наиболее распространенной формой рака поджелудочной железы, панкреатической протоковой аденокарциномой, составляет менее 10%. Рак обычно обнаруживается поздно — такие его симптомы, как боль в животе и потеря веса, возникают лишь на последних стадиях. А нынешние технологии пока что не позволяют выявить его в самом начале.
«Необходимо найти способ обнаруживать рак до того, как опухоль разрастется настолько, что ее будет видно на компьютерной томографии», — объясняет Цезар Кастро, соавтор исследования из Массачусетской больницы в Бостоне.
В поисках лучшего метода обнаружения опухоли исследователи обратили внимание на внеклеточные везикулы — крошечные пузырьки, образованные клетками опухоли и циркулирующие в кровотоке.
По словам Кастро, эти пузырьки содержат белки и генетический материал, часто соответствующий опухоли.
Из этих везикул ученые выделили пять перспективных биомаркеров. Используя покрытый золотом кремниевый чип, покрытый антителами и нанопорами, команда проверила, насколько хорошо биомаркеры сигнализировали о наличии рака поджелудочной железы в образцах плазмы пациентов. Когда сквозь нанопоры чипа проходил свет и сталкивался с внеклеточными везикулами, белки которых взаимодействовали с антителами, длина волны изменялась, сигнализируя о наличии опухоли.
В образцах плазмы 43 пациентов, взятых до плановой операции брюшной области, с помощью нового метода удалось определить не только рак, но и панкреатит и наличие кист. Послеоперационные отчеты подтвердили результаты.
Также ученые пробовали использовать биомаркеры по отдельности, но самая высокая точность, которой удалось достичь при таком подходе, не превышала 70%.
Далее ученые собираются протестировать людей с высоким риском развития рака поджелудочной железы, а затем и тех, кто здоров, чтобы убедиться, что эти биомаркеры эффективны при раннем скрининге. «Сейчас нам необходимо заняться предраковыми состояниями, — говорит Кастро. — Поможет ли новый метод их обнаруживать?»
Каллури отмечает, что при исследовании эффективности биомаркеров для определения рака часто используются разные технологии оценки, что затрудняет воспроизведение результатов.
«В этой области существует огромная нехватка организованных усилий, — говорит он. — А пока нет возможности прийти к консенсусу относительно того, какие биомаркеры наиболее эффективны, очень сложно принести пользу пациентам».
Преуспели в борьбе с раком поджелудочной железы и специалисты из Университета Южной Калифорнии. Согласно их исследованию, проведенному на генетически модифицированных мышах с риском развития рака поджелудочной железы в 90%, уменьшения выработки в организме глюкозорегулируемого белка GRP78 в два раза достаточно, чтобы сдержать развитие рака на начальной стадии. Так как для роста раковых клеток необходим высокий уровень этого белка, уменьшение его количества вызывает их гибель. В данное время ведется разработка препаратов, способных снизить выработку белка. Подавляющие его выработку соединения присутствуют в определенных продуктах питания, например в сое и зеленом чае, но не в тех количествах, которые способны остановить рак.
Источник
Постоянно продолжаются клинические исследования рака поджелудочной железы. Некоторые достижения были сделаны в исследованиях, но на данный момент многие из них еще не одобрены или не введены в клиническую практику.
Ранее выявление рака поджелудочной железы
Максимально эффективно лечение рака поджелудочной железы в тех случаях, когда опухоль выявляется на ранних стадиях. Многие клинические исследования посвящены поиску и применению диагностических мероприятий для ранней диагностике рака поджелудочной железы до его распространения. Такие исследования особенно важны для людей из группы высокого риска развития рака поджелудочной железы. Пока еще неизвестна ценность методик скрининга для населения.
Генетические исследования
Работой поврежденного или дефектного гена обусловлен неконтролируемый рост клеток в раковых опухолях. Возможности коррекции или исправления поломок в генах или белках посвящены современные исследования. Для обнаружения генных мутаций, которые отвечают за развитие рака поджелудочной железы, проводятся генетические исследования. После обнаружения таких генов врачи смогут использовать их как маркер высокого риска развития опухоли у других людей.
Биологическая терапия
Для активации собственных защитных сил организма на борьбу с раком используется биологическая терапия или иммунотерапия. При этом используются препараты, являющиеся аналогами естественных веществ организма человека, которые стимулируют функции иммунной системы. Противоопухолевые вакцины являются одним из примеров иммунотерапии. Такие вакцины «учат» иммунную систему человека распознавать и уничтожать раковые клетки. Многие клинические исследования, посвященны изучению вакцин при различных типах рака.
Прицельная терапия
Единственным препаратом, который одобрен к применению при раке поджелудочной железы, является эрлотиниб. Он назначается в комбинации с гемцитабином. Изучается применение при раке поджелудочной железы и других лекарств, блокирующих рост и распространение раковых клеток. К ним относится бевацизумаб (Авастин) и цетуксимаб (Эртубикс). Они могут назначаться в виде комбинированной или монотерапии терапии. Пока учеными не отмечено увеличение коэффициентов выживаемости при раке поджелудочной железы на фоне применения данных препаратов.
Генная терапия
При генной терапии в раковые клетки вносятся особые гены, с помощью созданных специально для этого вирусов. Нормально функционирующие гены встраиваются в ядро раковой клетки. По мере ее размножения замещают дефектные генетические участки, отвечающие за рост и размножение клеток раковой опухоли.
Еще один вариант генной терапии непосредственное введение в опухоль гена TNF-alpha. Этог ген отвечает на образование белка под названием фактор некроза опухоли. При помощи радиотерапии происходит активация данного гена, и в результате этого усиливается противоопухолевая активность организма.
Химиотерапия
При распространенном раке поджелудочной железы эффективны несколько препаратов, применение которых изучается в комбинациях с гемцитабином. К таким преператам относятся новые формы паклитаксела (Таксола), увеличивающие эффективность действующего вещества. В настоящее время данные препараты изучаются в клинических исследованиях. Еще один препарат, с механизмом действия аналогичным капецитабину, является TS-1. Он состоит из тегафура, гимерацила и отерацила калия и одобрен в некоторых странах Азии, но в США широко не применяется.
Стволовые раковые клетки
Особые опухолевые клетки рака поджелудочной железы, которые могут быть частично устойчивы к стандартным методам лечения называются стволовые клетки. Проводятся исследования, посвященные поиску лекарств, влияющих на эти стволовые клетки опухоли.
Источник
Рак поджелудочной железы – относительно редко возникающее заболевание, но количество больных с этой патологией растет. Злокачественное новообразование исходит из эпителия органа.
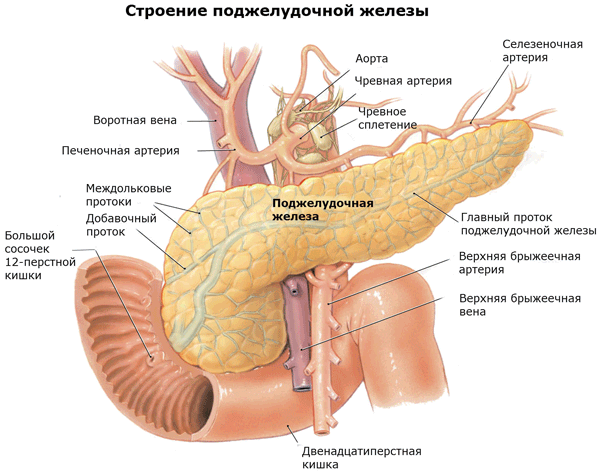
Поджелудочная железа (от латинского páncreas – панкреас) находится в брюшной полости, располагается между желудком и позвоночником. Она продуцирует целый ряд гормонов и энзимов, способствующих пищеварению и имеет два структурных элемента:
- Эндокринная часть – скопление панкреатических клеток (островки Лангерганса), вырабатывающих гормоны соматостатин, вазоактивный интестинальный пептид (ВИП), инсулин, полипептид, глюкагон.
- Экзокринная часть – клетки, которые вырабатывают ферменты (энзимы), участвующие в расщеплении жиров при пищеварении.
Условно орган делят на составные части – головка, тело и хвост. Головка с одной стороны прилегает к двенадцатиперстной кишке, рядом проходят снабжающие кишечный тракт кровеносные сосуды. Хвост находится около селезенки. Тело по всей длине прилегает к селезеночным сосудам. Анатомическая близость панкреаса и кровеносных сосудов, ее заднее расположение затрудняют диагностику и хирургические операции при заболеваниях органа.
Все опухоли берут свое начало в основном из экзокринной структуры. Полное поражение поджелудочной железы наблюдается в 20 – 25 % случаев, озлокачествление тела органа в 10 %, хвоста – около 5 %. Основная часть заболеваний приходится на головку железы – до 60 %.
Опухоли происходят из поджелудочной железы, желчевыводящих путей, двенадцатиперстной кишки, вывода протоков поджелудочной железы и желчного пузыря в двенадцатиперстную кишку.
Причины развития опухоли
На развитие рака поджелудочной железы влияет окружающая среда и образ жизни. Факторы риска появления опухоли:
- Предраковые состояния формируют болезни поджелудочной железы: кистозные поражения, аденома, хронический панкреатит, наследственный рецидивирующий панкреатит.
- Вероятность возникновения патологии становится выше с возрастом – после 55 лет.
- На развитие рака влияет курение. Онкология при табачной зависимости бывает в 2 – 3 раза чаще, чем у некурящих людей.
- Долгое течение сахарного диабета.
- Регулярное присутствие в рационе пищи, богатой жирами. Фактор риска – избыточный вес.
- Генетическая предрасположенность. Опухоль поджелудочной железы у близкого родственника повышает вероятность ее возникновения в три раза.
- Влияние некоторых химических канцерогенов: бензидин, β-нафтиламин, асбест.
Также причиной формирования патологии называют недостаток витамина Д3, малоподвижный образ жизни, злоупотребление алкоголем.
Симптомы рака поджелудочной железы
При новообразованиях поджелудочной железы нет особых клинических признаков, проявление которых ясно бы дало понять, что в клетках ткани развивается онкология. Новообразование обнаруживается с опозданием, когда процесс крайне запущен. Общие признаки патологии есть, но они схожи с другими болезнями. Также нет и маркёров (специальных знаков), которые могли бы помочь определить наличие злокачественного образования в органе на раннем этапе.
Разрастание раковых клеток вызывает отравление в организме, сдавливание (компрессию) и закупоривание. Соответственно все клинические признаки патологии являются результатом этих процессов:
- опухоль прижимает нервные стволы – человек ощущает боль;
- новообразование перекрывает панкреатический проток, селезеночную вену, желчный проток, двенадцатиперстную кишку – увеличивается давление в желчных протоках, возникает желтуха механического характера (неинфекционная), кал теряет цвет, зудит кожа, моча становится темной, печень и желчный пузырь увеличиваются в размерах;
- раковые клетки прорастают двенадцатиперстную кишку – возникает нарушение продвижения содержимого по кишечнику (непроходимость), симптомами которой является чувство распирания в подложечной области (под грудиной, между реберными дугами), рвота застойного характера, отрыжка с запахом тухлого яйца, сухость кожи;
- отравление токсинами опухоли вызывает общую слабость, потерю аппетита, снижение веса, обусловленного в том числе и расстройством пищеварения в кишечнике.
Повышение давления желчных протоков нарушает работу сердечно-сосудистой и нервной систем, печени, расстраивает обмен веществ. Снижается частота сердечных сокращений, болит голова, человек апатичен и раздражителен. Это крайне тяжелое болезненное состояние. Долгая, интенсивная желтуха нарушает функционирование печени, почек. Накопление в крови желчных кислот снижает свертываемость крови, возникает опасность кровотечения.
Общие признаки
Признаки рака поджелудочной железы присоединяются по мере развития патологического процесса и роста опухоли. Основными симптомами болезни, на которые обращает внимание заболевший, являются желтушность кожи, болевые ощущения, похудание, отсутствие аппетита, лихорадка (временное повышение температуры).
Первым симптомом разрастания злокачественных клеток в поджелудочной железе вне зависимости от места их сосредоточения является боль. Этот признак проявляется у 75 – 80 % пациентов. Источник – придавливание нервных стволов или проникновение опухоли сквозь ткани. Более редкой причиной может стать закупорка протоков или перитонит (воспалительная инфекция) в случае обострения одновременно протекающего панкреатита.
Место возникновения боли связано с локализацией опухоли:
- в правом подреберье или верхнем отделе передней стенки живота при развитии процесса в головке панкреаса;
- разлитая боль в верхнем отделе брюшной полости при диффузной (рассеянной) опухоли, но бывает локализованной или отдает в спину или под правую лопатку;
- опоясывающая боль приступами при закупорке желчного протока.
Спустя несколько недель к боли присоединяется желтушность кожных покровов. Этот признак специфичен для опухолевых процессов в головке панкреаса, наблюдается у 75 % пациентов. Формируется из-за застоя жёлчи в желчевыводящей системе, вызванного проникновением злокачественных клеток в желчный проток. Так как симптом вызван не инфекцией, такую желтуху называют механической.
Желтушность усиливается постепенно. Сначала ярко-желтые кожные покровы имеют красный оттенок, так как накапливается билирубин. Затем билирубин окисляется, и желтая кожа становится с зеленоватым оттенком.
Далее к желтухе присоединяется зуд: желчные кислоты раздражают рецепторы кожи. Состояние заболевшего ухудшается – зуд не позволяет спать, нервирует, на коже остаются следы множественных расчесов.
Человек худеет, у половины заболевших пропадает аппетит. Мясная и жирная пища вызывает отвращение. Нарастает апатичность, быстрая утомляемость, слабость. Иногда возникает чувство тошноты и рвота.
Последовательность описанных симптомов иногда меняется. Зуд может появиться до желтухи. Иногда первым признаком проявления патологии становится потеря массы тела.
Особенности клинического проявления в зависимости от местоположения опухоли
Озлокачествление головки поджелудочной железы боли не вызывает или выражена она слабо. Нарушается секреция панкреатического сока в кишечник, пациент теряет аппетит и худеет. Этот признак говорит о запущенности онкологического процесса. Нарушается нормальная работа желудка, что проявляется тошнотой, рвотой, чувством тяжести в области желудка, бывают нарушения стула – запоры, поносы.
Развитие непроходимости в начальном отделе тонкого кишечника проявляется отрыжкой, провоцирует рвоту. Далее присоединяется ряд других симптомов:
- перекрывается желчный проток, формируя желтушность кожи – первое проявление болезни;
- расстройство выброса жёлчи в начальный отдел тонкого кишечника увеличивает печень, желчный пузырь, обесцвечивает кал; беспокоит ночной кожный зуд, темнеет моча; долгое избыточное содержание жёлчи в крови, нарушение функций печени проявляются рвотой с кровью, черным полужидким стулом, носовыми кровотечениями;
- если опухоль проникает в начальный отдел тонкого кишечника, сужается просвет, изъязвляется стенка, присоединяются признаки кровотечения кишки – рвота темного цвета зернистой консистенции, рвота вчерашней пищей, черный стул, шум плеска натощак.
Прогрессирование процесса развивает скопление свободной жидкости в брюшине, кровотечение в кишечном тракте, тромбозы сосудов ног, инфаркт селезенки и легких.
Злокачественное образование в теле поджелудочной железы развивает похудение до крайнего истощения. Желтуха для этого вида новообразования не типична, проявляется только при проникновении раковых тканей в головку панкреаса или метастазировании в печень.
Боль ощущается при прорастании злокачественными клетками клетчатки, начинается под грудной клеткой, усиливается, отдает в позвоночник или разливается опоясывающе. Человек не ест, его тошнит, рвет, формируются запоры.
Проникновение новообразования в воротную вену развивает давление в ней: расширяются вены пищевода и желудка, бывают кровотечения, увеличивается печень, селезенка. Возможен тромбоз воротной вены.
Злокачественные опухоли хвоста поджелудочной железы проявляются признаками, характерными для рака в теле панкреаса. Но боль ощущается под левым ребром, в зоне под грудной клеткой, отдает в позвоночник.
Первоначальным симптомом рака поджелудочной железы бывает сахарный диабет. Должно насторожить появление этой патологии в зрелом возрасте (в 50 – 60 лет), если ее нет в истории семьи.
Классификация злокачественных опухолей
Злокачественные опухоли поджелудочной железы разнообразны. Различаются по виду, анатомическому началу развития, по происхождению: из клеток, продуцирующих гормоны, из железистой ткани, из желчных протоков.
Исходя из структуры опухолевой клетки рак поджелудочной железы имеет следующие формы:
- внутрипротоковая аденокарцинома – доминирующая структурная форма патологии – железистоплоскоклеточная карцинома, недифференцированная (анапластическая) карцинома, муцинозная некистозная карцинома, перстневидноклеточная карцинома, смешаная протоковая эндокринная карцинома;
- ацинарноклеточный рак;
- гигантоклеточная опухоль;
- муцинозная цистаденокарцинома;
- внутрипротоковая папиллярно-муцинозная карцинома;
- панкреатобластома;
- серозная цистаденокарцинома;
- солидная псевдопапиллярная карцинома;
- смешанные карциномы.
Железистый тип опухоли (аденокарциномы) встречается чаще всего. Берет начало в головке органа, происходит из желчных протоков. Наиболее частые структурные (гистологические) формы онкологии поджелудочной железы и особенности их проявления можно увидеть в Таблице 1.
Таблица 1
| Тип опухоли | Особенности течения |
| Протоковая аденокарцинома | Абсолютно преобладает, составляя 95 % новообразований среди экзокринных опухолей. Ей свойственно конкретное агрессивное течение по определенному алгоритму:
|
| Остеокластоподобная гигантоклеточная опухоль | Редкая опухоль. Болеют люди в возрасте 60 –70 лет. Может сочетаться с муцинозной цистаденомой или цистаденокарциномой, а также с протоковой аденокарциномой. Выглядит как опухолевые узлы диаметром до 7 см, имеет четкие контуры. Микроскопически клетки представлены недифференцированным раком – атипичными клетками, когда нельзя определить, какая ткань была источником опухоли. |
| Серозная цистаденокарцинома | Клетки вырабатывают серозную жидкость. В опухолевых клетках скапливается большое количество гранул гликогена – полисахарида, образованного остатками глюкозы. Новообразование может разрастаться крупно, более 10 см. Характерно прорастание в прилежащие ткани и формирование метастазов. |
| Муцинозная цистаденокарцинома | Чаще проявляется у женщин, располагается в хвосте и теле органа. Злокачественные клетки продуцируют слизистый секрет (муцин) и плотную соединительную ткань – строму. |
| Внутрипротоковый папиллярно-муцинозный инвазивный рак | Кистозная опухоль с высоким злокачественным потенциалом. Поражает панкреатический проток или его ветви. Характеризуется сегментарным или рассеянным расширением протоковой системы панкреаса, в которой идет разрастание клеток, вырабатывающих муцин. На поверхности эпителия образуются сосочки, которые могут быть микроскопической формы или формировать большие узловые массы. |
| Ацинарно-клеточная карцинома | В новообразовании обнаруживаются ферменты железы – амилаза, липаза, трипсин, белки цитокератины. Среди опухолевых клеток встречаются эндокринные клетки, панкреатические гормоны. |
| Панкреатобластома | Опухоль практически не встречается у взрослых, характерна для детей до 15 лет. При хирургическом удалении онкологический прогноз более-менее благоприятный. |
Новообразования в поджелудочной железе чаще всего обнаруживается на позднем этапе. Поэтому нередко в медицинской практике применяется следующая классификация:
- Операбельная опухоль поджелудочной железы. Новообразование затронуло только железу или распространилось, но не задело жизненно важные вены и артерии. Нет вторичных очагов в отдаленных органах. На этой стадии процент обнаружения патологии низкий – в 10 – 15 % случаев.
- Местно-распространенная опухоль поджелудочной железы. Озлокачествление распространилось в прилежащие ткани и органы, но ограничено. Удалить образование уже нельзя, так как оно проросло в кровеносные сосуды, проходящие рядом, в соседние органы. Вторичных очагов опухоли (метастазов) нет. Местно-распространенная опухоль выявляется в 35 – 40 % случаев.
- Метастазирующая опухоль поджелудочной железы. Злокачественные клетки расширились за пределы зоны органа. Есть метастазы. Такая распространенность обнаруживается в половине наблюдений.
Довольно часто в панкреас метастазируют прилежание органы – вторичные опухоли. Первичный очаг «зреет» в почках, толстой кишке, в лёгких.
Диагностирование заболевания
План обследования рака поджелудочной железы включает в себя следующие инструменты:
- Компьютерная томография. Дает четкие снимки железы. Помогает решить вопрос о возможности провести операцию, так как достоверно определяет расположение опухоли по отношению к соседним тканям и органам, близость прилегания ее к кровеносным сосудам. Метод дает возможность увидеть неровность и расплывчатость контуров органа, объем железы, ее разнородность, отдаленность метастазов. Также компьютерная томография в 90 % случаев определяет непрямой признак озлокачествления панкреаса – расширение желчных протоков печени при механической желтухе.
- Ультразвуковое исследование (УЗИ). Выявляет возрастание объема органа, расширение протоков, расплывчатость контуров.
- Лапароскопия. Подтверждает сформированность механической желтухи: растянутый, напряженный желчный пузырь, зеленовато-желтая нижняя часть печени, концентрация свободной жидкости в брюшине.
- Фиброгастродуоденоскопия (ФГДС). Определяет симптомы придавливания опухолью начального отдела тонкого кишечника и желудка. Если злокачественные клетки проросли эти органы, есть возможность увидеть их и взять биоматериал для биопсии.
- Рентгеноскопия (графия). Показывает деформацию двенадцатиперстной кишки и желудка вследствие сдавления или прорастания злокачественного образования.
Также используются другие инструменты и лабораторные анализы.
Лечение рака поджелудочной железы
Лечить рак поджелудочной железы очень сложно. Уже на момент первичной диагностики при терапии большинства пациентов могут быть использованы только паллиативные методы, целью которых является создание для больного возможностей лучшего качества жизни. Особенно опасны онкологические процессы в теле и хвосте поджелудочной железы, так как опухоль не перекрывает желчные каналы, поэтому нет проявлений желтухи. Соответственно лечение начинается поздно.
Основным считается хирургический метод лечения болезни. Но большому количеству пациентов операцию делать не представляется возможным вследствие запущенности онкологии или тяжести общего состояния. Хирургическое лечение рака поджелудочной железы выполняется только у 5 – 15% пациентов. Возможность сделать операцию зависит от места расположения опухоли и степени распространенности процесса.
Сама операция технически сложная:
- В отличие от других органов брюшной полости железа не имеет оболочки. Это затрудняет ее присоединение к кишечнику в ходе операции.
- Близко к органу прилегает множество кровеносных сосудов.
Хирургическое вмешательство очень сильно ослабляет больного.
Метастазы, распространяющиеся через кровь, при раке поджелудочной железы носят каскадный характер – одни очаги являются источником других, более отдаленных. Колонии раковых клеток изначально попадают по воротной вене в печень, затем в легкие и далее по артериальному руслу в другие органы.
Проводится лучевая и химическая терапия. Часто это делается перед операцией с целью сокращения размеров опухоли. Раковые клетки поджелудочной железы устойчивы к воздействию химическими препаратами и радиационному облучению, так как они слабо снабжены кровеносными сосудами и окружены плотной соединительной тканью. Активный компонент химических препаратов до них доходит с трудом. Увеличивать дозировку лекарств и интенсивность режимов облучения малоприемлемо – повышается риск развития побочных эффектов. Помимо этого, опухоль поджелудочной железы способна формировать сопротивляемость к химиотерапевтическим агентам.
Терапевтическая помощь направляется на устранение желтухи, непроходимости тонкого кишечника, двенадцатиперстной кишки и общего желчного протока, уменьшение выраженности болей, лечении сахарного диабета и других побочных эффектов.
Источник


