Отмирают клетки в поджелудочной железе
Некроз поджелудочной железы – одно из наиболее опасных заболеваний брюшной полости, в основе которого — травмирование соединительной ткани и стенок сосудов. Первопричина заболевания – тяжелый панкреатит, который при несвоевременной диагностике и негативных вспомогательных факторах приобретает тяжелые формы, что в свою очередь приводит к негативным последствиям. Начинает проявляться жировой панкреонекроз, процесс, когда клетки поджелудочной железы прекращают свою жизнедеятельность.
Спровоцировать заболевание могут многие факторы. Неумеренное употребление лекарственных препаратов, алкоголя и жирной пищи способствуют закупориванию проток поджелудочной железы, которое происходит за счет преждевременной активации собственных ферментов, вынуждая орган самостоятельно переваривать себя.
Переваренные участки некротизируются (отмирают), это помогает некрозу распространяться на прилегающие органы. Стенки кишечника, которые находятся в тесном контакте с поджелудочной, воспаляются. Образующаяся рыхлость тканей помогает болезнетворным бактериям без труда преодолевать преграды и заражать все органы вокруг.
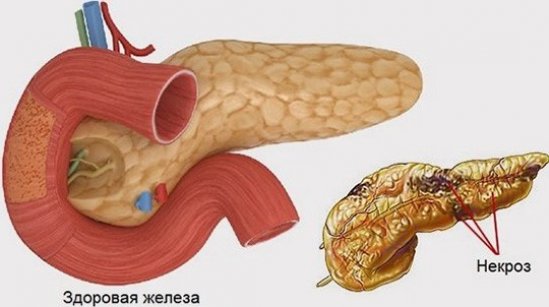
Водно-солевой баланс организма нарушается, происходит заражение крови, которая начинает свертываться в разных местах, провоцируя кровотечения. Одновременно выходят из строя остальные органы желудочно-кишечного тракта. В результате чего появляется полиорганная недостаточность.
Прогноз на успешное выздоровление зависит исключительно от своевременного диагностирования.
Шансы на полное выздоровление небольшие и составляют от 30 до 60%. Во время повреждения соединительнойткани, процесс выходит за пределы органа и становится почти необратимым. Если некроз диагностировать несвоевременно, шансы больного равны нулю.
Причины заболевания
Чтобы добиться максимального эффекта, нужно выявить первопричину болезни. Статистика утверждает, что почти 70% пациентов с диагнозом некроз злоупотребляли спиртным. Оставшиеся проценты приходятся на больных страдающих желчекаменной болезнью и рядом причин, среди которых:
- Калькулезный холецистит;
- Инфекционные заболевания;
- Язвенная болезнь;
- Переедание;
- Регулярное употребление жирной пищи;
- Инфекционные заболевания;
- Операции на брюшной полости и ее травмы.
 Причины некроза поджелудочной железы у каждого пациента индивидуальны. Способствовать развитию некроза может назначение неправильных препаратов и их длительное применение. Развитие болезни может протекать медленно, ничем не проявляясь, или прогрессировать с огромной скоростью. Все зависит от типа распространения заболевания и вида патологического процесса. Его, в свою очередь разделяют на:
Причины некроза поджелудочной железы у каждого пациента индивидуальны. Способствовать развитию некроза может назначение неправильных препаратов и их длительное применение. Развитие болезни может протекать медленно, ничем не проявляясь, или прогрессировать с огромной скоростью. Все зависит от типа распространения заболевания и вида патологического процесса. Его, в свою очередь разделяют на:
- Отечный;
- Гемостатический;
- Деструктивный;
- Геморрагический.
При отечной форме протекания болезни, шансы больного на выздоровления увеличиваются. Это наиболее благоприятный паталогический тип, при котором перенхима органа отекает, за счет чего происходит нарушения микроцеркуляции с увеличением давления на нее. При грамотно подобранном и своевременном лечении, шансы пациента на выздоровление очень высоки.
Симптомами некроза могут быть как индивидуальные особенности организма, так и какой-либо патологический процесс организма. Боль в левом подреберье, отдающая порой выше, в грудную клетку или зону плеча — один из основных симптомов. Иногда пациенту трудно описать локацию боли, так называемую боль опоясывающую.

Чтобы отличить некроз от сердечного приступа, которые имеют схожую природу болевых ощущений, нужно иметь представление о главном отличии: если в положении сидя подтянуть колени к области живота, боль при панкреонекрозе становиться слабо выраженной или вовсе сходит на нет.
Основные признаки
- Боль. Сила болевого синдрома зависит от степени тяжести и течения болезни, поэтому не всегда ярко выражена. Нестерпимые и изнуряющие боли встречаются почти у 90% больных, некоторые из них сопровождаются внезапной сердечно-сосудистой недостаточностью (коллапсом), иногда со смертельным исходом. Остальная же часть пациентов отмечают у себя боли умеренного характера.
- Рвотные позывы или рвота, которая не имеет отношения к приемам пищи и необлегчают самочувствие пациента. В связи с разрушением кровеносных сосудов, всвоем составе рвотная масса имеет кровь в виде сгустков с примесью желчи. Изнуряющая рвота способствует обезвоживанию организма, происходит снижение диуреза, которое влечет за собой отсутствие мочеиспускания и сильную жажду.
- Метеоризм. Процессы брожения в кишечнике способствуют повышенному газообразованию. Это приводит к задержке газов и влечет сильное вздутие живота, провоцируя запоры за счет ослабления перистальтики.
- Интоксикация. В период прогрессирующего развития некроза, токсины бактерийприводят к интоксикации организма. Ко всем вышеописанным симптома присоединяется сильная слабость, снижение давления. У больного появляется одышка и учащается сердцебиение. Под действием большого количества токсинов, возможно возникновение энцефалопатии, которая помимо дезориентации больного может привести к развитию комы.
- Бледность кожных покровов (гиперемия). На запущенной стадии болезни, после сильной интоксикации организма, кожа больного становятся желтого цвета с землистым оттенком. В следствии внутренних кровоизлияний, по обе стороны живота и спины, а иногда и в области пупка, появляются синие пятна.
- Гнойные осложнения – достаточно запущенная стадия некроза. В силу воспаления и интоксикации поджелудочная сильно увеличивается в своих объемах, это приводит к образованию гнойного инфильтрата, развитию токсического гепатита и неутешительных прогнозах.
 Осложнения некроза:
Осложнения некроза:
- Ферментная недостаточность;
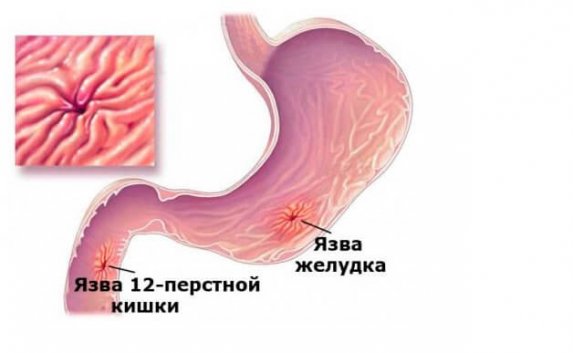
- Язва желудка и абсцесс;
- Желудочные кровотечения;
- Перитонит и свищи;
- Тромбоз мезентериальных вен.
Диагностика
При своевременном обращении за медицинской помощью, при малейших подозрениях или симптомах, некроз можно диагностировать на его ранней стадии и давать утешительные прогнозы. Острый панкреатит в начале заболевания успешно поддается медикаментозному лечению и не требует оперативного вмешательства.
Диагноз устанавливается при обращении больного, на основании его жалоб и проведении соответствующего обследования. При постановке диагноза используют два вида обследования:
Лабораторное обследование заключается в расширенном анализе крови.
- при наличии заболевания, повышается зернистость нейтрофилов и лейкоцитов, растет количество СОЭ;
- подымается уровень сахара в крови;
- вследствие обезвоживания организма повышается гематокрит, эластаз и трипсин;
- признаком воспаления железы является рост печеночных ферментов.
Второй этап диагностирования некроза – инструментальный. Сюда относят
- Диагностическую лапароскопию;
- Магнитно-резонансную томографию;
- Пункцию жидкостных образований;
- Ангиоргафию сосудов железы;
- УЗИ помогает определить неравномерность структуры данного органа, наличие либо отсутствие в брюшной полости жидкости и камней в желчных путях, кисты и абсцессы с характерным местом локализации.
- Компьютерная томография выявляет очаги некроза, наличие воспаления клетчатки, размеры самой железы.
Лечение заболевания и прогноз
В зависимости от паталогических процессов и изменений в органе, которые были выявлены одним из методов диагностики, может быть назначено медикаментозное или же хирургическое лечение.
При медикаментозном лечении помимо антибактериальных, антиферментных и иммуностимулирующих препаратов, больному подбирают индивидуальную диету и схему питания.
Поскольку диагностировать острый некроз возможно на ранней стадии, хирургические методы в начале развития болезни неоправданы. На начальном этапе практически невозможно определить и выявить часть железы, которая пострадала от паталогических процессов.
Оперативное вмешательство проводится методом лапароскопии или лапаротомии. Недостатки этих методов в послеоперационных осложнениях и отсутствии полной гарантии.
Прогнозы при некрозе давать очень трудно. Поскольку смертность при данном диагнозе имеет очень высокий показатель, и даже в условиях своевременной диагностики достигает 70%. Однако шансы на выздоровление достаточно велики. Благоприятный исход зависит прежде всего от своевременного обращения к врачу, а также степени тяжести заболевания и возраста пациента. Если некрозом повреждена большая часть поджелудочной железы, летальный исход практически неизбежен.
Источник
Панкреонекроз: специфика заболевания, пути лечения

Панкреонекроз — отмирание клеток поджелудочной железы
Панкреонекроз – это наиболее тяжёлое заболевания среди большинства недугов брюшной полости.
Причиной его появления служит панкреатит, то есть воспалительный процесс поджелудочной железы.
Вследствие болезни нарушению подлежат защитные механизмы.
Поджелудочная железа переваривает саму себя, что провоцирует омертвение её частиц.
Опасность в том, что большое количество людей не придают значения появившемся болям и ошибочно думают, что это симптомы банального отравления. Но подобные действия опасны.
В случае игнорирования недуга появляется гнойный очаг, то есть мёртвые клетки, которые приведут к абсцессу поджелудочной железы.
Данная болезнь очень серьёзна и может вызвать ряд негативных последствий. Очень важно выявить болезнь на ранних стадиях, что значительно ускорит процесс выздоровления.
В этой рубрике вы сможете найти для себя всю необходимую информацию о заболевании, которая поможет:
- понять суть недуга
- выявить симптомы панкреонекроза
- понять оптимальные методы лечения болезни
Характерные симптомы заболевания
Панкреонекроз предполагает ряд признаков, которым нужно уделить особое внимание, так как они являются главным сигналом для обращения к врачу. Главный признак – это появление болевых ощущений в области брюшной полости.
Как правило, страдает левая сторона, бывают случаи, когда боль может отдавать в область поясницы или в левую руку. Также характерна повышенная температура тела, появление тошноты и рвотных позывов.
Игнорирования лечения может спровоцировать серьёзные осложнения. Как пример:
- появляется отравление всего организма
- большая вероятность образования кисты
- панкреатит перейдёт в хроническую форму
- внутрибрюшное кровотечение
Симптомы панкреонекроза предполагают наличие гнойного осложнения через пару недель возникновения недуга. Также характерно появление озноба, повышенной потливости, лихорадочного состояния.

Панкреонекроз с формированием острых скоплений жидкости
Зачастую во время недуга свойственно возникновение почечной дисфункции, а в более сложных случаях появление почечной недостаточности.
Дыхательная недостаточность также не исключена. Она характеризуется одышкой.
Болезнь вызывает нарушение нервной системы. Заболевший становится возбудим, беспокоен, неадекватен. В самом крайнем случае человек может впасть в кому.
Зачастую обращение к врачу происходит на стадии токсемии. Пациентам характерна жёлтая и сухая кожа, одышка, тахикардия.
Все перечисленные симптомы более чем значительны. Они, без сомнений, должны вызвать у вас опасения и спровоцировать поход к специалисту.
Лечение панкреонекроза
Лечение данного заболевания напрямую зависит от того, на каком этапе находится недуг. На первых этапах главной задачей врачей является уменьшение боли. Прежде всего, нужно восстановить водно – электролитный баланс.
Его нарушение является причиной рвотных позывов. Для того чтобы спасти обезвоженный организм нужно поставить капельницы с раствором для инфузии, с добавлением хлорида калия.
Связи с тем, что во время недуга отмирают частицы поджелудочной железы, у пациентов появляется нарушенное кровообращение. В таких случаях необходимо:
- капельницу из плазмы
- декстран и пантексофиллин для того чтобы корректировать микроциркуляцию
- ряд мочегонных препаратов
Известен факт, что во время подобных заболеваний поджелудочная железа самоуничтожается. Чтобы остановить губительный процесс необходимо принимать ингибиторы протеолитических ферментов. Для усиления эффекта назначают так же :
- соблюдение постельного режима
- строгую диету, пациенты должны голодать несколько дней
- прикладывание люда на область живота для снижения температуры
- промывка желудка с помощью холодной воды
Во время отмирания частиц поджелудочной железы может появиться инфекция. Но проблема заключается в том, что данное заболевание подлежит срочному лечению.
Врач не может ждать результатов, которые смогут подтвердить факт наличия бактерий. Именно поэтому в любом случае назначаются антибиотики, в противном случае можно получить летальный исход.
В каких случаях нужно хирургическое вмешательство
Если форма недуга инфицированная, то операция является необходимостью, без неё пациент не выживет. Если болезнь стерильна, то врачам необходимо оценить общее состояния больного для принятия решения делать операцию. Причинами может послужить:
- проведение интенсивной терапии не дало улучшений, болезнь продолжает прогрессировать
- есть вероятность того, что частица желудка является инфицированной
- патологии распространились на другие органы организма

Панкреонекроз. Удаление секвестра
Зачастую врачи стараются избегать проведения операций, если нет на то действительно весомых причин.
Суть в том, что операции открытого типа имеют большие риски.
Во время вскрытий брюшной полости есть большой процент появления кровотечений.
Немедленно проводить хирургическое вмешательство нужно в таких случаях:
- недуг инфицирован
- наличие абсцесса поджелудочной железы
- инфицирование ложной кисты
- воспаления в области брюшной полости
- гнойники в области живота
После проведения операций необходима дополнительная забота об организме. Она включает в себя специальные диеты, регулярные обследования, наблюдения у специалистов.
Некроз поджелудочной железы: прогноз и лечебная тактика

То, что нежелательно кушать жирное, острое и соленое является общеизвестным фактом. Но, к сожалению, только… →
Источник
Панкреонекроз поджелудочной железы является весьма серьезным заболеванием, которое сопровождается постепенным отмиранием тканей органа. Нередко при этом клетки уничтожаются собственными ферментами поджелудочной железы. Стоит отметить, что смертность среди пациентов с таким диагнозом очень высока и составляет от 40 до 60%.
Панкреонекроз поджелудочной железы и его причины
Некроз участков органа может начаться по совершенно разным причинам:
- Доказано, что примерно у 30% пациентов с таким диагнозом ранее была выявлена желчнокаменная болезнь.
- Нередко причиной являются инфекционные болезни вирусного или бактериального происхождения.
- Иногда некроз наступает после операции на органах брюшной полости или же в результате многочисленных эндоскопических процедур.
- К такому же результату может привести тяжелая травма брюшной полости.
- Кроме того, к причинам можно отнести язвенные процессы в желудке и двенадцатиперстной кишке.
- Нередко болезнь развивается у людей, злоупотребляющих спиртными напитками.
- Гораздо реже заболевание является результатом длительного злоупотребления жирной и жареной пищей.
Панкреонекроз: симптомы болезни
Заболевание развивается медленно, поэтому очень важно вовремя обратить внимание на симптомы и обратиться за помощью к специалисту. Ведь чем скорее будет начато лечение, тем больше шансов на положительный исход. Так каковы же основные признаки болезни?
- Безусловно, первым симптомом является боль в зоне левого подреберья. Иногда болезненные спазмы могут отдавать в руку, плечо или маскироваться под признаки сердечных болезней. Но болезненность не проходит — иногда дискомфорт может уменьшаться, но полностью не исчезает никогда.
- При дальнейшем развитии болезни появляется постоянная рвота, которая, увы, не приносит больному никакого облегчения.
- К симптомам можно отнести и покраснение кожи лица.
- Панкреонекроз поджелудочной железы сопровождается выбросом большого количества эластазы, которая разрушает мелкие кровеносные сосуды и приводит к кровотечениям в пищеварительном тракте.
- Нередко у больных появляются характерные пятна фиолетового или синего цвета. Расположены они на ягодицах, боковых стенках живота, а также вокруг пупка.
Панкреонекроз поджелудочной железы: диагностика и лечение

Для того чтобы подтвердить диагноз, врачу нужно получить результаты анализов крови, мочи и кала. Кроме того, с помощью ультразвукового исследования можно увидеть наличие отека поджелудочной железы. Тем не менее, наиболее информативным методом является компьютерная томография. Что же касается лечения, то оно зависит от стадии развития болезни. На ранних этапах возможна консервативная терапия — пациенту назначают препараты, которые уничтожают инфекцию, выводят из организма токсины, нейтрализуют активность ферментов и т. д. В более тяжелых случаях требуется операция, во время которой врач удалит отмершие ткани органа.
Панкреонекроз: последствия болезни
Даже после успешно проведенного лечения пациенты с подобным диагнозом не застрахованы от развития осложнений. Например, нередко у больных развивается сахарных диабет, хронических панкреатит и прочие заболевания. Иногда наблюдается появление кровотечений. А в результате сильной интоксикации страдают и другие системы организма. Стоит напомнить и о высоком проценте смертности среди пациентов.
Источник
Панкреонекроз – острое заболевание поджелудочной железы, возникающее на фоне повреждения клеток органа, избыточной секреции сока и нарушения его оттока. Патология обусловлена рядом факторов и характеризуется некрозом тканей.
При несвоевременном обращении к врачу исход заболевания – летальный, чтобы выжить — необходима экстренная госпитализация и помощь специалистов.

Панкреонекроз — осложнение, угрожающее смертью пациента, и требующее экстренной помощи
Основные причины недуга и факторы риска
Отмирание клеток поджелудочной железы является следствием воспалительного процесса в сочетании с инфекцией, перитонитом и воздействием на орган вырабатываемых ферментов. К основным факторам риска относят:
- вирусные заболевания (краснуха, гепатит);
- хронический холецистит;
- злоупотребление алкогольными напитками и жирной пищей;
- курение;
- язву желудка и двенадцатиперстной кишки;
- пищевые отравления;
- травмы брюшной полости и последствия неудачных хирургических вмешательств;
- действие медикаментозных препаратов.

Излишний прием медикаментов может привести к панкреонекрозу
Заболевание развивается стремительно, сопровождается отеком органа с последующей некротизацией (отмиранием) тканей и присоединением инфекции. В случае несвоевременного обращения за медицинской помощью шансы выжить при панкреонекрозе стремятся к нулю, поэтому важно знать основные симптомы недуга и не затягивать визит к специалисту!
Классификация панкреонекроза и характерная симптоматика
В зависимости от локализации воспалительного процесса и масштаба распространенности различают три вида панкреонекроза: очаговый, субтотальный и тотальный.
При очаговом и субтотальном поражении формируются мелкие и средние участки некроза тканей поджелудочной железы, при тотальных изменениях железа погибает полностью и в 100% случаев наступает неблагоприятный исход.
Исходя из особенностей протекания воспалительного процесса, выделяют стерильный и инфицированный панкреонекроз.

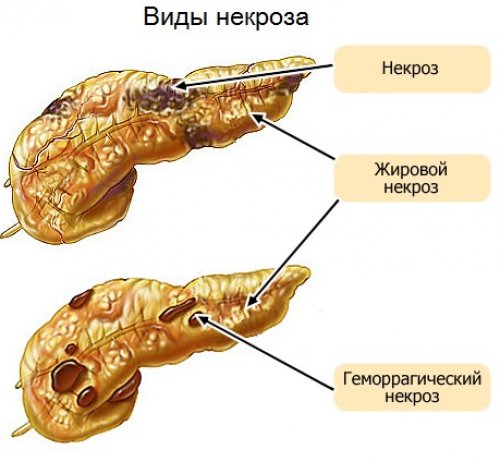
Геморрагический — один из самых опасных видов панкреонекроза
Стерильный панкреонекроз
Он классифицируется на три подвида:
- Геморрагический панкреонекроз, прогрессирующий вследствие активности протеолитических ферментов, воздействующих на белковые структуры. Характеризуется стремительным развитием и тотальным поражением тканей органа с образованием гнойного экссудата, что грозит перитонитом. Для предотвращения инфекционно-токсического шока ситуация требует немедленного хирургического вмешательства. В противном случае геморрагический панкреонекроз поджелудочной железы приводит к летальному исходу.
- Жировой, с активизацией ферментов липолитической группы, характеризуется медленным прогрессированием. При правильно подобранном лечении исход заболевания благоприятный.
- Абортивный, при котором наблюдается отек паренхимы поджелудочной железы, нарушение микроциркуляции и поражение жировой ткани. Эта форма недуга успешно лечится медикаментозно.

При геморрагическом панкреонекрозе не обойтись без срочной операции
Инфицированный панкреонекроз
Является деструктивной патологией, исход в 40% случаев – летальный. Присоединившаяся инфекция приводит к осложнениям: абсцессу, гнойному перитониту, флегмоне забрюшинного пространства.
Процесс классифицируется по скорости развития и бывает молниеносный, острый и вялотекущий. Для предотвращения грозных осложнений не стоит игнорировать характерную симптоматику:
- резкое снижение артериального давления и тахикардию;
- вздутие живота, метеоризм;
- тошноту и обильную рвоту;
- диарею или запор;
- сухость во рту и жажду;
- интенсивную боль опоясывающего характера в левой части эпигастральной области.

Резкое падение артериального давления, слабость и учащение пульса могут быть симптомами панкреонекроза
Механизм развития заболевания
По статистике, основной причиной панкреонекроза является переедание и неконтролируемое употребление алкоголя, что вызывает повышенную секрецию пищеварительных ферментов. Чрезмерная нагрузка протоков поджелудочной железы способствует застою жидкости и образованию отека, который приводит к закупорке выводящих протоков.
На этом фоне происходит спазмирование сфинктера Одди, становится невозможным поступление желчи и панкреатического секрета в двенадцатиперстную кишку. Ферментированный сок начинает переваривать ткани поджелудочной железы, вызывая интоксикацию организма.
Шансы выжить имеют больные, своевременно обратившиеся за помощью – заболевание носит стремительно прогрессирующее течение, исход которого чаще всего неблагоприятный!

Панкреонекроз может развиться вследствие употребления жирной пищи и алкоголя
Диагностика патологии
Решающим фактором, позволяющим избежать смерти от панкреонекроза, является своевременное обращение к врачу, правильная диагностика и системное лечение. Полное обследование позволяет определить степень тяжести, форму заболевания и включает в себя следующие мероприятия:
- осмотр специалиста и сбор анамнеза;
- биохимические анализы крови;
- исследование мочи и кала;
- УЗИ, МРТ или КТ;
- рентгеноскопию;
- эндоскопическое исследование.
Современная аппаратная диагностика позволяет безошибочно определять состояние тканей поджелудочной железы и выявлять причины развития недуга, что предупреждает грозные осложнения и дает возможность выжить большинству пациентов.

В качестве дополнительной диагностики врач может назначить фиброгастродуоденоскопию
Лечение панкреонекроза
Системный подход к лечению определяет благополучный исход заболевания и повышает шансы на выздоровление. Благодаря внедрению инновационных медицинских технологий и лекарственных средств, смерть от острого панкреонекроза – достаточно редкий прецедент. Лечебные мероприятия направлены на купирование болей, исключение повторных приступов, нормализацию функций поджелудочной железы.
Важно помнить, что лечение панкреонекроза и хронического панкреатита – длительный процесс, успешный исход которого зависит не только от врачей, но и от пациента. Речь идет о правильном питании, отказе от курения и алкоголя, повышении двигательной активности.
При остром болевом синдроме вводятся обезболивающие и спазмолитические медикаментозные средства. После установления причины патологии пациенту назначается полное голодание и консервативное лечение:
- введение препаратов, снижающих секрецию желудочного сока;
- парентеральное питание растворами аминокислот, глюкозы и жировыми эмульсиями;

При тяжелой интоксикации применяют высокотехнологичные методы дезинтоксикации, например, гемосорбцию — полную очистку крови от токсинов
- вливание дегидратационных растворов для восполнения дефицита жидкости;
- внутривенную терапию;
- при выраженной интоксикации показана гемосорбация;
- лечение антибиотиками и гормоном соматостатином.
В случае обнаружения конкрементов в желчном пузыре или обширной некротизации тканей поджелудочной железы применяются хирургические методы.
Об одном из новейших методов оперативного вмешательства при панкреонекрозе можно узнать в видеоролике:
Источник