Панкреатический полипептид поджелудочной железы
Соматостатин
д-Клетки (или D-клетки) — клетки, вырабатывающие гормон соматостатин; они обнаруживаются в желудке, кишечнике, а также в островках Лангерганса поджелудочной железы.
Соматостатин — гормон дельта-клеток островков Лангерганса поджелудочной железы, а также один из гормонов гипоталамуса. По химическому строению является пептидным гормоном [34].
Структура. Соматостатин существует в двух биологически активных формах, происходящих от одного предшественника и различающихся длиной N-конца: SST-14 (14 аминокислот: AGCKNFFWKTFTSC, между остатками цистеина дисульфидная связь) и SST-28 (28 аминокислот). Помимо соматостатинов, близкородственные пептиды кортистатин (PCKNFFWKTFSSCK), триттен (13 N-конечных аминокислот SST-28) и уротензин II (ETPDCFWKYCV) также принимают участие в регуляции соматостатинэргической системы.
Функция. Соматостатин подавляет секрецию гипоталамусом соматотропин-рилизинг-гормона и секрецию передней долей гипофиза соматотропного гормона и тиреотропного гормона.
Кроме того, он подавляет также секрецию различных гормонально активных пептидов и серотонина, продуцируемых в желудке, кишечнике, печени и поджелудочной железе. В частности, он понижает секрецию инсулина, глюкагона, гастрина, холецистокинина, вазоактивного интестинального пептида, инсулиноподобного фактора роста-1.
Функцию соматостатина опосредуют по меньшей мере 6 различных подтипов рецепторов (sst1, sst2A, sst2B, sst3, sst4, sst5), относящихся к семейству G-белок-сопряжённых рецепторов с 7 трансмембранными доменами. Эти рецепторы, за исключением sst2, кодируются разными генами, в то время как sst2A и sst2B являются сплайсинг-вариантами одного и того же гена. Соматостатиновые рецепторы подразделяются на две группы — SRIF1 (sst2, sst3, sst5) и SRIF2 (sst1, sst4) — на основании связывания с классическими октапептидными и гексапептидными аналогами соматостатина (октреотид, лантреотид, сеглитид, вапреотид): с ними легко связываются SRIF1-, но не SRIF2-рецепторы. Гормонпродуцирующая опухоль из дельта-клеток называется соматостатинома [32].
Вазоактивный интестинальный пептид (ВИП)
Кроме D-клеток в островках присутствуют в небольшом количестве D1-клетки, выделяющие вазоактивный интестинальный полипептид; их гранулы имеют малые размеры, обладают значительной плотностью, содержат узкий светлый ободок и проявляют аргирофильные свойства.
Вазоактивный интестинальный пептид (называемый также вазоактивный интестинальный полипептид; общепринятые аббревиатуры ВИП и VIP) — нейропептидный гормон, обнаруживаемый во многих органах, включая кишечник, головной и спинной мозг, поджелудочную железу [37].
Структура. Состоит из 28 аминокислотных остатков, расположенных в следующей последовательности: H-His-Ser-Asp-Ala-Val-Phe-Thr-A»p-A»ii-Tyr-Thr-Arg-Leu-Arg-Lys-GIn-Met-Ala-Val-Lys-Lys-Tyr-Lcu-Asn-Scr-lle-Leu-Asn-NH2.
По структуре гомологичен секретину и ещё ряду пептидных гормонов (гипофизарный-активирующий пептид (PACAP), глюкозозависимый инсулинотропный полипептид (ГИП), глюкагон, глюкагоноподобный пептид-1, кальцитонин, кальцитонин ген-связанный пептид, парат-гормон, корикотропин-рилизинг фактор, рилизинг-фактор гормона роста и другим). Поэтому ВИП, вместе с перечисленными гормонами, часто относят к семейству секретина [31].
Функции. Вазоактивный интестинальный пептид, в отличие от других пептидных гормонов из семейства секретина, является исключительно нейромедиатором. Уровень ВИП в плазме крови очень мал и не изменяется после приёма пищи. Период полураспада ВИП в кровотоке 1 минута.
ВИП обладает сильным стимулирующим действием на кровоток в стенке кишки, а также на гладкую мускулатуру кишечника. Является ингибитором, угнетающим секрецию соляной кислоты париетальными клетками слизистой оболочки желудка. ВИП также является стимулятором продукции пепсиногена главными клетками желудка.
В результате гиперплазии клеток, вырабатывающих вазоактивный интестинальный пептид, в поджелудочной железе может развивается опухоль, называемая випомой (синдром Вернера-Моррисона). Частота заболеваемости випомой очень мала (1 случай в год на 10 млн. человек) или 2 % от всех эндокринных опухолей желудочно-кишечного тракта. В половине случаев опухоль злокачественная. Прогноз чаще неблагоприятный.
Панкреатический полипептид (ПП)
Панкреатический полипептид — полипептид, секретируемый PP-клетками островков Лангерганса поджелудочной железы. Состоит из 36 аминокислотных остатков и имеет молекулярную массу 4200 Да.
PP-клетки (ПП-клетки) — клетки островков поджелудочной железы, продуцирующие панкреатический полипептид. Локализуются по перифирии островков, однако нередко встречаются и вне островков — преимущественно в области головки железы. Клетки имеют полигональную форму и содержат мелкие (не более 140 нм) гранулы [25].
Панкреатический полипептид по своему действию является антагонистом холецистокинина. Подавляет секрецию поджелудочной железы и стимулирует секрецию желудочного сока.В сыворотке крови практически здоровых людей натощак содержание панкреатического полипептида составляют около 80 пг/мл [32].
Таким образом, эндокринная часть поджелудочной железы представлена островками Лангерганса, которые в свою очередь состоят из А-, В- и D-клеток. А-клетки составляют 25% клеточного состава островков и являются местом образования глюкагона; В-клетки, которые служат местом синтеза и депонирования инсулина, — 60%; D-клетки синтезируют соматостатин. Обнаружен еще ряд клеток островков, которые предположительно могут продуцировать вазоактивный интестинальный полипептид (ВИП), гастроинтестинальный полипептид (ГИП) и панкреатический полипептид (ПП).
Источник
Гормонами называются вещества, синтезируемые крупными эндокринными железами и особыми железистыми клетками во внутренних органах. Их роль для организма заключается в контроле и регулировании метаболических биохимических процессов.
Гормоны поджелудочной железы вырабатываются в органе пищеварительной системы, связаны с перевариванием пищи и усвоением ее полезных составляющих. Через общую систему гипоталамо-гипофизарного управления подчиняются влиянию необходимости изменений обмена веществ. Чтобы понять особенности деятельности поджелудочной железы, необходим небольшой урок анатомии и физиологии.
Строение и функции
Поджелудочная железа является самой крупной среди эндокринных. Расположена забрюшинно. В строении различают: округлую головку, более широкое тело и удлиненный хвост. Головка — наиболее широкая часть, окружена тканями двенадцатиперстной кишки. Ширина доходит в норме до пяти см, толщина составляет 1,5–3 см.
Тело — имеет переднюю, заднюю и нижнюю грани. Спереди прилегает к задней поверхности желудка. Нижним краем доходит до второго поясничного позвонка. Длина составляет 1,75–2,5 см. Хвостовая часть — направлена кзади и влево. Контактирует с селезенкой, надпочечником и левой почкой. Общая длина железы составляет 16–23 см, а толщина уменьшается от трех см в зоне головки до 1,5 см в хвосте.
Вдоль железы идет центральный (Вирсунгиев) проток. По нему пищеварительный секрет непосредственно попадает в двенадцатиперстную кишку. Структура паренхимы складывается из двух основных частей: экзокринной и эндокринной. Они отличаются по функциональному значению и строению.
Экзокринная — занимает до 96% массы, состоит из альвеол и сложной системы выводных протоков, которые «отвечают» за выработку и выделение в пищеварительный сок ферментов для обеспечения переваривания пищи в кишечнике. Их недостаток тяжело отражается на процессах усвоения белков, жиров и углеводов. Эндокринная часть — образована скоплением клеток в особые островки Лангерганса. Именно здесь происходит секреция важных для организма гормональных веществ.

Участие в синтезе разных гормонов со стороны поджелудочной железы неодинаково
Какие гормоны вырабатывает поджелудочная железа?
Возможности науки с каждым годом расширяют сведения о роли гормонов поджелудочной железы, позволяют выявлять новые формы, их влияние и взаимодействие. Поджелудочная железа выделяет гормоны, участвующие в обмене веществ в организме:
- инсулин;
- глюкагон;
- соматостатин;
- панкреатический полипептид;
- гастрин.
До некоторого времени к гормонам поджелудочной железы относилось вещество С-пептид. Затем было доказано, что оно представляет собой частичку молекулы инсулина, оторванную при синтезе. Определение этого вещества сохраняет свою важность при анализе обнаружения количества инсулина в крови, поскольку его объем пропорционален основному гормону. Это используется в клинической диагностике.
В экстракте ткани железы обнаружены еще гормональные вещества ваготонин и центропнеин.
В эндокринной части железы клетки делят на четыре главных типа:
- альфа-клетки — составляют до 20% общей массы, в них синтезируется глюкагон;
- бета-клетки — основная разновидность, на них приходится 65–80%, продуцируют необходимый инсулин, для этих клеток свойственно постепенное разрушение с возрастом человека, их количество к старости уменьшается;
- дельта-клетки — занимают примерно 1/10 часть от общего числа, они вырабатывают соматостатин;
- РР-клетки — обнаруживаются в небольшом количестве, отличаются способностью к синтезу панкреатического полипептида;
- G-клетки — вырабатывают гастрин (совместно со слизистой оболочкой желудка).

Гистологическое строение паренхимы позволяет выделить разные виды клеток
Характеристика гормонов поджелудочной железы
Мы рассмотрим основные функции гормонов по их строению, действию на органы и ткани организма человека.
Инсулин
Представляет по строению полипептид. Структура состоит из двух цепочек аминокислот, соединенных «мостиками». Природа образовала наиболее похожий по строению с человеческим инсулин у свиней и кроликов. Эти животные оказались наиболее пригодными для получения препаратов из гормонов поджелудочной железы. Гормон вырабатывается бета-клетками из проинсулина с помощью отделения с-пептида. Выявлена структура, где происходит этот процесс — аппарат Гольджи.
Главная задача инсулина — регулировать концентрацию глюкозы в крови с помощью ее проникновения в жировые и мышечные ткани организма. Инсулин способствует усиленному поглощению глюкозы (повышает проницаемость клеточных оболочек), накоплению ее в виде гликогена в мышцах и печени. Запасы используются организмом при резком росте потребности в энергии (повышении физической нагрузки, заболевании).
Однако инсулин препятствует этому процессу. Он также не дает расщепляться жирам и образовывать кетоновые тела. Стимулирует синтез жирных кислот из продуктов обмена углеводов. Снижает уровень холестерина, предупреждает атеросклероз. Важна роль гормона в белковом обмене: он активизирует расход нуклеотидов и аминокислот с целью синтеза ДНК, РНК, нуклеиновых кислот, задерживает распад белковых молекул.
Эти процессы важны для формирования иммунитета. Инсулин способствует проникновению в клетки аминокислот, магния, калия, фосфатов. Регуляция количества необходимого инсулина зависит от уровня глюкозы в крови. Если образуется гипергликемия, то выработка гормона увеличивается, и наоборот.
В продолговатом мозге существует зона, именуемая гипоталамусом. В ней находятся ядра, куда поступает информация об избытке глюкозы. Обратный сигнал идет по нервным волокнам к бета-клеткам поджелудочной железы, тогда образование инсулина усиливается.

Гипоталамус — руководящая выработкой инсулина высшая «инстанция»
При снижении уровня глюкозы в крови (гипогликемии) ядра гипоталамуса тормозят свою активность, соответственно снижается секреция инсулина. Таким образом, высшие нервные и эндокринные центры регулируют обмен углеводов. Со стороны вегетативной нервной системы на регуляцию выработки инсулина влияют блуждающий нерв (стимулирует), симпатический (блокирует).
Доказано, что глюкоза способна непосредственно действовать на бета-клетки островков Лангерганса и высвобождать инсулин. Большое значение имеет активность разрушающего инсулин фермента (инсулиназы). Она максимально сосредоточена в паренхиме печени и в мышечной ткани. При прохождении крови сквозь печень разрушается половина инсулина.
Глюкагон
Гормон, как и инсулин является полипептидом, но в структуре молекулы присутствует только одна цепочка аминокислот. По своим функциям считается антагонистом инсулина. Образуется в альфа-клетках. Основное значение — расщепление липидов жировой ткани, увеличение концентрации глюкозы в крови.
Совместно с другим гормоном, который также выделяет поджелудочная железа, соматотропином и гормонами надпочечников (кортизолом и адреналином) он защищает организм от резкого падения энергетического материала (глюкозы). Кроме того, важна роль:
- в усилении почечного кровотока;
- нормализации уровня холестерина;
- активации способности печеночной ткани к регенерации;
- в выведении натрия из организма (снимает отеки).
Механизм действия связан во взаимодействии с рецепторами клеточной мембраны. В результате увеличивается активность и концентрация в крови фермента аденилатциклазы, что стимулирует процесс распада гликогена до глюкозы (гликогенолиз). Регуляция секреции осуществляется уровнем глюкозы в крови. При повышении тормозится выработка глюкагона, понижение активизирует продуцирование. Центральное воздействие оказывает передняя доля гипофиза.
Соматостатин
По биохимическому строению относится к полипептидам. Способен тормозить вплоть до полного прекращения синтез таких гормонов, как инсулин, тиреотропных, соматотропина, глюкагона. Именно этот гормон может подавлять секретирование пищеварительных ферментов и желчи.
Нарушение выработки способствует патологиям, связанным с пищеварительной системой. Тормозит секрецию глюкагона путем блокирования поступления в альфа-клетки ионов кальция. На действие влияет гормон роста соматотропин передней доли гипофиза через повышение активности альфа-клеток.

Один из гормонов, который вырабатывается железой

Полипептид
Гормон синтезируют PP-клетки. Он считается антагонистом холецистокинина. Подавляет секреторные функции и активизирует продуцирование желудочного сока. Действие еще недостаточно изучено. Известно, что он участвует в торможении бурного поступления в кровь билирубина, трипсина, желчи, расслаблении мышечной стенки желчного пузыря, подавляет выработку некоторых пищеварительных ферментов.
Пока ученые сходятся во мнении, что основной задачей этого гормона является — экономия ферментов, желчи.
Гастрин
Продуцируется двумя органами — желудком и поджелудочной железой (в меньшем объеме). Контролирует деятельность всех гормонов, участвующих в пищеварении. По числу аминокислотного состава известны 3 вида: микрогастрин — в структуре молекулы 14 аминокислот, малый — в составе 17 разновидностей, большой — формула содержит 34 аминокислоты. Нарушение синтеза вызывает сбой в работе желудка и кишечника. В клинической практике важен анализ на гастрин.
Другие активные вещества
Выявлены и другие, но не менее значимые гормоны, синтезируемые в поджелудочной железе:
- Липокаин — стимулирует образование липидов и окисление жирных кислот, защищает печень от жировой дистрофии.
- Ваготонин — повышает тонус блуждающего нерва, усиливает его воздействие на внутренние органы.
- Центропнеин — возбуждает дыхательный центр продолговатого мозга, помогает в расслаблении мускулатуры бронхов. Усиливает возможность гемоглобина связываться с кислородом и этим улучшает его транспорт в ткани.
- Тиролиберин (другие названия «тиреотропин-рилизинг-фактор», «тиреорелин») — основное место синтеза — гипоталамус, но в малом количестве образуется в островках Лангерганса, желудочно-кишечном тракте, в других нервных ядрах мозга, в эпифизе. Способствует усилению продуцирования в передней доле гипофиза тиреотропного гормона и пролактина, обеспечивающего лактацию у женщин после родов.

Вещество отвечает за процессы, протекающие в печени
Какие применяются лекарственные препараты гормонов поджелудочной железы?
Наиболее известны препараты из инсулина, выпускаемые разными фармацевтическими компаниями. Их отличия заключаются в трех признаках:
- в происхождении;
- скорости наступления и продолжительности действия;
- способе очистки, а также степени чистоты.
В зависимости от происхождения выделяют:
- природные (естественные) средства, изготовленные из поджелудочных желез свиней и крупного рогатого скота (Актрапид, Инсулин ленте GPP, Ультраленте МС, Монотард МС);
- синтетические — получают тонкими методами генной инженерии, составления комбинаций ДНК (Актрапид НМ, Изофан НМ, Хомофан, Хумулин и другие).
По времени начала эффекта и продолжительности действия различают препараты:
- быстрого и одновременно короткого действия (Инсуман рапид, Актрапид, Актрапид НМ,), они начинают действовать уже спустя 15–30 минут после поступления, длительность составляет до 8 часов;
- средней продолжительности — (Хумулин Н, Инсулонг СПП, Хумулин ленте, Монотард МС), начало через 1–2 часа, длительность до 24 часов);
- средней продолжительности + инсулины короткого действия (Актрафан НМ, Инсуман комб., Хумулин М-1) — большая группа, в которой для каждого препарата определены свои параметры, но начинается действие всех спустя 30 минут.
Подробную классификацию препаратов учитывают врачи эндокринологи при выборе для лечения конкретного пациента после его обследования.

Глюкагон показан при любых гипогликемических состояниях
Синтетический препарат Глюкагон вводят внутривенно в качестве помощи от передозировки инсулина. Соматостатин близких животных используется для создания лекарственных средств в терапии заболеваний, связанных с гиперфункцией гормона роста. Очень важен при акромегалии. Болезнь возникает во взрослом возрасте, проявляется усиленным ростом костей черепа, стоп, увеличением некоторых частей тела.
Биологическая роль гормонов поджелудочной железы незаменима для здорового организма. Практически они обеспечивают перевод пищевых продуктов в необходимую энергию. В клетках, которых идет выработка гормонов, нет специальных протоков или выводных путей. Они свой секрет выделяют непосредственно в кровоток и быстро разносят по организму. Нарушенные функции, сбой продуцирования угрожают человеку опасными заболеваниями.
Источник
Это
сравнительно недавно обнаруженный
продукт F-клеток
поджелудочной железы. Для него ещё нет
общепринятого названия. Молекула состоит
из 36 аминокислот, Мм 4 200 Да. У человека
его секрецию стимулируют богатая белками
пища, голод, физические нагрузки и острая
гипогликемия. Соматостатин и внутривенно
введённая глюкоза снижают его выделение.
Предполагают, что он влияет на содержание
гликогена в печени и на желудочно-кишечную
секрецию.
Патологияобразования
гормонавстречается
крайне редко, поэтому специфические
клинические проявления недостаточно
хорошо описаны.
7.4. Надпочечники
Данные
эндокринные железы состоят из 2-х слоёв:
мозгового и коркового, в которых
синтезируются различные по природе и
свойствам гормоны.
Бав мозгового слоя
Мозговое
вещество надпочечников – производное
нервной ткани (специализированный
симпатический ганглий). В его составе
преобладают хромаффинные
клетки,
которые регистрируются и в других
органах (почках, печени, миокарде,
постганглионарных нейронах симпатической
нервной системы, ЦНС, лимфатических
узлах, аортальных, каротидных тельцах,
параганглиях, половых железах). В них
из фенилаланина
синтезируются биогенные амины –
катехоламины (КА): дофамин,
норадреналин, адреналин. Основной
гормональный эффект приписывают
последнему. На рис. 2 представлена общая
схема их образования.
Р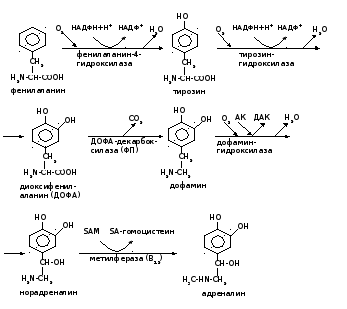 ис.
ис.
2. Схема синтеза катехоламинов.
Примечание:
АК – аскорбиновая кислота; ДАК –
дегидроаскорбиновая кислота; SА-гомоцистеин
– S-аденозилгомоцистеин; SАМ –
S-аденозилметионин.
В
ходе процесса трижды происходит
гидроксилирование, а также
декарбоксилирование, метилирование с
участием активной формы метионина. В
гранулах осуществляется их запасание
в составе катехоламин-связывающего
белка. Секретируются гормоны путем
экзоцитоза в кровь, где транспортируются
в комплексе с альбуминами. Их деятельность
может усиливаться под действием инсулина,
ГКС, при гипогликемии. Избыток катехоламинов
подавляет собственный синтез и секрецию.
Адреналин – мощный ингибитор метилферазы,
катализирующей переход норадреналина
в адреналин. Период полужизни составляет
10-30 с.
Механизм действия
Для
адреналина все органы – мишени, но в
основном – печень и скелетные мышцы.
Гормон обладает трансмембранным
видом рецепции. В плазмолеммах
клеток-мишеней 3 вида рецепторов к
адреналину – α1,
α2,
β. Если адреналин взаимодействует с
α1-рецепторами,
образующийся комплекс активирует
фосфолипазу
С, чем
обеспечивает продукцию ДАГ-активаторов
протеинкиназы С и стимулирует
инозитолфосфатный путь передачи сигнала.
Воздействуя же на α2-рецепторы,
ингибирует аденилатциклазу;
при реакции с β-рецепторами – активирует
её.
Адреналин
повышает проницаемость митохондриальной
мембраны и способствует поступлению
субстратов в эти органеллы. Кроме того
активирует ферменты ЦТК, окислительного
декарбоксилирования ПВК, ЭТЦ, но скорость
окислительного фосфорилирования
остается неизменной, и большая часть
энергии высвобождается в виде тепла
(калорический
эффект).
Действуя
через аденилатциклазу, адреналин
стимулирует ферменты гликогенолиза,
но фосфорилирование, подобным способом
осуществленное, тормозит энзимы
гликогеногенеза
и гликолиза,
проявляя гипергликемический
эффект. В
стрессовой ситуации, при голодании
избыточная секреция адреналина возбуждает
ГНГ. Адреналин
активирует ферменты липолиза, β-окисления
жирных кислот, усиливает протеолиз.
Чем
активнее идёт продукция и секреция КА
в количественном отношении, тем выше
настроение, общий уровень активности,
сексуальность, скорость мышления,
работоспособность. Самая высокая
концентрация катехоламинов (на единицу
массы тела) у подростков. С возрастом
образование этих биогенных аминов как
в ЦНС, так и на периферии замедляется
вследствие ряда причин: старения
клеточных мембран, исчерпания генетических
ресурсов, общего снижения синтеза белка
в организме. В результате снижаются
скорость мыслительных процессов,
эмоциональность, настроение.
Стрессовые
ситуации увеличивают высвобождение
норадреналина, провоцирующего
агрессивность, гнев, ярость, а страх,
уныние, депрессия развиваются при
избыточной секреции адреналина. В.И.
Кулинский предлагает первый назвать
«гормоном волка», а второй – «гормоном
зайца». Люди «норадреналинового» типа
становятся пилотами, хирургами, боксёрами,
хоккеистами, а – «адреналинового» —
служащими, физиотерапевтами. Хронический
стресс вызывает болезни цивилизации,
обычно сердечно-сосудистые.
Инактивация
катехоламинов происходит в тканях-мишенях,
особенно в почках, печени. Решающее
значение в этом процессе имеют два
фермента – моноаминооксидаза
(МАО) и катехол-О-метилтрансфераза.
МАО
вызывает окислительное дезаминирование
КА с образованием соответствующих
кислот (ванилилминдальной,
диоксифенилуксусной, гомованилиновой),
которые выводятся почками.
Катехол-О-метилтрансфераза катализирует
реакцию метилирования гидроксигруппы
в орто-положении катехольного кольца,
после чего гормоны утрачивают свою
биологическую активность и экскретируются.
Соседние файлы в папке витамины
- #
17.10.201740.51 Mб16Всё, что нужно знать о витаминах.mp4
- #
- #
Источник


