Паренхиматозная и протоковая секреция поджелудочной железы
Оглавление:
- Этиология и патогенез заболевания
- Симптоматика
- Диагностика
- Лечение
 Затянувшийся острый панкреатит довольно часто переходит в хронический, протекающий на фоне желчнокаменной болезни, хронического алкоголизма или бессистемного нерегулярного питания, употребления острой, жирной, соленой пищи.
Затянувшийся острый панкреатит довольно часто переходит в хронический, протекающий на фоне желчнокаменной болезни, хронического алкоголизма или бессистемного нерегулярного питания, употребления острой, жирной, соленой пищи.
Паренхиматозный панкреатит часто сочетается с дефицитом белков и витаминов в пище, пенетрацией язвы желудка, атеросклеротическим поражением сосудов поджелудочной железы, инфекционными заболеваниями — паротитом, брюшным и сыпным тифом, вирусным гепатитом, а также некоторыми гельминтозами, хронической интоксикацией свинцом, фосфором, ртутью, мышьяком.
Этиология и патогенез заболевания
Воспаление паренхимы поджелудочной железы происходит за счет выделения и активации панкреатических ферментов — трипсина и липазы, которые осуществляют аутолиз тканей железы, разрастание соединительной ткани, рубцовое сморщивание, что в дальнейшем приводит к склерозированию органа и хроническому нарушению кровообращения.
Инфекционный панкреатит характеризуется проникновением возбудителя из просвета двенадцатиперстной кишки, желчных путей или крови.
Предрасполагающими факторами к развитию хронического паренхиматозного панкреатита являются:
- воспалительный стеноз,
- спазмы,
- недостаточность сфинктера Одди,
- опухоль фатерова соска.
Воспалительный процесс при данной патологии бывает диффузным или ограниченным с поражением только головки железы или ее хвоста.
Паренхиматозный панкреатит подразделяется на следующие морфологические формы: отечную, склерозирующую и калькулезную.
Симптоматика
Основными клиническими признаками панкреатита являются:
- боль в эпигастрии или левом подреберье,
- диспепсия: тошнота, рвота,
- понос,
- похудание,
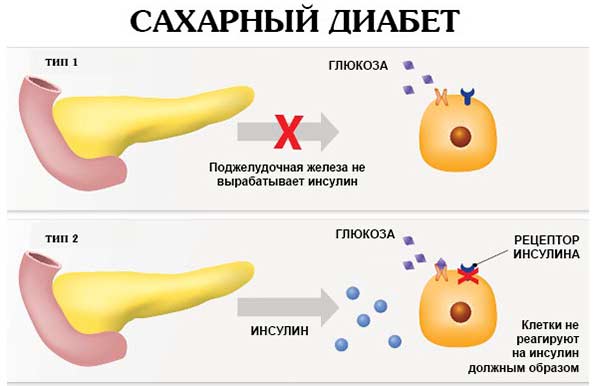
- развитие сахарного диабета.
При локализации воспаления в головке поджелудочной железы, боль возникает в эпигастрии или в правом подреберье, при поражении ее тела — в эпигастрии слева, хвоста — в левом подреберье. Боль при этом довольно интенсивная, иррадиирующая в спину, сердце или имеющая опоясывающий характер. Она бывает постоянной или приступообразной, появляющейся через определенное время, чаще после приема жирной или острой пищи.
Патогномоничными признаками данного заболевания являются:
- Симптом Мейо-Робсона, проявляющийся болезненностью в левом реберно-позвоночном углу.
- Симптом Кача — кожная гиперестезия, соответствующая области иннервации восьмого грудного сегмента слева.
- Гипотрофия подкожной жировой клетчатки в проекции органа на переднюю брюшную стенку.
Диспепсия всегда присутствует при хроническом паренхиматозном билиарнозависимом панкреатите. Она проявляется полной анорексией, отвращением к жирной пище, а иногда, наоборот, сильным голодом и жаждой. Последние два симптома обычно возникают у больных сахарным диабетом.
Возможны приступы повышенного слюноотделения, отрыжки, тошноты, рвоты, метеоризма и урчания в животе. Стул при воспалении нестабильный, а в тяжелых случаях возможно чередование поноса и запора. Панкреатический понос проявляется нередко выделением большого количества кашицеобразного зловонного кала с жирным блеском и выявлением с помощью копрологического исследования стеатореи, креатореи, китаринореи.
Данное заболевание имеет затяжное течение.
Выделяют несколько основных форм хронического паренхиматозного панкреатита:
- болевая,
- псевдоопухолевая,
- латентная.
Осложнениями патологии являются абсцессы, кальцификаты, кисты поджелудочной железы, сужение панкреатического протока и дуоденального сосочка, сахарный диабет, механическая желтуха, рак железы.
Диагностика
Хронический паренхиматозный панкреатит характеризуется умеренной гипохромной анемией в общем анализе в крови. Обострение заболевания проявляется повышением СОЭ, нейтрофильным лейкоцитозом, гипопротеинемией и диспротеинемией. Если на фоне панкреатита развивается сахарный диабет, то в крови обнаруживают гипергликемию и глюкозурию, а в тяжелых случаях — гипонатриемию. При отеке головки железы, сдавлении протоков, стенозе фатерова сосочка в крови повышается содержание пищеварительных ферментов: амилазы, трипсина, антитрипсина, липазы, а в моче — только амилазы.  При исследовании дуоденального содержимого повышается концентрация ферментов и общий объем сока. В запущенных случаях при развитии выраженных атрофически-склеротических процессов в железе, эти показатели снижаются, уступая место панкреатической гипосекреции.
При исследовании дуоденального содержимого повышается концентрация ферментов и общий объем сока. В запущенных случаях при развитии выраженных атрофически-склеротических процессов в железе, эти показатели снижаются, уступая место панкреатической гипосекреции.
Рентгенодиагностика заболевания выявляет деформацию петли двенадцатиперстной кишки, увеличенную головку поджелудочной железы и вдавления, обусловленные ею. Эхографическое сканирование позволяет определить интенсивность тени и размеры поджелудочной железы.
Дифференциальную диагностику панкреатита проводят с опухолью поджелудочной железы, калькулезным холециститом, язвой желудка и двенадцатиперстной кишки, хроническим энтеритом и некоторыми другими патологиями пищеварительной системы.
Лечение
Лечение хронического паренхиматозного панкреатита направлено, прежде всего, на устранение болевого синдрома. Все терапевтические мероприятия при обострении заболевания проводят в условиях стационара квалифицированными специалистами. Для сохранения нормального функционирования поджелудочной железы и протоковой системы необходима своевременная диагностика осложнений. При их выявлении больного направляют в специализированную хирургическую гастроэнтерологическую клинику на консультацию и возможное оперативное лечение.
Диетотерапия
Для предупреждения обострений заболевания и его дальнейшего прогрессирования необходимо соблюдать диету. В первые дни обострения хронического панкреатита полностью исключают прием пищи. Организм обеспечивают внутривенным введением питательных веществ — глюкозы, физиологического раствора. Для утоления жажды разрешен прием 1%-ного раствора питьевой соды. С четвертого дня разрешена несоленая пища с небольшим количеством легкорастворимых простых углеводов, аскорбиновой кислоты, витаминов группы В.
Пищу принимают небольшими порциями, до 8 раз в день.
Полезными продуктами являются фруктовые соки, варенье, сахар, мед, клюквенный морс, компоты и ягодные отвары.
Примерно через неделю после снятия приступа обострения разрешен прием пищи, содержащей растительный и молочный белок, небольшое количество углеводов и жиров. Пищу необходимо перетирать.

Из рациона полностью исключают продукты, стимулирующие секрецию поджелудочной железы: мясные отвары, рыбу, овощи, грибы, алкоголь, крепкие кофе и чай, копчености, консервы, пряности, шоколад, сдоба
Чтобы уменьшить рефлекторную возбудимость желчного пузыря и поджелудочной железы, а также ограничить двигательную функцию органов пищеварения в период обострения, из рациона следует исключить продукты, содержащие много растительной клетчатки и соединительной ткани. Достаточное количество белка в рационе способствует улучшению состояния больного, поэтому следует ежедневно употреблять 140 г белков, преимущественно животного происхождения. Углеводы, наоборот, лучше ограничить до 350-400 граммов в сутки. Жиры также сокращают до 80 граммов в сутки. Лечение паренхиматозного панкреатита необходимо сочетать с употреблением щадящей в механическом и химическом отношении пищи, приготовленной на пару, измельченной или протертой.
Консервативная терапия
Медикаментозное лечение заболевания направлено на смягчение болевого синдрома, коррекцию внутрисекреторной и внешнесекреторной недостаточности поджелудочной железы, купирование воспалительного процесса в желчных путях, борьбу с алкогольной зависимостью пациента.
Стеаторея, похудание и повышенное газообразование — симптомы нарушенной внешнесекреторной функции железы, требующие проведения заместительной терапии. Для этого используют современные препараты с повышенным содержанием липазы, которые облегчают коррекцию стеатореи и способствуют всасыванию жирорастворимых витаминов. Это микрогранулированные препараты в капсулах, защищенные специальным покрытием и предупреждающие дезактивацию липазы в кислой среде желудка.
Ферментные и антисекреторные препараты обладают противоболевым эффектом. Они повышают содержание протеаз в просвете кишечника, снижают секрецию панкреатических ферментов и уменьшают давление в протоковой системе и тканях железы.
При развитии осложнений хронического панкреатита показано оперативное лечение. Для этого существует две большие группы прямых операций на поджелудочной железе: дренирующие главный панкреатический проток и направленные на резекцию фиброзных тканей железы.
Оценка статьи:
Загрузка…
Все материалы на сайте ozhivote.ru представлены
для ознакомления, возможны противопоказания, консультация с врачом ОБЯЗАТЕЛЬНА! Не занимайтесь самодиагностикой и самолечением!
Источник
Нередко острая форма билиарнозависимого панкреатита при алкоголизме, бессистемном нерегулярном питании, выборе неправильного рациона, желчнокаменном заболевании перетекает в хроническую болезнь. Подобное состояние приводит к различным нарушениям работы внутренних органов и, в частности, поджелудочной железы.
На фоне этого развивается хронический паренхиматозный панкреатит. Также причиной может выступать нехватка витаминов и белков в еде, пенетрация язвы желудка, атеросклеротическое поражение сосудов поджелудочной железы, какое-либо инфекционное заболевание, гельминтоз, хроническая интоксикация вредными веществами.
Подобная патология очень распространена, так как часто протекает без симптомов. Если вовремя не лечить болезнь, она может вызвать такие последствия, как сахарный диабет, рак поджелудочной железы и многие другие осложнения, жить с которыми становится тяжело.
Почему развивается болезнь
Паренхима поджелудочной железы воспаляется по причине того, что выделяются и активизируются панкреатические ферменты. Трипсин и липаза приводят к аутолизу тканей внутреннего органа, разрастанию соединительных тканей, рубцовому сморщиванию. В итоге развивается склерозирование железы и хроническое нарушение кровообращения.
Также панкреатит может иметь инфекционный характер. Возбудители проникают из зараженной крови, желчных путей или двенадцатиперстной кишки.
Хронический паренхиматозный панкреатит с внешнесекреторной недостаточностью провоцируется воспалительными стенозами, спазмами, нарушением работы сфинктера Одди, опухолью фатерова соска.
Среди основных причин появления болезни можно выделить следующие факторы:
- Длительное и регулярное употребление алкоголя;
- Отсутствие должного лечения острой формы панкреатита;
- Наличие ангины, тифа, паратифов, гриппа, скарлатины и иных инфекций;
- В случае холецистита воспалительный процесс распространяется с желчного пузыря на поджелудочную железу;
- Паращитовидные железы приобретают паталогическую повышенную активность;
- При системном атеросклерозе могут развиваться признаки заболевания.
Таким образом, болезнь может иметь многочисленные причины, не зависящие друг от друга.
Признаки заболевания
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
Как и у всех хронических болезней, протекание паренхиматозного панкреатита происходит по циклическому кругу. Обострения сменяются ремиссиями, после чего состояние человека временно улучшается, и наоборот.
В период ремиссии пациент практически ни на что не жалуется и ощущает себя здоровым человеком, симптомы при этом не прогрессируют. Но рано или поздно патология обостряется.
В результате начинают появляться слабые ноющие боли, которые опоясывают левую область под ребрами. Причиной такого состояния обычно бывает переедание, неправильное питание, когда человек злоупотребляет жирной, острой и излишне соленой пищей, а также алкогольная зависимость.
Также могут наблюдаться симптомы в виде:
- Диспепсических расстройств. При панкреатите поджелудочная железа не в состоянии образовывать пищеварительные ферменты, из-за чего поступаемая еда не может полноценно перевариваться. Это приводит к тошноте, рвоте, запору или диарее. Каловые массы приобретают жирную консистенцию, в которой встречается непереваренная пища.
- Потери массы тела. Так как пища не переваривается, питательные вещества не всасываются, что приводит к голоданию организма. Также тело худеет из-за потерли аппетита, когда усиливаются боли после приема пищи.
- Сахарного диабета. Важная функция поджелудочной железы – выработка инсулина, который помогает усваиваться глюкозе во всех клетках организма. Когда гормона недостаточно, внутрисекреторная и инкреторная функция не работает в полную силу, клетки начинают голодать, после чего повышается уровень сахара в крови.
 Если воспалительный процесс локализуется в области головки поджелудочной железы, болезненность ощущается в районе желудка или правого подреберья. Когда поражается тело внутреннего органа или хвостовая часть, боли появляются слева.
Если воспалительный процесс локализуется в области головки поджелудочной железы, болезненность ощущается в районе желудка или правого подреберья. Когда поражается тело внутреннего органа или хвостовая часть, боли появляются слева.
Боли при этом имеют интенсивный характер, отдают в область спины, сердца или имеют опоясывающий характер. Они бывают как постоянными, так и приступообразными, появляются через определенный промежуток, особенно после употребления жирных или острых блюд.
К характерным признакам заболевания можно отнести:
- Наличие симптома Мейо-Робсона, при котором ощущается болезненность в области левого реберно-позвоночного угла.
- Выявление симптома Кача, который сопровождается кожной гиперестезией в районе разветвления нервов восьмых грудных сегментовс левой части.
- Подкожная жировая клетчатка гипертрофируется.
При хроническом паренхиматозном билиарнозависимом панкреатите всегда нарушается работа пищеварительной системы. По этой причине часто развивается полная анорексия, пациент ощущает отвращение к жирным продуктам. Люди с диагнозом сахарный диабет могут испытывать сильный голод и жажду.
Периодами повышается слюноотделение, появляется отрыжка, тошнота, рвота, метеоризм, урчание в животе. Из-за воспаления стул становится нестабильным, понос чередуется с запором.
При панкреатическом поносе наблюдается кашицеобразный зловонный кал жирной консистенции. В целом такое заболевание имеет особенность затягиваться, если вовремя не начать необходимое лечение.
Диагностика болезни
Если о наличии хронического билиарного панкреатита врач может узнать по имеющимся симптомам и ощущениям больного, то для выявления паренхиматозной формы требуется проведение ультразвукового исследования. УЗИ показывает уплотненную, не увеличенную в размерах поджелудочную железу, у которой главные протоки остаются неизменными.
 Дополнительно пациент сдает анализ крови, кала и мочи. При патологии биохимический анализ крови и мочи показывает повышенное количество амилазы, липазы, трипсина.
Дополнительно пациент сдает анализ крови, кала и мочи. При патологии биохимический анализ крови и мочи показывает повышенное количество амилазы, липазы, трипсина.
Также происходит повышение уровня сахара в крови.
Для выявления нарушений, в том числе начальной стадии сахарного диабета, проводится тест на толерантность к глюкозе. Уровень в крови инсулина и глюкагона оказывается пониженным.
- В редких случаях врач может назначить прохождение дорогостоящего метода ангиографии. Чтобы увидеть на рентгеновском снимке кровеносные сосуды, в них вводиться специальное контрастное вещество. В области воспалительного процесса происходит расширение сосудов, а в месте фиброза они обнаруживаются деформированными и суженными.
- На рентгеновских снимках выявляется деформированная петля двенадцатиперстной кишки, увеличенная головка поджелудочной железы, вдавливающая рядом находящиеся ткани.
- При помощи эхографического сканирования определяется размер поджелудочной железы.
Дифференциальная диагностика проводится, если имеется опухоль поджелудочной железы, калькулезный холецистит, язва двенадцатиперстной кишки и желудка, хронический энтерит и иные нарушения работы пищеварительной системы.
Лечение патологии
 Лечебный процесс в первую очередь направлен на избавление пациента от болей, продление ремиссии и предотвращение возможных обострений. Этому помогает лечебная диета. Если болезнь обостряется, больной помещается в условия стационара.
Лечебный процесс в первую очередь направлен на избавление пациента от болей, продление ремиссии и предотвращение возможных обострений. Этому помогает лечебная диета. Если болезнь обостряется, больной помещается в условия стационара.
Чтобы поджелудочная железа и протоковая система нормально функционировали, нужно своевременно диагностировать осложнения. В тяжелом случае возможно проведение хирургической операции.
Хроническая форма болезни полностью не излечивается. При каждом обострении происходит разрушение тканей поджелудочной железы. Поэтому терапию можно проводить только, исходя из врачебных рекомендаций, составленных на основании истории болезни.
- В случае приступа болезни пациенту назначается двухдневное голодание. Минеральная вода пьется в любом количестве. Из еды разрешается есть только тщательно разваренную кашу с добавлением минимального количества соли и сахара.
- Для обезболивания обычно пользуются анальгином или Баралгином. Если лекарственное средство не помогает, назначается Новокаин. Этот препарат оказывает местный обезболивающий эффект и способствует угнетению секреции поджелудочной железы.
- В качестве заместительной терапии пользуются Панзинормом, Панкреатином, Фесталом, Креоном и иными средствами, в которых содержатся ферменты железы.
- Для дополнительного питания организма внутривенным путем вводится раствор аминокислоты, глюкоза или жировая эмульсия. Такое лечение назначается, если у пациента критически снижается масса тела.
- Из антиферментных препаратов назначается применение Контрикала, Трасилола, Гордокса.
- Народные методы позволяют усилить организм и облегчить боль.
Чтобы восстановить паренхиму железы, пользуются Метилурацилом, Оротат калием, Кобамамидом и иными лекарственными средствами. При наличии сахарного диабета пациент обязательно должен принимать препараты, снижающие уровень сахара в крови.
Если назначается хирургическая операция, удаляется воспаленная часть внутреннего органа. Подобные меры предпринимаются только в том случае, если вышеперечисленные способы оказываются неэффективны и прогноз болезни малоутешителен.
Информация о хроническом панкреатите предоставлена в видео в этой статье.
Уровень сахара
Мужчина
Женщина
Укажите Ваш сахар или выберите пол для получения рекомендаций
Последние обсуждения:
Источник
Поджелудочная железа
 |
Поджелудочная железа — вторая по величине железа пищеварительной системы, ее масса 60-100 г, длина 15-22 см.
Железа имеет серовато-красный цвет, дольчатая, простирается в поперечном направлении от 12-перстной кишки до селезенки. Ее широкая головка располагается внутри подковы, образованной 12-перстной кишкой. Железа покрыта тонкой соединительной капсулой.
Поджелудочная железа, по существу, состоит из двух желез: экзокринной и эндокринной. Экзокринная часть железы вырабатывает у человека в течение суток 500-700 мл панкреатического сока, который содержит ферменты, участвующие в переваривании белков, жиров и углеводов. Эндокринная часть поджелудочной железы продуцирует гормоны, регулирующие углеводный и жировой обмен (инсулины, глюкагон, соматостатин и др.).
Экзокринная часть поджелудочной железы представляет собой сложную альвеолярно-трубчатую железу, разделенную на дольки очень тонкими соединительными междольковыми перегородками, отходящими от капсулы. В дольках тесно лежат ацинусы, образованные ациноцитами (клетки поджелудочной железы). Клетки тесно соприкасаются друг с другом.
Ацинус со вставочным протоком является структурно-функциональной единицей экзокринной части поджелудочной железы. Секрет поступает в просвет ацинуса. Из вставочных протоков секрет поступает во внутридольковые протоки. Окруженные рыхлой соединительной тканью внутридольковые протоки впадают в междольковые, которые впадают в главный проток поджелудочной железы и, соединяясь с общим желчным протоком, впадают в просвет 12-перстной кишки.
Эндокринная часть поджелудочной железы образована группами клеток — панкреатическими островками. Количество панкреатических островков у взрослого человека колеблется от 1 до 2 млн. Функция эндокринной части поджелудочной железы описана в разделе «Эндокринная система».
Образование, состав и свойства сока поджелудочной железы
Поджелудочная железа человека натощак выделяет небольшое количество секрета. При поступлении пищевого содержимого из желудка в 12-перстную кишку поджелудочная железа человека выделяет сок со средней скоростью 4,7 мл/мин. За сутки выделяется 1,5-2,5 л сока сложного состава.
Сок представляет собой бесцветную прозрачную жидкость со средним содержанием воды 987 г/л. Сок поджелудочной железы щелочной реакции (рН = 7,5-8,8). Сок поджелудочной железы участвует в нейтрализации и ощелачивании кислого пищевого содержимого желудка в 12-перстной кишке, богат ферментами, которые переваривают все виды питательных веществ.
Таблица. Основные компоненты секрета поджелудочной железы
Показатели | Характеристика |
Количество, мл/сут | 1500-2000 |
Удельный вес, г/мл | 1,005-1,014 |
рH, ед. | 8,6-9,0 |
Вода, % | 98,7 |
Электролиты | НСО-3 — до 150 ммоль/л, а также Са2+, Mg2+, Zn2+, НРО42-, SO42- |
Протеазы | Трипсин, химотрипсин, карбоксипептидаза А и В, эластаза |
Липазы | Липаза, фосфолипаза, холестеролипаза, лецитиназа |
Амилазы | α-амилаза |
Эндонуклеазы | Рибонуклеаза, дезоксирибонуклеаза |
Секреция сока поджелудочной железы резко усиливается через 2-3 мин после приема пищи и продолжается 6-14 ч. От количества и качества пищи зависит объем, состав выделяемого сока, динамика выделения. Чем выше кислотность пищевого содержимого желудка, поступающего в 12-перстную кишку, тем больше выделяется сока поджелудочной железы.
Фазы секреции поджелудочной железы
Секреция поджелудочной железы при стимуляции ее приемом пищи имеет характерную динамику и проходит несколько фаз.

Первая, или мозговая, фаза секреции обусловлена видом, запахом пищи и другими раздражителями, связанными с приемом пищи (условно-рефлекторные раздражения), а также воздействиями на рецепторы слизистой оболочки рта, жеванием и глотанием (безусловно-рефлекторные раздражения). Нервные импульсы, возникающие в рецепторах, достигают продолговатого мозга и затем по волокнам блуждающего нерва поступают к железе и вызывают ее секрецию.
Вторая, или поджелудочковая, фаза характеризуется тем, что секреция железы стимулируется и поддерживается рефлексами с механо- и хеморецепторов желудка.
С переходом желудочного содержимого в 12-перстную кишку начинается третья, или кишечная, фаза секреции, связанная с действием на слизистую оболочку 12-перстной кишки кислого ее содержимого. Механизм секреции направлен на срочную адаптацию секреции ферментов поджелудочной железы к виду принятой пищи. Прием пищи вызывает увеличение выделения всех ферментов в составе сока, но для разных видов пищи это увеличение выражено в разной мере. Пища с большим содержанием углеводов вызывает увеличение в соке амилазов (ферментов, расщепляющих углеводы), белков — трипсина и тринсиногена, жирной пищи — липазы, т.е. поджелудочная железа синтезирует и секретизирует больше того фермента, который гидролизует преобладающие в рационе питательные вещества.
Пищеварение в тонкой кишке
Пищеварение в тонком кишечнике (двенадцатиперстной, тощей и подвздошной кишках) обеспечивает гидролиз большинства компонентов пищи до образования мономеров, в форме которых питательные вещества могут всасываться из кишечника в кровь и лимфу. Пищеварение в нем осуществляется под действием ферментов сока поджелудочной железы в полости кишечника (полостное пищеварение) и под действием ферментов, фиксированных на микроворсинках и нитях гликокаликса (пристеночное пищеварение). Часть этих ферментов продуцируется поджелудочной железой, а часть железами кишечной стенки. Заключительной стадией пищеварения в тонком кишечнике является пищеварение на мембранах эпителиальных клеток кишечника (мембранное пищеварение), осуществляемое под действием ферментов желез кишечной стенки и сопряженное с процессами всасывания питательных веществ.
Основная роль в переваривании пищи в тонком кишечнике принадлежит процессам, происходящим в двенадцатиперстной кишке. Кислый химус, поступивший в нее из желудка, представлен остатками механически обработанной и частично переваренной пищи. В его составе находятся непереваренные жиры в виде триглицеридов, эфиров холестерола, фосфолипидов; частично переваренные до полипептидов и олигопептидов белки; частично переваренные и непереваренные углеводы в виде крахмала, гликогена, клетчатки, а также нуклеиновые кислоты и другие органические и неорганические вещества. Таким образом, для их переваривания пищеварительные железы должны продуцировать большой набор разнообразных ферментов и в кишечнике должны быть созданы оптимальные условия для проявления их активности.
Создание таких условий начинается с того, что химус постепенно нейтрализуется бикарбонатами соков поджелудочной железы, кишки и желчью. Действие пепсина в двенадцатиперстной кишке прекращается, так как рН ее содержимого смещается в сторону щелочной среды, достигая 8,5 (колеблется от 4 до 8,5). Бикарбонаты, другие вещества неорганической природы и вода выделяются в состав сока поджелудочной железы эпителиальными клетками канальцев и протоков железы. Выделение бикарбонатов зависит от рН содержимого кишки и чем выше его кислотность, тем больше выделяется щелочных продуктов, замедляется эвакуация химуса в тощую кишку.
Ферменты сока поджелудочной железы образуются эпителием ацинусов железы. Их образование зависит от характера принимаемой пищи и действия разнообразных регуляторных механизмов.
Секреция сока поджелудочной железы и ее регуляция
Сок поджелудочной железы является бесцветной прозрачной жидкостью, содержит много бикарбонатов, а также хлоридов, солей калия, натрия, кальция, магния, небольшое количество сульфатов и фосфатов. В соке много белков, 90% которых — ферменты, расщепляющие белки, жиры и углеводы. За сутки выделяется 1,5-2,5 л сока. Содержание электролитов в соке поджелудочной железы, так же как в слюне и желудочном соке, зависит от скорости его секреции. При увеличении скорости повышается содержание NaHCO3, при снижении возрастает концентрация NaCI.
Основные протеолитические ферменты панкреатического сока секретируются в виде зимогенов, т.е. в неактивном состоянии. Это трипсиноген, химотрипсиноген, проэластаза, прокарбоксипептидазы А и В. Физиологическим активатором трипсиногена и превращения его в трипсин является энтерокиназа (эндопептидаза), вырабатываемая слизистой двенадцатиперстной кишки. Последующее образование трипсина идет аутокаталитически. Трипсин активирует образование из неактивных форм химотрипсина, эластазы, карбоксипептидаз А и В, а также процесс высвобождения энтерокиназы. Трипсин, химотрипсин и эластаза являются эндопептидазами. Они расщепляют белки и высокомолекулярные полипептиды до низкомолекулярных пептидов и аминокислот. Карбоксипептидазы А и В (экзопептидазы) расщепляют пептиды до аминокислот.
Таблица. Гидролитическое действие ферментов поджелудочной железы
Фермент | Участок гидролиза |
Протеолитические | |
Эндопептидазы | Внутренние пептидные связи между соседними аминокислотными остатками |
Трипсин | Пептидные связи между остатками основных аминокислот |
Химотрипсин, эластаза | Пептидные связи между остатками ароматических аминокислот, остатками гидрофобных аминокислот в эластине, концевые пептидные связи |
Экзопептидазы | Катализируют отщепление аминокислотных остатков с аминного или карбоксильного конца молекулы белка или пептида |
Карбоксипептидазы А и В | СООН-конец (А/В — неосновные/основные аминокислоты) |
Аминопептидазы | N-конец |
Амилолитические | |
а-Амилаза | а-1,4-гликозидные связи в полимерах глюкозы |
Липолитические | |
Липаза | Эфирные связи в положениях 1 и 3 триглицеридов |
Фосфолипаза А2 | Эфирные связи в положении 2 фосфоглицеридов |
Холестеролаза | Эфирные связи в эфирах холестерола |
Нуклеотические | |
Рибонуклеаза | Фосфодиэфирные связи между нуклеотидами в рибонуклеиновых кислотах |
Активные формы пептидаз образуются в просвете кишечника, что предотвращает возможность расщепления ими белковых компонентов клеток самой поджелудочной железы. Активацию ферментов в ацинусах и протоках железы предотвращает ингибитор трипсина, образуемый ацинарными клетками одновременно с образованием ферментов.
При развитии воспалительных процессов в поджелудочной железе (панкреатите) может иметь место внутрижелезистая активация ее протеолитических ферментов, что сопровождается разрушением структурных белков железы и ее некрозом. Это обусловливает тяжесть заболевания панкреатитом и высокий риск развития осложнений.

Рис. Активация протеолитических ферментов поджелудочной железы
Панкреатический сок содержит а-амилазу, которая секретируется ацинарными клетками в активном состоянии и расщепляет полисахариды до ди- и моносахаридов.
В гидролизе жиров принимают участие несколько ферментов сока поджелудочной железы:
- панкреатическая липаза, которая секретируется в активной форме и расщепляет триглицериды до моноглицеридов и свободных жирных кислот;
- холестеролэстераза, расщепляющая эфиры холестерола до холестерола и жирной кислоты;
- панкреатическая фосфолипаза А2, которая образуется из своего предшественника профосфолипазы под действием трипсина и гидролизует фосфолипиды.
В составе сока имеются также рибо- и дезоксирибонуклеаза, продуцируемые в активном состоянии и расщепляющие РНК и ДНК до нуклеотидов.
Регуляция секреции сока поджелудочной железы
Секреция сока поджелудочной железы регулируется нервными и гуморальными механизмами. Она резко увеличивается во время приема пищи. Повышение тонуса парасимпатической нервной системы сопровождается стимуляцией образования сока, симпатической — торможением, однако при этом усиливается синтез ферментов ацинарными клетками.
Секретин, высвобождаемый S-клетками двенадцатиперстной кишки, является мощным стимулятором образования сока, богатого бикарбонатами, но с низким содержанием ферментов. Холецистокинин, высвобождаемый ССК-клетками слизистой двенадцатиперстной кишки, также стимулирует образование сока, обогащенного ферментами за счет увеличения их синтеза ацинарными клетками железы. Оба гормона выделяются при эвакуации кислого химуса в двенадцатиперстную кишку. Секреция сока поджелудочной железой усиливается гастрином, серотонином, инсулином, бомбезином, солями желчных кислот, а тормозится глюкагоном, соматостатином, вазопрессином, АКТГ, энкефалинами, гастроингибирующим пептидом и некоторыми другими физиологически активными веществами.
Фазы секреции сока поджелудочной железы те же, что секреции желудочного сока: сложнорефлекторная, в течение которой обеспечивается секреция около 20% сока от всей секреции; желудочная — 5-10% сока; кишечная — 75-80% сока. Сложнорефлекторная (мозговая) фаза обеспечивается условно-рефлекторными и безусловно-рефлекторными механизмами. При воздействии пищи на рецепторы слизистой оболочки рта афферентная импульсация следует в продолговатый мозг к нейронам ядра блуждающего нерва, затем эфферентные импульсы усиливают высвобождение из окончаний постганглионарных волокон ацетилхолина, который стимулирует секрецию сока, богатого ферментами. Во время желудочной фазы выделение сока стимулируется рефлекторно после раздражения механо- и хеморецепторов желудка химусом, а также высвобождаемым при этом гормоном гастрином. В эту фазу также секретируется много ферментов. В кишечную фазу секреция сока стимулируется рефлекторно, но ведущее значение приобретают эффекты высвобождаемых при действии кислого химуса желудка на слизистую двенадцатиперстной кишки гормонов секретина и ХЦК, которые и определяют соотношение в соке ферментов и бикарбонатов.
Таблица. Регуляция секреции поджелудочной железы
Активаторы | Ингибиторы |
Блуждающий нерв | Симпатический нерв |
Секретин | Соматостатин |
Холенистокинин | Кальцитонин |
Гастрин | Глюкагон |
Ацетилхолин | Норадреналин |
Серотонин | Желудочноингибирующий пептид |
Соляная кислота | Вазопрессин |
Бомбезин | АКТГ |
Инсулин | Панкреатический полипептид |
Вазоинтестинальный пептид | Энкефалины |
Соли желчных кислот | Вазоинтестинальный пептид |
Продукты гидролиза | Субстанция Р |
Объем и состав па?