Паренхиматозное нарушение поджелудочной железы
Поджелудочная железа выполняет внешнюю и внутреннюю секреторную функцию в организме. При различных воздействиях орган перестает в полном объеме выполнять функции – вырабатывать панкреатический сок и ферменты, участвующие в обмене веществ.
расположение поджелудочной в организме
Воспалительный процесс пораженного органа часто перетекает в форму хронического панкреатита. При длительно текущих и вялых симптомах проявления болезни хронический паренхиматозный панкреатит часто остается не диагностируемым. При отсутствии должного лечения хронического процесса заболевание приведет к сахарному диабету, раку поджелудочной железы и другим осложнениям.
Причины паренхиматозного панкреатита
Воспалительный процесс в поджелудочной железе будет как локализованным – в определенном месте нарушена паренхима, или смешанным, когда страдает весь орган.
диффузные изменения паренхимы
Факторы, приводящие к развитию хронического заболевания считаются:
- Этиология заболеваний органов желудочно-кишечного тракта – жирная, жареная, острая пища не по времени и в больших количествах, алкоголь, а также сопутствующая патология этих органов.
- Стрессы длительного характера, влияющие на эмоциональный фон.
- Паразиты в организме.
- Инфекционные заболевания.
- Сосудистые заболевания.
- Прием антибиотиков в течение длительного периода.
- Травматизация области живота.
А также причиной паренхиматозного панкреатита является врожденное заболевание поджелудочной железы.
Развитие воспаления паренхимы заключается в усиленной выработке ферментов поджелудочной железы. Те, в свою очередь, агрессивно воздействуют на ткани поджелудочной железы и приводят к замещению на соединительную ткань. Проявляется это в рубцевании и дальнейшей атрофии органа.
Морфологически выделяют следующие виды хронического паренхиматозного панкреатита:
- отечная;
- склерозирующая;
- калькулезная.
Для отечной формы характерно развитие яркой симптоматики: рвота, которая не приносит облегчения, острые боли в области живота. Большое количество жидкости в клетках паренхимы способствует развитию интоксикации организма. Склерозирующая форма проявляется болью в области живота, аллергической реакцией в виде кожного зуда и жаждой.
камни в протоках поджелудочной
Калькулезная форма сопровождается образованием камней в протоках, что опасно такими осложнениями как патология развития злокачественного заболевания, а также полная закупорка протока.
Помимо этого выделяют хронический панкреатит с внешнесекреторной недостаточностью и билиарнозависимый панкреатит.
Панкреатит с нарушенной внешнесекреторной функцией развивается из-за невозможности органа полностью функционировать. Это происходит потому, что не вырабатываются в достаточном количестве пищеварительные ферменты.
паренхима-железистая ткань поджелудочной железы
Хроническое воспаление поджелудочной железы неразрывно связано с нарушением паренхимы органа. Билиарный тип хронического панкреатита часто вызывают сопутствующие заболевания: дефекты желчного пузыря и его протоков, нарушения структуры печени, спазмы и патологические сужения протоков. Перечисленные факторы влияют на обратный заброс желчи, что приводит к нарушению тканей. Ощущение горечи во рту- явный признак гепатобилиарного типа хронического панкреатита.
Симптомы паренхиматозного панкреатита
Основные клинические проявления, характерные для любого вида панкреатита: боль, диспепсические явления и отсутствие аппетита. Конкретная симптоматика зависит от определенной формы заболевания и характера развития (стремительно или вялотекущего).
Хронический паренхиматозный билиарнозависимый панкреатит проявляется острой болью в левом подреберье, которые носят приступообразный характер и часто иррадиируют в правую сторону. Развивается рвота, метеоризм и «жирный» понос, запах кала при этом зловонный. Также видоизменяется цвет кожи и приобретает желтоватый оттенок.
При несвоевременном обращении к врачу начинает падать вес из-за невозможности нормального усвоения пищи и обезвоживания организма. Повышение уровня глюкозы в крови говорит о нарушении секреторной функции поджелудочной железы. Горечь во рту символизирует о забросе желчи в протоки, симптом может быть постоянным или зависеть от приема еды.
острая боль в левом подреберье проявление паренхиматозного панкреатита
Симптомы паренхиматозного панкреатита схожи с клинической картиной других заболеваний поджелудочной железы.
Отличительными признаками хронического процесса являются:
- боли не острые, а ноющие, приступообразные, зависящие от приема еды. Усиливаются при нарушении диеты – при употреблении продуктов, которые нельзя есть при панкреатите; при переедании; приеме алкоголя;
- зловонный стул кашицеобразного характера; рвота, понос. Жидкий стул чередуется с запором;
- отсутствие аппетита, как следствие потеря веса;
- кожные проявления в виде сухости (из-за недостатка питательных веществ) и желтушного оттенка (из-за нарушений работы желчных протоков).
При наличии подобной симптоматики обратитесь к гастроэнтерологу и провести дополнительные лабораторно-инструментальные методы обследования для наиболее точной постановки диагноза.
Диагностика
При выявленных жалобах пациенту назначается дополнительное обследование, которое включает в себя:
- Общий анализ крови, в котором врач определяет повышение концентрации скорости оседания эритроцитов, повышенным количеством нейтрофилов и сахара. Понижается уровень гемоглобина, что приводит к анемии, и снижается уровень белка.
- Дуоденальное зондирование покажет большое количество ферментов (и желчного содержимого при билиарном панкреатите). Однако при тяжелых формах концентрация ферментов, наоборот, снижена, что говорит о наличии атрофических процессах в железе.
диагностика паренхиматозного панкреатита
Диагностика паренхиматозного панкреатита дополняется рентгенографией и УЗИ для выявления деформации и размеров поджелудочной железы.
Рационально обследование при сопутствующей симптоматике проводить в условиях стационара под наблюдением врача.
Лечение паренхиматозного панкреатита
Терапию хронической болезни поджелудочной железы проводят комплексно. При обострении заболевания целесообразно наблюдение в гастроэнтерологическом отделении с соблюдением строгой диеты и приемом лекарственных средств. А также есть возможность оперативного вмешательства при наличии осложнений. Лечение паренхиматозного хронического панкреатита в стадии ремиссии проводится с помощью народных средств, не забывая о правильном питании, щадящим образом влияющим на поджелудочную железу.
голодание во время обострения
В период обострения исключается употребление еды, кроме воды и слабого сладкого чая на первые 2-3 дня. Затем постепенно вводят продукты, подвергшиеся тщательной термической обработке: овощи, бульоны, жидкие каши. Полностью исключается жирное мясо, птица, густые супы, молочные продукты, алкоголь во избежание ухудшения состояния пациента. Список, что можно есть при панкреатите в стадию ремиссии обширен, так же как и предлагаемые рецепты.
Из лекарственных средств назначают нестероидные противовоспалительные, спазмолитики, ферменты, противорвотные и противодиарейные средства. При необходимости применяют антибиотики и витамины.
лечение паренхимального панкреатита медикаментами и народными методами
При воспалении поджелудочной железы можно ли использовать лекарственные травы? Можно, но начиная с 7 дня выздоровления и в стадию ремиссии. К ним относятся ромашка, череда, шиповник, бессмертник, мята перечная и другие.
Помните что при несвоевременном обращении к врачу состояние больного быстро ухудшается, что приведет к развитию панкреонекроза поджелудочной железы, к сахарному диабету, раку органа, сепсиса, полной дисфункции почек и асцита.
Источник
Хронический паренхиматозный панкреатит — это очень распространенное заболевание, которое связано с воспалением поджелудочной железы. Недуг протекает волнообразно: ремиссии сменяются стадиями обострения после чего, даже несмотря на лечение, происходит рубцевание ткани. Это в свою очередь нарушает проходимость протоков и вызывает изменение функций поджелудочной железы, особенно секреторной и эндокринной. Последствием таких состояний может стать нарушение синтеза инсулина и всего процесса пищеварения. В результате недополучения жизненно важных веществ нарушается работа и других органов, а также происходит изменение всех обменных процессов.
Чтобы снизить негативные последствия от недуга требуется рассмотреть клиническую картину заболевания, специфику лечения и возможные профилактические мероприятия.
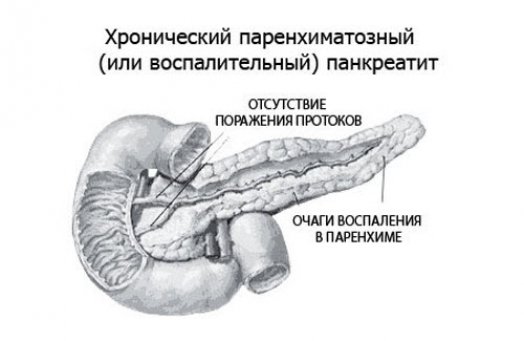
Причины и формы заболевания
Основной причиной паренхиматозного панкреатита является невнимательное отношение к состоянию своего здоровья, а точнее неправильный образ жизни: несбалансированное нерегулярное питание, курение, стрессы, чрезмерное употребление жирной, острой и соленой еды, недостаток витаминов и белков в рационе и другое. Часто недуг может быть следствием других заболеваний. В таких случаях он обычно развивается на фоне острого панкреатита, язвы желудка, алкоголизма и некоторых кишечных заболеваний.
В зависимости от причин будут определяться и формы болезни. Выделяют первичный панкреатит, когда заболевание было вызвано внешними факторами, никак не связанными с поджелудочной железой. И вторичный — развивается на фоне заболеваний близлежащих к железе органов.
К главным факторам, которые могут вызывать развитие паренхиматозного панкреатита, относятся:
- Одна из самых главных причин недуга — чрезмерное употребление алкоголя (алкоголизм обнаружен у 60% пациентов). Это алкогольный панкреатит.
- Дисметаболический панкреатит развивается на фоне нарушения обменных процессов. Недуг может быть следствием муковисцидоза или повышенного содержания жира в плазме крови.
- Заболевание, которое возникает из-за проблем с желчевыводящей системой, называют билиарнозависимым или билиарным панкреатитом. Развивается обычно на фоне гепатита, холецистита, дистонии желчных путей, желчекаменной болезни.
- Причиной развития инфекционного панкреатита являются вирусные инфекции. Заболевание возникает, когда инфекция контактным путем попадает в поджелудочную железу.
- Аутоиммунный панкреатит развивается тогда, когда иммунная система начинает воспринимать клетки поджелудочной железы как чужеродные, выделяя антитела для их уничтожения.
- Заболеть паренхиматозным панкреатитом можно в результате длительного приема препаратов, которые оказывают токсическое действие на ткани поджелудочной железы. Прием таких лекарственных средств должен обязательно проходить под контролем лечащего врача.
- Нарушение оттока секрета в кишечник.
- Наследственность.
Еще следует подчеркнуть тот факт, что около 30% случаев заболевания не имеют конкретной причины. Тогда говорят об идиопатической форме паренхиматозного панкреатита.
Симптоматика и клиническая картина болезни
Симптомы заболевания иногда слабо проявляются, особенно в период ремиссии. Более выраженные признаки недуга можно наблюдать при обострении. Тогда симптомы буду зависеть от состояния больного и сопутствующих патологий.

Среди главных симптомов острой фазы заболевания, выделяют:
- Болезненные ощущения. Могут наблюдаться опоясывающие боли (слева под ребром). По характеру — ноющие, по силе — не очень сильные. Среди особенностей можно выделить тот факт, что боли обычно возникают на фоне переедания, употребления жирной тяжелой пищи или после злоупотребления алкоголем.
- Диспепсическое расстройство. Оно проявляется через нестабильный стул, когда у пациента чередуется запор и диарея. При этом в кале больного можно увидеть непереваренные частички пищи. Тошнота и рвота — дополнительные симптомы состояния.
- Снижение массы тела. На фоне уменьшения выработки количества пищеварительных ферментов еда не может перевариться должным образом, а значит, питательные вещества из пищи не всасываются. Это и вызывает потерю веса. Еще одним факторам снижения веса являются болевые ощущения после трапезы, за счет чего больной старается кушать реже.
- Развитие сахарного диабета. Наличие такого симптома свидетельствует об обширном поражении тканей поджелудочной железы (более 80%). Диабет развивается, так как нарушается выработка инсулина, за счет чего клетки не могут сами усваивать глюкозу.
Если перечисленные симптомы наблюдаются у человека не впервые, а возникают периодически, то можно говорить о хронической форме заболевания.
При хроническом паренхиматозном панкреатите клиническая картина может складываться из таких симптомов:
- диарея (испражнение происходит почти сразу после еды), при этом запах кала отличается резкостью и зловонностью;
- частые рвоты, которые не приносят облегчения;
- по утрам тошнота;
- резкое похудение;
- может развиться механическая желтуха;
- кожные высыпания геморрагического характера;
- усиленное потоотделение и слюноотделение.
Среди особенностей хронического рецидивирующего панкреатита выделяют следующее:
- обострение состояния наблюдается 2–3 раза в год;
- обострение протекает в легкой форме, особенно при соблюдении строгой диеты;
- осложнения у пациентов встречаются редко.
При наличии симптомов следует показаться доктору, чтобы при необходимости начать лечение.
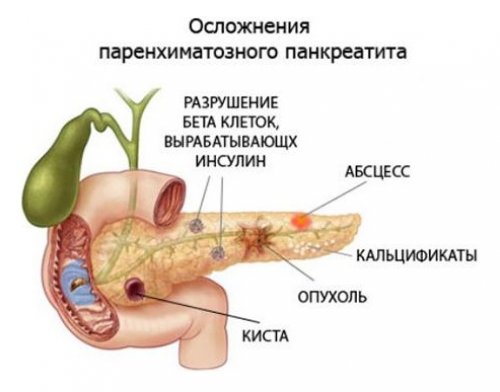
Диагностика и возможные осложнения
Доктор сможет поставить диагноз панкреатит уже по симптоматике после осмотра и опроса больного, но чтобы подтвердить, что пациент имеет дело конкретно с хроническим паренхиматозным панкреатитом, необходимо будет пройти обследование.
Чтобы провести диагностику по всем правилам потребуется сдать анализы на лабораторное исследование (общий и биохимический анализ крови, копрограмма) и пройти инструментальное исследование (узи, рентгенография, лапароскопия). По результатам можно будет установить точный диагноз, и начать лечение.
Если заболевание удастся распознать на начальной стадии, и как можно раньше начать терапию, то эффективность лечения может быть очень высокой. Если же пациент запустил болезнь, то это чревато развитием различных патологий. Опасность заключается в том, что осложнения плохо поддаются терапии и иногда требуют хирургического вмешательства. Могут привести и к летальному исходу.
Запущенный панкреатит может вызывать такие осложнения:
- часто развивается сахарный диабет, который опасен гипогликемическими кризами;
- могут возникать различные образования, которые затрагивают функциональные ткани поджелудочной железы (кисты, абсцессы, свищи);
- один из самых опасных вариантов — злокачественные образования;
- может развиться гастрит, язва (желудка или двенадцатиперстной кишки), желчекаменная болезнь, холецистит, хронический гепатит и другие.
Если заболевание не лечить, то последствия для пациента могут быть очень печальными.
Специфика лечения
Поскольку для паренхиматозного панкреатита характерно чередование обострения и ремиссии, то и терапия в эти периоды будет отличаться.
Лечение на стадии обострения должно быть направлено на решение таких проблем:
- снизить болевые ощущения;
- снять отечность железы;
- провести детоксикацию организма;
- проводить восполнение жидкости и электролитного состава крови;
- снизить ферментную активность;
- антибактериальная терапия;
- симптоматическое лечение;
- витаминотерапия.
При обострении первое, что рекомендуют врачи — максимально разгрузить поджелудочную железу. Обычно назначают голодную диету (несколько дней только на воде) и холод на живот. Дальнейшее питание должно быть очень щадящим: только варенная и тушеная еда. Пить разрешается часто, но небольшими порциями. Во время ремиссии диету продолжают соблюдать, но меню можно расширить (под контролем доктора, с учетом проведенных анализов крови и кала). Медикаментозную терапию также подбирает доктор.
Если заболевание перешло в хроническое, то полностью излечиться не получится. Главное, что необходимо в этой ситуации — стараться избегать обострений и продлить ремиссию на максимально длительный срок.
Источник
Одним из распространенных заболеваний поджелудочной железы является паренхиматозный панкреатит. Развивается постепенно, приступы возникают периодически. При отсутствии адекватного лечения наступает ухудшение состояния не только относительно функций поджелудочной железы, но и общей работоспособности организма.
Особенности паренхиматозного панкреатита
Заболевание характеризуется воспалением паренхимы органа, которая содержит основные рабочие клетки железы. В связи с патологическими процессами, функциональные ткани начинают трансформироваться, происходит замена нормальных клеток на соединительные, формируются рубцы.
По мере разрастания пораженных участков снижается работоспособность поджелудочной железы и такие изменения отражаются на пищеварительной системе, эндокринной и на некоторых других.
Причины
Спровоцировать паренхиматозный панкреатит способны внешние факторы или образ жизни, например, вредные привычки человека или патологические процессы, уже происходящие в организме. Если выделить наиболее распространенные причины, то выделяются следующие:
- Злоупотребление алкоголем, прием наркотических средств.
- Длительный курс лекарственных средств, действующих угнетающее на поджелудочную железу.
- Нарушения обменных процессов, вызванные определенным заболеванием или неизвестной этиологии.
- Холецистит хронической формы, отсутствие желчного пузыря.
- Заболевания печени, например, гепатит.
- Вирусные патологии, давшие осложнения на внутренние органы.
- Аутоиммунные патологии, связанные с восприятием иммунной системой организма нормальных собственных клеток как чужеродных.
- Наследственность. Отмечается некоторая предрасположенность к заболеваниям поджелудочной железы, передающаяся на генетическом уровне.
Не только вышеперечисленные причины могут спровоцировать паренхиматозный панкреатит, иногда специалистам просто не удается диагностировать первопричину воспалительного процесса.
Симптомы
Проявляться патология может по-разному. На начальных стадиях человек не чувствует особого ухудшения самочувствия, тем более, в период ремиссии какие-либо признаки заболевания отсутствуют. По мере развития панкреатита, а также наступления обострений, симптоматика становится очевидной. Появляться могут следующие ухудшения самочувствия:
- Болевые ощущения. Они могут быть тянущими, непродолжительными, локализоваться в области железы или иметь опоясывающий характер. Неприятное чувство возникает с левой стороны под ребром.
- Расстройства пищеварения. В связи с экзокринной недостаточностью, пища недостаточно переваривается, так как ферментных соединений, вырабатываемых поджелудочной железой, недостаточное количество. Могут появляться запоры, сменяющиеся диарей.
- Снижение веса. Питательные вещества не поступают в ткани в том объеме, который необходим для восполнения ресурсов. Такая ситуация возникает из-за неспособности организма нормально переваривать пищу, впитывать полезные соединения, что и связано с внешнесекреторной недостаточностью поджелудочной железы.
- Изменения уровня сахара в крови. На начальных стадиях могут наблюдаться только временные скачки уровня глюкозы в крови, но со временем нарушения обменных процессов, вызванных дисфункциями поджелудочной, приводят к сахарному диабету.
При обострениях, особенно после тяжелой пищи, у человека наблюдаются симптомы, в некоторой степени схожие с отравлением. Может появиться сильная рвота, усиленное потоотделение, гипертония и другие опасные состояния.
Паренхиматозный панкреатит может иметь менее четкую симптоматику, чем, например, заболевание, которое изначально спровоцировало дисфункции поджелудочной железы. Признаки патологий перекликаются и в ряде случаев нарушения работы поджелудочной определяется позднее.
Диагностика
Определить развитие панкреатита, в том числе паренхиматозного типа, можно практически на любой стадии путем сдачи соответствующих анализов и аппаратных исследований. Из возможных диагностических мероприятий можно выделить:
- Сдача анализа крови. Обязательным считается ОАК, может быть назначен биохимический, при необходимости на вирусы, гепатиты, инфекции.
- ОАМ. По анализу мочи также можно предположить ряд патологических процессов, например, по концентрации лейкоцитов.
- УЗИ брюшной полости. Один из информативных методов исследования, позволяющий определить размер органа и сопоставить их с нормой, выявить уплотнения, патологические участки.
- Рентгенограмма.
Комплексная диагностика позволяет определить заболевание как в острой, так и в хронической стадии. На основании полученных данных о состоянии поджелудочной железы, ее размерах, области воспаления, поражения, а также степени дисфункции, выбирается тактика лечения. Она может быть консервативной или с применением хирургических методов.
Лечение
Для каждого клинического случая выбирается индивидуальная терапевтическая схема, многое зависит от причины заболевания, степени повреждения поджелудочной и сопутствующих заболеваний. Ориентировочное лечение у взрослых выглядит следующим образом:
- Голодание. В течение двух дней при остром приступе рекомендовано голодание. Это частично облегчит работу поджелудочной железы, поможет ее восстановлению.
- Диета. Пациенту назначается стол №5 и пока он находится в стационаре, а паренхиматозный панкреатит в обострении предполагает госпитализацию, он должен строго соблюдать диету. После выписки, а также с определенной периодичностью, необходимо устраивать разгрузочные дни. Исключать жирные блюда, алкоголь и другие продукты, которые будут дополнительно нагружать поджелудочную железу.
- Противовоспалительные препараты для снятия симптоматики.
- Лекарственные средства, действия которых направлено на устранение основного заболевания, повлекшего воспаление поджелудочной. Например, назначается противовирусный курс, если у пациента диагностирован вирусный гепатит и так далее.
- Препараты, поддерживающие функции железы. Преимущественно это ферменты, способствующие нормальному перевариванию и усвоению пищи.
- Дополнительная терапия на усмотрение врача.
 В исключительных случаях применяется хирургическое вмешательство, когда ткани поджелудочной атрофировались, отмечаются очаги некроза, нагноения. После таких манипуляций назначается специальная поддерживающая терапия, необходимо постоянно контролировать рацион, принимать ферментные препараты.
В исключительных случаях применяется хирургическое вмешательство, когда ткани поджелудочной атрофировались, отмечаются очаги некроза, нагноения. После таких манипуляций назначается специальная поддерживающая терапия, необходимо постоянно контролировать рацион, принимать ферментные препараты.
Если рассматривать лечение народными средствами, то некоторые рецепты способны оказывать положительный эффект, но не могут являться основными. Преимущественно они используются на этапах ремиссии или в качестве профилактики рецидивов.
Целесообразность их применения должна обговариваться с лечащим врачом. Хотя в таких средствах в основном используются травы, есть вероятность ухудшения ситуации, тем более, при отсутствии адекватного медикаментозного лечения.
Если паренхиматозный панкреатит перешел в хроническую форму, то полностью от него избавиться уже не получиться. Нужно периодически проходить осмотр, ограничить потребление вредных продуктов, алкоголя, чтобы предупредить рецидивы.
Источник


