Патологии кишечника и поджелудочной железы
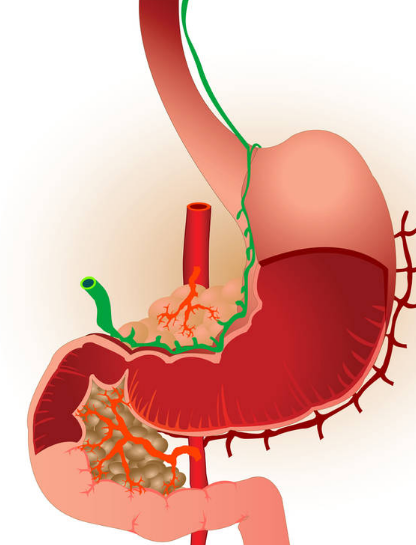
Поджелудочная железа – это часть пищеварительной системы, которая работает с двойной нагрузкой.
Во-первых, она производит ферменты, способные расщеплять жиры, белки, углеводы (диастаза, эластаза, мальтаза, лактаза, липаза, амилаза, химотрипсин, трипсин), которые участвуют в процессе пищеварения и регулируют его.
Во-вторых, она синтезирует глюкагон и инсулин (бета-клетками островков Лангерганса). Эта железа обеспечивает гомеостаз внутренней среды организма, поскольку регулирует жировой, белковый и углеводный обмен.
Совершенно очевидно, что наличие патологических изменений в поджелудочной железе может сказываться на многих функциях организма. Признаки наличия заболеваний поджелудочной у мужчин и женщин идентичны.
Чаще всего поджелудочная железа подвергается воспалениям и деструктивным процессам. Поэтому типичными симптомами наличия патологии поджелудочной железы являются признаки острого панкреатита.
Острый панкреатит – это воспаление ткани железы неинфекционного характера с признаками отмирания железистой ткани (за счет самопереваривания трипсином и липазами), ее распада и отека, нарушением функционирования и анатомического строения железы, образованием соединительнотканных рубцов. Существуют случаи, когда к первичному воспалению может присоединиться воспаление брюшины, кровотечение, образование кист, бактериальное нагноение.
Пусковыми факторами острого панкреатита являются прием алкоголя, травмы поджелудочной железы, патологии двенадцатиперстной кишки и желчевыводящих путей, затруднение оттока секрета из органа, вследствие сужения протока рубцом или опухолью.
Интересным фактом является отсутствие прямой зависимости между длительностью алкоголизации. Довольно часто люди, страдающие от хронического алкоголизма, могут обходиться без воспалительных заболеваний железы на протяжении долгих лет, в то время, как непьющий человек погибает от деструкции органа на фоне однократного приема небольшой дозы алкоголя.
Существует несколько заболеваний железы, которые имеют схожие симптомы. Дифференцировать такие патологии может только опытный врач путем инструментальных исследований и лабораторных исследований.

Симптомы острого панкреатита как основного заболеваний поджелудочной железы
Болевые ощущения
Главным проявлением острого панкреатита является боль, которая может иметь тупой и тянущий и до острого и режущего характер. Эта характеристика зависит от характера поражения (некроз, отек), объемов поражения, вовлеченности в процесс листков брюшины (при перитоните). Последний случай отличается присутствием симптомов раздражения брюшины, поэтому при пальпации железы боль будет усиливаться не при прижатии органа, а при ослаблении давления.
При отеке болевые ощущения обусловлены растяжением железистой капсулы, что приводит к переполнению протоков органа секретом собственной секреции и сдавлением нервных окончаний.
Длительное время присутствует несоответствие между значительной интенсивностью боли и отсутствием защитной реакции в виде напряженности мышц передней брюшной стенки (при пальпации живот остается мягким).
Локализируется боль в средней, правой или левой части надчревья, что обусловлено размещением очага патологии в теле, головке или хвосте органа.
Иррадиация боли в спину характеризуется тем, что орган располагается в забрюшинном пространстве на уровне от 4 поясничного до 12 грудного позвонка, а также особенностями иннервации железы (ветками блуждающего нерва и чревного сплетения).
Боль обычно не связана с приемом пищи и имеет постоянный продолжительный характер, с усилением по мере развития патологических изменений в органе. Редко, но случается, что боли отдают в загрудинное пространство, а именно – в сердце с иррадиацией в ключицу. В таком случае очень важно дифференцировать боли от сердечных (инфаркта миокарда, стенокардии).
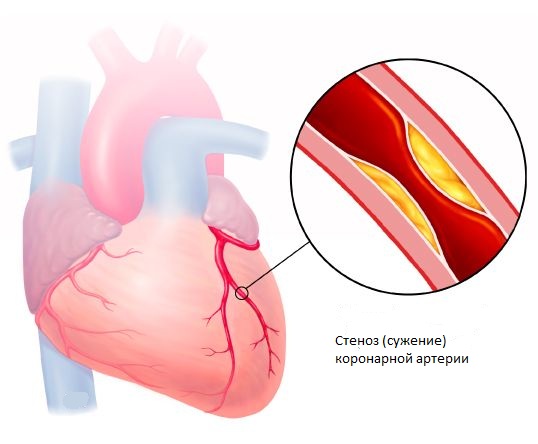
Наивысшей степени боль достигает при панкреонекрозе и может стать причиной болевого шока, от которого пациент рискует скончаться.
Диспепсические явления
Диспепсия, которая сопровождает панкреатит, отличается неустойчивостью стула, рвотой, нарушением аппетита, тошнотой. В большинстве случаев диспепсия проявляется на начальной стадии заболевания, вследствие погрешностей в диете (употребление алкоголя, меда, помидоров, грибов, копченой, жирной пищи). Классикой жанра является водка, закушенная помидором и холодной котлетой. Также случается, что прием лекарственных препаратов может стать пусковым механизмом патологии органа (цитостатики, сульфасалазиты, азатиоприн, вальпроевая кислота, сульфаниламиды, антибиотики, нитрофураны).
Рвота и тошнота
Тошнота появляется перед рвотой и является следствием перераздражения блуждающего нерва, который иннервирует поджелудочную железу. В более чем 80% случаев развивается рвота, которая не приносит больному облегчения.
Это происходит вследствие интоксикации организма. Изначально рвота имеет желудочный характер (рвота употребленной пищей), после чего в рвотных массах появляются примеси желчи, что свидетельствует о вовлечении двенадцатиперстной кишки.
Частота рвоты и ее объемы могут быть значительными, вследствие чего развивается обезвоживание организма с потерей электролитов. Преимущественно теряются соли, что ведет к гипоосмотической дегидратации.
Обезвоживание
Выделяют несколько степеней обезвоживания, при этом каждая из них отличается собственной клинической картиной.
Первая степень характеризуется потерей до 3% массы тела, влажностью слизистых, пациент испытывает слабую жажду. Выраженная жажда не характерна для потери электролитов, поэтому она заменяется учащенным дыханием.
При второй степени происходит потеря до 9% массы тела. Развивается сухость слизистых оболочек и выраженная жажда. Наблюдается снижение упругости кожи (отличительная черта – снижение скорости расправления забранной в щипок кожной складки). Происходят нарушения в системе кровообращения – присутствует учащение сердцебиения и пульса. Уменьшается объем выделяемой мочи и соответственно сокращается количество мочеиспусканий. Урина приобретает темный оттенок.

На третьей степени обезвоживания наблюдаются выраженные нарушения электролитического баланса и потеря веса до 10%. Общее состояние пациента отличается сонливостью и заторможенностью. Артериальное давление падает, может присутствовать спутанность сознания и речи, обеднение мимики, сухость кожи и слизистых, расстройства сердечного ритма. В крови наблюдается развитие ацидоза и гиповолемический шок с полиорганной недостаточностью и потерей сознания.
- Неустойчивость стула
Проявляется в виде смены запоров поносами. На ранних этапах заболевания у пациента присутствует ярко выраженное вздутие живота и запор. Такие особенности объясняются тем, что желчные кислоты и панкреатические ферменты, которые отличаются слабительным эффектом, не попадают в кишечник в необходимых количествах. Однако через несколько дней запор может смениться жидким стулом.
Кожные изменения
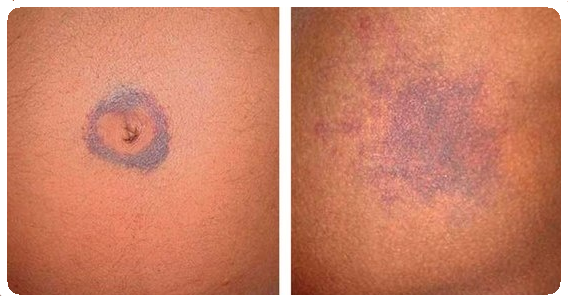
Проявления панкреатита на коже сводятся к желтушности и бледности вследствие сдавления желчных протоков отеком поджелудочной железы. Кроме того, может присутствовать синюшность пальцев и носогубного треугольника, вследствие дыхательных расстройств (симптом Лагерлефа) и интоксикации. Подобная синюшность в виде пятен может наблюдаться на коже живота, чаще всего правее от пупка. Это проявление известно в медицине как симптом Холстеда. Посинение живота (боковых отделов) является результатом расстройства кровообращения в брюшной полости (другое название – симптом Грея-Тернера). Симптом Кююлена – это синюшно-желтоватый цвет пупка, а синяки, которые окружают пупок – это уже симптом Грюнвальда.
Специальные симптомы
Специальные симптомы могут определиться только врачом путем пальпации живота пациента.
Симптом Щеткина-Блюмберга – усиление болевых ощущений при отдергивании руки во время пальпации живота. Этот симптом наиболее характерен для перитонита. При появлении патологического выпота, который связан с раздражением брюшины ферментами и распадом поджелудочной железы, в брюшной полости появляются симптомы раздражения стенки брюшины, что свидетельствует о начале перитонита.
Симптом Чухриенко – болевые ощущения при выполнении толчкообразных движений в надчревье ребром руки.
Симптом Дудкевича – это болезненность при пальпации в случае, когда рука врача ощупывает живот ниже пупка на 2 сантиметра и движется косо вверх и внутрь.
Симптом Мэйо-Робсона – болезненность при пальпации реберно-позвоночного угла слева.
Лабораторные признаки
Наиболее характерным и частым признаком при деструкции и воспалении поджелудочной железы является наличие изменений в биохимическом и клиническом анализе крови, а также изменения в анализе мочи.
Клинический анализ крови
На наличие патологии в поджелудочной железе кровь реагирует увеличением скорости оседания эритроцитов (свыше 10 мм/час у мужчин и свыше 20 мм/час у женщин) и относительным лейкоцитозом (повышение уровня лейкоцитов до 9 Г/л и выше). Это свидетельствует о наличии воспаления. При присоединении гнойной инфекции и выраженной деструкции присутствует эффект «сдвига лейкоцитарной формулы влево», или же повышение числа палочкоядерных и сегментоядерных лейкоцитов.
При этом соотношение числа эритроцитов к объему плазмы (гематокрит) увеличивается за счет обезвоживания организма (у женщин – выше 47%, у мужчин – 54%). Также появляется относительное увеличение количества эритроцитов. При наличии геморрагического панкреатита на поздних стадиях может развиваться анемия (падение уровня гемоглобина и эритроцитов). Уровень глюкозы в таких случаях начинает возрастать и превышает 5,5 ммоль/л.
Биохимический анализ крови
Отличается повышением уровня амилазы выше 125 Ед/л на первых этапах (12 часов) заболевания. После некроза железы уровень амилазы существенно падает. Более показательными характеристиками является повышение уровня ингибиторов ферментов, трипсина, липазы. Сегодня наиболее информативным и специфическим является повышение уровня эластазы крови в первые двое суток.
Но этот фермент можно определить не во всех лабораториях. Повышается показатель ЛДГ, АСаТ, АЛаТ, что свидетельствует о начале распада клеток. Желтуха способствует повышению уровня общего и непрямого билирубина. Ацидоз приводит к падению показателей уровня хлоридов, магния, кальция.
Изменения в анализе мочи
Увеличивается относительная плотность урины. В ней появляются эритроциты, лейкоциты и цилиндры (белок), что характерно при токсических поражениях почек или обезвоживании. Диастаза мочи превышает 100 Ед, при том, что норма этого показателя составляет 64 Ед. Кроме того, в моче появляются кетоновые тела и сахар, что говорит о нарушении белкового и углеродного обменов.
Симптоматика прочих патологий поджелудочной железы
Кроме острого панкреатита, существует ряд патологий, которые поражают поджелудочную железу. Симптомы таких заболеваний, их диагностика и терапия зависит от локализации процесса и его стадии.
Наиболее характерные симптомы для таких патологий представлены в таблице ниже.
Боль | |
Хронический панкреатит | Болевой синдром не беспокоит вне периода обострения. В период обострения присутствует тупая тянущая или острая боль в эпигастральной области, которая часто иррадиирует в поясницу. Также могут присутствовать опоясывающие боли, которые имеют различную степень интенсивности. |
Рак поджелудочной железы | Характер боли зависит от локализации опухоли. Поэтому могут присутствовать как ноющие эпизодические боли, так и болевой синдром, характерный для острого панкреатита. |
Сахарный диабет первого типа | Боли отсутствуют. |
Муковисцидоз | Боли по ходу кишечника схваткообразного характера. |
Панкреонекроз | Острая резкая боль в области за грудиной и надчревья, которая отдает в ключицу или спину. В пиковом положении может развиваться состояние шока и потеря сознания. |
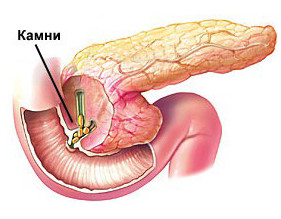
Киста поджелудочной железы | Мало выраженная, непостоянная тупая боль при небольшом размере кисты. При значительных размерах образования появляется ярко выраженный болевой синдром, вследствие сдавления нервных стволов и протоков или натяжения капсулы органа. При развитии процесса в головке боль присутствует в надчревье справа, при поражении хвостовой части – слева. При локализации кисты в теле органа боль присутствует в области эпигастрия. |
Диспепсические проявления | |
Хронический панкреатит | Неустойчивость стула (чередование поносов и запоров). При нарушении диеты (употребление кабачков, помидор, меда, жареного, копченого, жирного) – тошнота, учащенный стул, эпизодическая рвота желчью и пищей. |
Рак поджелудочной железы | Снижение аппетита, неустойчивость стула и тошнота при диетических погрешностях. Характерна потеря веса и вздутие живота. На поздних стадиях заболевания присутствует частая рвота и профузный понос. |
Сахарный диабет первого типа | Резкое чувство слабости и голода при гипогликемических состояниях. При кетоацидозе – рвота, тошнота. Сильное снижение веса. |
Муковисцидоз | Частый жирный жидкий стул, объемы которого превышают нормальный показатель в несколько раз. Метеоризм, снижение аппетита. |
Панкреонекроз | Задержка стула, вздутие живота. |
Киста поджелудочной железы | При кисте головки поджелудочной железы – учащение стула, похудение, вздутие живота. При поражении хвоста тела – эпизоды тошноты, запоры, обесцвеченный стул. |
Специфические признаки | |
Хронический панкреатит | Обострение симптомов вследствие употребления сладкого, маринадов, копченой, жареной, жирной пищи, алкоголя. |
Рак поджелудочной железы | Раковая кахексия на поздних стадиях патологии. Выраженная бледность или желтуха. |
Сахарный диабет первого типа | Жажда, зуд слизистых и кожи, увеличение объема выделяемой мочи. Склонность к кетоацидозу (кома, потеря сознания, запах ацетона изо рта, рвота, тошнота, слабость), гипогликемии (обморок, учащенное сердцебиение, голод, потливость). |
Муковисцидоз | Мышечная слабость, сухость во рту, отложение солей на коже. |
Панкреонекроз | Токсический или болевой шок, признаки острого живота. |
Киста поджелудочной железы | Прощупывание крупных образований через переднюю брюшную стенку. Боль в животе и высокая температура при нагноении кисты. |
Лабораторные исследования и инструментальная диагностика | |
Хронический панкреатит | Повышение эластазы 1 крови в периоды обострения. Эластаза кала снижена. Лабораторные признаки характерные острому панкреатиту. |
Рак поджелудочной железы | Ускорение СОЭ (более 30 мм/час). Признаки анемии и лейкоцитоза. Определение округлого образования на УЗИ. Верификация диагноза на основании данных биопсии. |
Сахарный диабет первого типа | Уровень гликированного гемоглобина выше 6,5%. Сахар в крови выше 6,1 ммоль/л. |
Муковисцидоз | Снижение эластазы кала, потовый тест положительный на повышение хлоридов. |
Панкреонекроз | Данные лабораторных исследований соответствуют острому панкреатиту. УЗИ – признаки развития деструкции органа. |
Киста поджелудочной железы | Незначительное повышение уровня ферментов в моче и крови. На УЗИ – признаки жидкостного образования. Верификация диагноза на основании результатов биопсии. |
Источник

Под понятием синдрома раздраженного кишечника, или СРК, понимаются различные патологические нарушения в процессах сокращения мускулатуры на отдельных зонах кишечника, обеспечивающих продвижение пищевых продуктов по пищеводу, которые сопровождаются всасыванием и секреторной функциональностью кишечника. Панкреатит и синдром раздраженного кишечника обладают множеством схожих симптоматических признаков, выражающихся образованием боли в области живота, а также характерными патологическими изменениями стула. Развивается СРК на фоне следующих патологических факторов:
- патогенного изменения взаимодействий 2-х систем: ЦНС и системы, обеспечивающей регуляцию деятельности внутренних органов;
- развитие дисбактериоза;
- нарушение процессов всасывания;
- патологическое изменение психики пациента;
- социальные и эмоциональные факторы.
Также стоит отметить, что СРК зачастую сопровождается головными болями, непроизвольным выходом газов, вздутым животом, увеличенным напряжением в моменты опорожнения кишечника, появлением комка в полости горла, и озябшими пальцами рук. Болезненность может иметь различный характер проявления, усиливаясь после еды и уменьшаясь после опорожнения кишечника. Повышенный уровень газообразования провоцирует появление ложных позывов к опорожнению.
Хронический панкреатит, как причина СРК
Многие пациенты задаются вопросом: «Может ли при развитии панкреатита болеть кишечник, а также может ли панкреатит стать причиной СРК?».
Важно отметить, что развитие панкреатического заболевания не может являться причиной, или провоцирующим фактором, вызывающим СРК. Хронический панкреатит, или же его острая форма развития является патологической болезнью органического типа, а СРК относится к нарушениям функционального характера. Но, несмотря на столь существенные различия, эти два заболевания могут сопровождать друг друга.

Острая форма панкреатического заболевания обладает высоким процентом вероятности летального исхода и никак не связана с течением, или образованием СРК. В большинстве случаев, раздраженная кишка зачастую оказывается взаимосвязанной с хроническим типом панкреатического заболевания поражающего поджелудочную железу, который может быть реактивным и первичным. Реактивный панкреатит, возникающий на фоне других патологий жкт, таких как холецистит, жкб, язвенные поражения 12-ти перстной кишки, а также поражающие желудок, характеризуется недостаточной концентрацией панкреатических ферментов, которая способствует образованию дисбактериоза, который в свою очередь может раздражать слизистые поверхности кишечника и являться провоцирующим фактором возникновения СРК.
Важно помнить, что гипосекреторная функциональность паренхиматозной железы с дальнейшим течением и прогрессированием такой патологии, как дисбактериоз не имеет ничего общего и не провоцирует развитие патологического изменения в полости кишечника.
Одна из первоочередных причин заключается в образовании хронической боли. Ведь при развитии хронической формы панкреатического заболевания всегда начинает болеть в области живота, вне зависимости от провоцирующих данное заболевание факторов. Болевой синдром при этом может иметь либо слабовыраженный характер проявления, либо сильновыраженный, но он присутствует на постоянной основе. Повторяющиеся приступы обострения панкреатической болезни и увеличение интенсивности проявления болей может спровоцировать патологическое нарушение уровня чувствительности в полости кишечника с развитием последующих нарушений в сфере его моторики и образовании синдрома раздраженного кишечника.
Также стоит отметить, что панкреатическое заболевание в большинстве случаев просто оказывает имитирующий эффект проявления синдрома РК, так как характеризуется появлением практических всех тех же симптоматических признаков, поэтому и говорят, что при развитии данной патологии может болеть и кишечник.
Симптомы и признаки
Диагноз синдрома раздраженного кишечника ставится при наличии хотя бы двух факторов из следующего списка критерий:
- возникающая боль имеет связь с дефекацией;
- при образовании болей происходит изменение формы и консистенции испражнений;
- прекращение и утихание болевого синдрома после успешного опорожнения кишечника.
Также при развитии СРК отмечается следующая клиническая картина:
- появляется запор либо понос;
- каловые массы могут иметь форму катышек, либо карандаша, а также могут быть не оформленными с жидкой консистенцией;
- вздутый живот;
- развитие метеоризма;
- а также чувство усталости;
- депрессивное состояние;
- патологическое изменение сердечной ритмичности;
- нарушения в процессах мочеиспускания;
- снижение либидо;
- образование болей при сексуальном контакте с половым партнером.

Другими словами, синдром раздраженного кишечника можно характеризовать как чрезмерно чувствительную кишку, импульсивно реагирующую на обычные процессы жизнедеятельности человека.
Способы лечения синдрома
Синдром раздраженного кишечника может протекать в трех формах, в зависимости от преобладающего симптоматического признака:
- наличия абдоминальных болей;
- развития диареи;
- формирования запоров.
От преобладающего фактора подбирается и терапевтическое лечение СРК. Устранение патологии при развитии диареи заключается в применении следующих лекарственных препаратов:
- до приема пищи могут назначаться такие препараты, как: Лоперамид, Имодиум, или Дифеноксилат;
- для оказания успокаивающего эффекта назначается раствор со смектой;
- также рекомендовано употреблять целебные отвары на основе таких лекарственных ягод, как черемуха, ольха и черешня;
- понизить интенсивность развития метеоризма помогут препараты сорбентного типа, в виде Энтеросгеля, Полифепана, Полисорба, или Фильтрума;
- одним из самых современных препаратов от СРК является Алосетрон.
При развитии синдрома раздраженного кишечника с преобладанием запоров, лечение заключается в назначении препаратов, обеспечивающих облегчение актов дефекации, а также смягчение каловых масс. В большинстве случаев прописываются следующие препараты:
- лекарственные средства, разработанные на лекарственной части подорожника применяются для увеличения объемов содержащихся масс в полости кишечника, такие как Солгар, Испалгон, Метамуцил, Мукофальк;
- смягчение каловых масс достигается посредством приема препаратов, содержащих в своем составе лактулозу, наиболее эффективными считаются: Дюфалак и Гудлак;
- из слабительных средств рекомендуется применять Форлакс, Экспортал, либо Лавакол;
- из числа модуляторов серотонина назначается прием Тегасерола либо Прукалоприда;
- если необходимо создать мягкий слабительный эффект, то врачи рекомендуют употреблять минеральную воду Ессентуки, в которой содержатся ионы магния.
При проявлении абдоминальных болей, терапевтическое лечение СРК заключается в назначении следующих лекарственных форм:
- из препаратов спазмолитического спектра действия рекомендуются: Но-Шпа, Дротаверин, а также назначается прием антихолиэргичных средств в виде Замифенацина, или Гиосциамина;
- препараты, оказывающие блокирующее воздействие на состояние кальциевых каналов, из числа которых рекомендуются Дицител либо Спазмомен;
- а для регулировки функционирования моторики кишечника назначается Дебридат;
- из числа препаратов, способствующих уменьшению интенсивности метеоризма, рекомендуются такие лекарственные формы, как Эспумизан, Полисилан или Цеолат.

В большинстве случаев, назначается проведение комплексной терапии, направленной на устранение всех выраженных симптоматических признаков, способствующих общему усугублению состояния пациента, улучшение микрофлоры кишечника. Также проводится полная корректировка рациона питания и всего образа жизнедеятельности.
Отличие СРК от хронического панкреатита
На самом деле, разобраться с тем, что в действительности прогрессирует в полости организма пациента, панкреатит или синдром раздраженного кишечника довольно сложно.
Несмотря на все схожие симптоматические проявления СРК и хронической формы панкреатического поражения паренхиматозной железы, существует главное отличие СРК — это отсутствие морфологической основы, так как это лишь физиологическое нарушение работоспособности кишечника.
Кроме всего прочего, при развитии панкреатита боль локализуется в зоне подреберья, а при синдроме раздраженного кишечника преобладают преимущественно абдоминальные боли, отягощающиеся гастроэнтерологическими и психоневрологическими жалобами пациентов.
Список литературы
- Винокурова Л.В. и др. Этиология и патогенез повреждения слизистой оболочки двенадцатиперстной кишки при хроническом панкреатите. Терапевтический архив 2009 г. № 2 стр. 65–68.
- Максимов, В. А. Клинические симптомы острого и хронического панкреатита. Справочник врача общей практики. 2010 г. № 3 стр. 26–28.
- Строкова О.А. Состояние кишечного пищеварения у больных хроническим панкреатитом. Автореферат диссертации. Ульяновск 2009 г.
- Под ред. В.Т. Ивашкина, Т.Л. Лапиной. Гастроэнтерология: национальное руководство. – М.: ГЭОТАР-Медиа, 2008 г.
- Циммерман Я. С. Очерки клинической гастроэнтерологии. Пермь: Изд-во Пермского ун-та, 1992 г. стр. 336.
Источник


