Поджелудочная железа анатомия собаки
Поджелудочная железа (Pancreas) — железа двойной функции: внешнесекреторной и внутрисекреторной. Внешнесекреторная функция заключается в синтезе и выделении в двенадцатиперстную кишку сока, содержащего пищеварительные ферменты и электролиты, внутрисекреторная — в синтезе и выделении в кровь гормонов.
Внешнесекреторная часть железы сильно развита и составляет более 95 % ее массы. Она имеет дольчатое строение и состоит из альвеол (ацинусов) и выводных протоков. Основная масса ацинусов (железисто-пузырьковидные концевые отделы) представлена панкреатическими клетками — панкреацитами — секретируемыми клетками.
Внутрисекреторная часть железы представлена островками Лангерганса, которые составляют около 30 % массы железы. Различают несколько видов островков Лангерганса по способности секретировать полипептидные гормоны: А-клетки продуцируют глюкогон, В-клетки — инсулин, D-клетки — самостатин. Основную массу островков Лангерганса (около 60 %) составляют В-клетки.
Поджелудочная железа лежит в брыжейке двенадцатиперстной кишки, на печени, разделяясь на правую, левую и среднюю доли. Проток поджелудочной железы открывается в двенадцатиперстную кишку самостоятельно или вместе с желчным протоком. Иногда встречается добавочный проток, который впадает в двенадцатиперстную кишку самостоятельно. Иннервируется поджелудочная железа симпатическими и парасимпатическими нервами (n. vagus).
У собак железа длинная, узкая, красноватого цвета, образует более объемистую левую ветвь и более длинную правую ветвь, достигающую почек. Поджелудочный проток открывается в двенадцатиперстную кишку вместе с желчным протоком. Иногда встречается добавочный проток. Абсолютная масса железы 13-18 г.
У крупного рогатого скота поджелудочная железа располагается вдоль двенадцатиперстной кишки от 12-го грудного до 2-4-го поясничного позвонка, под правой ножкой диафрагмы, частично на лабиринте ободочной кишки. Состоит из поперечной и правой продольной ветвей, соединяющихся под углом в правой стороне. Выводной проток открывается обособленно от желчного протока на расстоянии 30-40 см от него (у овец вместе с желчным протоком). Абсолютная масса железы у крупного рогатого скота 350-500 г, у овец 50-70 г.
У лошадей на поджелудочной железе различают среднюю часть — тело, прилежащее к воротному изгибу двенадцатиперстной кишки. Левый конец железы, или хвост, длинный и узкий, достигает слева слепого мешка желудка, соединяясь с ним, селезенкой и левой почкой. Правый конец железы, или головка, доходит до правой почки, слепой и ободочной кишки. Поджелудочный проток открывается вместе с печеночным. Иногда встречается дополнительный проток. Цвет железы желтоватый, абсолютная масса до 250-350 г.
У свиней на железе различают среднюю, правую и левую доли. Через среднюю долю проходит воротная вена печени. Железа лежит под двумя последними грудными и двумя первыми поясничными позвонками. Проток один, открывается на 13-20 см дистальнее устья желчного протока. Абсолютная масса железы 150 г.
Внешнесекреторная (экзогенная) функция поджелудочной железы. Основной продукт внешнесекреторной функции поджелудочной железы — пищеварительный сок, который содержит 90 % воды и 10% плотного осадка. Плотность сока 1,008-1,010; рН 7,2-8,0 (у лошадей 7,30-7,58; у крупного рогатого скота 8). В состав плотного осадка входят белковые вещества и минеральные соединения: бикарбонат натрия, хлорид натрия, хлорид кальция, фосфорнокислый натрий и др.
Сок поджелудочной железы содержит протеолитические и нуклеолитические ферменты (трипсин, хемотрипсин, карбоксипептидазы, эластазу, нуклеазы, аминопептидазу, коллагеназу, дипептидазу), амилолитические ферменты (а-амилазу, мальтазу, лактазу, инвертазу) и липолитические ферменты (липазу, фосфолипазу, холинэстеразу, карбоксиэстеразу, моноглицеридлипазу, щелочную фосфатазу). Трипсин расщепляет белки до аминокислот и выделяется в виде неактивного трипсиногена, который активируется ферментом кишечного сока энтерокиназой. Химотрипсин расщепляет белки и полипептиды до аминокислот и выделяется в форме неактивного химотрипсиногена; активируется трипсином. Карбоксиполипептидазы действуют на полипептиды, отщепляя от них аминокислоты. Дипептидазы расщепляют дипептиды на свободные аминокислоты. Эластаза действует на белки соединительной ткани — эластин, коллаген. Протаминаза расщепляет протамины, нуклеазы — нуклеиновые кислоты на мононуклеотиды и фосфорную кислоту.
При воспалении поджелудочной железы, аутоиммунных процессах протеолитические ферменты становятся активными уже в самой железе, вызывая ее разрушение. а-Амилаза расщепляет крахмал и гликоген до мальтозы; мальтаза — мальтозу до глюкозы; лактаза расщепляет молочный сахар на глюкозу и галактозу (она имеет существенное значение в пищеварении молодняка), инвертаза — сахарозу на глюкозу и фруктозу; липаза и другие липолитические ферменты расщепляют жиры на глицерин и жирные кислоты. Липолитические ферменты, в частности липаза, секретируются в активном состоянии, но расщепляют только жир, эмульгированный желчными кислотами. Амилазы, также как и липазы, в соке поджелудочной железы находятся в активном состоянии.
Из электролитов в соке поджелудочной железы содержатся натрий, калий, хлор, кальций, магний, цинк, медь и значительное количество бикарбонатов, обеспечивающих нейтрализацию кислого содержимого двенадцатиперстной кишки. Тем самым создается оптимальная среда для активных ферментов.
Доказано, что помимо перечисленного выше действия сок поджелудочной железы обладает свойством регуляции микробной ассоциации в двенадцатиперстной кишке, оказывая определенное бактерицидное действие. Прекращение поступления в кишечник панкреатического сока ведет к усиленному бактериальному росту в проксимальном отделе тонкого кишечника у собак.
Эндокринная (гормональная) функция поджелудочной железы. Важнейшими гормонами поджелудочной железы являются инсулин, глюкогон и соматостатин.
Инсулин образуется в В-клетках из предшественника — проинсулина. Синтезируемый проинсулин поступает в аппарат Гольджи, где расщепляется на молекулу С-пептида и молекулу инсулина. Из аппарата Гольджи (пластинчатый комплекс) инсулин, С-пептид и частично проинсулин поступают в везикулы, где инсулин связывается с цинком и депонируется в таком состоянии. Под влиянием различных стимулов инсулин освобождается от цинка и поступает в прекапиллярное пространство. Основным стимулятором секреции инсулина служит глюкоза: при ее повышении в крови усиливается синтез инсулина. В определенной степени этим свойством обладают аминокислоты аргинин и лейцин, а также глюкогон, глетрин, секретин, глюкокортикоиды, соматостатин, никотиновая кислота. Инсулин в крови находится в свободном и связанном с белками плазмы состоянии. Распад инсулина происходит в печени под влиянием глютатионтрансферазы и глютатионредуктазы, в почках под влиянием инсулиназы, в жировой ткани под влиянием протеолитических ферментов. Проинсулин и С-пептид тоже подвергаются дегидратации в печени. Его биологическое действие обусловлено способностью связываться со специфическими рецепторами клеточной цитоплазматической мембраны.
Инсулин усиливает синтез углеводов, белков, нуклеиновых кислот и жира. Он ускоряет транспорт глюкозы в клетки инсулинозависимых тканей (печень, мышцы, жировая ткань), стимулирует синтез гликогена в печени и подавляет глюконеогенез (образование глюкозы из неуглеводных компонентов), гликогенолиз (распад гликогена), что в конечном итоге ведет к снижению уровня сахара в крови. Этот гормон ускоряет транспорт аминокислот через цитоплазматическую мембрану клеток, стимулирует синтез белка. Инсулин участвует в процессе включения жирных кислот в триглицериды жировой ткани, стимулирует синтез липидов и подавляет липолиз (распад жира).
В регуляции синтеза белка и утилизации углеводов вместе с инсулином участвуют кальций и магний. Концентрация инсулина в крови человека 15-20 мкЕД/мл.
Глюкогон — полипептид, секреция которого регулируется глюкозой, аминокислотами, гастроинтестинальными гормонами (панклеозимин) и симпатической нервной системой. Секреция глюкогона усиливается при снижении в крови сахара, СЖК, раздражении симпатической нервной системы, а угнетается при гипергликемии, повышении уровня СЖК, соматостатина. Под влиянием глюкогона стимулируется глюконеогенез, ускоряется распад гликогена, т. е. увеличивается продукция глюкозы. Под действием глюкогона ускоряется синтез активной формы фосфорилазы, участвующей в образовании глюкозы из неуглеводных компонентов (глюконеогенез). Глюкогон способен связываться с рецепторами адипацитов (клеток жировой ткани), способствуя распаду триглицеридов с образованием глицерина и СЖК. Глюконеогенез сопровождается не только образованием глюкозы, но и промежуточных продуктов обмена веществ — кетоновых тел, развитием кетоацидоза. Содержание в плазме крови глюкогона у человека составляет 50-70пг/мл. Концентрация этого гормона в крови увеличивается при голодании (голодный кетоз у овец), хронических заболеваниях печени.
Соматостатин — гормон, основной синтез которого осуществляется в гипоталамусе, а также в D-клетках поджелудочной железы. Соматостатин подавляет секрецию СТГ, АКТГ, ТТГ, гастрина, глюкогона, инсулина, ренина, секретина, вазоактивного желудочного пептида, желудочного сока, панкреатических ферментов и электролитов. Содержание соматостатина в крови повышается при сахарном диабете I типа, D-клеточной опухоли поджелудочной железы (соматостатиноме). Говоря о гормонах поджелудочной железы, следует отметить, что энергетический баланс в организме поддерживается сплошными биохимическими процессами, в которых непосредственное участие принимают инсулин, глюкогон и частично соматостатин. Так, во время голодания уровень в крови инсулина снижается, а глюкогона повышается, усиливается глюконеогенез. Благодаря этому поддерживается минимальный уровень глюкозы в крови. Усиление липолиза сопровождается повышением в крови СЖК, которые используются сердечной и другими мышцами, печенью, почками в качестве энергетического материала. В условиях гипогликемии источником энергии становятся и кетокислоты.
Нейроэндокринная регуляция функции поджелудочной железы. Деятельность поджелудочной железы находится под влиянием парасимпатической (n. vagus) и симпатической (чревные нервы) нервной системы, гипоталамогипофизарной системы и других желез внутренней секреции. В частности, блуждающий нерв играет определенную роль в регуляции ферментообразования. Секреторные волокна входят также в состав симпатических нервов, иннервирующих поджелудочную железу. При стимуляции отдельных волокон блуждающего нерва с усилением сокоотделения происходит и его торможение. Основоположником отечественной физиологии И. П. Павловым доказано, что отделение поджелудочного сока начинается при виде корма или раздражении рецепторов полости рта и глотки. Этот феномен необходимо учитывать в случаях назначения голодной диеты при остром панкреатите у собак, кошек и других животных, не допуская их зрительного и обонятельного контакта с кормом.
Наряду с нервной происходит и гуморальная регуляция функции поджелудочной железы. Поступление соляной кислоты в двенадцатиперстную кишку вызывает секрецию поджелудочного сока даже после перерезки блуждающих и чревных (симпатических) нервов и разрушения продолговатого мозга. Это положение лежит в основе назначения медикаментов, снижающих секрецию поджелудочного сока при остром панкреатите. Под влиянием соляной кислоты желудочного сока, поступающего в кишечник, из клеток слизистой оболочки тонкой кишки выделяется просекретин. Соляная кислота активирует просекретин, превращая его в секретин. Всасываясь в кровь, секретин действует на поджелудочную железу, усиливая выделение ею сока: одновременно он тормозит функцию обкладочных желез, чем препятствует чрезмерно интенсивной секреции соляной кислоты железами желудка. Секретин в физиологическом отношении является гормоном. Под влиянием секретина образуется большое количество поджелудочного сока, бедного ферментами и богатого щелочами. Учитывая эту физиологическую особенность, лечение острого панкреатита направлено на снижение секреции соляной кислоты в желудке, подавление активности секретина.
В слизистой оболочке двенадцатиперстной кишки образуется также гормон панкреозимин, который усиливает образование ферментов в поджелудочном соке. Подобное действие оказывают гастрин (образуется в желудке), инсулин, соли желчных кислот.
Тормозящее влияние на секрецию панкреатического сока оказывают нейропептиды — гастроингибирующий полипептид (ГИП), панкреатический полипептид (ПП), вазоактивный интерстинальный полипептид (ВИП), а также гормон соматостатин.
При лечении плотоядных животных с нарушением внешнесекреторной функции поджелудочной железы необходимо иметь в виду, что на молоко выделяется мало сока, на мясо, черный хлеб — много. При кормлении мясом выделяется много трипсина, при кормлении молоком — много липазы и трипсина.
Источник
Введение: анатомия и функция поджелудочной железы собак
У собак поджелудочная железа — весьма слабо изученный орган, выполняющий важные экзокринные и эндокринные функции и локализующийся в краниальной части брюшной полости каудальней желудка. В нем выделяют левую долю, расположенную позади большой кривизны желудка и прилежащую к краниальной части поперечно-ободочной кишки, правую долю, расположенную медиальнее проксимальных отделов двенадцатиперстной кишки (Рисунки 1 и 2) и тело, расположенное между этими долями. Экзокриннэя часть поджелудочной железы секретирует в проксимальную часть двенадцатиперстной кишки важные пищеварительные ферменты, бикарбонат, внутренний фактор (IF); эта часть составляет около 98% всей массы поджелудочной железы. Ферменты у большинства собак секретируются в тонкую кишку из секреторных ацинусов через два панкреатических протока (хотя у большинства людей и кошек панкреатический проток всего один). Более крупный панкреатический проток у собак практически эквивалентен добавочному протоку у человека и входит в двенадцатиперстную кишку через малый сосочек двенадцатиперстной кишки. Меньший проток — это главный проток поджелудочной железы, входящий в двенадцатиперстную кишку примерно на 28 мм краниальнее добавочного протока и расположенный поблизости от общего желчного протока через большой сосочек двенадцатиперстной кишки. Проток поджелудочной железы и общий желчный проток у собак проходят рядом, но не соединяются.
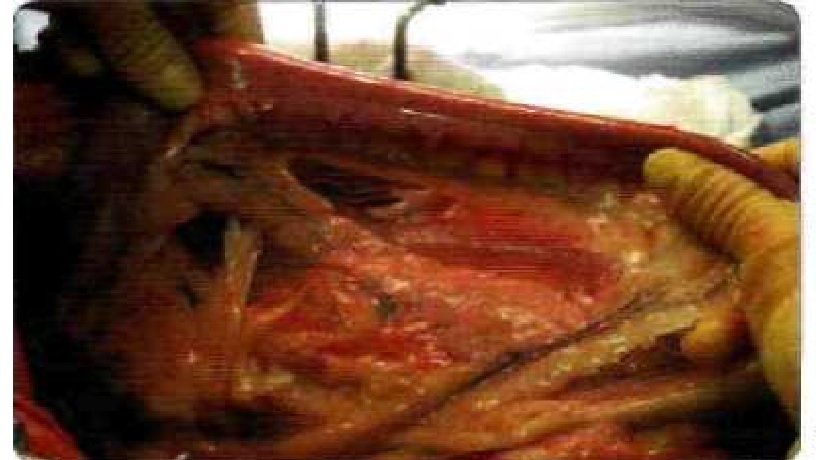
Рисунок 1. Макроскопическая картина нормальной поджелудочной железы у собаки во время операции (справа — луковица двенадцатиперстной кишки),
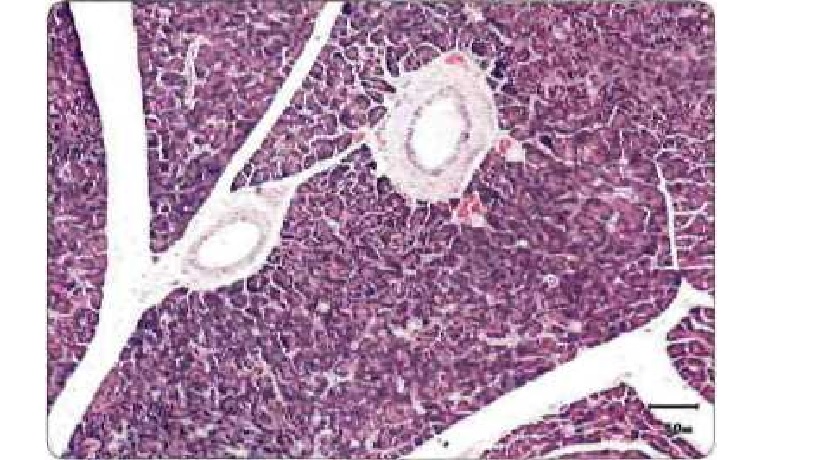
Рисунок 2. Гистологический срез ткани нормальной поджелудочной железы собаки; видны ацинусы, содержащие внутри долек ферменты, и два панкреатических протока. Окраска гематоксилином и эозином.
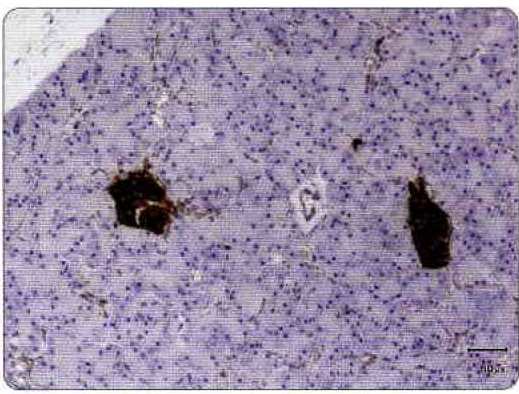
Рисунок 3. Гистологический срез ткани нормальной поджелудочной железы собаки, окрашенный иммуногистохимически синаптофизином, чтобы визуализировать островки железы (окрашены коричневым цветом).
Эндокринные островки, которые в ткани железы секретируют инсулин, глюкагон и другие гормоны, участвующие в обмене веществ, составляют всего 2% массы поджелудочной железы (Рисунок 3). Тесная анатомическая связь ацинусов и островков обеспечивает возможность быстрой передачи сигналов и точной координации процессов пищеварения и обмена веществ; однако одновременно она свидетельствует о существовании между сахарным диабетом и панкреатитом сложной причинно-следственной связи.
Ферменты поджелудочной железы обеспечивают первые этапы переваривания более крупных молекул пищи, и для их функционирования требуется щелочная среда, поэтому клетки протоков поджелудочной железы одновременно секретируют бикарбонат. Поджелудочная железа секретирует ряд протеаз, фосфолипаз, рибонуклеаз, дезоксирибонуклеаз в качестве неактивных предшественников (зимогенов), а также альфаамилазу и липазу в виде инташых молекул. Поджелудочная железа — единственная в организме, секретирующая значимые количества липазы, поэтому при недостаточности экзокринной функции поджелудочной железы JEPI] основным симптомом оказывается стеаторея (жирный стул}.
У здоровых животных секрецию в поджелудочной железе запускают «мысли о еде» и наполнение желудка, а особенно — появление жирной и белковой пищи в просвете тонкой кишки. Секрецию в поджелудочной железе стимулируют блуждающий нерв и гормоны секретин и холецистокинин, выделяемые в тонкой кишке. В просвете тонкой кишки ферментом щеточной каемки энтерокиназой активируется трипсиноген путем отщепления от его молекулы небольшого пептида («трипсин-активирующего пептида», Т/У). Затем активированный трипсин активирует в просвете кишечника другие зимогены. У собак IF, необходимый для всасывания в подвздошной кишке кобаламина, секретируется преимущественно поджелудочной железой, но также его небольшое количество секретируется слизистой желудка. В отличие от этого, у человека IF секретмруется только в желудке, а у кошки IF полностью секретируется поджелудочной железой, но не желудком.
Определение панкреатита
Панкреатит — это воспаление поджелудочной железы, которая при этом обычно не инфицирована. Различают острый и хронический панкреатит. Очень важно понять, что, как и для других органов, например, печени и почек, эти определения гистологические, но НЕ клинические {Рисунок 4 и Таблица 1). У собаки на фоне хронического панкреатита может развиться острый, клинически проявляющийся как классический острый панкреатит, в то время как истинный острый панкреатит может протекать с рецидивами и напоминать хронический панкреатит (Рисунок 5). Более того, у собак с хроническим панкреатитом заболевание нередко длительно протекает субклинически, без ярких проявлений, и лишь после этого проявляется хтро, причем на момент этого «хтрого» заболевания функция поджелудочной железы уже значительно снижена (Рисунок 6). В наборе из 14 клинических наблюдений гистологически подтвержденного хронического панкреатита у собак у большинства животных выявлены рецидивирующие слабо выраженные желудочно-кишечные проявления, но в трех случаях обнаружено яркое обострение желудочно-кишечных симптомов, в двух — острая подпеченочная желтуха, а в одном случае развился острый диабетический кетоацидоз, ставший первым клиническим проявлением заболевания (Watson PJ, 2010).
Дифференциация между истинно «острым» или «хроническим» заболеванием для начального этапа терапии собаки неважна, поскольку лечение назначается симптоматическое. Однако формой заболевания определяется лечение в отдаленном периоде, а кроме того, она имеет значение для выявления причины заболевания, поскольку этиология острой и хронической форм может различаться. Хронический панкреатит определяют как непрерывное воспалительное заболевание поджелудочной железы, проявляющееся прогрессирующим разрушением паренхимы железы и прогрессирующей утратой ее функции. Постепенно при хроническом панкреатите у собаки может развиться недостаточность экзокринной функции поджелудочной железы (EPI) вследствие утраты экзокринной ткани и/или сахарный диабет (СД) вследствие утраты островков железы, но, учитывая значительный функциональный резерв поджелудочной железы, эти проявления развиваются на конечных стадиях заболевания, после утраты 80-90% ткани железы. Наоборот, острый панкреатит может подвергаться полному обратному развитию, если состояние животного восстановится, и не приводить к развитию EPI. Однако при остром панкреатите может развиваться СД, поскольку причинно-следственные связи СД и панкреатита сложны: СД у собак предрасполагает к развитию смертельного острого панкреатита (Hess RS, 1999), а хронический панкреатит вызывает СД в результате потери массы железы. Предполагают, что хронический панкреатит оказывается причиной до 30% случаев СД у собак (Hoenig M 2002}.
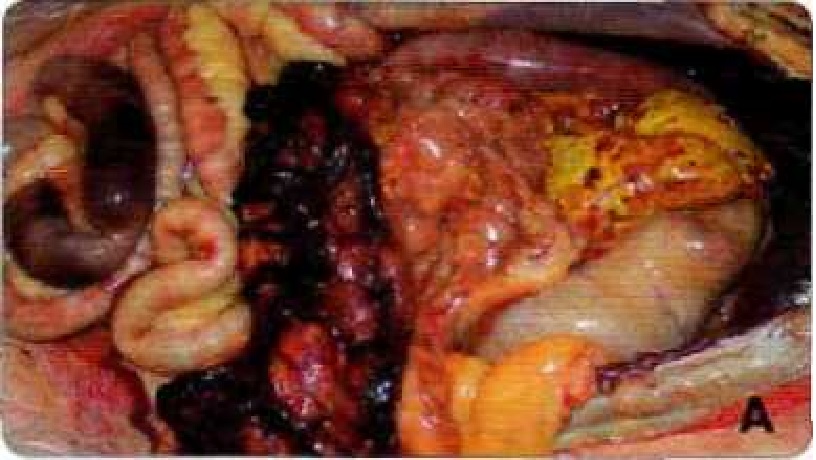
Рисунок 4а. Острый и хронический панкреатит. Внешний вид острого некротизирующего панкреатита у собаки; фотография получена при аутопсии.
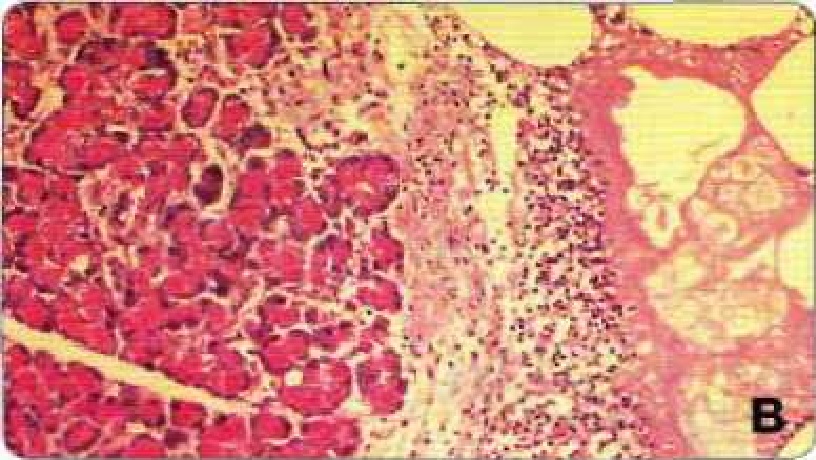
Рисунок 4b. Гистологическая картина смертельного острого панкреатита у собаки. Обращают на себя внимание инфильтрация клетками воспаления, отечность, жировой некроз, но при этом фиброз отсутствует. Если бы состояние этой собаки восстановилось, гистологическая картина поджелудочной железы у этой собаки вновь бы нормализовалась.
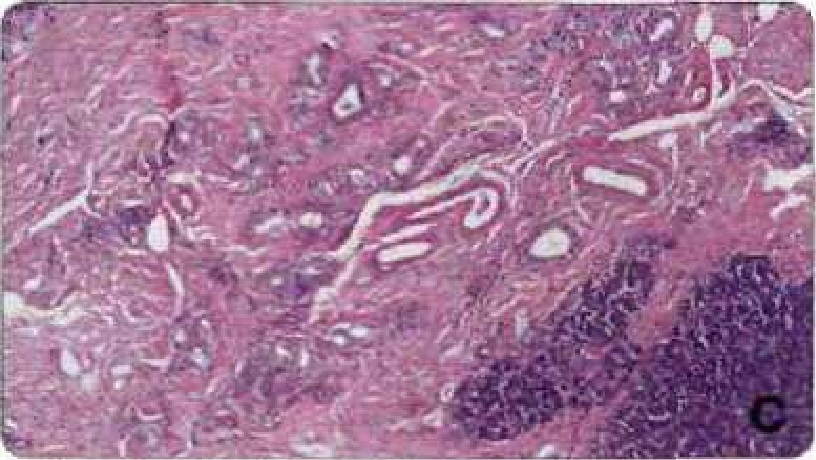
Рисунок 4c. Гистологическая картина на терминальной стадии хронического панкреатита у кавалер-кинг-чарльз-спаниеля. Значительные области паренхимы поджелудочной железы замещены фиброзной тканью (окрашена в светло-фиолетовый цвет), и сохраняются только небольшие островки ацинусов (окрашены в темно-фиолетовый цвет, расположены справа). Также у этого животного развился диабет, и в оставшейся ткани поджелудочной железы островков выявлено не было.
Распространенность панкреатита собак
Истинная распространенность панкреатита у собак неизвестна. Проводить исследования, при которых «золотым стандартом» диагностики служит гистопатологическое исследование ткани поджелудочной железы, проводимое или показанное только в редких случаях, непросто. Чувствительность и специфичность всех остальных методов диагностики ниже 100%. Ветеринарные хирурги диагностируют и лечат острый панкреатит у собак в своей практике достаточно часто, поэтому заболевание можно считать относительно распространенным. В публикациях частота выявления острого панкреатита обычно описывается только для смертельных случаев (в которых имеется гистопатологическое подтверждение), поэтому эти наблюдения подвержены систематической ошибке в отношении «второго мнения». В исследовании 70 собак со смертельным острым панкреатитом в 40% случаев в действительности выявлено обострение хронического заболевания (Hess RS, 1998).

Рисунок 5. Клинические проявления и острого, и хронического панкреатита могут быть весьма различными, от легких до тяжелых.
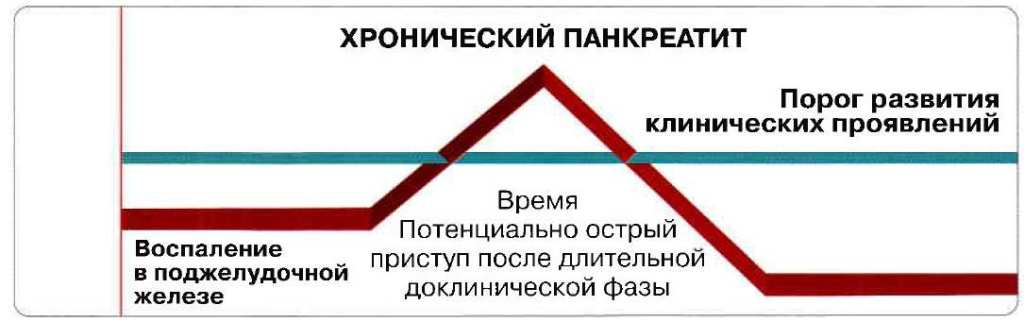
Рисунок 6. Схема типичных клинических проявлений хронического панкреатита у собак. Первый приступ нередко развивается после длительного доклинического воспаления поджелудочной железы.
Таблица 1. Определения острого и хронического панкреатита.

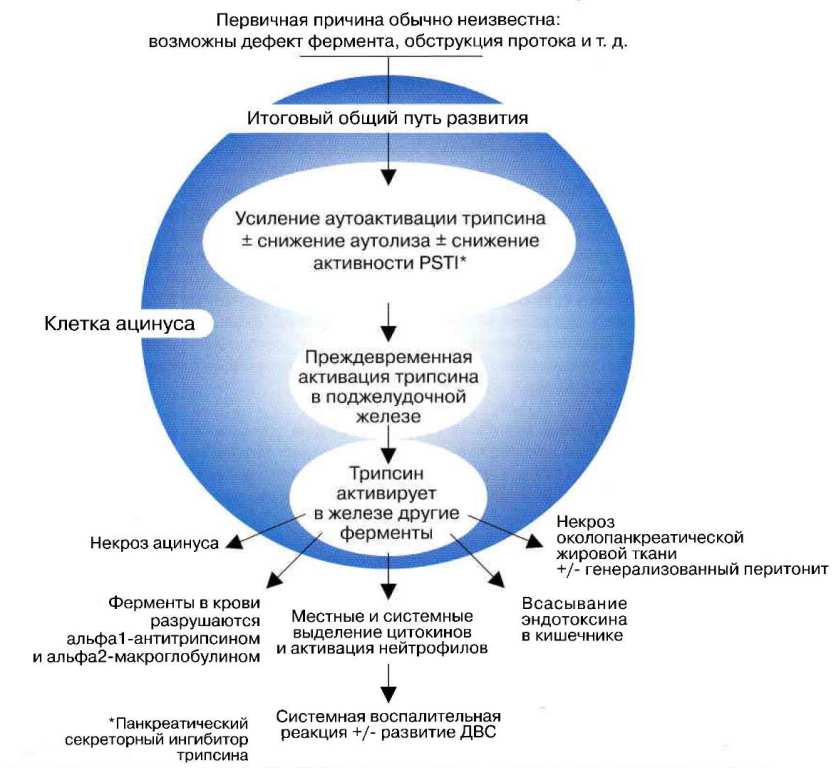
Рисунок 7. Патофизиологическая схема развития панкреатита.
Хронический панкреатит у собак встречается весьма часто. В недавно проведенном исследовании при анализе посмертных данных выявлено, что у 25% пожилых собак, подвергнутых эвтаназии в ветеринарных клиниках по поводу «возрастных» болезней, выявлен гистологически подтвержденный хронический панкреатит (Watson PJ, 2007). В аналогичном патологическом исследовании в США оценивали второе мнение и случаи проведения интенсивной терапии и также выявлено, что гистологические признаки хронического панкреатита у собак встречаются часто (Newman S, 2004). Поэтому панкреатит, вне всякого сомнения, встречается у собак часто, хотя остается неизвестным, насколько часто он при этом проявляется клинически.
Причины панкреатита собак
Считают, что итоговым общим механизмом запуска воспаления в ткани поджелудочной железы в большинстве случаев оказывается неадекватно ранняя активация зимогенатрипсиногена с формированием трипсина в ацинусах поджелудочной железы, приводящая к «перевариванию» органа (Рисунок 7). Другие ее последствия некроз околопанкреатической жировой ткани, системное воспаление, вплоть до развития синдрома системной воспалительной реакции (ССВР) и диссеминированного внутрисосудистого свертывания (ДВС). Даже при легком течении панкреатит сопровождается рядом симптомов системной воспалительной реакции. Помимо ранней активации трипсина, в запуске панкреатита могут играть роль и другие факторы, особенно при хроническом заболевании, при котором более важную роль начинают играть иммуноопосредованное поражение и разрушение протоков (см. ниже и см. Таблицы 2 и 3).
Таблица 2. Причины панкреатита у человека и у собак
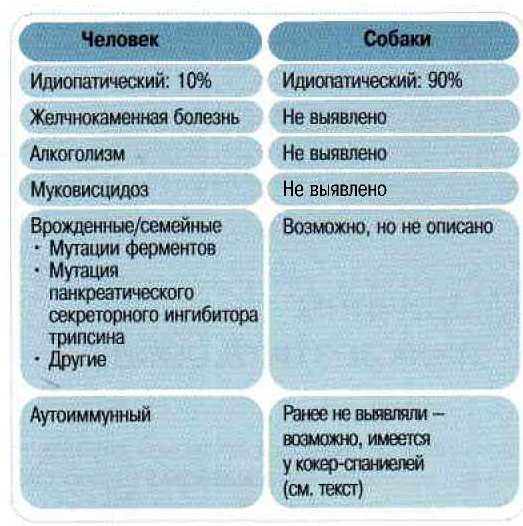
Причина ранней активации трипсина в ткани поджелудочной железы у собак нередко остается неизвестной.
У человека во многих случаях причина известна, и идиопатическими остаются только некоторые из них (Таблица 2). Существует мощная наследственная предрасположенность, даже к алкогольному панкреатиту. Алкоголизм — фактор риска развития панкреатита у человека, но только примерно около 10% алкоголиков заболевают панкреатитом (Etemad В, 2001). В настоящее время ясно, что это обусловлено свойственной некоторым людям исходной наследственной чувствительностью. Возможно, что у собак в развитии панкреатита также имеется наследственный элемент: у некоторых пород это заболевание постоянно выявляют чаще, а у других (например, у борзых) — очень редко. Б Великобритании острый панкреатит чаще выявляют у мелких пород собак, особенно у терьеров, а хронический чаще выявляют у кавалер-кинг-чарльз-спаниелей, кокер-спаниелей, боксеров, колли (Рисунок 8) (Watson PJ, 2007), Для развития панкреатита у собак предложен ряд «факторов риска» (Таблица 3) — но многие из них могут в действительности оказаться только триггерами на фоне исходной генетической предрасположенности. У человека для развтта рецидивирующего панкреатита достаточно наличия ряда генетических мутаций, в отсутствие каких-либо внешних триггеров. Чаще всего такие мутации развиваются в гене катионного трипсиногена и изменяют трехмерную структуру молекулы трипсина, формируя ее устойчивость к гидролизу после активации в ткани поджелудочной железы. В исследованиях генов-кандидатов, проведенных на одной породе собак (миниатюрных шнауцерах) до настоящего времени выявить мутацию генов как катионного, так и анионного трипсиногена не удалось. У ряда миниатюрных шнауцеров выявлена мутация секреторного ингибитора трипсина поджелудочной железы, но у человека самой по себе мутации этого гена для развития панкреатита недостаточно, а требуется ее сочетание с другим фактором риска.
Таблица 3. Триггеры панкреатита у собак

Недавно у кокер-спаниелей в Великобритании была описана форма хронического панкреатита, отличающаяся от других клинически, по данным диагностической визуализации и гистологически (Watson PJ, 2006). Она проявляется разрушением протоков, весьма напоминающим аутоиммунный хронический панкреатит у человека, при котором Т-лимфоциты избирательно поражают протоки поджелудочной железы. Нередко она развивается одновременно с сухим кератоконъюнктивитом, еще одним «протоковым» иммуноопосредованным заболеванием. При этом открываются возможности более специфичного лечения таких животных иммуносупрессивными препаратами. Однако у большинства пород собак хронический панкреатит протекает по-другому, и, вероятно, другие породы страдают другими формами заболевания, например, обусловленными первичной мутацией фермента, при которых иммуносупрессивные препараты неэффективны.
Таким образом, и острый, и хронический панкреатит у собак встречается часто и может вызывать тяжелые и даже смертельные клинические осложнения. Выявлен ряд триггерных факторов, причем у кокер-спаниелей возможна иммуноопосредованная форма хронического панкреатита. Однако у большинства собак причина заболевания остается неизвестной.
журнал «Veterinary focus 2010 специаольное издание»
Источник


