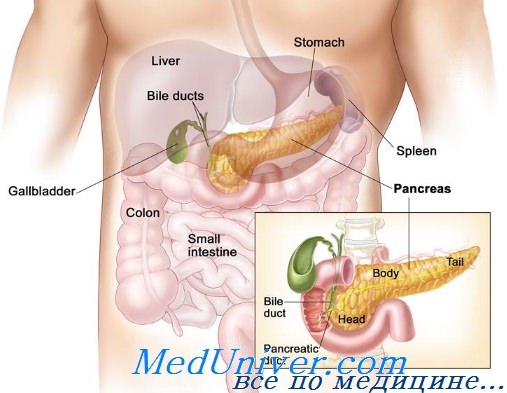
Поджелудочная железа и двенадцатиперстная кишка
Анатомия, физиология двенадцатиперстной кишки, поджелудочной железы. ТопографияАнатомически двенадцатиперстная кишка и поджелудочная железа тесно связаны с жизненно важными структурами в глубокой и узкой области. Название «duodenum» происходит от латинского «duodeni», что означает «из двенадцати», и соответствует длине 12 поперечников пальцев или 30 см, от пилорического кольца до связки Трейца. Классически двенадцатиперстная кишка разделяется на четыре части: верхняя или первая, нисходящая или вторая, поперечная или третья и восходящая или четвертая часть. Первая часть кишки идет от привратника до общего желчного протока спереди и желудочно-двенадцатиперстной артерии сзади. Вторая часть идет от общего желчного протока и желудочно-двенадцатиперстной артерии до фатерова соска. Важно, что эта часть расположена полностью в забрюшинном пространстве. Третья часть идет от фатерова соска до брыжеечных сосудов, которые спускаются спереди, разделяя третью и четвертую часть. Четвертая часть идет от упомянутых сосудов до того места, где двенадцатиперстная кишка появляется из забрюшинного пространства, переходя в тощую кишку левее второго поясничного позвонка, у связки Трейца. Двенадцатиперстная кишка является почти полностью забрюшинным органом, за исключением передней половины окружности первой части и самого дистального сегмента четвертой части. Первая часть, дистальный отдел третьей части, и четвертая часть двенадцатиперстной кишки фактически полностью лежат на позвоночном столбе. Сзади с двенадцатиперстной кишкой граничат поясничные мышцы, аорта, нижняя полая вена и правая почка. Печень ограничивает первую и вторую часть кишки спереди, а четвертая часть ограничена печеночным изгибом ободочной кишки, правой половиной поперечной ободочной кишки, ее брыжейкой и желудком. Желчный пузырь расположен спереди, а головка поджелудочной железы тесно связана с С-образной петлей или второй частью. Поджелудочная железа подразделяется на головку, расположенную внутри подковы двенадцатиперстной кишки, шейку, которая является самой узкой частью, покрывающей брыжеечные сосуды, тело, которое имеет почти треугольную форму на поперечном срезе и которое находится левее, пересекая позвоночный столб, и хвост. Позвоночный столб может работать, как рычаг, вызывая разрыв железы при закрытой травме. Корень брыжейки поперечной ободочной кишки пересекает головку спереди. Сзади головка отделяется от тела вырезкой, где лежат верхние брыжеечные сосуды. Часть головки, крючковидный отросток, расположена слева под верхними брыжеечными сосудами. Тело поджелудочной железы находится левее и имеет верхний, передний и нижний край. Основание брыжейки поперечной ободочной кишки, прикрепляющееся у переднего края, покрыто брюшиной и образует заднюю стенку сальниковой сумки. Нижняя поверхность покрыта брюшиной, переходящей с заднего листка брыжейки поперечной ободочной кишки на стенку туловища. Тело поджелудочной железы лежит на аорте, находящейся сзади. Хвост железы лежит спереди от левой почки, в непосредственной близости к селезеночному изгибу ободочной кишки, часто гранича с селезенкой через селезеночно-почечную связку. Селезеночная артерия идет вдоль верхнего края железы, часто выходя впереди хвоста. Селезеночная вена лежит в борозде позади тела и хвоста, обычно у нижнего края поджелудочной железы. Кровоснабжение поджелудочной железы и двенадцатиперстной кишки обеспечивается желудочно-двенадцатиперстной, селезеночной и верхней брыжеечной артериями. Во всех отделах поджелудочной железы имеется множество коллатеральных сосудов, защищающих ее от ишемии, но способствующих также сильному кровотечению при повреждениях. Вторая часть двенадцатиперстной кишки имеет особое кровоснабжение, идущее как из желудочно-двенадцатиперстной артерии, так и из нижней поджелудочно-двенадцатиперстной артерии, ветви верхней брыжеечной артерии. Оба эти сосуда делятся на переднюю и заднюю ветвь, которые располагаются по краю головки поджелудочной железы и анастомозируют друг с другом спереди и сзади.
Во второй части двенадцатиперстной кишки собственное кровоснабжение обеспечивают радиальные ветви этих сосудов. Так как поджелудочно-двенадцатиперстные сосуды располагаются на поверхности головки железы, ее участки можно резецировать, не вызывая некроза второй части двенадцатиперстной кишки. Если все поджелудочно-двенадца-типерстные сосуды травмированы, потребуется панкреато-дуоденальная резекция. В дополнение к кровоснабжению головки, железа получает коллатеральный кровоток от селезеночной и верхней брыжеечной артерии через сосуды, которые входят непосредственно в тело и хвост поджелудочной железы. Третья часть двенадцатиперстной кишки получает кровь из общеизвестной короткой брыжейки верхней брыжеечной артерии. Хотя описанная артериальная и венозная сеть относительно постоянна, существуют вариации, о которых нужно помнить при хирургической ревизии этой области. Наиболее частыми аномалиями является отхождение общей печеночной артерии (5%) и замещающей правой печеночной артерии (15-20%) от верхней брыжеечной артерии. В других случаях правая печеночная артерия может отходить от аорты, желудочно-двенадцатиперстной и даже левой печеночной артерии. У 4% людей вся общая или собственная печеночная артерия аномальны и отходят от верхней брыжеечной артерии, аорты или левой желудочной артерии. Помимо этого, если собственная печеночная артерия раздваивается низко, правая печеночная артерия может лежать впереди общего желчного протока или пересекать его спереди, как и пузырный проток. Хирурги, занимающиеся травмами двенадцатиперстной кишки и поджелудочной железы, должны быть особенно хорошо осведомлены об анатомическом положении протоков железы и общего желчного протока. После слияния общего печеночного и пузырного протока, общий желчный проток идет сверху за первую часть двенадцатиперстной кишки, продолжаясь вниз по задней поверхности головки поджелудочной железы, где он перекрывается дольками железы, затрудняющими его обнаружение. Здесь проток изгибается вправо и соединяется с главным панкреатическим, затем внедряясь в заднемедиальную стенку второй части двенадцатиперстной кишки в виде фатеровой ампулы. Главный панкреатический проток обычно проходит через всю длину железы и располагается сзади немного выше середины расстояния между ее верхним и нижним краем. Добавочный санториниев проток обычно ответвляется от главного протока около шейки и независимо опорожняется в двенадцатиперстную кишку примерно на 2,5 см проксимальнее дуоденального соска. Редко общий желчный проток и главный панкреатический проток впадают в двенадцатиперстную кишку раздельно, что препятствует интраоперационной панкреатографии через желчный пузырь. Частично переваренный хилус из желудка и протеолитический/липолитический секрет из желчных путей и поджелудочной железы смешиваются в двенадцатиперстной кишке. Активные ферменты, обычно обнаруживаемые здесь, включают липазу, трипсин, амилазу, эластазу и пептидазы. Через двенадцатиперстную кишку в сутки проходит приблизительно 10 л жидкости из желудка, желчных путей и поджелудочной железы. В норме тонкая кишка всасывает более 80% этой жидкости, но после травмы этот большой и обогащенный ферментами объем вызывает пагубные последствия в виде бокового дуоденального свища с выраженными расстройствами водно-электролитного обмена. Двенадцатиперстная кишка играет несколько ключевых ролей во всасывании витаминов и минералов, а также в переваривании пищи. После обширной резекции двенадцатиперстной кишки может развиться недостаточное всасывание витамина В12. Протеин R гидролизуется панкреатическими ферментами в двенадцатиперстной кишке, чтобы позволить свободному кобаламину (В12) связаться с выделяемым обкладочными клетками желудка внутренним фактором. Двенадцатиперстная кишка является главным местом транспорта кальция через клетки. Ключевой этап транспорта опосредуется кальбиндином, связывающим кальций белком, вырабатываемым энтероцитами. Регулирование синтеза кальбиндина представляется основным механизмом, содействующим регулируемому витамином D всасыванию кальция. Поджелудочная железа гистологически состоит из эндокринных и экзокринных клеток. Эндокринные клетки распределены по всей железе, а-, b- и d-островковые клетки вырабатывают соответственно глюкагон, инсулин и гастрин. Секреция инсулина и глюкагона отвечает за уровень глюкозы в крови. Считается, что концентрация островковых клеток выше в хвосте, чем в теле и головке поджелудочной железы, хотя в принципе считается, что приблизительно 10% оставшейся после резекции железы могут поддерживать нормальный гормональный баланс. Как протоковые, так и ацинарные клетки поджелудочной железы секретируют в день около 500-800 мл прозрачной, щелочной, изоосмотической жидкости. Помимо этого, ацинарные клетки вырабатывают амилазу, протеазы и липазы. Панкреатическая амилаза выделяется в своей активной форме и служит для гидролиза крахмала и гликогена до глюкозы, мальтозы, мальтотриозы и декстринов. Протеолитические ферменты, производимые этими клетками, включают трипсиноген, превращаемый в трипсин энтерокиназой в слизистой двенадцатиперстной кишки. Панкреатическая липаза секретируется в активной форме и гидролизует триглицериды до моноглицеридов и жирных кислот. Ацинарные и протоковые клетки также выделяют воду и электролиты, обнаруживаемые в панкреатическом соке. Секреция бикарбоната непосредственно связана с уровнем секреции поджелудочной железы, а выделение хлорида изменяется обратно пропорционально секреции бикарбоната, так что общее количество обоих остается неизменным. Гормон секретин, образуемый слизистой двенадцатиперстной кишки, является главным стимулятором секреции бикарбоната, который служит для буферизации кислой жидкости, попадающей в кишку из желудка. Экзокринная и эндокринная функции поджелудочной железы взаимосвязаны. Считается, что соматостатин, панкреатические полипептиды и глюкагоны играют роль в подавлении экзокринной секреции. При снижении экзокринной функции ниже 10%, развивается диарея и стеаторея. — Также рекомендуем «Диагностика травм двенадцатиперстной кишки, поджелудочной железы. Методы исследования» Оглавление темы «Травма кишечника, поджелудочной железы»:
|
Источник
Опубликовано: 14 января 2015 в 14:12
 У поджелудочной железы огромная роль в организме, так как она участвует не только в пищеварении, но и во множестве других, не менее важных, процессов, например, она производит гормоны и ферменты, например, глюкагон, инсулин и др. Панкреатитом называют воспаление этого органа, которое может протекать в острой или хронической форме. Чаще всего это заболевание развивается как следствие желчекаменной болезни или алкоголизма. В процессе развития панкреатита меняется форма органа, края становятся неровными, могут образоваться кисты.
У поджелудочной железы огромная роль в организме, так как она участвует не только в пищеварении, но и во множестве других, не менее важных, процессов, например, она производит гормоны и ферменты, например, глюкагон, инсулин и др. Панкреатитом называют воспаление этого органа, которое может протекать в острой или хронической форме. Чаще всего это заболевание развивается как следствие желчекаменной болезни или алкоголизма. В процессе развития панкреатита меняется форма органа, края становятся неровными, могут образоваться кисты.
Кишечник и поджелудочная железа
Так как поджелудочная железа тесно связана с желудком, печенью, желчным пузырем, двенадцатиперстной кишкой и кишечником, то при развитии панкреатита нарушается функции и всех этих органов. Независимо от того, в какой форме это заболевание протекает, оно всегда требует лечения.
Хронический панкреатит может развиваться достаточно длительное время, причем совершенно без симптомов или с незначительными болями. Первый признак перехода к острой форме – икота и тошнота. Большинство людей не обращают внимания на подобные отклонения, а зря. Икота – верный признак нарушений в работе кишечника, особенно, если она сопровождается вздутием живота.
При острой форме панкреатита больного тошнит, он жалуется на частые отрыжки, изжогу, рвоту. Что касается кишечника, то его работа нарушается, практически, полностью, что проявляется метеоризмом, частыми запорами или поносами. Стул становится похожим на пенистую, жирную, серую кашицу с очень неприятным запахом и частицами не переваренной пищи. Его объем значительно увеличивается, он с трудом смывается со стенок унитаза. У больного пропадает аппетит, снижается вес. В запущенных случаях открывается внутриутробное кровотечение.
Болит ли кишечник при панкреатите?
Если заболевание протекает в хронической форме, которая иногда длится десятилетиями, у больного только иногда возникают боли в кишечнике. Чаще всего подобное случается после еды, если она жирная, жареная или разбавленная газированным напитком или алкоголем. Кишечник может болеть и после потребления кофе, какао, шоколада. Неприятные ощущения локализуются под ложечкой. При отсутствии лечения хронического панкреатита развивается сахарный диабет.
Для острой формы панкреатита характерны интенсивные боли под ложечкой, в левом или правом подреберье. Если воспалилась вся железа, боль превращается в опоясывающую и усиливается в лежачем положении. Иногда неприятные ощущения отдают в область сердца, возникают подозрения на стенокардию. Анальгетики и спазмолитики эти боли не снимают, при отсутствии лечения вероятен летальный исход.
Поджелудочная железа и двенадцатиперстная кишка
 Поджелудочная железа соединена с двенадцатиперстной кишкой протоком, который называют панкреатическим или вирсунговым. Он начинается у хвоста органа, а заканчивается в месте слияния с желчным протоком, расположенным в большом сосочке. Именно по этому протоку в двенадцатиперстную кишку попадает сок из поджелудочной железы.
Поджелудочная железа соединена с двенадцатиперстной кишкой протоком, который называют панкреатическим или вирсунговым. Он начинается у хвоста органа, а заканчивается в месте слияния с желчным протоком, расположенным в большом сосочке. Именно по этому протоку в двенадцатиперстную кишку попадает сок из поджелудочной железы.
По сути, поджелудочная железа развивается из той же части первичной кишки, что и двенадцатиперстная кишка, в которой пища пропитывается и обрабатывается панкреатическим соком. Столь тесная связь приводит к тому, что панкреатит начинает развиваться как следствие язвы в двенадцатиперстной кишке или дуоденита, при сужениях протока или опухолей на нем.
При отсутствии лечения поджелудочная железа перестает вырабатывать гормоны и ферменты, нормальная ткань постепенно заменяется рубцовой, возникают гнойные инфекции, приводящие к развитию перитонита, который смертельно опасен для больного.
Источник
Поджелудочная железа(pancreas) — вторая по величине железа пищеварительной системы. Ее масса составляет 60-100 г, длина 15- 22 см. Железа имеет серовато-красный цвет, дольчатое строение, расположена забрюшинно, простирается в поперечном направлении от двенадцатиперстной кишки до селезенки. Широкая головка поджелудочной железы (caput pancreatis) располагается внутри подковы, образованной двенадцатиперстной кишкой, и переходит в тело, пересекающее поперек I поясничный позвонок и заканчивающееся суженным хвостом у ворот селезенки. Железа покрыта тонкой соединительнотканной капсулой Поджелудочная железа и двенадцатиперстная кишка, вид сзади. Часть стенки двенадцатиперстной кишки и конечная часть общего желчного протока вскрыты: 1 — тело поджелудочной железы; 2 — селезеночная вена; 3 — воротная вена; 4 — общий печеночный проток; 5 — пузырный проток; 6 — шейка желчного пузыря; 7 — общий желчный проток; 8 — тело желчного пузыря; 9 — дно желчного пузыря; 10 — двенадцатиперстная кишка; 11 — сфинктер печеночно-поджелудочной ампулы (сфинктер ампулы, сфиктер Одди); 12 — брюшина; 13 — проток поджелудочной железы и его сфинктер; 14 — сфиктер общего желчного протока; 15 — головка поджелудочной железы; 16 — верхняя брыжеечная артерия; 17 — верхняя брыжеечная вена; 18 — хвост поджелудочной железы
Поджелудочная железа состоит по существу из двух желез: экзокринной и эндокринной. Экзокринная часть железы вырабатывает в течение суток 500-700 мл панкреатического сока. Панкреатический сок содержит протеолитические ферменты трипсин и химотрипсин и амилоли- тические ферменты: амилазу, гликозидазу, галактозидазу, липолитическую субстанцию — липазу и др., участвующие в переваривании белков, жиров и углеводов. Эндокринная часть поджелудочной железы продуцирует гормоны, регулирующие углеводный и жировой обмен (инсулин, глюкагон, соматостатин и др.). Экзокринная часть поджелудочной железыпредставляет собой сложную альвеолярно-трубчатую железу, разделенную на дольки очень тонкими соединительнотканными междольковыми перегородками, отходящими от капсулы. Дольки состоят из плотно прилегающих друг к другу ацинусов размерами 100-150 мкм, образованных одним слоем крупных клеток — ациноцитов пирамидальной формы числом 10-12. Эти клетки тесно соприкасаются друг с другом и лежат на базальной мембране. Круглое ядро, содержащее крупное ядрышко, залегает в базальной части клетки. В центре ацинуса виден узкий просвет. Цитоплазма вокруг ядра базофильна. В апикальной части клетки находится большое количество гранул зимогена, каждая имеет размеры до 80 нм. Клетки содержат элементы зернистой эндоплазматической сети с высоким содержанием рибосомной РНК и свободные рибосомы. Хорошо развитый комплекс Гольджи расположен над ядром. В клетках много митохондрий. Межклеточные контакты сходны с контактами эпителиоцитов кишечных ворсинок.
Строение ацинуса поджелудочной железы: 1 — вставочный отдел; 2 — центроацинозные клетки вставочных отделов; 3 — секреторные грану- лы в апикальной части клетки; 4 — ацинозные клетки; 5 — гемокапилляр; 6 — просвет ацинуса; 7 — нервное волокно; 8 — вставочный проток Ацинус вместе со вставочным протоком является структурно-функциональной единицей экзокринной части поджелудочной железы. Секрет поступает в просвет ацинуса через апикальную поверхность клетки (мерокриновая секреция). В центре ацинуса располагаются типичные для поджелудочной железы центроацинозные эпителиоциты, которые образуют стенку выводящего секрет вставочного протока. Уплощенные центроацинозные клетки имеют неправильную форму, овальное ядро и небольшое количество органелл. Ацинусы густо оплетены кровеносными капиллярами и безмиелиновыми нервными волокнами. Клетки вставочных отделов выводных протоков секретируют ионы бикарбоната, которые примешиваются к секрету ацинуса. Эти же клетки пропускают в просвет воду. Кроме того, в выстилке вставочных протоков находятся камбиальные элементы, способные дифференцироваться в клетки ацинуса.
Из вставочных протоков секрет поступает во внутридольковые протоки, образованные однослойным кубическим эпителием, лежащим на базальной мембране. Окруженные рыхлой соединительной тканью внутридольковые протоки впадают в междольковые, которые проходят в соединительнотканных перегородках. Междольковые протоки впадают вглавный (вирсунгов) проток поджелудочной железы (ductus pancredticus). Этот проток начинается в области хвоста поджелудочной железы, проходит через тело и головку слева направо и, соединившись с общим желчным протоком, впадает в просвет нисходящей части двенадцатиперстной кишки на вершине ее большого сосочка. В конечном отделе протока имеется сфинктер протока поджелудочной железы (m. sphincter ductus pancreaticae). В головке железы формируется добавочный проток поджелудочной железы (ductus pancreaticus accessorius),открывающийся в просвет двенадцатиперстной кишки на ее малом сосочке. Иногда оба протока анастомозируют между собой. Стенки протоков выстланы цилиндрическим эпителием, в эпителии главного протока имеются также бокаловидные гландулоциты. Секреция ациноцитов находится под контролем блуждающих нервов и стимулируется гормоном холецистокинином. Секретин влияет на центроацинозные клетки и эпителиоциты, выстилающие стенки внутридольковых протоков, тем самым стимулирует секрецию большого количества жидкого панкреатического сока с малым количеством ферментов и большим — бикарбонатов. Однако влияние холецистокинина наиболее эффективно при одновременном действии секретина и нормальном функционировании блуждающих нервов. Эндокринная часть поджелудочной железыобразована группами клеток — панкреатическими островками (Лангерганса) (insulae pancredticae), которые в виде округлых, неправильной формы образований диаметром 0,1-0,3 мм располагаются в толще железистых долек. Число панкреатических островков у взрослого человека колеблется от 200 000 до 1 800 000. Кровоснабжение поджелудочной железы. Поджелудочная железа кровоснабжается передней и задней верхними поджелудочно-двенадцатиперстными артериями (из желудочно-двенадцатиперстной артерии), нижней поджелудочно-двенадцатиперстной артерией (из верхней брыжеечной артерии) и поджелудочными ветвями (из селезеночной артерии). Ветви этих артерий анастомозируют между собой в ткани поджелудочной железы и разветвляются в междольковой и внутридольковой соединительной ткани вплоть до капилляров, густо оплетающих ацинусы и клетки панкреатических островков. Капилляры собираются в венулы, которые вливаются в вены, прилежащие к артериям. Поджелудочные вены впадают в селезеночную вену, которая прилежит к верхнему краю задней поверхности поджелудочной железы, в верхнюю брыжеечную вену и в другие притоки воротной вены (нижнюю брыжеечную, левую желудочную). Лимфатические капиллярывливаются в лимфатические сосуды, которые впадают в поджелудочные, поджелудочно-двенадцатиперстные, привратниковые и поясничные лимфатические узлы. Поджелудочная железа иннервируетсяветвями блуждающих нервов (в основном правого) и симпатическими нервами из чревного сплетения. Симпатические нервные волокна (сосудодвигательные) следуют по ходу сосудов. В интрамуральных ганглиях залегают холинергические и пектодергические нейроны, аксоны которых иннервируют ацинозные и островковые клетки. Возрастные особенности поджелудочной железы. Поджелудочная железа новорожденного очень мала, имеет массу около 2-3 г. К 3-4 мес жизни масса железы увеличивается вдвое, к 3 годам она достигает 20 г, а в 10-12 лет равна 30 г. Поджелудочная железа новорожденного относительно подвижна. К 5-6 годам железа принимает вид, характерный для железы взрослого человека. У новорожденных и детей раннего воз- раста железа отличается очень обильным кровоснабжением, а также большим абсолютным и относительным количеством панкреатических островков. Так, в 6 мес их около 120 000, а у взрослого около 800 000 при массе железы, равной 70-100 г.
Брюшина Брюшина(peritoneum) является серозной оболочкой, выстилающей брюшную полость и покрывающую внутренние органы, расположенные в этой полости . Брюшина, которая выстилает стенки брюшной полости, получила название париетальной брюшины (peritoneum parietale). Брюшина, которая покрывает органы, называется висцеральной брюшиной (peritoneum viscerale). Общая поверхность всей брюшины у взрослого человека занимает площадь, в среднем, 1,75 м2. Ограничивая замкнутую брюшинную полость (cavitas peritonealis), брюшина представляет собой непрерывный листок, переходящий со стенок брюшной полости на органы и с органов на ее стенки. У женщин брюшинная полость сообщается с внешней средой через брюшные отверстия маточных труб, полость матки и влагалище. Отношение брюшины к внутренним органам не одинаково. Одни органы покрыты брюшиной только с одной стороны (поджелудочная железа, большая часть двенадцатиперстной кишки, почки, надпочечники), эти органы лежат вне брюшины, забрюшинно (ретроили экстраперитонеально). Другие органы покрыты брюшиной только с трех сторон и расположены мезоперитонеально (восходящая и нисходящая ободочная кишки). Некоторые органы покрыты брюшиной со всех сторон и занимают внутрибрюшинное (интраперитонеальное) положение (желудок, тонкая кишка, поперечная ободочная и сигмовидная ободочная кишки, селезенка, печень). При переходе на некоторые внутрибрюшинно лежащие органы брюшина образует связки и удвоения (дупликатуры) брюшины — брыжейки
Брюшная полость и органы, расположенные в брюшной полости. Горизонтальный (поперечный) распил толовища между телами II и III поясничных позвонков: 1 — забрюшинное пространство; 2 — почка; 3 — нисходящая ободочная кишка; 4 — брюшинная полость; 5 — париетальная брюшина; 6 — прямая мышца живота; 7 — брыжейка тонкой кишки; 8 — тонкая кишка; 9 — висцеральная брюшина; 10 — аорта; 11 — нижняя полая вена; 12 — двенадцатиперстная кишка; 13 — поясничная мышца
На задней стенке брюшной полости брюшина покрывает органы, лежащие забрюшинно, а также переходит на органы, расположенные мезоперитонеально и интраперитонеально. На границе верхнего и нижнего отделов брюшной полости в поперечном направлении располагается брыжейка поперечной ободочной кишки (mesocolon transversum), образованная двумя листками брюшины, идущими от задней стенки брюшной полости к поперечной ободочной кишке. Ниже брыжейки поперечной ободочной кишки от задней брюшной стенки отходит брыжейка тонкой кишки (mesenterium). Корень брыжейки тонкой кишки (radix mesenterii) расположен косо, сверху вниз и слева направо, от тела II поясничного позвонка до уровня правого крестцово- подвздошного сустава. Противоположный корню край брыжейки подходит к тонкой кишке и окутывает ее со всех сторон (интраперитонеальное положение кишки). Между двумя листками этой брыжейки проходят направляющиеся к тонкой кишке верхняя брыжеечная артерия с ее ветвями и нервы, а также выходящие из стенок кишки вены и лимфатические сосуды. Там же располагаются верхние брыжеечные лимфатические узлы.
В верхнем этаже брюшинной полости, выше поперечной ободочной кишки и ее брыжейки, брюшина переходит от нижней поверхности диафрагмы на диафрагмальную поверхность печени, образуя связки печени: серповидную, венечную, правую и левую треугольные связки. Обогнув острый край печени спереди и заднюю часть печени, брюшина от ворот печени двумя листками направляется к малой кривизне желудка и верхней части двенадцатиперстной кишки. Таким образом, между воротами печени вверху и малой кривизной желудка и верхней частью двенадцатиперстной кишки внизу образуется дупликатура брюшины, получившая название малого сальника (omentum minus). Левая часть малого сальникапредставляет печеночно-желудочную связку (lig. hepatogastricum), а правая — печеночно-двенадцатиперстную связку (lig. hepatoduodenale).
Подойдя к малой кривизне желудка, два листка брюшины печеночно-желудочной связки расходятся и покрывают заднюю и переднюю поверхности желудка. У большой кривизны желудка эти два листка брюшины сходятся и идут вниз впереди поперечной ободочной кишки и тонкой кишки, затем круто изгибаются кзади и поднимаются кверху. Выше брыжейки поперечной ободочной кишки эти листки переходят в париетальную брюшину, покрывающую заднюю брюшную стенку. Длинная складка брюшины, свисающая в виде фартука впереди поперечной ободочной кишки и петель тонкой кишки и образованная четырьмя листками брюшины, получила название большого сальника (omentum majus).
Ход брюшины у мужчин. Разрез туловища в срединно-сагиттальной плоскости. Схема. 1 — диафрагма, 2 — венечная связка, 3 — печень, 4 — печеночно-желудочная связка, 5 — зонд введен в сальниковое отверстие, 6 — поджелудочная железа, 7 — забрюшинное пространство, 8 — двенадцатиперстная кишка, 9 — корень брыжейки тонкой кишки, 10 — тощая кишка, 11 — мыс, 12 — прямая кишка, 13 — прямокишечно-мочепузырное углубление, 14 — задний проход, 15 — яичко, 16 — серозная оболочка яичка, 17 — мочеиспускательный канал, 18 — простата, 19 — лобковый симфиз, 20 — мочевой пузырь, 21 — позадилобковое пространство, 22 — подвздошная кишка, 23 — большой сальник, 24 — поперечная ободочная кишка, 25 — брыжейка поперечной ободочной кишки, 26 — брюшинная полость, 27 — сальниковая сумка, 28 — желудок, 29 плевральная полость, 30 — легкое.
Ход брюшины у женщин. Разрез туловища в срединно-сагиттальной плоскости. Схема. 1 — диафрагма, 2 — венечная связка, 3 — венечно-желудочная связка, 4 — зонд введен в сальниковое отверстие, 5 — поджелудочная железа, 6 — забрюшинное пространство, 7 — двенадцатиперстная кишка, 8 — корень брыжейки тонкой кишки, 9 — тощая кишка, 10 — мыс, 11 — тело матки, 12 — полость матки, 13 — шейка матки, 14 — прямокишечно-маточное углубление, 15 — прямая кишка, 16 — задний проход, 17 — влагалище, 18 — отверстие влагалища, 19 — большая половая губа, 20 — женская уретра, 21 — лобковый симфиз, 22 — мочевой пузырь, 23 — позадилобковое пространство, 24 — мочепузырноматочное углубление, 25 — подвздошная кишка, 26 — париетальная брюшина, 27 — большой сальник, 28 — брюшинная полость, 29 — поперечная ободочная кишка, 30 — брыжейка поперечной ободочной кишки, 31 — сальниковая сумка, 32 — желудок, 33 — печень, 34 — плевральная полость, 35 — легкое.
Часть большого сальник (передняя пластинка), натянутая между большой кривизной желудка и поперечной ободочной кишкой, получила название желудочно-ободочной связки (lig. gastrocolicum). Два листка брюшины, идущие от большой кривизны желудка влево к воротам селезенки, образуют желудочно-селезеночную связку [lig. gastrosplenicum (gastrolienale)]. Листки брюшины, идущие от кардиальной части желудка к диафрагме, образуют желудочно-диафрагмальную связку (lig. gastrophrenicum).
Выше брыжейки поперечной ободочной кишки различают три отграниченные друг от друга сумки: печеночную, преджелудочную и сальниковую. Печеночная сумка находится в правом подреберье, вправо от серповидной связки печени. В этой сумке расположена правая доля печени. Преджелудочная сумка располагается во фронтальной плоскости, влево от серповидной связки печени и кпереди от желудка. В преджелудочной сумке находятся левая доля печени и селезенка. Сальниковая сумка (bursa omentalis) расположена во фронтальной плоскости позади желудка и малого сальника. Эта сумка ограничена вверху хвостатой долей печени, внизу — задней пластинкой большого сальника, сросшейся с брыжейкой поперечной ободочной кишки, спереди — задней поверхностью желудка, малого сальника и желудочно-ободочной связкой, а сзади — листком брюшины, покрывающим на задней стенке брюшной полости аорту, нижнюю полую вену, верхний полюс левой почки, левый надпочечник и поджелудочную железу. Сальниковая сумка посредством сальникового отверстия сообщается с печеночной сумкой.
Ниже поперечной ободочной кишки и ее брыжейки между правой латеральной стенкой брюшной полости с латеральной стороны, слепой и восходящей ободочной кишкой — с медиальной находится узкая щель, получившая название правой околоободочной борозды (sulcus paracolicus dexter), которую также называют правым боковым каналом. Левая околоободочная борозда (sulcus paracolicus sinister), или левый боковой канал, находится между левой стенкой брюшной полости слева, нисходящей ободочной и сигмовидной ободочной кишкой справа.
Средняя часть брюшинной полости, ограниченная справа, сверху и слева ободочной кишкой, делится брыжейкой тонкой кишки на две обширные ямки — правый и левый брыжеечные синусы.
В полости малого таза брюшина покрывает верхний и (частично) средний отделы прямой кишки и органы мочеполового аппарата. У мужчин брюшина с передней поверхности прямой кишки переходит на мочевой пузырь, затем продолжается в париетальную брюшину передней брюшной стенки. Между мочевым пузырем и прямой кишкой образуется прямокишечно-пузырное углубление (excavatio rectovesicalis). У женщин брюшина с передней поверхности прямой кишки переходит на заднюю стенку верхней части влагалища, на матку и на мочевой пузырь. Между маткой и прямой кишкой у женщин образуется прямокишечно-маточное углубление (excavatiorectouterina). Между маткой и мочевым пузырем образуетсяпузырно-маточное углубление (excavatio vesicouterina).
Дата добавления: 2015-01-07; просмотров: 3468; Опубликованный материал нарушает авторские права? | Защита персональных данных | ЗАКАЗАТЬ РАБОТУ
Не нашли то, что искали? Воспользуйтесь поиском:
Лучшие изречения: Только сон приблежает студента к концу лекции. А чужой храп его отдаляет. 8791 — | 7512 — или читать все…
Читайте также:
Источник